|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
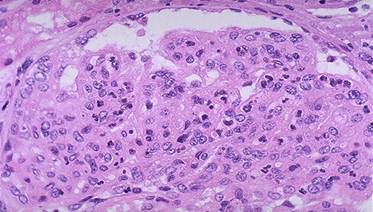
Воспалительные гломерулопатииГломерулонефрит - заболевание инфекционно-аллергической или неустановленной природы, в основе которого лежит двустороннее диффузное или очаговое негнойное воспаление клубочкового аппарата почек. Классификация гломерулонефрита учитывает следующие критерии: 1) нозологический - первичный и вторичный; 2) этиологический - установленной этиологии (обычно бактериальной, вирусной, паразитарной) и неустановленной этиологии; 3) патогенетический - иммунологически обусловленный (иммунокомплексный, антительный) и иммунологически необусловленный; 4) характер течения - острый, подострый, хронический; 5) морфологический - топография, характер и распространенность патологического процесса; 6) клинически выделяют следующие формы гломерулонефрита: гематурическую, латентную, нефротическую (нефротический синдром), гипертоническую и смешанную. Этиология. Развитие первичного гломерулонефрита чаще всего связано с инфекцией (бактериальный гломерулонефрит). Однако в некоторых наблюдениях связь с инфекцией отсутствует, в этих случаях говорят об бактериальном гломерулонефрите. Возбудителем первичного гломерулонефрита наиболее часто является бета-гемолитический стрептококк. Возбудителями гломерулонефрита могут быть также стафилококк, пневмококк, вирусы, бледная трепонема, малярийный плазмодий. Бактериальный гломерулонефрит, развивающийся после инфекционных заболеваний, является аллергической реакцией организма на возбудителя. Среди небактериальных причин первичного гломерулонефрита может быть алкоголь, лекарственные препараты. Патогенез. Различают два механизма первичного гломерулонефрита: 1.иммунологически обусловленный, 2.иммунологически необусловленный. Иммунологически обусловленный механизм первичного гломерулонефрита связан с образованием иммунных комплексов (иммунокомплексный гломерулонефрит), антител (антительный гломерулонефрит). Иммунологически необусловленный гломерулонефрит достаточно не доказан. Провоцирующим фактором развития гломерулонефрита в сенсибилизированном организме является переохлаждение. Механизм развития иммунокомплексного и антительного гломеруло-нефрита. Иммунные комплексы в присутствии комплемента или антитела локализуются на базальной мембране капилляров и повреждают ее и мезангиоциты. Возникает клеточная реакция, представленная пролиферацией мезангиоцитов, обладающих макрофагальными свойствами, а также вырабатывающих интерлейкин-1 и фактор некроза опухоли. Фактор некроза опухоли дополнительно повреждает базальную мембрану и эндотелий капилляров клубочков, разрушая иммунные комплексы или антитела, и через тканевую тромбокиназу запускает механизм свертывания крови. Интерлейкин-1 определяет хемотаксис нейтрофильных лейкоцитов и макрофагов, активирует Т-лимфоциты. Макрофаги образуют тромбоцитарный фактор роста, способствующий пролиферации фибробластоподобных мезангиоцитов и тромбоцитов, определяющих включение системы свертывания крови, а также фактор пролиферации фибробластов, способствующий дальнейшему склеротическому процессу в клубочках и строме почки. Нейтрофильные лейкоциты фагоцитируют разрушенные иммунные комплексы, антитела и фрагменты гломерул. Таким образом, в клубочках развивается иммунное воспаление, отражающее реакцию гиперчувствительности немедленного и замедленного типа. При этом реакция гиперчувствительности немедленного типа преобладает при остром и подостром гломерулонефрите, а при хроническом - имеет место сочетание этих реакций, проявляющихся морфологически мезангиальными типами гломерулонефрита. Особенностями поражения клубочков при антительном механизме является более глубокая деструкция базальных мембран капилляров, вплоть до их полного разрушения. Это приводит к появлению антител в просвете клубочков почек. В результате возникает пролиферативная реакция нефротелия с образованием "полулуний" (экстракапиллярный пролиферативный гломерулонефрит). Он характерен для синдрома Гудпасчера (пневморенальный синдром), сопровождающегося одновременным поражением почек и легких. При этом в легких возникает пневмония с геморрагическим компонентом. Патологическая анатомия. По топографии процесса различают интра- и экстракапиллярные процессы в клубочках, по характеру воспаления - экссудативные, пролиферативные и смешанные. В зависимости от распространенности процесса - диффузный и очаговый гломерулонефрит. Интракапиллярный гломерулонефрит (рис.13) характеризуется развитием процесса в сосудистых петлях и мезангии клубочка. При этом он может быть экссудативным, пролиферативным и смешанным. Интракапиллярный экссудативный гломерулонефрит проявляется инфильтрацией мезангия нейтрофильными лейкоцитами, его отеком и полнокровием сосудистых петель клубочков. Интракапиллярный пролиферативный гломерулонефрит сопровождается пролиферацией эндотелиальных и мезангиальных клеток. Смешанный интракапилярный гломерулонефрит имеет сочетание всех перечисленных изменений.
Рис.13 Интракапиллярный гломерулонефрит.
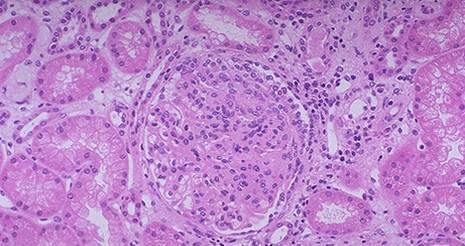
Экстракапиллярный гломерулонефрит (рис.14). В процесс вовлекаются не только сосудистые петли, но и нефротелий клубочков. Экстракапиллярный экссудативный гломерулонефрит представлен серозным, фибринозным, геморрагическим и смешанным воспалением. Для экстракапиллярного пролиферативного гломерулонефрита характерна пролиферация нефротелия в виде "полулуний".
Рис.14 Экстракапиллярный гломерулонефрит. Гломерулонефрит сопровождается поражением не только клубочков, но и эпителия канальцев, сосудов и стромы почек. По характеру течения выделяют острый, подострый и хронический гломерулонефриты, морфология которых имеет ряд особенностей. Острый гломерулонефрит вызывается бета-гемолитическим стрептококком (постстрептококковый, бактериальный гломерулонефрит). Патогенетически это иммунологически обусловленное заболевание, имеющее иммунокомплексный механизм поражения. Длительность заболевания колеблется от 1,5 до 12 мес. Через 12 мес говорят об остром затянувшемся гломерулонефрите. Морфологически в клубочках почек обнаруживается резкое полнокровие капилляров, инфильтрация нейтрофильными лейкоцитами. Затем присоединяется пролиферация эндотелиальных и мезангиальных клеток. При преобладании в капиллярах клубочков нейтрофилов говорят об экссудативной фазе гломерулонефрита. При смене реакции на пролиферативную - об экссудативно - пролиферативной фазе. Если преобладает пролиферативная реакция - о пролиферативной фазе гломерулонефрита. В тяжелых случаях возможен фибриноидный некроз сосудистых петель клубочков. Макроскопически почка при остром гломерулонефрите увеличена, дряблая, корковый слой расширен, полнокровен, в нем и под капсулой может быть виден красный крап (пестрая почка). Острый гломерулонефрит чаще всего заканчивается выздоровлением. Но в ряде случаев переходит в хронический. Особенно это характерно для острого затянувшегося гломерулонефрита. Подострый гломерулонефрит, как правило, абактериальный. По механизму поражения почек - иммунокомплексный или антительный. Длительность заболевания небольшая (6 мес - 1,5 года), поэтому называется быстро прогрессирующим (злокачественным). Он плохо поддается лечению и быстро заканчивается хронической почечной недостаточностью. Эта форма гломерулонефрита может быть при системной красной волчанке синдроме Гудпасчера, узелковом периартериите, остром постстрептококковом гломерулонефрите. Гистологически для подострого гломерулонефрита характерна пролиферация нефротелия капсулы клубочков в виде "полулуний" - экстракапиллярная пролиферативная реакция, которые сдавливают клубочки почек(экстракапиллярный пролиферативный гломерулонефрит). Базальные мембраны капилляров клубочков подвергаются очаговому некрозу, развиваются микроперфорации. В просвете капилляров появляются фибриновые тромбы, фибрин через перфоративные отверстия попадает в просвет капсулы клубочков. Наличие фибрина в просвете капсулы клубочков способствует быстрой организации и возникают фиброэпителиальные "полулуния". Изменения клубочков сопровождаются белковой дистрофией эпителия канальцев, отеком и очаговой лимфогистиоцитарной инфильтрацией стромы. Макроскопически почки при подостром гломерулонефрите увеличены, дряблые, корковый слой широкий, желтовато-коричневого цвета с красным крапом, пирамиды красного цвета (большая пестрая почка), иногда корковый слой бывает резко полнокровен и по цвету сливается с красными пирамидами(большая красная почка). Подострый гломерулонефрит обычно заканчивается развитием острой или хронической почечной недостаточности. Хронический гломерулонефрит характеризуется длительностью заболевания более 12 мес. Этиология его неизвестна, однако, считают, что более половины случаев связано с переходом острого гломерулонефрита в хронический. Основным механизмом возникновения хронического гломерулонефрита является иммунокомплексный, реже - антительный. Гистологически хронический гломерулонефрит представлен двумя типами: мезангиальным и фибропластическим гломерулонефритом. Мезангиальный гломерулонефрит развивается в связи с реакцией мезангиоцитов на фиксацию иммунных комплексов или антител на базальной мембране, интрамембранозно и парамезангиально. Происходит пролиферация мезангиоцитов, мезангий расширяется за счет накопления матрикса, отростки мезангиальных клеток выселяются на периферию сосудистых петель, вызывая расщепление базальной мембраны капилляров (мезангиальная интерпозиция). Отдельные сосудистые петли склерозируются. Различают два варианта мезангиального гломерулонефрита: мезангиопролиферативный и мезангиокапиллярный. Мезангиопролиферативный гломерулонефрит (Мез ПГН). Длительность заболевания растягивается на десятилетия. Гистологически характеризуется пролиферацией мезангиоцитов и очаговым расщеплением базальных мембран капилляров, на которой определяют различный характер иммунных депозитов содержащих, IgG, IgA, IgM и С3 фракцию комплемента. Клинико-морфологические варианты Мез ПГН:1. IgA-Мез ПГН, 2. IgM-Мез ПГН, 3. IgG-МезПГН. Мезангиокапиллярный гломерулонефрит клинически. Довольно быстро заканчивается хронической почечной недостаточностью. Гистологически для него характерно наряду с пролиферацией мезангиоцитов, расширением мезангия диффузное утолщение и удвоение базальных мембран капилляров. Часто развивается дольчатость сосудистого пучка за счет пролиферативных и склеротических изменений в центре долек (лобулярный гломерулонефрит). Выделяют следующие разновидности мезангиокапиллярного гломерулонефрита: 1) с субэдотелиальными депозитами, 2) болезнь плотных депозитов, 3) мембранозноподобный, или смешанный, 4) лобулярный гломерулонефрит. При мезангиальном гломерулонефрите в нефроцитах канальцев развивается белковая дистрофия, атрофия, в строме - лимфогистиоцитарная инфильтрация и склероз. Макроскопически почки несколько увеличены в размерах, бледные, дряблые, иногда на поверхности видны небольшие западения. Фибропластический гломерулонефрит представляет собой собирательный тип, при котором склероз сосудистых петель завершает изменения, свойственные тому или иному типу гломерулонефрита. В зависимости от распространенности фибропластических изменений различают диффузный или очаговый фибропластический гломерулонефрит. В канальцах отмечаются дистрофические и атрофические изменения, выражен склероз стромы и сосудов почек. Макроскопически почки уменьшены в размерах, поверхность их с мелкими западениями, консистенция плотная. Хронический гломерулонефрит заканчивается нефросклерозом (вторично-сморщенные почки). При этом почки уменьшены в размерах, плотные, поверхность мелкозернистая, корковый и мозговой слои истончены. При гистологическом исследовании отмечается склероз гломерул и канальцев, атрофия нефроцитов. В участках выбухания клубочки гипертрофированы, часть сосудистых петель склерозирована. Эпителий канальцев в состоянии белковой дистрофии. Хронический гломерулонефрит осложняется хронической почечной недостаточностью, симптоматической гипертензией с последующими сердечно-сосудистой недостаточностью, кровоизлиянием в головной мозг.
Дата добавления: 2014-09-07 | Просмотры: 2061 | Нарушение авторских прав |