|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Травмы грудной клетки
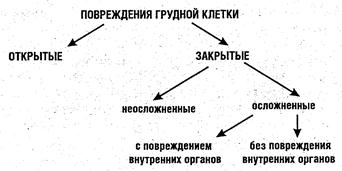
Все повреждения грудной клетки условно можно разделить на два типа. Признаки повреждений Признаки, характерные для повреждений этой части тела, тоже условно можно разделить: — на местные (боль в месте травмы, гематома, отек, усиление болезненности при ощупывании); — общие (нарушение дыхания (одышка), нарушение работы сердца (частый пульс), бледность кожных покровов, удушье). Рассмотрим подробнее наиболее часто встречающиеся виды повреждений грудной клетки: — ушиб стенки грудной клетки (в результате прямой травмы); — сотрясение грудной клетки (в результате падения с высоты на область груди или воздействия ударной волны); — сдавление грудной клетки (транспортные аварии, обвалы, в результате которых происходит сдавливание всей грудной клетки или ее части); — переломы грудной клетки (в результате направленного воздействия на грудную клетку большой механической силы); — проникающее ранение грудной клетки (в результате ранения ранящий предмет (снаряд) проникает в трудную полость и обусловливает развитие пневмоторакса). Данные повреждения грудной клетки будут представлены в виде следующей схемы: «признаки — помощь». Ушиб стенки грудной клетки. Признаки: болезненность в месте травмы, усиливающаяся при ощупывании, отек (припухлость), гематома (подкожное кровоизлияние). Помощь: холод к месту травмы, болеутоляющие средства (1—2 таблетки анальгетиков), сердечно-сосудистые средства (кордиамин, валидол). Сотрясение грудной клетки. Признаки: видимых повреждений нет, но состояние пострадавшего достаточно тяжелое — бледность кожных покровов, частое поверхностное дыхание (одышка), пульс частый, слабый, беспокойства, жалобы на удушье. Помощь: пострадавшего уложить, голову приподнять, устранить стесняющие элементы одежды, обеспечить приток свежего воздуха: дать понюхать ватку, смоченную нашатырным спиртом; предложить теплый сладкий чай; вызвать СМП. Сдавление грудной клетки Признаки: голова, лицо, шея и верхняя часть грудной клетки — синюшно-багрового цвета с отчетливой нижней границей, мелкие точечные очаги кровоизлияний в области головы и шеи, одышка, частый пульс, жалобы на ухудшение зрения, слуха, голоса (речь становится шепотной), но переломов ребер и грудины, как правило, не бывает. Помощь: обеспечить состояние покоя пострадавшему в положении полусидя, устранить стесняющие элементы одежды, обеспечить приток свежего воздуха, сердечно сосудистые средства (корвалол, кордиамин, валидол, нитроглицерин), срочная госпитализация пострадавшего в ближайшее медицинское учреждение в положении полусидя. Если пострадавший без сознания — зафиксировать его голову набок в положении лежа на спине и осуществлять постоянное наблюдение за ним (до прибытия СМП или в период транспортировки). Переломы грудной клетки. Этот вид травмы может быть представлен или переломами ребер, или переломами грудины, или их сочетаниями. Переломы ребер. Признаки: сильная боль в месте травмы, усиливающаяся при ощупывании места повреждения, движениях, а также при глубоком дыхании; отставание поврежденной части трудной клетки при дыхании; одышка; отек, гематома, вынужденное положение пострадавшего — полусидя, частый пульс. Достоверным признаком наличия перелома ребер (или ребра) является усиление болезненности в месте травмы при встречной нагрузке на неповрежденные отделы грудной клетки (рис. 1). Иногда сломанных ребер у пострадавшего может быть несколько и их острые края могут повреждать легочную ткань, в этом случае речь будет идти об осложненных переломах ребер (рис. 2, 3).
При этом виде перелома могут иметь место: — кровохарканье (при помощи кашлевого рефлекса организм пытается освободиться от скопившейся крови внутри легкого); — подкожная эмфизема (при нарушении целостности легкого образуется скопление воздуха под кожей, который похрустывает при ощупывании); — флотация (западение части грудной клетки во время вдоха, образующееся при множественных переломах ребер или при переломах по типу «окна). При оказании первой помощи необходимо обеспечить пострадавшему «вынужденное» (т. е. то положение, которое занимает сам пострадавший после травмы, пытаясь уменьшить болевые ощущения) положение полусидя, обезболивающие средства (1—2 таблетки анальгина или 1 капсула трамала), холод к месту травмы, фиксирующую повязку (рис. 4) на грудь при неполном выдохе (во время ее наложения пострадавшего нужно попросить максимально выдохнуть и стараться после этого дышать поверхностно).
Признаки: сильнейшая боль в месте травмы, усиливающаяся при вдохе и (или) ощупывании; затрудненное дыхание, образование в первые минуты после травмы «ступеньки» (участка западения), которая затем сменяется обширной гематомой; возможны резкие боли в области сердца и нарушение его работы.
Проникающее ранение грудной клетки. Как было отмечено выше, для этого вида повреждений характерно проникновение (в результате ранения) наружного воздуха в полость между легкими и внутренней поверхностью трудной клетки с неизменным развитием пневмоторакса (рис. 6).
— закрытый (при этом виде диаметр наружного отверстия раны настолько мал, чего края раны смыкаются самостоятельно); — открытый (воздух свободно входит и выходит через рану); — клапанный (воздух входит, но за счет образованного внутри раны кожного лоскута обратно не выходит, и с каждым вдохом легкое сжимается, нарушая дыхание). Признаки пневмоторакса При пневмотораксе могут иметь место следующие признаки: пострадавший бледен, двигательно и эмоционально возбужден, обильное потоотделение, нарастающая слабость; при дыхании — боли в грудной клетке, свистящий звук (слышимый на расстоянии), вокруг раны может быть подкожная эмфизема, из самой раны выделяется пенистая кровь.
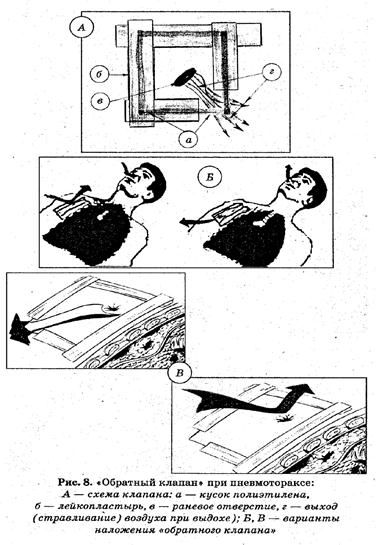
Помощь При оказании помощи необходимо как можно скорее загерметизировать рану любым подручным материалом, не пропускающим воздух (полиэтилен, клеенка, лейкопластырь, оболочка индивидуального перевязочного пакета), по возможности обработав ее края, обезболить, холод к месту ранения (рис. 7). Идеальный вариант герметизирующей повязки при пневмотораксе — это создание «обратного клапана», при котором создаются условия для постепенного «стравливания» воздуха при каждом выдохе пострадавшего (рис. 8). Показана срочная госпитализация пострадавшего в положении сидя или полусидя (рис. 5).
Примеры ситуационной задачи.
Вопросы тестового контроля. 1.Дыхательная система представлена: 1. бронхами и их разветвления в тканях легких; 2. воздухоносными путями и легкими; 3. полостью носа, трахеей, бронхами. 2.Воздухоносные пути это: 1. лёгкие; 2. лёгкие и трахея; 3. полость носа, трахея, бронхи и их разветвления в тканях легких, заканчивающиеся альвеолами. 3.Легкие это орган, в котором: 1. происходит очистка вдыхаемого воздуха; 2. происходит газообмен организма; 3. очистка организма. 4. В среднем общая дыхательная площадь альвиол: 1. около 80 м2 2. около 60 м2 3. около 40 м2 5. Нормальный ритм дыхания у здорового человека в пределах: 1. 12— 18 раз в минуту; 2. 9— 10 раз в минуту; 3. 20— 22 раз в минуту. 6. Верхняя граница груди проходит по: 1. верхним краям рукоятки грудины и ключицы; 2. линии от мечевидного отростка грудины косо вниз по рёберным дугам. 7. Нижняя граница груди проходит по: 1. верхним краям рукоятки грудины и ключицы; 2. линии от мечевидного отростка грудины косо вниз по рёберным дугам. 8. Сердечный толчок определяют: 1. в пятом межреберье кнутри от среднеключичной линии; 2. в пятом межреберье кнаружи от среднеключичной линии; 3. в четвёртом межреберье кнутри от среднеключичной линии. 9. Грудинная линия расположена: 1. по латеральному краю грудины; 2. посредине расстояния между грудиной и среднеключичной линиями; 3. по линии через середину ключицы. 10. Окологрудинная линия расположена: 1. по латеральному краю грудины; 2. посредине расстояния между грудиной и среднеключичной линиями; 3. по линии через середину ключицы. 11. Среднеключичная линия расположена: 1. по латеральному краю грудины; 2. посредине расстояния между грудиной и среднеключичной линиями; 3. по линии через середину ключицы. 12. Передняя подмышечная линия проходит по: 1. переднему краю подмышечной впадины; 2. через середину подмышечной впадины; 3. заднему краю подмышечной впадины. 13. Средняя подмышечная линия проходит по: 1. переднему краю подмышечной впадины; 2. через середину подмышечной впадины; 3. заднему краю подмышечной впадины. 14. Задняя подмышечная линия проходит по: 1. переднему краю подмышечной впадины; 2. через середину подмышечной впадины; 3. заднему краю подмышечной впадины. 15. Грудная область ограничена сверху: 1. ключицей, снизу VI ребром; 2. VI ребром; 3. линией, соединяющей акромиально-ключичное сочленение с остистым отростком выступающего позвоночника. 16. Подгрудная область ограничена сверху: 1. ключицей, снизу VI ребром; 2. VI ребром; 3. линией, соединяющей акромиально-ключичное сочленение с остистым отростком выступающего позвоночника. 15. Лопаточная область ограничена сверху: 1. ключицей, снизу VI ребром; 2. VI ребром; 3. линией, соединяющей акромиально-ключичное сочленение с остистым отростком выступающего позвоночника. 16. Не является причиной асфиксии: 1. западание корня языка; 2. попадание инородного тела; 3. вдыхание воздуха. 17. Для восстановления проходимости дыхательных путей необходимо выполнить: 1. извлечение языка пальцами; 2. поворот головы на бок; 3. переразгибание головы. 18. Для того чтобы узнать, проходимы ли дыхательные пути пострадавшего или нет необходимо осуществить: 1. ИВЛ; 2. НМС; 3. диагностический выдох. 19. В тройной прием Сафара входят следующие действия: 1. запрокидывание головы, выдвижение вперед нижней челюсти, открывание рта; 2. запрокидывание головы, выдвижение вперед нижней челюсти, диагностический вдох; 3. запрокидывание головы, ИВЛ, НМС. 20. В манёвр Хаймлика входят следующие действия: 1. запрокидывание головы, выдвижение вперед нижней челюсти, открывание рта; 2. обеспечить устойчивость себе и пострадавшему; обхватить его своими руками вокруг талии и осуществлять толчкообразные надавливания на живот пострадавшего от пупка по направлению к диафрагме; 3. запрокидывание головы, выдвижение вперед нижней челюсти, диагностический вдох. 21. Более эффективным ИВЛ считается, проводимое: 1. одним человеком; 2. двумя спасателями; 3. с помощью АДР. 22. Давление на грудную клетку при НМС осуществляется: 1. основанием ладони; 2. кулаком; 3. пальцами. 23. Давление на грудную клетку при НМС производится перпендикулярно оси грудины в точку расположенной: 1. в средней части грудины; 2. на краю второго пальца выше мечевидного отростка; 4. на краю четвёртого пальца выше мечевидного отростка. 24. Частота нажатий на грудную клетку при НМС для взрослых: 1. 60 в мин.; 2. 80 в мин; 3. 90 в мин. 25. Частота нажатий на грудную клетку при НМС для детей: 1. 90 в мин.; 2. 100 в мин; 3. 120 в мин. 26. Частота нажатий на грудную клетку при НМС для подростков: 1. 90 в мин.; 2. 100 в мин; 3. 120 в мин. 27. Прекардиальный удар осуществляется: 1. основанием ладони; 2. кулаком; 3. пальцами. 28. Если реаниматор один выполняется: 1. 2 вдоха на 15 нажатий (2 ИВЛ: 15 НМС); 2. 1 вдох на 5 нажатий (1 ИВЛ: 5 НМС). 29. Если реаниматоров двое выполняется: 1. 2 вдоха на 15 нажатий (2 ИВЛ: 15 НМС); 2. 1 вдох на 5 нажатий (1 ИВЛ: 5 НМС). 30. Не является признаком эффективности реанимации: 1. во время проведения ИВЛ поднимается грудная клетка; 2. кожные покровы (особенно лица и шеи) приобретают розоватый оттенок; 3. появление симптома «рыбий глаз».
Дата добавления: 2014-09-29 | Просмотры: 1806 | Нарушение авторских прав |
 Признаки осложненных переломов ребер
Признаки осложненных переломов ребер Перелом грудины.
Перелом грудины. Помощь: обезболивающие средства, сердечно-сосудистые средства, холод к месту травмы, при неполном выдохе зафиксировать область грудины повязкой с подложенным под нее в отдела позвоночника валиком (это создаст условия направленной неподвижности грудины), покой пострадавшему, обязательная его госпитализация в положении сидя (рис. 5).
Помощь: обезболивающие средства, сердечно-сосудистые средства, холод к месту травмы, при неполном выдохе зафиксировать область грудины повязкой с подложенным под нее в отдела позвоночника валиком (это создаст условия направленной неподвижности грудины), покой пострадавшему, обязательная его госпитализация в положении сидя (рис. 5). Пневмоторакс (буквально — «воздух в грудной клетке»), в зависимости от диаметра и вида ранящего орудия или снаряда, может быть представлен следующими видами:
Пневмоторакс (буквально — «воздух в грудной клетке»), в зависимости от диаметра и вида ранящего орудия или снаряда, может быть представлен следующими видами:
 Пневмоторакс, особенно клапанный, является угрожающим для жизни состоянием, поэтому помощь пострадавшим с проникающими ранениями грудной клетки и признаками пневмоторакса должна оказываться в первую очередь!
Пневмоторакс, особенно клапанный, является угрожающим для жизни состоянием, поэтому помощь пострадавшим с проникающими ранениями грудной клетки и признаками пневмоторакса должна оказываться в первую очередь!