|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Лечение ОПНЛечение ОПН зависит от причин, ее вызвавших. Терапия начинается с консервативных мероприятий, направленных на устранение основного заболевания, результатом которого явилась ОПН: при кровопотере – заместительное переливание эритроцитарной массы, при отравлении экзогенными ядами – промывание желудка и применение антидотов, при окклюзии мочевыводящих путей – немедленное восстановление оттока мочи из почек. Больным с пре- или ренальной ОПН вводятся осмотические диуретики или лазикс, переливаются жидкости в количестве, равном объему потерянной за сутки жидкости + 400 мл. При продолжающейся олиго- или анурии более 3-4 дней необходимо проведение гемодиализа на аппарате «искусственная почка». Кроме этого, гемодиализ показан в случаях прогрессирующего ухудшения состояния пациента, при азотемии более 30 ммоль/л; гипонатриемии (ниже 125 ммоль/л); гиперкалиемии (выше 6 ммоль/л); при декомпенсированном метаболическом ацидозе (рН < 7,35). При интенсивном накоплении среднемолекулярных пептидов («средних молекул») параллельно с гемодиализом проводится гемосорбция или лимфосорбция, плазмаферез. Прогноз при ОПН зависит от причины, ее вызвавшей, своевременности и адекватности проведенного лечения. У большинства больных наступает выздоровление, однако функция почек может и не восстановиться – развивается хроническая почечная недостаточность (ХПН). Фаза олигурии или анурии сменяется фазой восстановления диуреза, которая переходит в фазу выздоровления с полным или частичным восстановлением функции почек. ХПН – осложнение прогрессирующих заболеваний паренхимы почек или единственной почки. ХПН следует рассматривать как клинический синдром, обусловленный необратимым (в отличие от ОПН), обычно прогрессирующим повреждением нефронов вследствие различных хронических поражений почек. К заболеваниям, осложняющимся развитием ХПН, относятся: хронический гломерулонефрит, хронический пиелонефрит, аномалии почек и мочеточников, поликистоз почек, коллагенозы, заболевания почек обменного генеза (сахарный диабет, подагра с мочекислой нефропатией), гипертоническая болезнь, мочекаменная болезнь, туберкулез, амилоидоз почек. В патоморфологии ХПН ведущим является гибель и фиброзное замещение большинства нефронов. Сохранившиеся нефроны при увеличении функциональной нагрузки компенсаторно гипертрофируются. Усиление тока мочи в канальцах нарушает реабсорбцию и все большее количество мочевины приходится на каждый функционирующий нефрон, что стимулирует развитие осмотического диуреза. Таким образом, минимально необходимое число нефронов до какого-то времени обеспечивает «очистительную» функцию почек. Этим объясняется длительно сохраняющаяся гипостенурия и изостенурия при ХПН. В своем течении ХПН проходит 4 стадии: I – латентную, II – компенсированную, III – интермиттирующую, IV – терминальную. Диагностика ХПН. В диагностике большое значение имеет анамнез, определение в крови мочевины и креатинина, электролитов, исследование клубочковой фильтрации и канальцевой реабсорбции, проба Зимницкого, радионуклидная ренография. При ХПН в крови повышается содержание мочевины и креатинина, калия, снижается клубочковая фильтрация и канальцевая реабсорбция, снижается рН крови. На ренограммах отмечается афункциональный или паренхиматозный тип кривых и снижение клиренса крови по иод гиппурану. Коэффициент очищения (коэффициент Винтера) превышает 50%. В пробе Зимницкого отмечается монотонно низкая плотность мочи на протяжении суток. Стадии ХПН можно диагностировать на основании лабораторных показателей, приведенных в таблице.
Таблица. Определение стадии ХПН
Лечение ХПН. Консервативное лечение. Задачами его является воздействие на водно-электролитные нарушения, ацидоз, сердечно-сосудистую недостаточность, артериальную гипертензию и другие расстройства функции внутренних органов. Рекомендуется малобелковая диета (не более 20-25 гр. белка в сутки) с преимущественным содержанием картофеля и углеводов, при артериальной гипертензии и азотемии – бессолевая диета. При отеках назначаются осмотические диуретики. В терминальной стадии ХПН проводится почечно-заместительная терапия: гемодиализ, перитонеальный диализ или пересадка почки. Принцип работы аппарата ИСКУССТВЕННАЯ ПОЧКА. В аппарате «искусственная почка» осуществляется гемодиализ. Под диализом понимают обмен веществ между кровью больного почечной недостаточностью и диализирующим раствором, проходящий через полупроницаемую мембрану. В диализаторах аппаратов «искусственная почка» используется 2 вида диализных мембран: целлюлозные и синтетические, обеспечивающие прохождение мелких молекул различных токсических веществ – конечных продуктов метаболизма – белков и воды. С одной стороны полупроницаемой мембраны находится кровь больного, с другой – диализирующий раствор. Шлаки из крови и вода уходят через мембрану в диализирующий раствор (рис. 7-1). Таким образом происходит очищение крови от шлаков. Продолжительность сеанса гемодиализа 4-6 часов.
Рис. 7-1. Схема аппарата «искусственная почка»
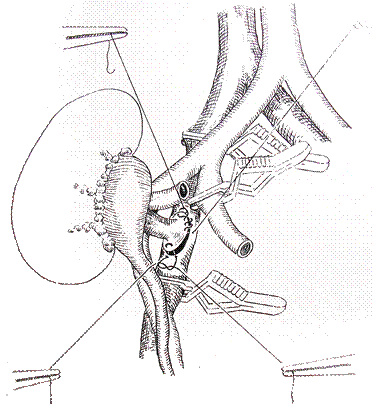
Трансплантация почки Показанием к пересадке почки так же, как и для гемодиализа, является ХПН в терминальной стадии. Донорами почки могут быть близкие родственники больного (брат, сестра, мать, отец), но может пересаживаться почка от трупа. Наиболее часто донорами почки становятся умершие после черепно-мозговой травмы, несовместимой с жизнью. Почка пересаживается в подвздошную область. Почечная вена анастомозируется с наружной подвздошной веной «конец в бок» (рис. 7-2), почечная артерия анастомозируется с внутренней подвздошной артерией «конец в конец» (рис. 7-3), мочеточник пересаживается в мочевой пузырь.
Рис. 7-2. Пересадка почки. Анастомоз почечной вены с общей подвздошной веной «конец в бок»
Рис. 7-3. Пересадка почки. Анастомоз между почечной артерией и внутренней подвздошной артерией «конец в конец» Дата добавления: 2015-02-05 | Просмотры: 1115 | Нарушение авторских прав |