|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
М – отдаленные метастазы. М0 – признаки отдаленных метастазов отсутствуют;М0 – признаки отдаленных метастазов отсутствуют; М1 – имеются отдаленные метастазы.
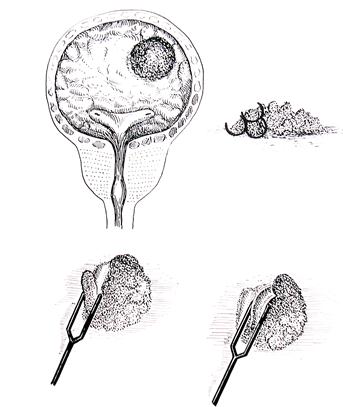
После гистологического исследования операционного материала стадия рака мочевого пузыря уточняется (гистопатологическая классификация рTNM) (рис. 4-10).
Рис. 4-10. Гистопатологическая классификация рака мочевого пузыря Клинически РМП проявляется гематурией, дизурическими расстройствами и болями над лоном. В диагностике РМП основную роль в настоящее время играют цистоскопия, УЗИ, РКТ и МРТ. Цистоскопия позволяет увидеть опухоль в мочевом пузыре и получить кусочек опухолевой ткани для гистологического исследования. При УЗИ мочевого пузыря выявляется образование в его просвете (рис. 4-11; 4-12). МРТ и РКТ позволяют оценить глубину прорастания опухолью стенки мочевого пузыря, прорастание опухоли в окружающие мочевой пузырь ткани и соседние органы (рис. 4-13). В диагностике РМП не потеряли своего значения и такие методы рентгеновского исследования, как экскреторная урография и цистография. На цистограммах при РМП выявляется дефект наполнения, или дефект контура (рис. 4-14). Метастазирование РМП происходит в основном лимфогенным путем, но в ряде случаев наблюдаются и гематогенные метастазы. Наиболее часто метастазы появляются в тазовых лимфатических узлах, печени, легких, костях.
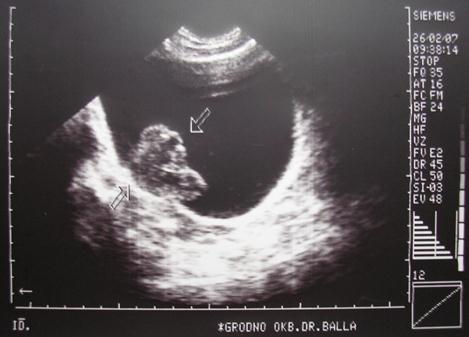
Рис. 4-11. Эхограмма мочевого пузыря. Опухоль на правой боковой стенке пузыря с прорастанием в мышечный слой (показана стрелками) – рак мочевого пузыря Т2
Рис. 4-12. Эхограмма мочевого пузыря. Большая опухоль, занимающая левую половину пузыря с прорастанием в паравезикальную клетчатку – рак мочевого пузыря Т3
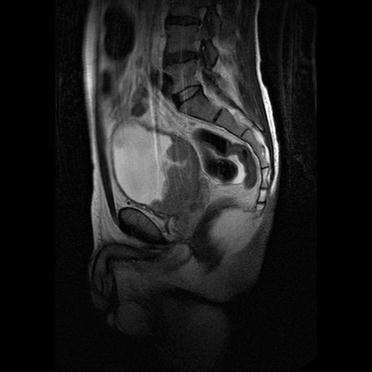
Рис. 4-13. Магнитно-резонансная томограмма таза. Срез в сагиттальной плоскости. Задняя стенка мочевого пузыря занята опухолью, распространяющейся на простату и паравезикальную клетчатку (показана стрелкой) – рак мочевого пузыря Т4
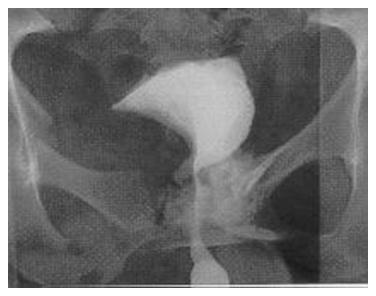
Рис. 4-14. Ретроградная цистограмма. Дефект контура по нижнему краю мочевого пузыря – рак мочевого пузыря Т3. Ранее перенесенный перелом костей таза
Лечение больных РМП зависит от стадии опухолевого процесса и представлено на схеме:
T4b ПОДВЗД. АРТЕРИЙ ЦИСТЭКТОМИЯ.
При РМП Т1N0M0 выполняется трансуретральная резекция (ТУР) опухоли (рис. 4-15). С целью повышения эффективности ТУР при РМП и уменьшения частоты рецидивов пациентам после операции проводятся курсы внутрипузырной иммунотерапии вакциной БЦЖ.
Рис. 4-15. Схема выполнения трансуретральной резекции опухоли мочевого пузыря
При раке Т2-3N0,1M0 адекватным вмешательством считается цистэктомия. После цистэктомии моча отводится в кишечный резервуар или формируется тонкокишечный мочевой пузырь, позволяющий сохранить уретральное мочеиспускание. Иногда может быть выполнена резекция мочевого пузыря. После операций по поводу РМП рТ2-3N1-2M0-1 больным проводится лучевая или химиотерапия. Если распространенность процесса не позволяет выполнить радикальное хирургическое вмешательство (стадия рТ4N1M0-1), больному может быть проведена лучевая, химио- или химиолучевая терапия.
В результате изучения темы «Опухоли почек и мочевого пузыря» студенты должны ЗНАТЬ: 1. Клиническую симптоматику почечно-клеточного рака. 2. Методы диагностики ПКР. 3. Лечение больных ПКР (органосохраняющее лечение и радикальная нефрэктомия). 4. Клинические проявления и диагностику РМП. 5. Принципы лечения РМП. Студенты должны УМЕТЬ: 1. Пальпировать область почек. 2. Находить на эхограммах и ангиограммах признаки, характерные для опухоли почки. 3. Пальпировать область мочевого пузыря. 4. Находить на цистограммах и эхограммах признаки, характерные для опухоли мочевого пузыря.
Ситуационные задачи по теме
Задача 1. Дежурному урологу сообщили из приемного покоя, что поступил больной с безболевой тотальной гематурией. Какова должна быть тактика уролога, экстренность диагностических и лечебных процедур? Ответ. Тотальная гематурия наблюдается при ряде заболеваний почек и мочевого пузыря. Но наиболее частой причиной безболевой гематурии является опухоль мочевой системы. Гематурия, раз возникшая, может в последующем длительное время не повторяться. Поэтому в момент гематурии крайне важно выяснить источник кровотечения, чтобы при последующем обследовании акцентировать внимание на пораженном органе. Для выяснения источника кровотечения в момент гематурии абсолютно показаны УЗИ почек и мочевого пузыря и цистоскопия.
Задача 2. У больного, 52 лет, в правом подреберье пальпируется плотное смещаемое опухолевидное образование размером 10х8 см с бугристой поверхностью. При перкуссии над образованием тимпанит. Данные экскреторной урографии не позволяют с уверенностью исключить опухоль правой почки. Какие методы обследования позволят подтвердить или исключить опухоль почки? Ответ. Наличие бугристой опухоли в подреберье и тимпанит над образованием указывают на локализацию процесса в забрюшинном пространстве. Тимпанит при перкуссии обусловлен наличием кишечных газов в восходящем отделе и печеночном углу толстой кишки. Если бы при перкуссии над образованием было притупление, следовало бы думать о локализации процесса в брюшной полости. Необходимо исключить опухоль в забрюшинном пространстве и, в частности, опухоль почки. Для установления диагноза и определения тактики лечения показаны УЗИ почек и печени, РКТ или МРТ брюшной полости.
Задача 3. У больного, 54 лет, работающего 20 лет на заводе анилиновых красителей, в последние три месяца учащенное, иногда болезненное мочеиспускание. Периодически отмечает тупые боли внизу живота. Обращался в кожно-венерический диспансер, где проведенное обследование исключило венерические заболевания. При объективном исследовании патологических изменений не выявлено. В анализе крови обращает на себя внимание ускорение СОЭ до 20 мм час. В анализе мочи удельный вес 1020, реакция кислая, лейкоциты 3-5 в поле зрения, эритроциты свежие 8-10 в п/з. О каком заболевании следует думать? Что нужно предпринять для уточнения диагноза? Ответ. Наличие дизурии и болей внизу живота, указание на контакт больного с анилиновыми красителями должно насторожить врача в отношении возможного развития рака мочевого пузыря. Наиболее полную информацию о наличии или отсутствии опухоли в мочевом пузыре можно получить, сделав больному УЗИ мочевого пузыря и цистоскопию. Эти исследования позволят не только установить опухоль в мочевом пузыре, но и определить ее распространение, отношение опухоли к устьям мочеточников. Данные цистоскопии будут иметь ведущее значение для определения лечебной тактики и объема оперативного пособия.
Контрольные вопросы по теме 1. Местные симптомы ПКР. 2. Диагностика ПКР. 3. Оперативные вмешательства при ПКР. 4. Симптоматология и диагностика РМП. 5. Лечение больных РМП.
Рекомендуемая литература по теме 1. Косинец А.Н., Жебентяев А.А. Почечно-клеточный рак. – Витебск, 2002. – 131с. 2. Нечипоренко Н.А., Батвинков Н.И. Урология (Учебное пособие для студентов). – Гродно, 2005. – 187с. 3. Приказ №80 от 09.02.2007г. Об утверждении клинических протоколов «Алгоритмы диагностики и лечения больных злокачественными новообразованиями». – Минск, 2007. – 512с. 4. Савченко Н.Е., Нечипоренко Н.А. Учебно-методическое пособие по урологии. – Минск, 2000. – 239с. 5. Филиппович В.А. Лекции по урологии. (Пособие для студентов лечебного и медико-психологического факультетов). – Гродно, 2008. – 210с.
Дата добавления: 2015-02-05 | Просмотры: 1314 | Нарушение авторских прав |



 Та
Та РЕЦИДИВ G3
РЕЦИДИВ G3


 Т1 ЛЕЧЕБНАЯ ТУР
Т1 ЛЕЧЕБНАЯ ТУР



 Т2а,b РАДИКАЛЬНАЯ
Т2а,b РАДИКАЛЬНАЯ ДИАГ- ТУР ОПЕРАБ. ЦИСТЭКТОМИЯ
ДИАГ- ТУР ОПЕРАБ. ЦИСТЭКТОМИЯ Т3а НОСТИ-
Т3а НОСТИ- ЧЕСКАЯ
ЧЕСКАЯ Т3b
Т3b

 T4a ПАЛЛИА- ТУР ПАЛ- ГИПЕРТЕРМИЯ,
T4a ПАЛЛИА- ТУР ПАЛ- ГИПЕРТЕРМИЯ, ТИВНАЯ ЛИАТ. ЭМБОЛИЗАЦИЯ
ТИВНАЯ ЛИАТ. ЭМБОЛИЗАЦИЯ