 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Роль печінки в пігментному обмініЖовчні пігменти – це продукти розпаду гемоглобіну та інших хромопротеїнів – міоглобіну, цитохромів і гемвмісних ферментів, до яких належать білірубін та уробіліноїди. За умов норми близько 80% білірубіну утворюється при розпаді еритроцитів у ретикулоендотеліальних клітинах – впродовж доби у людини масою 70 кг, оновлюється приблизно 6 г гемоглобіну.
Розпочинається цей процес із розпаду гемоглобіну на гем і глобін із подальшим гідролізом останнього лізосомальними ферментами до амінокислот. Кінцевими продуктами катаболізму гему є білівердин і білірубін, метаболіти яких виводяться з організму, тоді як іони заліза, які при цьому вивільняються, реутилізуються для синтезу залізовмісних білків або відкладаються про запас Процес катаболізму гему відбувається в кілька етапів: 1. За участі НАДФН-залежного фермента гемоксигенази (ізоформа цитохрому Р-450), у мембрані ендоплазматичного ретикулуму відбувається розкриття структури протопорфіринового циклу шляхом розриву зв’язку між І та ІІ пірольними кільцями, які містять вінільні групи; у результаті реакції утворюється пігмент зеленого кольору – вердоглобін (холеглобін).
3. Перетворення білівердину на білірубін відбувається шляхом відновлення метинового зв’язку між ІІІ і ІV пірольними кільцями за участі фермента НАДФН-залежної білівердинредуктази.
4. у гладкому ендоплазматичному ретикулумі гепатоцитів відбувається послідовне приєднання до карбоксильних груп білірубіну двох молекул глюкуронової кислоти (реакція кон’югації) з утворенням водорозчинних сполук – моно- та диглюкуроніду білірубіну (кон’югований, прямий білірубін). Донором глюкуронової кислоти слугує УДФ-глюкуронова кислота (УДФГК). Реакцію каталізує УДФГК-трансфераза. Диглюкуронід білірубіну – основна форма екскреції білірубіну в жовч за умов норми. 5. Глюкуроніди білірубіну екскретуються гепатоцитами в жовч і в її складі надходять у дванадцятипалу кишку, де гідролізуються b-глюкуронідазами мікроорганізмів із вивільненням білірубіну. Останній відновлюється під впливом кишкової мікрофлори з послідовним утворенням мезобілірубіну та мезобіліногену (уробіліногену). Одна частина мезобіліногену з тонкої кишки через ворітну вену потрапляє в печінку, де розщеплюється повністю до ди- та трипіролів, а інша надходить у товсту кишку, де за участі мікрофлори перетворюється на стеркобіліноген:
У сироватці крові здорової людини концентрація білірубіну незначна – 1,7 – 20,5 мкмоль/л. Цей білірубін (загальний білірубін) складається з двох фракцій – вільного, некон’югованого білірубіну (75 % від загальної кількості, 1,7 – 17,1 мкмоль/л), який знаходиться в комплексі з альбуміном сироватки та зв’язаного, кон’югованого білірубіну (25 % від загального білірубіну, 0,86 – 4,30 мкмоль/л), який знаходиться в комплексі з глюкуроновою кислотою. Гіпербілірубінемія – надмірна кількість білірубіну в крові – може бути пов’язана з низкою причин, а саме: порушенням надходження вільного білірубіну з кровоносних капілярів у гепатоцити; порушенням кон’югації вільного білірубіну внаслідок зниження активності глюкуронілтрансферази; порушення екскреції глюкуронідів білірубіну з гепатоцитів у жовчні капіляри. У всіх перелічених випадках при досягненні певної концентрації (35 – 50 мкмоль/л) білірубін дифундує в тканини, забарвлюючи їх у жовтий колір. Такий стан називають жовтяницею. Відтак, жовтяниця – це не окрема хвороба, а синдром різних патологічних станів, здебільшого печінки.
13.4.1. Патобіохімія жовтяниць. Жовтяниця – це не окрема хвороба, а синдром різних патологічних станів, здебільшого печінки. Жовтяниця з’являється, коли концентрація білірубіну в крові становить 35-50 мкмоль/л і вище. У залежності від причини виникнення жовтяниця може бути надпечінковою (передпечінковою, гемолітичною), печінковою (паренхіматозною) і підпечінковою (післяпечінковою, обтураційною).
У результаті в плазмі крові спостерігається гіпербілірубінемія (до 90 – 100 мкмоль/л) за рахунок некон’югованого (непрямого) білірубіну. Надходження при цьому великої кількості білірубіну в кишку призводить до посиленого утворення стеркобіліногену, який у великій кількості виділяється у вигляді стеркобіліну з калом (темний, майже чорний гіперхолічний кал) та після всмоктування у товстій кишці – у вигляді уробіліну з сечею (інтенсивне забарвлення сечі) (рис. 13.8). Некон’югований білірубін дуже токсичний: легко розчиняючись у ліпідах мембран, він проникає в мітохондрії та роз’єднує там процеси дихання та окисного фосфорилування, порушує синтез білків, транспорт іонів калію через мембрани органел і клітин. Це, своєю чергою, може спричинити розвиток печінкової коми, некроз паренхіматозних органів, пригнічення клітинного імунітету тощо. При паренхіматозній жовтяниці внаслідок вірусного, бактеріального чи хімічного пошкодження гепатоцитів і жовчних капілярів (гепатози, гепатити, цироз) знижується здатність печінки переносити кон’югований білірубін із гепатоцитів у жовч проти градієнта концентрації. Утворений кон’югований білірубін частково потрапляє у велике коло кровообігу, тоді як у кишку його надходить значно менше. Кількість мезобіліногену знижується, тому кал при паренхіматозній жовтяниці гіпохолічний (майже незабарвлений), тоді як сеча, навпаки, інтенсивно забарвлюється за рахунок присутності в ній не лише мезобіліногену, а й кон’югованого білірубіну, який добре розчиняється у воді та екскретується з сечею (рис. 13.9).
Кал знебарвлюється, у крові підвищується концентрація кон’югованого білірубіну. Він екскретується з сечею, надає їй насиченого золотисто-коричневого забарвлення («сеча кольору пива») (рис. 13.10). У новонароджених дітей у перші дні життя інколи виникає фізіологічна жовтяниця (жовтяниця новонароджених). Вона характеризується надмірною концентрацією в крові некон’югованого білірубіну. Причиною цього можуть бути посилений гемоліз, недостатня функція білків і ферментів печінки (УДФ-глюкуронілтрансферази), які забезпечують захоплення, кон’югацію та секрецію прямого білірубіну. У випадку, якщо концентрація некон’югованого білірубіну у крові перевищить 340 мкмоль/л, він проходить через гематоенцефалічний бар’єр і викликає токсичне ураження нейронів головного мозку (білірубінова енцефалопатія). Існує низка гіпербілірубінемій, пов’язаних із спадковими порушеннями обміну білірубіну, які проявляються хронічною жовтяницею без виражених змін структури та функцій печінки. До них належать: Синдром Жільбера – гетерогенна група порушень, в основі яких лежить дефіцит: УДФГК-трансферази (забезпечує перенесення глюкуронової кислоти на білірубін), транслокази (відповідає за захоплення білірубіну з крові та його транспорт у гепатоцити) та глутатіон-S-трансферази (забезпечує перенесення білірубіну в мікросоми). Ця патологія характеризується періодичністю виникнення жовтяниці: вона посилюється після інфекційних захворювань, емоційного та фізичного навантаження, голодування тощо. У крові спостерігають легку гіпербілірубінемію (за рахунок некон’югованого білірубіну). Синдром Криглера-Найяра спричинений повною відсутністю (І тип) або недостатнім синтезом (ІІ тип) УДФГК-трансферази. Для І типу характерна гіпербілірубінемія (за рахунок некон’югованого білірубіну), при цьому білірубін накопичується в ядрах нейронів сірої речовини головного мозку, що спричинює виникнення судом, ністагму, опістотонусу, атетозу тощо. Такі пацієнти помирають у ранньому віці від білірубінової енцефалопатії. ІІ Тип захворювання перебігає значно легше, але оскільки активність фермента знижена, теж розвивається гіпербілірубінемія. Синдром Дабіна-Джонсона пов’язаний із неспроможністю АТФ-залежної транспортної системи гепатоцитів траспортувати диглюкуроніду білірубін із печінки в жовч, що призводить до виникнення жовтяниці. Діагностика базується на виявленні гіпербілірубінемії (за рахунок кон’югованого білірубіну) та білірубінурії. Ця патологія супроводжується відкладанням коричневого пігменту (меланіну) у паренхімі печінки.
Дата добавления: 2015-11-25 | Просмотры: 1252 | Нарушение авторских прав |
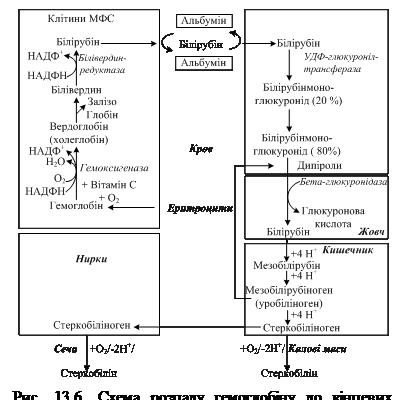 В процесі деградації гемопротеїну відбувається протеоліз його білкової частини, вивільнення іонів заліза, що реутилізуються для синтезу залізовмісних білків, та незворотний катаболізм порфіринового циклу гему, що призводить до утворення білівердину (зеленого пігменту) і білірубіну (жовто-червоного пігменту жовчі), метаболіти яких виводяться з організму (рис. 13.6).
В процесі деградації гемопротеїну відбувається протеоліз його білкової частини, вивільнення іонів заліза, що реутилізуються для синтезу залізовмісних білків, та незворотний катаболізм порфіринового циклу гему, що призводить до утворення білівердину (зеленого пігменту) і білірубіну (жовто-червоного пігменту жовчі), метаболіти яких виводяться з організму (рис. 13.6).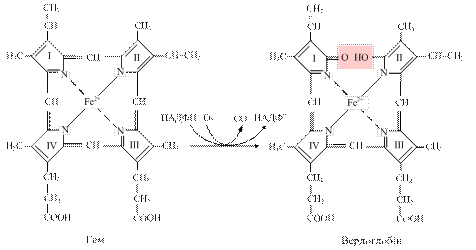
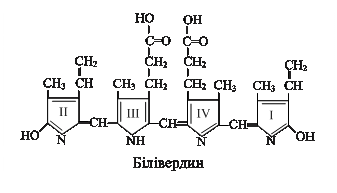 2. розпад вердоглобіну супроводжується, вивільненням іона заліза та утворенням лінійної тетрапірольної молекули білівердину – пігменту жовтого кольору.
2. розпад вердоглобіну супроводжується, вивільненням іона заліза та утворенням лінійної тетрапірольної молекули білівердину – пігменту жовтого кольору.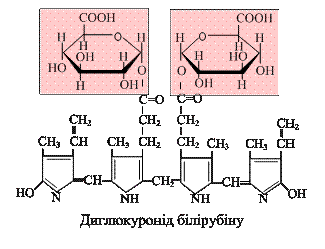 З 1 г гемоглобіну утворюється 35 мг білірубіну (впродовж доби приблизно 250 – 350 мг).
З 1 г гемоглобіну утворюється 35 мг білірубіну (впродовж доби приблизно 250 – 350 мг). 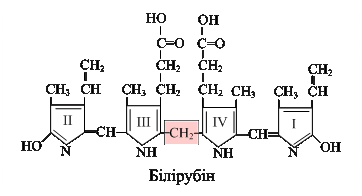 Утворений білірубін надходить у кров, де зв’язується з альбуміном сироватки крові (1 молекула альбуміну може зв’язати 2 – 3 молекули білірубіну). Комплекс альбумін-білірубін (некон’югований білірубін) транспортується в печінку, дисоціює на плазматичній мембрані гепатоцита з утворенням нового тимчасового комплексу з ліпідами плазматичної мембрани та зазнає подальших перетворень.
Утворений білірубін надходить у кров, де зв’язується з альбуміном сироватки крові (1 молекула альбуміну може зв’язати 2 – 3 молекули білірубіну). Комплекс альбумін-білірубін (некон’югований білірубін) транспортується в печінку, дисоціює на плазматичній мембрані гепатоцита з утворенням нового тимчасового комплексу з ліпідами плазматичної мембрани та зазнає подальших перетворень.
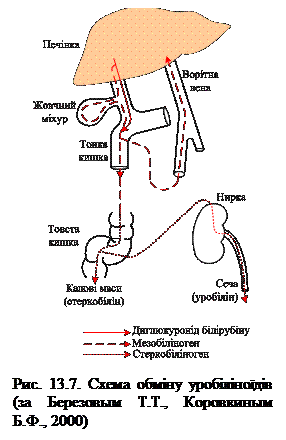 Утворений стеркобіліноген у прямій кишці майже повністю окиснюється до стеркобіліну (пігмент коричневого кольору) і виводиться з калом; незначна його частина всмоктується в систему нижньої порожнистої вени, потрапляє в нирки та виводиться в складі сечі у вигляді пігменту уробіліну. За добу із сечею з організму виводиться майже 4 мг уробіліну.
Утворений стеркобіліноген у прямій кишці майже повністю окиснюється до стеркобіліну (пігмент коричневого кольору) і виводиться з калом; незначна його частина всмоктується в систему нижньої порожнистої вени, потрапляє в нирки та виводиться в складі сечі у вигляді пігменту уробіліну. За добу із сечею з організму виводиться майже 4 мг уробіліну.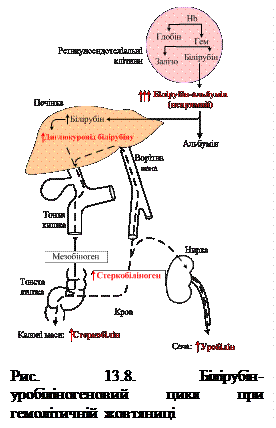 При гемолітичній жовтяниці печінка не спроможна зв’язувати велику кількість вільного білірубіну, який утворюється внаслідок посиленого гемолізу еритроцитів. Причинами такого стану можуть бути резус-конфлікт у новонароджених, переливання несумісної крові, природжені та набуті анемії, викликані сепсисом, радіаційним ураженням, дією гемотоксичних отрут тощо.
При гемолітичній жовтяниці печінка не спроможна зв’язувати велику кількість вільного білірубіну, який утворюється внаслідок посиленого гемолізу еритроцитів. Причинами такого стану можуть бути резус-конфлікт у новонароджених, переливання несумісної крові, природжені та набуті анемії, викликані сепсисом, радіаційним ураженням, дією гемотоксичних отрут тощо.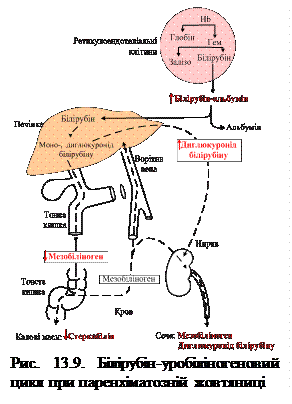 При обтураційній жовтяниці внаслідок закупорки жовчних протоків каменем, пухлиною, рубцем порушується транспорт жовчі в дванадцятипалу кишку, відтак вона переповнює їх і потрапляє в кров. Утворений у печінці кон’югований білірубін не може потрапити в складі жовчі в кишку, тому в калі та сечі відсутні уробіліногени.
При обтураційній жовтяниці внаслідок закупорки жовчних протоків каменем, пухлиною, рубцем порушується транспорт жовчі в дванадцятипалу кишку, відтак вона переповнює їх і потрапляє в кров. Утворений у печінці кон’югований білірубін не може потрапити в складі жовчі в кишку, тому в калі та сечі відсутні уробіліногени.