|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Инсулинотерапия. Основные принципы лечения сахарного диабета 1 типа
Основные принципы лечения сахарного диабета 1 типа К.м.н. Т.Е. Чазова РГМУ С ахарный диабет (СД) был признан экспертами ВОЗ неинфекционной эпидемией XX века. Число больных, страдающих СД, продолжает неуклонно увеличиваться. Это, безусловно, относится в первую очередь к больным СД 2 типа и связано с изменением образа жизни современного человека. Однако происходит увеличение и популяции больных СД 1 типа (A.M. Gale, 2002). Важно подчеркнуть, что этот тип сахарного диабета развивается в молодом возрасте, приводит к ранней инвалидизации и преждевременной гибели молодых людей. Несмотря на колоссальный прогресс в понимании особенностей развития этого заболевания, вопросы его лечения продолжают вызывать дискуссии, и их нельзя считать окончательно решенными. Патогенез сахарного диабета 1 типа хорошо изучен. В основе этого заболевания лежит аутоиммунная агрессия, следствием которой является деструкция b-клеток островков Лангерганса. Предшествующие клинической манифестации СД 1 типа этапы заболевания проходят бессимптомно (рис. 1). Происходит постепенное уменьшение массы продуцирующих инсулин клеток, развиваются скрытые нарушения секреции инсулина. На этих этапах заболевание протекает без клинических признаков дефицита инсулина. Эндокринологи и диабетологи встречаются с больным СД 1 типа чаще всего в момент клинической манифестации заболевания, при явлениях диабетического кетоацидоза, свидетельствующего о том, что более 80% b-клеток в поджелудочной железе уже разрушены. Продолжающаяся деструкция b-клеток приводит в дальнейшем к абсолютному дефициту инсулина.
Рис. 1. Стадии развития сахарного диабета 1 типа В настоящее время единственным средством лечения таких больных является заместительная пожизненная инсулинотерапия. Чем грозит развитие сахарного диабета? Основной и до сих пор нерешенной проблемой для любого больного сахарным диабетом является развитие поздних осложнений СД, которые вызывают не только ухудшение качества жизни пациентов, но и раннюю инвалидизацию, и преждевременную смерть больных. Среди осложнений СД 1 типа принято, по частоте встречаемости, в первую очередь выделять микро ангиопатии – нефропатию, вызывающую в конечном итоге развитие терминальной почечной недостаточности, и ретинопатию, приводящую к необратимой потере зрения. Диабетическая нейропатия создает риск развития синдрома диабетической стопы, нарушает иннервацию внутренних органов, вызывая нарушение функции жизненно важных внутренних органов. Не менее серьезными последствиями грозит преждевременное ускоренное развитие атеросклероза – поражение крупных сосудов приводит к развитию инфарктов и инсультов. Многоцентровое исследование DCCT (Diabetes Control Complication Trail) позволило еще в 1996 году ответить на целый ряд принципиальных вопросов, касающихся лечения и развития осложнений СД 1 типа. Прежде всего результаты этого исследования завершили дискуссию о роли гипергликемии в развитии поздних осложнений СД. Была доказана роль достижения компенсации углеводного обмена в замедлении и профилактике развития осложнений. Можно привести всего лишь один результат этого исследования – снижение гликированного гемоглобина (HbA1c), основного показателя компенсации углеводного обмена, на 1% уменьшало риск развития поздних осложнений на 47%. Стало очевидным, что для предотвращения и замедления темпов развития осложнений СД необходимо обеспечить стабильную компенсацию СД. Критерии компенсации СД 1 типа, принятые в настоящее время (European Diabetes Policy Group, 1998):
Важно обратить внимание на то, что понятие компенсации сахарного диабета включает в себя не только компенсацию углеводного обмена, но также поддержание стабильных показателей липидного обмена и цифр артериального давления. Современная концепция достижения компенсации углеводного обмена включает в себя использование высококачественных препаратов инсулина, обучение больных, реализацию полученных знаний при проведении самоконтроля и коррекции терапии в домашних условиях. Основу лечения сахарного диабета 1 типа составляют:
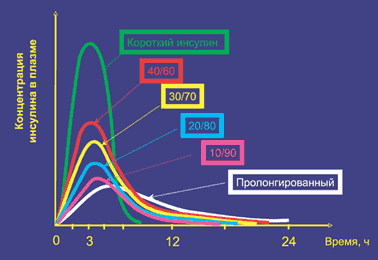
Цели инсулинотерапии состоят не только в отсутствии любых симптомов декомпенсации СД: жажды, полиурии, снижения массы тела, кетонурии и гипогликемии, но и в обеспечении того уровня физической работоспособности, который позволит молодым людям, заболевшим СД 1 типа, возможность учиться и работать, вести активный образ жизни. При хронической декомпенсации СД это исключено. В детском и подростковом возрасте хроническая декомпенсация приводит к отставанию в росте, развитии и половом созревании. Такие простые клинические показатели, как поддержание идеальной массы тела, состояние и размеры печени – важнейший показатель адекватности дозы инсулина, указывающий на состояние углеводного обмена и его компенсацию. При дефиците инсулина в печени создается выраженный дефицит гликогена и развивается жировой гепатоз – условия для появления гипогликемий (в том числе спонтанных) и кетоацидоза. Диетотерапия Самая первая задача врача состоит в расчете потребности в энергии и составе пищевого рациона. Назначение инсулинотерапии, расчет дозы инсулина, распределение инсулина в течение суток невозможно без предварительного индивидуального расчета диеты. Диета при СД 1 типа должна быть физиологической и индивидуализированной. Физиологическая – это значит, что по суточному количеству килокалорий и соотношению пищевых ингредиентов она не должна отличаться от диеты здоровых сверстников с аналогичным ростом и уровнем физической активности. Понятие индивидуализированная подразумевает то, что обязательно должен учитываться режим и образ жизни больного. Необходимо выбрать максимально удобное время приема пищи, учесть пищевые предпочтения, а также реальные материальные и бытовые условия конкретного пациента. Часто причиной хронической декомпенсации углеводного обмена бывает отсутствие у врача и, соответственно, у больного, четких представлений как о количестве пищевых ингредиентов, так и о тех целевых метаболических показателях, которые необходимо достигнуть в процессе лечения. Расчет суточного каллоража во взрослом возрасте зависит прежде всего от степени физической нагрузки пациента. При низкой физической активности (инвалиды, ведущие домашний образ жизни, лица с сидячей, неподвижной работой) потребность в энергии оставляет 20 ккал на килограмм идеальной массы тела в сутки. У лиц со средней физической активностью – 30, при высокой физической активности у лиц физического труда, спортсменов этот показатель рассчитывается исходя из 40 ккал на килограмм идеальной массы тела в сутки. Распределение суточного калоража – доля белков в суточном рационе составляет 20%, жиров – 25% (насыщенные жиры не более 10%), углеводов – 55%. Ограничение количества белка необходимо рекомендовать лицам с нефропатией при выраженной протеинурии и развитии хронической почечной недостаточности. У таких больных в связи с увеличением риска гипогликемий изменяется и инсулинотерапия. Доза вводимого инсулина значительно уменьшается в связи с замедлением скорости деградации инсулина и увеличением чувствительности к нему. Расчет необходимого для введения перед едой количества инсулина короткого типа действия зависит от планируемого к приему количества углеводов. Для упрощения этих расчетов было принято понятие «хлебной единицы». Хлебная единица (ХЕ) – условное понятие, подразумевающее определенное количество любого продукта, содержащее 12 г углеводов. В среднем на утилизацию 1 ХЕ требуется около 1,4 единицы инсулина короткого действия. Потребность в инсулине максимальна в утренние часы и составляет 1,5–2 ед. на 1 ХЕ. В обед потребность снижается до 0,8–1,2 ед. на 1 ХЕ, в вечернее время потребность вновь несколько возрастает – до 1,0–1,5 ед. на 1 ХЕ. Это учитывается при распределении углеводов в течение суток. В завтрак рекомендуется съедать углеводов несколько меньше, чем в обед и ужин. Вынужденной мерой, обусловленной неидеальным для имитации физиологической секреции инсулина профилем действия инсулина короткого типа действия и связанным с этим риском развития поздних постпрандиальных гипогликемий, являются перекусы – второй завтрак, полдник и второй ужин (на каждый прием 5–10% углеводов). Инсулинотерапия Учитывая факт абсолютного отсутствия собственного инсулина у больных сахарным диабетом 1 типа, необходимо таким образом назначить инсулиновые препараты, чтобы в совокупности они максимально имитировали физиологическую секрецию гормона у здорового человека. В связи с этим основные требования к инсулинотерапии при СД 1 типа сводятся к максимальной имитации эндогенной секреции инсулина у здорового человека. Для достижения этого используются человеческие генноинженерные препараты инсулина: комбинация пролонгированного инсулина (ПИ) в 2–х инъекциях и короткого инсулина (КИ) не менее 3–х инъекций. Рекомендуется отработать «базовую» дозу инсулина и проводить в дальнейшем ежедневный контроль дозы инсулина (по уровню гликемии) перед основными приемами пищи. Препараты инсулина по длительности действия можно разделить на три группы – инсулины короткого типа действия, пролонгированные препараты инсулина и комбинированные препараты. Только инсулины короткого типа действия при назначении их больным СД 1 типа имитируют эндогенную быструю секрецию инсулина в ответ на прием пищи. Только эти инсулиновые препараты могут обеспечить утилизацию принятых с пищей углеводов. Пролонгированные инсулины имитируют базальную секрецию инсулина и обеспечивают поддержание стабильной гликемии ночью и в периоды между приемами пищи. Комбинированные препараты состоят из комбинации инсулина короткого и пролонгированного действия и, соответственно, частично обладают их свойствами. При этом важно отметить, что действие каждой части соответствующего инсулина в комбинации не идентично таковому в отдельности. В лечении больных СД 1 типа они практически не используются. Фармакокинетика препаратов инсулина представлена на рисунке 2.
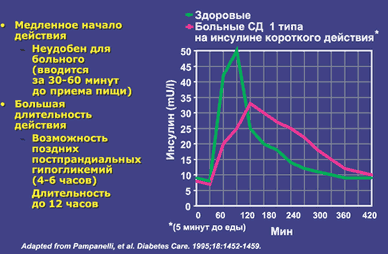
Рис. 2. Фармакокинетика препаратов инсулина В современной диабетологии за более чем 80 летний период применения инсулина достигнут большой прогресс в понимании и практическом применении накопленных знаний об особенностях и механизмах действия различных препаратов инсулина. Однако проблемы в заместительной инсулинотерапии при абсолютном дефиците инсулина сохраняются. К нерешенным проблемам относятся кардинально отличный от физиологического путь введения экзогенного инсулина. С этим связано позднее поступление и дефицит инсулина в печени, периферическая гиперинсулинемия, дефицит гликогена в печени, активация липолиза, глюконеогенеза, жировой гепатоз и высокий риск развития гипогликемий. Вторая проблема состоит в том, что имеющиеся препараты инсулина обладают несоответствующим физиологическому ритму временем начала, пика и окончания действия. Короткие инсулины начинают действовать позже и действуют дольше необходимого времени, вводятся задолго до приема пищи и требуют «перекуса» между основными приемами пищи (рис. 3).
Рис. 3. "Слабые" места человеческих инсулинов короткого действия В какой–то степени приблизиться к решению этого вопроса позволило создание и внедрение в практику препаратов с измененной длительностью действия, позволяющей приблизится к имитации физиологической секреции инсулина. С 1996 года в клинической практике используется аналог инсулина лизпро, отличающийся по химической структуре от естественного инсулина. Второй препарат с ультракороткой активностью – инсулин аспарт, у которого в 28 положении В–цепи аминокислота пролин была заменена отрицательно заряженной аспарагиновой кислотой. Длительность действия у препаратов ультракороткого действия или аналогов инсулина обусловлена ускорением их всасывания из места инъекции. Естественный человеческий инсулин, в растворе и в тех концентрациях и количествах, которые вводятся подкожно, образует ассоциации из шести молекул – гексамеры. Из–за этого феномена введенный инсулин медленно всасывается. Большая часть молекул аналогов инсулина, введенного больному подкожно, находится в виде мономеров, чем и объясняется быстрое всасывание этих инсулиновых препаратов из места инъекции. При использовании этих препаратов инсулина облегчается возможность синхронизации пика действия парентерально введенного инсулина с пиком постпрандиальной гликемии. Но одно лишь назначение даже самых современных препаратов инсулина – аналогов инсулина не решает проблему достижения компенсации СД. Требования по самоконтролю гликемии и коррекции дозы вводимого инсулина остаются важнейшей составной частью лечения больного с СД 1 типа. Создание у больного мотивации на проведение самоконтроля – важнейшая задача лечащего врача. Самым оптимальным, наиболее близким к обеспечению физиологических колебаний концентрации инсулина в крови является режим интенсифицированной инсулинотерапии. Можно подтвердить это хорошо известными результатами многоцентрового исследования DCCT и опубликованными в 2002 г. результатами исследования DAFNE (Dose Adjustment For Normal Eating). В практическом плане, для лечащих врачей важно подчеркнуть, что интенсифицированная инсулинотерапия, являясь оптимальным вариантом лечения для больного с СД 1 типа, эффективна и возможна лишь при определенных условиях. К ним относятся: наличие у пациента средств самоконтроля, высокий уровень знаний больного о принципах терапии СД 1 типа и тактике поведения при неотложных состояниях. Необходим ежедневный контроль гликемии перед всеми основными приемами пищи, перед сном и не реже одного раза в неделю – в 03 часа утра. Обязателен подсчет планируемого к приему с пищей количества ХЕ. Обязательна и коррекция количества вводимого перед едой инсулина в соответствии с полученными при самоконтроле цифрами гликемии. Только выполнение этих требований обеспечит эффективность терапии. Сначала проводится расчет базовой дозы инсулина. При планировании и расчете дозы инсулина, помимо диеты, физических нагрузок, необходимо учитывать физиологические, психологические и гормональные факторы, которые оказывают существенное влияние на потребность в инсулине. У растущего ребенка она может колебаться от 0,5 и достигать 2 ед/кг. Во время беременности потребность в инсулине меняется с течением беременности и в первом триместре составляет в среднем – 0,7 ед/кг/сут., во втором и третьем – 0,9–1,2 ед/кг/сут., к концу третьего триместра, в связи со стабилизацией и снижением активности фетоплацентарного комплекса, потребность в инсулине снижается и составляет в среднем 0,7–0,8 ед/кг/сут. В послеродовом периоде – 0,6 ед/кг/сут. Ориентировочно в среднем суточная доза инсулина рассчитывается в 1 год заболевания – 0,5 ед./кг/сут., в последующие годы – 0,7 ед./кг/сут., при активной физической работе – 0,5 ед/кг/сут., при сидячей работе – 0,7 ед/кг/сут., при стрессе – 1,0 ед/кг/сут., в пубертатном периоде – 1,0–2,0 ед/кг/сут., при кетоацидозе, приеме глюкокортикоидов – до 1,5–2 ед/кг/сут. Если взять суточную дозу инсулина за 100%, доля пролонгированного инсулина для обеспечения имитации базальной секреции инсулина составит 50%. Он назначается в два приема, соответственно по 25% от суточной дозы. Базальная потребность в инсулине сохраняется стабильной от 22.00 до полуночи, с полуночи до 4 часов утра уменьшается на 50% по сравнению с исходной базальной дозой инсулина, а с 4 до 10 часов утра увеличивается на 50%. Трудности обеспечения стабильной гликемии в ночное время частично связаны и с тем, что имеющиеся пролонгированные препараты инсулина не могут обеспечить в полной мере имитацию этих физиологических колебаний секреции инсулина. И даже, напротив, в момент физиологического ночного снижения потребности в инсулине у больного, вводящего пролонгированный инсулин перед сном, увеличен риск ночной гипогликемии за счет некоторого роста активности пролонгированного инсулина. При постоянном мониторировании уровня глюкозы крови частота недиагностированных ночных гипогликемий составляет у больных с субкомпенсированным СД более 30%. Возможно, что в решении этой проблемы помогут новые, так называемые беспиковые пролонгированные препараты, которые начинают применяться – гларгин и детимир. Оставшуюся половину суточной дозы составит короткий инсулин, который распределяется на основные приемы пищи – завтрак, обед и ужин в зависимости от рассчитанного к приему количества ХЕ и индивидуальной чувствительности к инсулину в разное время суток. Дата добавления: 2015-11-26 | Просмотры: 633 | Нарушение авторских прав |