|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Дифференциальная диагностикаДифференциальная диагностика эмболии бедренной и подколенной артерий представляет нередко трудности, особенно если при эмболии подколенной артерии выражен восходящий тромбоз. В том и другом случае определяется пульсация бедренной артерии под пупартовой связкой. Данные артериографии могут иметь решающее значение для точного топическогдиагноза и выбора доступа.
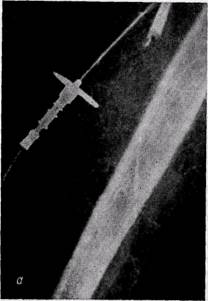
Рис. 155. Ангиограммыбольных с острой эмболией плечевой (а) и острым тромбозом подколенной (б) артерий: характерный для острого тромбоза и эмболии контур обрыва контрастирования сосуда В условиях общехирургического отделения ангиография может быть произведена с помощью передвижного или любого стационарного рентгеновского аппарата. Трубку рентгеновского аппарата устанавливают при максимально возможном кожно-фокус-ном расстоянии. Снимок производят с продолжительной экспозицией (1,5— 2 с) после введения половины дозы контрастного вещества. Для бедренной артериографии в условиях экстренной хирургии предложена методика одномоментного исследования сосудов конечности с длительной экспозицией в наклонном положении трубки рентгеновского аппарата к плоскости кассеты (В. М. Буянов, И. И. Затевахин, 1964; В. С. Савельев с соавт., 1974). В первые часы заболевания ангио-графическая картина эмболии имеет характерный вид: верхний уровень перерыва контрастной тени имеет вид полусферы выпуклостью проксимально (рис. 155), коллатералей чрезвычайно мало или они отсутствуют. В последующем в связи с восходящим тромбозом верхний уровень перерыва тени контрастного вещества приобретает неправильную форму. Уровень распространения продолженного тромбоза обычно не выходит за пределы отхождения крупных боковых ветвей. Дифференциальную диагностику проводят в первую очередь между эмболией и тромбозом. Эта задача может быть сложной у больных пожилого возраста с эмбологенным заболеванием и признаками атеросклероза. Оба заболевания схожи в клинических проявлениях, но отличаются по этиологии и патогенезу. Тромбоз развивается обычно на фоне облитери-рующего атеросклероза, эндартериита или как осложнение травмы. При артериальном тромбозе характерным можно считать постепенное, менее острое развитие симптоматики. Это обусловлено лучшими условиями для развития коллатерального кровообращения на фоне хроническойнедостаточности артериального кровообращения в конечности в результате предшествующих изменений сосуда. Болеют чаще мужчины старше 50 лет, которые обычно отмечают признаки длительного заболевания, свидетельствующие о хронических изменениях артерий. Эмболия может развиться также у больных облитерирующим атеросклерозом и облитерирующим эндартериитом артерий конечностей. Существуют некоторые отличия в тактике и методах хирургического лечения при тромбозе и эмболии, поэтому в неясных для диагностики случаях необходимо применять артерио-графию. Острый ишемический синдром нижних конечностей может возникнуть у больных с расслаивающей аневризмой аорты, распространяющейся до ее бифуркации. У некоторых больных в начальный период специфическая для аневризмы симптоматика может быть относительно слабо выражена. Больные отмечают сильную боль в нижних конечностях с развитием симптомов ишемии, пареза или паралича вследствие нарушения кровообращения спинного мозга. Мы наблюдали 3 таких больных, у которых диагноз расслаивающей аневризмы не был установлен своевременно. Такие наблюдения редкие. Диагноз может быть установлен при целенаправленном исследовании и динамическом наблюдении при условии, если патология своевременно заподозрена. Расслаивающую аневризму аорты необходимо исключить у больных, продолжительное время страдающих артериальной гипертензией. Отсутствие пульсации на периферических артериях является поводом для ошибочного диагноза артериальной эмболии при «синей флегмазии» («phlegmasiacoeruleadolens»). Заболевание известно также как «венозная гангрена», «ишемический тромбофлебит», «псевдоэмболический флебит». При синей флегмазии происходит массивный тромбоз венозной системы конечности с тотальной окклюзией магистральных и коллатеральных путей оттока из пораженной конечности (В. С. Савельев с соавт., 1972; Edwards, 1958, и др.). К нарушению венозной гемодинамики быстро присоединяется артериальный спазм, а затем коллапс артериального колена капилляров вследствие резко выраженного отека тканей и высокого трансмурально-го давления, привышающего гидростатическое давление внутри капилляров (Brockman и Vasko, 1966; Snyder с соавт., 1967, и др.). Ишемия с развитием гангрены обусловлена нарушением микроциркуляции. В типичных случаях заболевание начинается острым приступом сильной боли в конечности с онемением стопы и голени и быстро развивающимся диффузным отеком конечности. В отличие от артериальной эмболии при флегмазии кожа конечности, особенно дистальных отделов, синюшная или фиолетовая, резкий отек распространяется до паха. В последующем на коже стопы и голени образуются пузыри, наполненные жидкостью. ЛЕЧЕНИЕ Лечение следует начинать сразу же с момента установления диагноза, в догоспитальный период или после поступления в больницу, с целью предупреждения прогрессирования ишемии. Для профилактики развития продолженного тромбоза вводят внутривенно 10 000 ЕД гепарина. С целью раскрытия коллатералей и уменьшения артериоспазма вводят внутривенно или внутримышечно 4 мл но-шпы, 2 мл папаверина или галидора, обезболивающие средства (2% раствор промедола и димедрола по 1 мл), для улучшения общей гемодинамики — внутривенно сердечные гликозиды (1 мл 0,06% раствора коргликона или 0,5—1 мл 0,05% раствора строфантина). Выбор метода лечения. Тактика лечения зависит в первую очередь от степени ишемического поражения тканей конечности и общего состояния больного. Клинический опыт показывает, что операция может быть эффективной через 12—24 ч и даже спустя несколько суток и недель с момента эмболии, если не развились необратимые изменения тканей. Поэтому фактору времени с момента острой артериальной эмболии в настоящее время не придают решающего значения. При выборе метода лечения следует также учитывать, что полное восстановление функции конечности возможно только с восстановлением магистрального кровотока. Под влиянием антикоагулянтов и фибрино-литических средств не происходит лизиса эмбола, поскольку последний представляет собой обычно организованный тромб. Даже если гангрена конечности не разовьется при терапевтическом лечении, в последующем будут отмечаться признаки хронической артериальной недостаточности конечности в результате нарушения магистрального кровотока. К этому следует добавить несравненно большие возможности сосудистой хирургии в настоящее время. В связи с этим эмболэктомия принципиально показана всем больным при отсутствии противопоказаний общего и местного характера. Операция противопоказана: 1) в атональном и предагональном состоянии больных; 2) при крайне тяжелом общем состоянии больных с легкой и средней степенью ишемического поражения тканей конечности; 3) в пожилом и старческом возрасте при наличии тяжелых сопутствующих заболеваний у больных с легкой степенью ишемии. Местные противопоказания к эмболэктомии: 1) гангрена нижней конечности (IV степень ишемии); показана первичная ампутация конечности; 2) III степень ишемии при тяжелом общем состоянии больных, а также у пациентов с хронической почечной недостаточностью; в связи' с опасностью развития грозных постишемических расстройств показана высокая ампутация конечности. При начинающейся гангрене верхней конечности не следует спешить с ампутацией, так как интоксикация у таких больных обычно менее выражена, имеются большие возможности развития коллатерального кровообращения, поэтому целесообразно выждать до появления демаркационной линии и ограничиться некрэктомией (В. С. Савельев с со-авт., 1974). Выжидательная тактика оправдана также при эмболии артерий голени с целью возможного "снижения уровня ампутации после консервативной терапии. У ряда больных с тяжелой ишемией конечности и мышечной контрактурой определение тактики лечения представляет трудную проблему. Необходимо решить вопрос: выполнить первичную высокую ампутацию конечности, эмболэктомию в сочетании с экономной ампутацией или эмболэктомию в сочетании с мероприятиями, уменьшающими тяжесть постише-мических расстройств. При эмболии проксимальнее бифуркации общей бедренной артерии и наличии показаний к ампутации целесообразно выполнить эмболэктомию из бедренного доступа и ампутацию средней трети бедра, оставляя культю, пригодную для протезирования. Если эмболэктомию не выполняют, показана ампутация конечности в верхней трети бедра или в области паха. При выборе уровня ампутации необходимо помнить, что ишемическое поражение мышц обычно выражено в большей степени и более проксимально, чем кожи. В случае контрактуры мышц голени с целью уменьшения опасности развития грозных постишемических расстройств рекомендуется, наряду с удалением эмбола и продолженного тромба на всем протяжении артерии, произвести флеботомию сопутствующей магистральной вены с кровопусканием и ревизией баллонными катетерами для удаления токсическихпродуктов и тромбов из вен, промывание по системе артерия —вена (В. С. Савельев с соавт., 1973, 1974). При развивающемся отеке мышц с целью декомпрессии и улучшения кровотока в мышцах показана также широкая фасциотомия.
Хирургическое лечение. Первые попытки удаления эмбола сделаны русскими хирургами И. Ф. Сабанеевым в 1895 г. и Р. Р. Вреденом в 1897 г. Вслед за ними в ряде стран предпринимаются попытки хирургического лечения эмболии, к сожалению, также безуспешные (Moynihan, 1907; Had-ley, 1907, и др.). Первая успешная эмболэктомия из бедренной артерии выполнена французским хирургом La-bey в 1911 г. Шведский хирург Key в том же году выполнил вторую ус- пешнуюзмболэктомию, детально разработал технику операции, первый опубликовал результаты успешного лечения серии наблюдений. Первая успешная эмболэктомия из бедренной артерии в Советском Союзе выполнена в 1930 г. Д. М. Давыдовым, из бифуркации аорты — в 1936 г. Б. А.Петровым. Были разработаны различные методы непрямой эмболэктомии. Наиболее широкое признание получил способ ретроградной эмболэктомии с помощью специального катетера с надувным баллоном на конце, предложенный американскими хирургами Fogarty, Cranley, Krause в 1963 г. Техника хирургического лечения. Основной операцией при артериальной эмболии является эмболэктомия с обязательным удалением продолженного и вторичного тромба на всем протяжении артериального русла. В типичных случаях не поздних эмболии для выполнения операции, кроме общехирургического инструментария, достаточно иметь несколько сосудистых зажимов, баллонные катетеры (Фогарти, зонды «Дуэт»), пластмассовые катетеры, атравматические иглы. Следует обработать кожу всей конечности, поскольку может потребоваться обнажение периферических артерий. Различают два основных способа эмболэктомии — прямую и непрямую. При эмболии бедренной, подколенной, плечевой артерий применяют прямую эмболэктомию. Использование баллонных катетеров позволяет извлечь эмболы и тромбы из труднодоступных областей сосудистой системы (бифуркации аорты, подвздошных, подключичных артерий) через поверхностно расположенные, легко доступные артерии. Это позволяет уменьшить травматичность и продолжительность операции. Если не удается удалить эмбол и тромбы из бифуркации аорты и под-
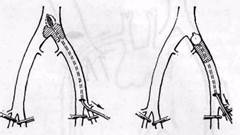
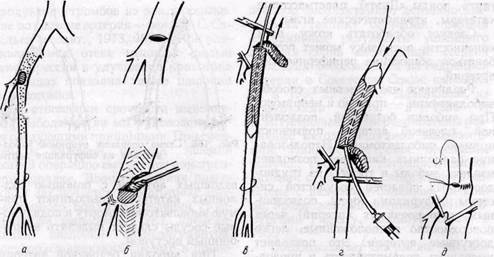
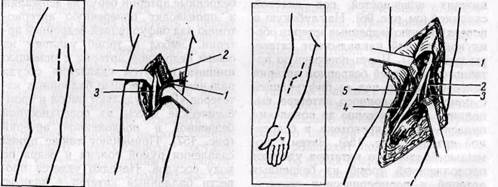
Схема операции непрямой эмболэктомии из бифуркации аорты вздошных артерий с помощью баллонных катетеров, выполняют прямую эмболэктомию. Аорту и подвздошные сосуды следует выделять забрюшинным доступом. При эмболии бедренной артерии обнажают ее бифуркацию типичным доступом в бедренном треугольнике. Общую, поверхностную и глубокую бедренные артерии берут на держалки и производят поперечную артериотомию над бифуркацией бедренной артерии. Эмбол и тромб удаляют из общей бедренной артерии с помощью пинцета и путем сдавления сосуда пальцами. С помощью баллонных катетеров «Дуэт» удаляют эмбол и тром-ботические массы из поверхностной бедренной и подколенной артерий. Применяют также прием сдавления рукой голени и бедра по ходу сосудов. Нередко удается провести баллонный катетер в заднюю большеберцовую артерию до нижней трети голени. Удалить тромбы катетером из передней большеберцовой артерии через бедренный доступ трудно, так как она отходит почти под прямым углом к подколенной артерии. Для удаления тромботических масс из подколенной и берцовых артерий у отдельных больных можно применить метод ретроградного промывания через артериотомию задней большеберцовой артерии, выделенной за медиальной лодыжкой. При эмболии подколенной артерии, а также если не удается удалить тром-ботическйе массы из подколенной и берцовых артерий через бедренный Схема этапов операции эмболтромбэктомии при эмболии бедренных артерий: а — схема патологии; б — артериотомин и прямая эмболэктомия; в, г — удаление с помощью баллонного катетера нисходящего (в) и восходящего (г) тромбов; д — наложение сосудистого шва
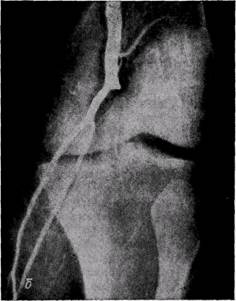
Схемы доступов к плечевой артерии в верхней трети плеча (а) и в локтевой ямке (б): / — v. basilica; 2 — п. medianus; 3 — a. brachialis; 4 — vcephalica; 5 — lacertusfibrosus доступ, мы обнажаем подколенную артерию и ее ветви медиальным доступом в верхней трети голени. Обычно производим продольную артериото-мию подколенной артерии с последующей пластикой артерии аутовеноз-ной заплатой. При эмболии подключичной, подмышечной или плечевой артерии в месте отхождения глубокой артерии плеча эмболэктомию выполняем обычно через доступ в верхней трети плеча. Если не удается провести катетер дистальнее бифуркации плечевой артерии в локтевой ямке, а также при эмболии ее в этом участке, обнажаем плечевую артерию в локтевой ямке (рис. 158, б). Техника эмболэктомии из артерий верхней конечности такая же, как при эмболии артерий нижних конечностей. Используют тонкие баллонные катетеры «Дуэт» (№ 2 и № 3) для введения в лучевую и локтевую артерии. В. С. Савельев с соавторами (1974) рекомендует применять доступ в локтевой ямке при эмболии любой из артерий верхней конечности, включая подключичную, так как из этого доступа легче удалить тромботические массы из артерий предплечья. Места артериотомии при удалении эмболов и тромбов из артерий верхней и нижней конечностей при различных уровнях эмболии представлены на рис. 159. С целью предупреждения повторного тромбоза артерий во время операции вводят гепарин 5000 ЕД внутривенно за 10 мин до пережатия сосудов или внутриартериально после рассечения артерии. При эмболэктомии у больных с тяжелой и средней степенью ишемии конечности к моменту ушивания артерии и снятия зажимов с сосудов следует ввести раствор бикарбоната натрия с целью уменьшения опасности постишемических расстройств. В дальнейшем необходимо следить за показателями КЩР и своевременно его корригировать. После восстановления артериального кровотока необходимо следить за уровнем артериального давления и своевременно корригировать его при гипотензии. Больным с тяжелой ишемией нижней конечности после ушивания артерии и восстановления артериального кровотока производят ревизию сопутствующей вены. При доступе в верхней трети бедра В. С. Савельев с соавторами (1974) рекомендует пересекать большую подкожную вену у устья и через нее вводить в бедренную вену катетер. При доступе к подколенной артерии мы производим поперечную венотомию подколенной вены. Используя баллонные катетеры, а также прием сдавления, удаляют тромбы из магистральных вен и осуществляют венозное кровопускание в количестве 200 мл. Кровопотерю возмещают путем гемотрансфузии. Тромб-эктомию и кровопускание из вен верхней конечности обычно не применяют. Особенную группу, с точки зрения лечебной тактики, составляют эмболэктомии у больных с облитерирующи-ми заболеваниями артерий. По данным Stefanics с соавторами (1973), у 59% больных, оперированных по поводу артериальных эмболии, отмечались атеросклеротические изменения сосудов. Развитие клинических симптомов у них обычно менее острое, однако ишемия может прогрессировать до стадии гангрены. Ангиографиче-ское исследование у таких больных является обязательным. Больные должны получать лечение в условиях ангиохирургического отделения. Хирургическое лечение проводят, как правило, в плановом порядке после обследования и подготовки больного. Выбор метода операции определяется характером и протяженностью поражения сосудов, а также общим состоянием больного. У одних больных выполняют эмболэктомию через продольную артериотомию с осторожным удалением вторичных тромбов. Непрямая эмболэктомия может оказаться невыполнимой, так как не всегда удается провести баллонный катетер через пораженный сосуд. При эмболии бифуркации аорты и подвздошных артерий хирург стоит нередко перед необходимостью обнажения аорты. Мы применяем забрюшинный левосторонний доступ по Робу. При значительном поражении подвздошных артерий облитерирующим процессом лучше отказаться от тромб-эндартериэктомии и выполнить обходное аорто-бедренное шунтирование протезом с удалением эмбола из бифуркации аорты (рис. 160). При тромбозе подколенной, поверхностной бедренной, плечевой артерий для обходного шунтирования используют аутовену. В случае комбинированной эмболии сосудов двух конечностей, если ишемические изменения тканей диктуют необходимость хирургического лечения, эмболэктомию выполняют одновременно на двух конечностях в соответствии с вышеизложенными принципами. Результаты лечения больных.Летальность больных с артериальной эмболией остается высокой и составляет, по данным различных авторов, от 20 до 35% (В. С. Савельев с соавт., 1974; Fogarty и Cranley, 1965; Stefa-nics с соавт., 1973, и др.). Больные умирают в ранний послеоперационный период или во время операции главным образом от острой сердечнососудистой недостаточности и пост-ишемических расстройств (Stewart с соавт., 1975). При митральном стенозе летальность после эмболэктомии ниже по сравнению с атеросклероти-ческимиэмбологенными заболеваниями. Смертность после эмболэктомии непрямым методом почти на 50% ниже по сравнению с прямыми эмбол-эктомиями (Stefanics с соавт., 1973). Она выше у больных с сопутствующими атеросклеротическими поражениями сосудов конечности, а также после повторных эмболэктомии (Stefanics с соавт., 1973). Летальность после ампутации конечности, выполненной после эмболэктомии, выше по сравнению с первичными ампутациями. Частота сохранения конечности от ампутации среди оперированных больных достаточно высокая и составляет, по публикациям последних лет, 75—• 95% (В. С. Савельев, 1975; Martin с соавт., 1969; Stefanics с соавт., 1973,и др.). После успешной эмболэктомии восстановление периферической пульсации отмечается не у всех больных (у 60%, Martin с соавт., 1969). Это объясняется фрагментацией эмбола, множественной («этажной») и повторной эмболией или атеросклеротиче-скими изменениями сосудов. Результаты при ранней эмболэктомии лучше в отношении сохранения и восстановления функции конечности, однако выше летальность по сравнению с поздними эмболэктомиями.
Литература Клиническая ангиология. Покровский А.В. 2 том. Комаров И.А., Киселев В.Я. Травматическая окклюзия магистральных артерий//Хирургия.-1983.-№ 12.-С.15-19. HobsonR.W., SarkariaJ., ОDonneelJ. A. Atheroscleroticaneurysmsofthesubclavianartery//Surgery.-1979.-Vol.85.-P.368-371. Machleder H.I. Vaso-occlusive disorders of the upper extremity//Curr.problems in Surg.— 1988.-Vol.25(l).-P.l-67.
План. 1. Введение. 2. Этиология острой окклюзии почечной артерии. 3. Клиническая картина. 4. Диагностика. 5. Лечение. 6. Заключение.
Введение. Окклюзия почечных артерий — острое или хроническое нарушение кровотока по одной или обеим главным почечным артериям или их ветвям, обычно в результате тромбоэмболии, атеросклероза или фибромускулярной дисплазии Окклюзия почечной артерии может быть односторонней или двусторонней. Недостаточная перфузия почек ведет к артериальной гипертензии, почечной недостаточности или инфаркту и некрозу почек. Дата добавления: 2015-11-26 | Просмотры: 969 | Нарушение авторских прав |