|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
МЕХАНИЗМ ВЫДОХА.Выдох в основном происходит пассивно: межреберные мышцы расслабляются, купол диафрагмы поднимается. В результате объем грудной клетки уменьшается и давление в плевральной полости возрастает. Это давление передается на легочную ткань, поэтому одновременно повышается давление воздуха в альвеолах. Теперь уже давление воздуха в легких становится больше, чем в атмосфере, и воздух благодаря этому начинает выходить из легких по воздухоносным путям наружу. Дыхательный цикл. Периодичность дыхания (цикл вдох — выдох) связана с ритмическими процессами расширения и уменьшения объема грудной клетки. От степени увеличения грудной клетки зависят объем вдоха и соответственно величина выдоха. Отрицательное давление в плевральной полости. Если измерить давление в плевральной полости во время дыхательной паузы, то можно обнаружить, что оно ниже атмосферного давления на 3—4 мм рт.ст., т.е. отрицательное. Это вызвано эластической тягой легких к корню, создающей некоторое разрежение в плевральной полости. Во время вдоха давление в плевральной полости еще больше уменьшается за счет увеличения объема грудной клетки, а значит, отрицательное давление возрастает (до —9 мм рт.ст. при спокойном и до —20 мм рт. ст. при глубоком вдохе). Во время выдоха объем грудной клетки уменьшается, одновременно возрастает давление в плевральной полости, причем в зависимости от интенсивности выдоха оно может стать положительным. Пневмоторакс. В случае повреждения грудной клетки в плевральную полость входит воздух. Это явление называется пневмотораксом. При этом легкие сжимаются под давлением вошедшего воздуха вследствие эластичности ткани легких, поверхностного натяжения альвеол. В результате во время дыхательных движений легкие не способны следовать за грудной клеткой, при этом газообмен в них уменьшается или полностью прекращается. При одностороннем пневмотораксе дыхание только одним легким на неповрежденной стороне может обеспечить дыхательную потребность при отсутствии физической нагрузки. Двусторонний пневмоторакс делает невозможным естественное дыхание, в этом случае единственным способом сохранения жизни является искусственное дыхание. Тип дыхания зависит от мышц, поэтому выделяют: 1) грудной. Осуществляется при участии межреберных мышц и мышц 1—3-го дыхательного промежутка, при вдохе обеспечивается хорошая вентиляция верхнего отдела легких, характерен для женщин и детей до 10 лет; 2) брюшной. Вдох происходит за счет сокращений диафрагмы, приводящих к увеличению в вертикальном размере и соответственно лучшей вентиляции нижнего отдела, присущ мужчинам; 3) смешанный. Наблюдается при равномерной работе всех дыхательных мышц, сопровождается пропорциональным увеличением грудной клетки в трех направлениях, отмечается у тренированных людей.
Отрицательное внутриплевральное давление – это разность давлений между париетальным и висцеральным листками плевры. Оно всегда ниже атмосферного. Факторы, его определяющие: 1) неравномерный рост легких и грудной клетки; 2) наличие эластической тяги легких. Интенсивность роста грудной клетки выше, чем ткани легких. Это приводит к увеличению объемов плевральной полости, а поскольку она герметична, то давление становится отрицательным. Эластическая тяга легких – сила, с которой ткань стремится к спаданию. Она возникает за счет двух причин: 1) из-за наличия поверхностного натяжения жидкости в альвеолах; 2) из-за присутствия эластических волокон.
Отрицательное внутриплевральное давление: 1) приводит к расправлению легких; 2) обеспечивает венозный возврат крови к грудной клетки; 3) облегчает движение лимфы по сосудам; 4) способствует легочному кровотоку, так как поддерживает сосуды в отрытом состоянии. Легочная ткань даже при максимальном выдохе полностью не спадается. Это происходит из-за наличия сурфактанта, который понижает натяжение жидкости. Сурфактант – комплекс фосфолипидов (в основном фосфотидилхолина и глицерина) образуется альвеолоцитами второго типа под влиянием блуждающего нерва. Таким образом, в плевральной полости создается отрицательное давление, благодаря которому осуществляются процессы вдоха и выдоха.
3. Жизненная емкость легких. Спирометрия. Легочная вентиляция. Минутный объем дыхания.
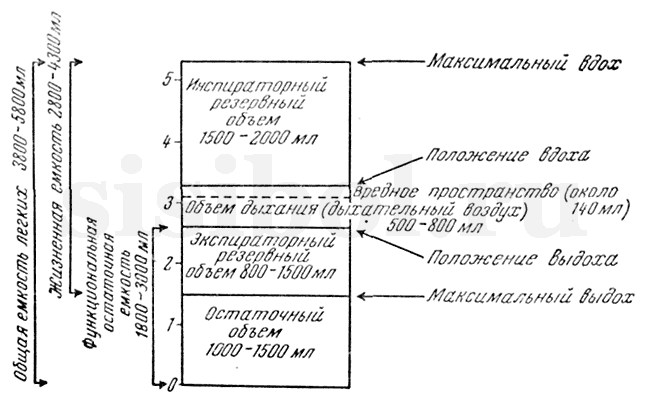
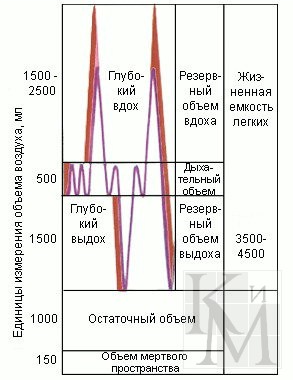
Легочную вентиляцию подразделяют на несколько компонентов (рис.). Дыхательный объем — количество воздуха, которое человек вдыхает и выдыхает в покое. Резервный объем вдоха — количество воздуха, которое человек может дополнительно вдохнуть после нормального вдоха. Резервный объем выдоха — количество воздуха, которое человек может дополнительно выдохнуть после спокойного выдоха. Остаточный объем — количество воздуха, оставшееся в легких после максимального выдоха. Жизненная емкость легких — максимальное количество воздуха, которое можно выдохнуть после наибольшего вдоха, состоящее из суммы дыхательного объема и резервных объемов вдоха и выдоха. Общая емкость легких — максимальное количество воздуха, содержащегося в легких при наибольшем вдохе, является суммой жизненной емкости и общей емкости легких. Из всех перечисленных функциональных компонентов наибольшее практическое значение имеют дыхательный объем и жизненная емкость легких. Жизненная емкость легких (ЖЕЛ) является показателем подвижности легких и грудной клетки. Она зависит от многих факторов: конституции, возраста, пола, степени тренированности. С возрастом ЖЕЛ уменьшается, что связано со снижением эластичности легких и подвижности грудной клетки. У женщин ЖЕЛ в среднем на 25 % ниже, чем у мужчин. У мужчин ростом 180 см она в среднем составляет 4,5 л. Объем вдыхаемого — выдыхаемого воздуха и жизненной емкости легких можно измерить с помощью спирометра. «Мертвое» воздушное пространство. Воздухоносные пути, включающие полости носа, рта, трахеи, бронхов, образуют так называемое «мертвое» пространство. Воздух, занимающий объем «мертвого» пространства, не участвует в газообмене. Во время вдоха первая порция вдыхаемого воздуха поступает в альвеолы из «мертвого» пространства. Во время выдоха она возвращается последней в воздухоносные пути этого пространства, т.е. фактически один и тот же воздух «мертвого» пространства без обновления состава поступает в легкие. Эффективность дыхания зависит от объема легочной вентиляции и «мертвого» пространства. Чем меньше дыхательный объем, тем более значительной оказывается доля этого пространства. Воздухоносные пути наряду с основной функцией выполняют ряд важных вспомогательных функций. К ним относятся очищение, увлажнение и согревание воздуха. Сурфактанты. В альвеолярной жидкости, покрывающей альвеолы изнутри, имеются поверхностно-активные вещества сурфактанты, которые снижают поверхностное натяжение, особенно при спадении легких. Если бы этого не происходило, то при уменьшении объема альвеол поверхностное натяжение в них оказалось бы столь большим, что они полностью спадались бы. По своему составу сурфактанты легких представляют собой смесь белков и липидов. Спирометрия – это достаточно простой и информативный метод исследования функции внешнего дыхания, включающий в себя измерение объемных и скоростных показателей дыхания с целью выявления хронической бронхолегочной патологии, мониторирования состояния больных и оценки эффективности лечения. Также спирометрия применяется в практической пульмонологии с целью: • оценки степени выраженности вентиляционных нарушений и состояния здоровья перед началом значительных физических нагрузок (важно при планировании и проведении реабилитационных программ); • оценки влияния заболевания на функцию легких и на предоперационный риск; • оценки прогноза заболевания, нетрудоспособности, а также возможных рисков при страховании, оценки здоровья лиц в юридической практике и др. Основная цель спирометрии (достижение которой позволяет интерпретировать все остальные ее показатели): узнать, (1) какой объем воздуха обследуемый может вдохнуть и выдохнуть и (2) с какой скоростью он способен это сделать.
Спирометрия особенно актуальна для выявления ранних стадий ХОБЛ (хронической обструктивной болезни легких) у курильщиков, когда «курящий человек» еще не считает себя больным, поскольку основной симптом - одышка, которая нарушает повседневную активность и заставляет обратиться к врачу - отсутствует. В последние годы разработано множество моделей портативных спирометров, что делает этот метод еще более доступным, поскольку позволяет проводить исследование в любом медицинском учреждении. Но необходимо помнить, что спирометрия имеет высокую диагностическую ценность только при условии ее технически правильного выполнения на соответствующем оборудовании, так как от корректности спирограммы зависит диагноз, назначение лечения и прогноз. Противопоказания к проведению спирометрии: (1) относительные - активный туберкулез легких и другие заболевания, передающиеся воздушно-капельным путем; (2) абсолютные - не существуют, но маневр форсированного выдоха следует выполнять с осторожностью при пневмотораксе, в первые две недели острого инфаркта миокарда, после операций на брюшной полости и офтальмологических операций, тяжелой бронхиальной астме и при выраженном кровохарканье. Некоторые авторы указывают на то, что в течение шести недель после хирургического лечения глазных заболеваний, а также вмешательства на органах грудной клетки или брюшной полости, и как минимум в течение четырех недель после инфаркта миокарда или острого нарушения мозгового кровообращения (инсульт) – спирометрия абсолютно противопоказана. Минутный объем дыхания (МОД) характеризует функцию внешнего дыхания. В спокойном состоянии воздух в трахее, бронхах, бронхиолах и в неперфузируемых альвеолах в газообмене не участвуют, так как не приходит в соприкосновение с активным легочным кровотоком — это так называемое «мертвое» пространство. Часть дыхательного объема, которая участвует в газообмене с легочной кровью, называется альвеолярным объемом. С физиологической точки зрения альвеолярная вентиляция — наиболее существенная часть наружного дыхания, так как она является тем объемом вдыхаемого за 1 мин воздуха, который обменивается газами с кровью легочных капилляров. МОД измеряется произведением ЧД на ДО. У здоровых лиц ЧД – 16-18 в минуту, а ДО колеблется в пределах 350-750 мл, у спортсменов ЧД – 8-12 мл, а ДО – 900-1300 мл. Увеличение МОД (гипервентиляция) наблюдается вследствие возбуждения дыхательного центра, затруднения диффузии кислорода и др. В покое МОД составляет 5-6 л, при напряженной физической нагрузке может возрастать в 20-25 раз и достигать 120-150 л в 1 мин и более. Увеличение МОД находится в прямой зависимости от мощности выполняемой работы, но только до определенного момента, после которого рост нагрузки уже не сопровождается увеличением МОД. Даже при самой тяжелой нагрузке МОД никогда не превышает 70-80% уровня максимальной вентиляции. Расчет должной величины МОД основан на том, что у здоровых лиц из каждого литра провентилированного воздуха поглощается примерно 40 мл кислорода (это так называемый коэффициент использования кислорода - KИ). Его можно рассчитать по формуле: Должный МОД = должное потребление кислорода / 40, а должную величину поглощения кислорода рассчитывают по формуле: Дата добавления: 2015-12-15 | Просмотры: 981 | Нарушение авторских прав |