|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Первая помощь при укусе клещаКлещевой энцефалит — это тяжёлое инфекционное заболевание эндемичное для районов Западной Сибири и Новосибирской области в частности. Суть этого заболевания состоит в поражении центральной нервной системы, вызванном попаданием вируса клещевого энцефалита в организм человека через укус клеща. Клещ, насосавшись крови больного животного (зайцы, мыши–полёвки, бурундука) является переносчиком инфекции. Активность клещей —переносчиков значительно повышается весной и начале лета: в мае–июне. При обнаружении на коже клеща, его следует немедленно удалить. Для этого рекомендуется сделать петлю из нити, набросить её на клеща и, постепенно расшатывая петлю удалить клеща из кожи. Можно капнуть на клеща каплю керосина, растительного масла или какой-нибудь другой маслянистой жидкости. Клещ как бы задыхается в этой жидкости и “выходит” наружу. Клеща следует сжечь. Если хоботок клеща остался в коже, его следует удалить как обычную занозу иглой обработанной спиртом. После удаления клеща пострадавшего следует немедленно направить в близлежащий мед. пункт для введения специфического гама-глобулина с целью предотвращения заболевания.
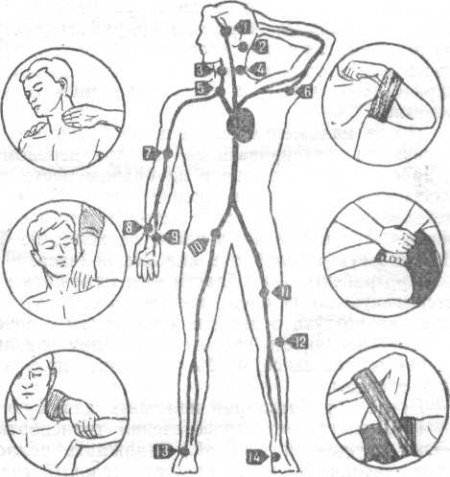
ТРАВМЫ 4.1.1. Черепно-мозговая. Одна из самых опасных травм, при которой механическим воздействием (ударом камня, воздушной волной при сходе лавины и т. д) повреждается головной мозг и череп. Признаки. Сразу после травмы пострадавший хотя бы на мгновение теряет сознание. Иногда он отмечает кратковременную оглушенность. В течение нескольких дней после травмы больной может не помнить события, происходившие в момент травмы, а также непосредственно до и после нее. Наблюдаются и другие признаки кислородного голодания головного мозга (см.). Повреждение тканей головы может проявляться в виде выделений из ушей (носа) светлой или розовой жидкости, повреждений кожи и подлежащих тканей, иногда с выбуханием в рану части головного мозга. Помощь. Удалите волосы вокруг раны. Обработайте ее края раствором антисептика. Положите на рану стерильную салфетку. Выбухание из раны накройте мыльницей, кружкой (каркасом), который вначале нужно чисто вымыть, простерилизовать антисептиком. После этого нужно наложить повязку. Обеспечьте максимально возможное охлаждение головы полиэтиленовыми мешочками со снегом, мелко наколотым льдом, часто сменяемыми салфетками, смоченными в холодной воде. Транспортировку этого больного - в положении полусидя, с головой, лежащей на мягком валике. Если больной без сознания, фиксируйте голову, чтобы уберечь ее от боковых качаний. Нужно контролировать сохранность дыхания, особенно после рвоты, могущей привести к закупорке дыхательных путей. Для предупреждения этого осложнения во время рвоты наклоните больного или хотя бы его голову (если не повреждены шейные позвонки!) набок удалите салфетками рвотные массы изо рта после окончания рвоты.При фиксации и транспортировке необходимо учитывать возможные судороги, двигательное возбуждение, агрессивное поведение, особенно ночью. Питье должно быть необильным, еда - по желанию больного. 4.1.2.Позвоночно-спинномозговая. Эта травма повреждает позвоночник и спинной мозг и поэтому есть опасность наступления клинической смерти (см). Наиболее частые условия возникновения травмы — удар или сдавливание позвоночника, чрезмерное одномоментное его искривление, прыжок с высоты. Признаки. Больной может жаловаться на боли в спине, необычные ощущения в этой области (жжение, снижение чувствительности). Сила мышц конечностей при определенных движениях снижена с одной или обеих сторон (нужно проверить при разнообразных движениях в каждом из симметричных суставов). При ощупывании мышцы конечностей расслаблены. Чувствительность при касании или легком укалывании кожи нарушена чаще в области стоп и кистей. Наблюдается задержка или недержание мочи. Если указанные признаки выявить не удалось и отсутствует повреждение кости, видимое через дефект мягких тканей, необходимо искать признаки перелома позвоночника. Для этого нужно проверить реакцию больного на осевую разгрузку и нагрузку позвоночника путем толчкообразного надавливания возрастающей интенсивности на голову и пятки пострадавшего и потягивания за них вдоль оси позвоночника. Затем следует прощупать и простучать остистые отростки позвоночника и пространство между ними последовательно вначале от шейного отдела, затем – от крестца. При этом отростки нужно простукивать средним пальцем, а соседними (вторым и четвертым), лежащими рядом на поверхности спины, ощупывать степень напряжения лежащих под пальцами мышц при вашем ударе. Отметьте место наибольшей напряженности — признак возможного перелома. Затем прощупайте другие части позвоночника, расположенные на 1 —1,5 и 2—3 см кнаружи в обе стороны от каждого из остистых отростков. Ограниченное ощущение болезненности при обследовании также служит признаком повреждения позвоночника. Помощь. При наличии раны необходимо обработать ее края раствором антисептика и наложить стерильную повязку. На любом этапе транспортировки обеспечьте неподвижность позвоночника и головы больного. Длительная транспортировка возможна лишь на щите с плотной ровной подстилкой, к которому больной привязан в положении на спине или, хуже, на животе. При безвыходности, если придется транспортировать на мягких носилках, положите пострадавшего спиной вверх. При перекладывании, например, с земли на щит, необходимо подвести под больного ладони так, чтобы отсутствовало провисание какого-либо отдела позвоночника при одновременном, по команде, подъеме его с земли. Контролируйте дыхание больного, ибо оно может остановиться. Если имеется перелом шейного отдела позвоночника, при транспортировке крайне необходимо обеспечить неподвижное положение головы относительно туловища (например, валиками в области шеи, головы). 4.1.3. Перелом таза. Следствие падения, сдавления в области таза, очень резкого напряжения мышц, прикрепленных к его костям. Признаки. Больной отмечает болезненность в месте перелома, усиливающуюся при ощупывании этого места и движении ног. Иногда он не может приподнять выпрямленную ногу, для достижения меньшей болезненности принимает вынужденное положение с согнутыми ногами. Боль в месте перелома усиливается при сдавливании таза руками с боков или надавливании на лобок. Нередко такие больные находятся в состоянии шока (см). Помощь. Проведите противошоковые мероприятия. Транспортируйте больного на щите или жестких носилках. При этом следует положить его на спину с согнутыми ногами и придать удобное положение — со сведенными или разведенными коленями. Затем - подложить валики под колени, привязать ноги и туловище так, чтобы удобное положение сохранялось и при расслабленных мышцах. Если пострадавший хочет лечь иначе, помогите ему придать это положение. Не кормите, поите очень мелкими глотками понемногу в случае крайней необходимости (угроза смертельно опасного перитонита из-за поступления мочи и кала в полость брюшины в случае ранения органов живота поврежденными костями таза). 4.1.4. Повреждения грудной клетки и легких. Они характерны при ударе камнем, сдавливании грудной клетки в длительном зависании в обвязке, массаже сердца, при ударе воздушной волной снежной лавины (клювом ледоруба при падении). Признаки. При переломе ребер, грудины больной жалуется на боль в месте перелома при дыхании, движении рук, туловища, синхронную с движениями. Боли усиливаются при сдавлении грудной клетки руками обследующего (осторожно!) или при надавливании пальцем в месте перелома. Если переломы множественные, у больного бывает значительное затруднение дыхания из-за болей, что может привести к шоку и дыхательной недостаточности. Если имеется проникающее ранение грудной клетки, то через раневое отверстие в плевральную полость — щель между поверхностью легкого и внутренней частью грудной клетки — проникнет воздух, т. е. разовьется открытый пневмоторакс. В этом случае одно легкое может спасться и не будет принимать участия в дыхании. У вынужденно сидящего больного при этом появляются резкие колющие боли в груди, ощущение нехватки воздуха, кашель. Дыхательная недостаточность (см) разовьется раньше и будет более выраженной. При осмотре видно, что через рану грудной клетки при дыхании, иногда с шумом, проходит воздух, при выдохе — в виде пузырьков. В случае сопутствующего ранения легкого через отверстие раны выделяется пенистая кровь. У больного начинается кровохарканье. Рано возникает шок (см), сопровождаемый дыхательной недостаточностью. Дополнительно появляются признаки кровотечения (см). Ранение легкого может не сопровождаться проникающим ранением грудной клетки. При этом поврежденное легкое может накачать при дыхании в плевральную полость воздух, сдавливающий органы грудной клетки, т. е. разовьется напряженный пневмоторакс. В этом случае раненый стремится задержать дыхание на вдохе, у него набухают шейные вены, может появиться болезненность в области правого подреберья. Также развиваются диффузный цианоз и другие признаки тяжелой дыхательной недостаточности. Подкожная эмфизема возникает, если из плевральной полости воздух попадает под кожу. Поверхность кожи становится припухлой, складки сглаживаются, а при надавливании пальцем в местах «ползущей» опухоли отмечаются хрустящие звуки. Если этот воздух начинает сдавливать органы грудной клетки, то у больного появляются дополнительные жалобы на чувство сдавления в груди, тошноту, рвоту, осиплость голоса. При ощупывании, проведенном в это время, обнаружатся хрустящие звуки в подключичной области. Помощь. Необходимо провести больному противошоковые мероприятия. Возвращаясь в лагерь в ряде случаев больной может идти сам, но без рюкзака, если перелом не вызывает резкой болезненности. Если пострадавший не может дышать из-за болей, наложите ему повязку на грудную клетку в то время, когда он сделает задержку дыхания после глубокого выдоха. При проникающем ранении грудной клетки нужно обработать края раны раствором антисептика, попросить больного глубоко выдохнуть и в момент максимального выдоха наложить на сухую кожу лейкопластырь или иную пленку, герметично закрывающую рану, например внутреннюю —стерильную - часть упаковки перевязочного пакета, обеззараженный полиэтилен. Если после этого (судя по состоянию больного) пневмоторакс прогрессирует, или появились признаки подкожной эмфиземы, следует на время снять герметическую повязку. И если в этот момент из раны под слабеющим напором вышел воздух, а состояние больного улучшилось, то на рану нужно наложить малослойную стерильную повязку, не препятствующую прохождению через нее воздуха. Транспортируйте больного в положении, удобном для него (сидя, лежа). Учтите также изложенные (см) особенности оказания помощи при шоке, кровотечении, дыхательной недостаточности. 4.1.5. Переломы костей конечностей. Признаки. Общие признаки — ненормальное искривление или укорочение конечности, а также болезненность в месте перелома, которая усиливается при стремлении пользоваться поврежденной конечностью, при надавливании на это место во время ощупывания, в момент осевых нагрузок (при поколачивании или потягивании за торцовую часть кости вдоль ее оси), при попытке вызвать взаимное смещение соседних с местом перелома участков костей. Можно обнаружить неровность костной поверхности, прощупывая и сравнивая пораженный участок кости и симметричный ему на другой конечности. Помощь. Проведите противошоковые мероприятия. Наиболее эффективное из них – новокаиновая блокада места перелома. Но сделать ее имеет право лишь окончивший медицинские курсы. Вначале тщательно протрите раствором антисептика свои руки, ампулы с одно- или полпроцентным раствором новокаина, упаковки игл и шприца на 10мл. Вскройте ампулы общим объемом 20 мл. Если тем, что обработали антисептиком, случайно коснулись чего-то, вновь обработайте то, чем коснулись, антисептиком. Вскройте упаковки со шприцем и иглами. Насадите иглу на шприц и заполните его, набрав в него содержимое ампул, которые держит помощник. Отсоедините шприц от иглы, оставив ее в ампуле. Присоедините к шприцу новую иглу. Протрите антисептиком кожу в области перелома. Осторожно вводите иглу в мягкие ткани над переломом в направлении кости. Как только в полость шприца с новокаином из иглы начнет поступать кровь, остановите продвижение иглы. Ведите новокаин. Отсоедините шприц от иглы, которая в тканях, и, снова наполнив его новокаином, вновь присоедините шприц к введеной в мягкие ткани игле, и повторите введение новокаина. Извлеките иглу и вновь обработайте место укола антисептиком. Если конечность согнута в месте перелома, после обезболивания следует попытаться выпрямить ее, чтобы стало возможным провести фиксацию поврежденной конечности, но не более. Для предотвращения развития шока от взаимного смещения отломков перед транспортировкой нужно сделать тщательную фиксацию отломков кости относительно друг друга. Используйте подручные средства: ледорубы, стойки, крючья. В крайнем случае сломанную руку можно прибинтовать к туловищу, а ногу - к другой. Эффективность фиксации возрастает, если: обеспечить неподвижность в двух соседних с переломом суставах создать полную жесткость конструкции, фиксирующей конечность и ликвидировать малейшее смещение поврежденной конечности относительно фиксирующей системы элементы фиксирующей системы не будут вызывать неприятных ощущений сдавливания. При переломе ключицы (еще один признак ее перелома – при надавливании на ключицу ощущается ее податливость подобно клавише пианино), если больной будет идти сам, зафиксируйте его руку косынкой, перекинутой через шею. Регулируя сгибание руки в локтевом суставе и длину косынки, можно добиться наилучшего сопоставления отломков. Если больного транспортируют на носилках, положите его спиной на узкий валик так, чтобы плечи свисали и тем самым сблизили отломки ключицы. Один из вариантов фиксации ключицы – стянуть локти пострадавшего за спиной. Если кость порвала кожные покровы (открытый перелом), нужно убрать прилипшие инородные тела, обработать кожу вокруг выступающей кости раствором антисептика и наложить стерильную повязку, не вправляя кость. Помня, что переломы сопровождаются обильным внутренним кровотечением, используйте также приемы помощи, изложенные в разделах «Шок» и «Повреждение кровеносных сосудов (кровотечение)». 4.1.6. Вывихи. Наблюдается ненормальное положение суставных поверхностей относительно друг друга, вызванное чаще всего вынужденным чрезмерным по размаху движением в суставе. Признаки. Больной жалуется на невозможность обычных движений из-за болей в поврежденном суставе. При осмотре и ощупывании заметны изменения формы сустава относительно симметричного ему, изменение длины и пружинообразная фиксированность пораженной конечности, вынужденное ее положение. Помощь. Наложите повязку, поддерживающую и фиксирующую поврежденную конечность в положении минимальной болезненности. При удержании конечности в отведенном положении следует использовать валики. 4.1.7. Повреждение кровеносных сосудов (кровотечение). Чаще возникает от механического повреждения кровеносных сосудов, при котором кровь попадает на поверхность тела пострадавшего (наружное кровотечение) или - внутрь его (внутреннее кровотечение). Признаки. При наружном кровотечении из артерии алая кровь изливается струей, часто пульсирующей в такт сердцебиению. При венозном и капиллярном кровотечении кровь темнее, чаще течет равномерно. Внутреннее кровотечение в просвет полых органов можно определить спустя некоторое время по выделению крови из естественных отверстий тела. При кровотечении из кишечника вид крови может измениться— в рвотных массах она имеет вид кофейной гущи, калу она придает темный (дегтеобразный) цвет. Если при внутреннем кровотечении кровь остается в замкнутых полостях, в том числе и в области перелома, определить кровотечение можно лишь по изменению общего состояния больного. Он возбужден, жалуется на головокружение, слабость, потемнение в глазах, тошноту, сонливость, сильную жажду, сухость во рту. У него бледно-серая влажная кожа, осунувшееся лицо, учащающийся со временем, все труднее прощупываемый пульс, учащенное дыхание, может наступить обморок. Температура тела снижена. Помощь. Главное — как можно быстрее остановить кровотечение. Для этого, если наружное кровотечение артериальное, нужно попытаться пережать место повреждения, сдавив пальцами здоровую кожу краев раны, либо пережать пальцами артерию в месте ее прощупывания между зоной повреждения и сердцем (рис.1). При артериальном кровотечении в области ключицы нужно встать сзади больного, потянуть за локтевой сгиб кровоточащей руки так, чтобы максимально отвести ее назад и за спину больного.
Рис. 1. Места прижатия артерии для остановки артериального кровотечения. Любое кровотечение из конечности легче остановить, если поднять раненую руку или, положив больного, поднять раненую ногу. Артериальное кровотечение в области предплечья и кисти, голени и стопы можно остановить, максимально согнув поврежденную конечность в локтевом (коленном) суставе. В области паха артериальное кровотечение останавливайте, максимально согнув ногу пораженной стороны и сильно прижав колено к туловищу. Если кровотечение сильное, то лишь после этих действий отнесите больного в безопасное место. После обработки краев раны раствором антисептика наложите на рану стерильную повязку. Сделать ее надо настолько тугой, чтобы кровотечение не возобновилось и после прекращения временного сдавления артерии. Возможно, для этого потребуются плотные валики, придавливающие место повреждения сосуда через повязку с помощью дополнительного бинтования, если в этом месте нет перелома. Возможно также, что место кровотечения придется прижимать через повязку пальцами на всем протяжении транспортировки. Жгут накладывайте лишь при безуспешности или утомления от проведения вышеизложенных приемов остановки кровотечения. Предпочтительнее использовать резиновый бинт и, в крайнем случае, мягкую ткань с широкой площадью прижима давления на кожу (шарф, полотенце), затягивая кольца, проходящие вокруг конечности, с помощью закрутки. Жгут накладывайте выше раны и ближе к ней, но не в средней трети плеча и не в нижних частях предплечья и голени. Под жгут подложите мягкую ткань, поролон. Затем сделайте 2 витка натянутым резиновым бинтом. Если при не прижатом сосуде возобновляется кровотечение из раны, следующие витки сделайте более тугими до тех пор, пока кровотечение не прекратится. Зафиксируйте жгут. Накладывая жгут на шею при ранении ее, лица, головы, нужно защитить твердым каркасом (в простейшем случае — поднятой вверх рукой здоровой стороны) неповрежденную переднебоковую часть шеи, и только после этого накладывать жгут вокруг шеи и каркаса так, чтобы он пережимал лишь сосуд, питающий кровотечение. После наложения жгута и необходимого бинтования раневой конечности нужно зафиксировать ее, как при переломе, укрыть от холода и прямых лучей солнца, и на видном месте прикрепить записку с указанием времени наложения жгута. Если жгут лежит 2 часа, передавите артерию выше него. Затем следует расслабить на несколько минут жгут и наложить его вновь на кожу, не бывшую под жгутом. Зимой жгут расслабляйте каждые полчаса. При ранении вен области шеи прежде всего наложите на рану стерильную герметичную пленку, чтобы избежать засасывания воздуха в вену, и лишь затем — повязку. После обработки любых кровоточащих ран наложите давящую повязку. При внутреннем кровотечении также транспортируйте больного с низко опущенной головой. Охлаждайте область предполагаемого кровотечения. Если это органы пищеварения и дыхания, пусть больной периодически глотает кусочки льда, ест охлажденную пищу, избегает любого физического напряжения, а при легочном кровотечении — даже разговора, кашля. Каждые полчаса давайте больному растворенную в минимальном количестве воды столовую ложку поваренной соли. Давайте чай без заварки. При угрожающем состоянии жизни больного от кровопотери выдавите в центральные сосуды кровь из его конечностей тугим их бинтованием, начиная от пальцев. 4.1.8. Повреждение мягких тканей живота (острый живот). «Острый живот» — комплекс признаков травматического повреждения (в том числе прокол клювом ледоруба при падении с ним) или хирургического заболевания органов брюшной полости. Признаки. Больной ощущает боль в животе, которая при значительной интенсивности может вызвать вынужденное положение (сидя или лежа), тошноту, рвоту. Часто, наоборот, больной мечется со страдальческим выражением лица, стоном и криками и может впасть в шоковое состояние. Иногда наблюдаются икота, запор, неотхождение газов кишечника. Живот больного втянут или вздут, не участвует в дыхательных движениях. Язык при ухудшении состояния больного сухой, с налетами. Температура может быть повышена, например, при аппендиците. При осторожном ощупывании живота ощущается напряжение брюшной стенки, а больной сообщает о болезненности в месте прикосновения. Осторожное надавливание рукой в том или ином отделе живота вызовет усиление болезненности, но резкое снятие руки сделает боль гораздо интенсивнее (при аппендиците справа в нижней половине живота). Помощь. Организуйте быструю транспортировку больного в удобном для него положении с целью возможного хирургического лечения. На живот, либо его отдел, вызывающий наибольшую болезненность, положите полиэтиленовый пакет с мелко наколотым льдом или холодной водой, сменяемой по мере нагревания. Не давайте больному пить и есть. При мучительных рвоте и икоте предложите больному изредка глотать кусочки льда. Если у больного имеются сильные боли и признаки кровотечения, включите действия по оказанию помощи при кровотечении (см. раздел «Повреждение кровеносных сосудов»), не отменяя изложенные в этом разделе. Если в отверстие брюшной стенки вышло содержимое брюшной полости, не делайте попыток к вправлению, а, сняв прилипшие крупные инородные тела, прикройте выпавшие органы салфеткой, предварительно смоченной (можно родниковой прокипяченной водой), и забинтуйте. Дата добавления: 2015-02-06 | Просмотры: 1156 | Нарушение авторских прав |