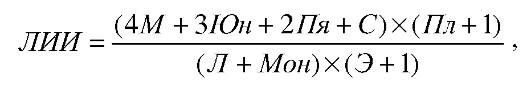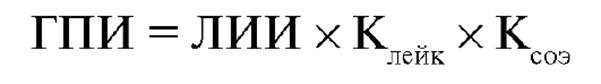|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Клиническая картина и диагностика. Клиническая картина складывается из местных и общих проявлений
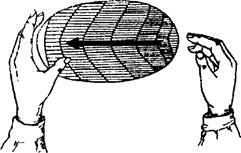
Клиническая картина складывается из местных и общих проявлений. Местные симптомы Классические признаки воспаления Местная реакция при острой гнойной инфекции проявляется симптомами, характеризующими развитие воспалительной реакции: • ruber (краснота), • color (местный жар), • tumor (припухлость), • dolor (боль), • functio laesa (нарушение функции). Красноту легко определить при осмотре. Она отражает расширение сосудов (артериол, венул и капилляров), при этом происходит замедление кровотока вплоть до его почти полной остановки - стаза. Такие изменения связаны с воздействием на сосуды гистамина и нарушениями обменных процессов в клетках в зоне воспаления. Иначе описанные изменения называют термином «гиперемия». Местный жар связан с усилением катаболических реакций с высвобождением энергии. Определяют местное повышение температуры (обычно тыльной стороной ладони, сравнивая полученные при этом ощущения с ощущениями при пальпации вне болезненного очага). Припухлость тканей обусловлена изменением проницаемости стенки сосудов для плазмы и форменных элементов крови, а также повышенным гидростатическим давлением в капиллярах. Повышенная проницаемость сосудистой стенки касается в основном капилляров и мелких вен. Пропотевающая из сосудов жидкая часть плазмы вместе с мигрирующими лейкоцитами, а нередко и вышедшими путём диапедеза эритроцитами, образуют воспалительный экссудат. Основную массу его составляют нейтрофильные лейкоциты. Обычно припухлость определяют визуально. В сомнительных случаях выполняют измерения (например, окружности конечности). Боль. Наличие боли и болезненности при пальпации в зоне очага - характерный признак гнойных заболеваний. Следует помнить, что пальпацию нужно проводить достаточно осторожно, чтобы не вызывать у пациента негативных ощущений. Нарушение функции связано как с развитием болевого синдрома, так и с отёком. В наибольшей степени оно выражено при локализации воспалительного процесса на конечности, особенно в области сустава. Симптомы наличия скопления гноя Для определения скопления гноя используют клинические симптомы (симптомы флюктуации и размягчения), данные дополнительных методов исследования и диагностическую пункцию. Клинические симптомы Важный метод выявления зоны скопления гноя - симптом флюктуации. Для его определения с одной стороны зоны патологического процесса врач кладёт свою ладонь (при очагах малого размера - один или несколько пальцев), а с противоположной стороны другой ладонью (или 1-3 пальцами) выполняет толчкообразные движения (рис.12-1). Если между ладонями врача в патологическом очаге есть жидкость (в данном случае гной), эти толчки будут передаваться с одной кисти на другую. Обычно положительный симптом флюктуации, свидетельствующий о скоплении в тканях гнойного экссудата, становится определяющим в постановке показаний к операции (вскрытие и дренирование гнойника). Сходное значение имеет и симптом размягчения: если на фоне воспалительного инфильтрата в центре появляется зона размягчения (ощущение пустоты, провала при пальпации), это также свидетельствует о гнойном расплавлении тканей и скоплении гноя.
Рис. 12-1. Схема определения симптома флюктуации Дополнительные методы исследования Среди специальных методов исследования, способных определить скопление гнойного экссудата, на первом месте стоит УЗИ. Метод с большой точностью позволяет определить скопление жидкости, размеры и расположение полости. В некоторых случаях диагностике помогает рентгеновское исследование. Существуют характерные рентгенологические признаки скопления гноя под диафрагмой, абсцесса лёгкого и т.д. Для выявления гнойника и определения всех его параметров в сложных случаях можно выполнить КТ или МРТ. Диагностическая пункция Процедура производится при неясном диагнозе. Обычно тонкой иглой выполняют анестезию кожи, а затем толстой иглой (диаметром не менее 1,5 мм) выполняют пункцию, постоянно создавая разряжение в шприце. Появление в нем хотя бы минимального количества гноя свидетельствует о наличии его скопления в соответствующей зоне, гнойного расплавления тканей, что чаще всего требует хирургического лечения. При глубоких гнойных процессах высокоэффективна пункция под контролем УЗИ. Местные осложнения гнойных процессов При развитии гнойных заболеваний возможны местные осложнения: некрозы, воспаление лимфатических сосудов (лимфангит) и узлов (лимфаденит), тромбофлебит. Формирование некрозов связано с деятельностью микроорганизмов, а также с нарушением микроциркуляции вследствие воспалительного процесса. При этом в зоне воспаления появляются участки чёрного цвета. Лимфангит - вторичное воспаление лимфатических сосудов, усугубляющее течение различных воспалительных заболеваний. При стволовом лимфангите отмечают гиперемию в виде отдельных полос, идущих от очага воспаления к зоне регионарных лимфатических узлов - подмышечной ямке или паховой складке. Наряду с гиперемией появляется отёчность кожи. При пальпации выявляют болезненные уплотнения в виде тяжей по ходу лимфатических сосудов. Довольно рано присоединяется лимфаденит. При воспалении внутрикожных лимфатических сосудов наблюдают гиперемию в виде сетчатого рисунка (множественные ярко-красные пересекающиеся полосы). Явления лимфангита могут быть скоротечными и продолжаться лишь в течение нескольких часов. В то же время возможно и развитие некротического лимфангита с формированием очагов некроза по ходу сосудов. Лимфаденит - воспаление лимфатических узлов, возникающее как осложнение различных гнойно-воспалительных заболеваний и специфических инфекций (туберкулёза, чумы, актиномикоза). Таким образом, лимфаденит, как правило, бывает вторичным процессом. Лимфаденит начинается с болезненности и увеличения лимфатических узлов. Иногда при стихании основного процесса лимфаденит доминирует в клинической картине заболевания. При прогрессировании заболевания и развитии периаденита указанные клинические признаки выражены в большей степени, четко пальпируемые ранее лимфатические узлы, сливаясь между собой и с окружающими тканями, становятся неподвижными. Процесс может перейти в деструктивную форму вплоть до развития аденофлегмоны. Тромбофлебит - воспаление вен, обеспечивающих отток крови от зоны воспаления. Такой тромбофлебит называют восходящим. Обычно речь идёт о поверхностных венах. Клинически определяют болезненный инфильтрат по ходу вены, имеющий форму жгута, валика. Над ним кожа гиперемирована, может быть несколько приподнята. При тромбофлебите необходимо специальное лечение. Обычно воспалительные изменения нивелируются быстро, но достаточно долго после этого пальпируется тромбированная вена. В некоторых случаях тромбофлебит осложняется развитием абсцессов (абсцедирующий тромбофлебит), что приводит к необходимости хирургического лечения. Следует отметить, что лимфангит, лимфаденит и тромбофлебит - первые признаки генерализации инфекционного процесса. Общая (системная) реакция Основные клинические проявления общей реакции при гнойных заболеваниях - симптомы интоксикации, выраженные в различной степени. Клинические проявления интоксикации Обычно больные жалуются на чувство жара, озноб, головную боль, общее недомогание, разбитость, слабость, плохой аппетит, иногда задержку стула. У них отмечают повышение температуры тела (иногда до 40 С и выше), тахикардию, одышку. Больные часто покрыты потом, заторможены, сонливы. Характерно изменение температуры тела в течение суток более чем на 1,5-2,0 градуса - температура утром нормальная или субфебрильная, а вечером достигает высоких цифр (до 39-40 °С). Иногда у больных увеличиваются селезёнка и печень, появляется желтушная окраска склер. При сильно выраженной общей реакции организма на хирургическую инфекцию все перечисленные изменения проявляются в резкой форме. Если реакция средняя или слабая, изменения бывают умеренными или даже малозаметными, однако всякий местный процесс сопровождается общей реакцией, названной И.В. Давыдовским «гнойно-резорбтивной лихорадкой». Описанная клиническая картина весьма сходна с сепсисом и некоторыми инфекционными заболеваниями (тифом, бруцеллёзом, паратифом и пр.). Поэтому такие больные нуждаются в тщательном клиническом обследовании. Основное отличие общей реакции организма на местный гнойный процесс от сепсиса заключается в том, что все симптомы её резко ослабевают или исчезают при вскрытии гнойного очага и создании адекватного оттока гнойного экссудата. При сепсисе этого не происходит. Изменения лабораторных данных Определение степени выраженности общей реакции организма на возникновение очага гнойной инфекции имеет большое значение для правильной оценки состояния больного, прогнозирования осложнений и выбора оптимальных способов лечения. Изменения в клиническом анализе крови Для всех гнойных хирургических заболеваний характерны лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение скорости оседания эритроцитов (СОЭ). Под сдвигом лейкоцитарной формулы влево понимают нейтрофилёз (увеличение процентного содержания нейтрофилов), а также превышение нормального уровня палочкоядерных лейкоцитов (более 5- 7%) и появление в периферической крови незрелых (молодых) форм лейкоцитов (юные, миелоциты). При этом обычно отмечают относительное снижение количества лимфоцитов и моноцитов. Абсолютное снижение содержания лимфоцитов и моноцитов - неблагоприятный признак, свидетельствующий об истощении защитных механизмов. Повышение СОЭ обычно происходит через 1-2 суток от начала заболевания, а восстанавливается она через 7-10 дней после купирования острых воспалительных явлений. Нормализация СОЭ обычно свидетельствует о полной ликвидации активности воспалительного процесса. При длительных тяжёлых гнойных процессах развивается анемия. Изменения в биохимическом анализе крови Возможно повышение азотистых показателей (содержание креатинина, мочевины), свидетельствующее о преобладании катаболических процессов и недостаточности функций почек. В сложных и тяжёлых случаях определяют в крови содержание белков острой фазы (С-реактивного белка, церулоплазмина, гаптоглобина и др.). При длительных процессах отмечают изменения в составе белковых фракций (относительное увеличение количества глобулинов, в основном за счёт γ-глобулинов). Важно также следить за концентрацией глюкозы крови, так как гнойные заболевания часто развиваются на фоне сахарного диабета. Посев крови на микрофлору Посев крови на микрофлору обычно выполняют на высоте лихорадки, он помогает диагностировать сепсис (бактериемию). Изменения в анализах мочи Изменения в анализах мочи развиваются лишь при крайне выраженной интоксикации, они получили название «токсическая почка». Отмечают протеинурию, цилиндрурию, иногда лейкоцитурию. Интегральные показатели уровня интоксикации Для определения уровня интоксикации и динамического наблюдения за больными с острой гнойной хирургической инфекцией используют интегральные показатели: лейкоцитарный индекс интоксикации (ЛИИ), гематологический показатель интоксикации (ГПИ), уровень средних молекул. ЛИИ вычисляют по следующей формуле (по Я.Я. Кальф-Калифу, 1941).
где: М - миелоциты; Юн - юные; Пя - палочкоядерные нейтрофилы; С - сегментоядерные; Пл - плазматические клетки; Л - лимфоциты; Мон - моноциты; Э - эозинфилы. В норме ЛИИ = 1,0 0,6 усл. ед. ГПИ дополнительно учитывает данные об общем лейкоцитозе и СОЭ.
КЛЭЙК и КСОЭ - поправочные табличные коэффициенты, отражающие степень отклонения соответствующего показателя от нормального уровня (табл. 12-1). В норме ГПИ = 0,69 ± 0,09 усл. ед. Таблица 12-1. Значения Клейк и КСОЭ (по В.С. Васильеву и В.И. Комару, 1983)
Средние молекулы - олигопептиды с молекулярной массой 500-5000. Да, их считают универсальным маркёром интоксикации. Прежде всего, их составляют продукты нарушенного метаболизма, гормоны и их фрагменты и биологически активные вещества. В норме уровень средних молекул равен 0,15-0,24 усл. ед. Повышение содержания средних молекул в сыворотке крови и моче коррелирует с тяжестью интоксикации. Дата добавления: 2014-12-11 | Просмотры: 1596 | Нарушение авторских прав |