|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Панариций
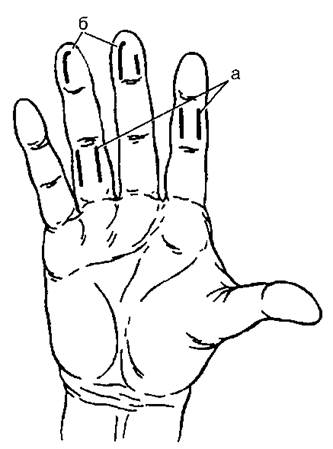
Панарицием называют острый гнойный процесс, локализующийся в мягких тканях ладонной поверхности пальцев, в области ногтя и околоногтевого валика, а также в костях и суставах пальцев. В то же время нагноения, возникающие в мягких тканях тыльной поверхности пальцев (кроме области ногтя), к панарициям обычно не относят. Классификация В зависимости от локализации гнойно-некротического процесса выделяют следующие виды панариция (рис. 12-9): • кожный; • подкожный; • околоногтевой; • подногтевой; • сухожильный; • костный; • суставной; • пандактилит.
Рис. 12-9. Виды панариция: 1 - кожный; 2а - подкожный; 2б - подкожный в форме запонки; 3 - околоногтевой; 4 - подногтевой; 5 - сухожильный; 6 - костный; 7 - суставной; 8 - пандактилит Первые четыре вида панариция считают поверхностными формами, а остальные - глубокими. При поверхностных формах, в отличие от глубоких, общие симптомы обычно выражены умеренно, а лечение ограничивают местными мероприятиями. Общие принципы лечения панариция Анатомо-функциональные особенности пальцев диктуют особый подход к лечению возникающих в них гнойных процессов. Раннее применение хирургического лечения Учитывая возможность раннего развития некрозов из-за сдавления воспалительным отёком кровеносных сосудов и распространения гнойного процесса вглубь, задержка в выполнении хирургического вмешательства недопустима. При определении показаний к операции по поводу панариция существует «правило первой бессонной ночи»; если пациент не спал ночь из-за болей в пальце, его необходимо оперировать. Правило оперативного лечения панариция При операциях по поводу панариция следует соблюдать общее правило, сформулированное Ю.Ю. Джанелидзе, - правило трёх «О» (в современной трактовке). Обстановка - вмешательство необходимо выполнять в операционной при хорошем освещении, использовать специальные инструменты малого размера, пациент должен лежать, а его больная рука должна находиться на приставном столике, хирург оперирует сидя. Обезболивание - при вскрытии панариция используют проводниковую анестезию по Лукашевичу-Оберсту, а при переходе воспалительного процесса на кисть, костном, суставном панариции или пандактилите вмешательство выполняется под наркозом. Обескровливание - операцию выполняют после предварительного наложения кровоостанавливающего жгута. Соблюдение указанных требований позволяет точно обнаружить и вскрыть гнойник, иссечь некротические ткани и не повредить при этом функционально важные образования. Выбор вида операции при панариции зависит от его формы (операции будут рассмотрены ниже). Общие принципы консервативного лечения Консервативное лечение при панариции имеет определённые принципы. Местно после операции проводят лечение образовавшейся гнойной раны (перевязки с наложением влажно-высыхающих повязок с антисептиками, промывание раны и т.д.). Обязательна иммобилизация пальца. Дополнительно применяют физиотерапию, а при поражении костей и суставов - рентгенотерапию. Общее лечение при панариции показано при глубоких формах, а также при наличии отягощённого фона (сахарный диабет, иммунодефицит и пр.). Из методов общего лечения основное значение имеет антибактериальная терапия, так как дезинтоксикация необходима лишь в особо тяжёлых случаях. Антибиотикотерапию проводят по общим принципам лечения гнойной хирургической инфекции. Для создания в тканях высокой регионарной концентрации антибиотика используют внутривенное введение препарата под жгутом. После купирования острого воспаления необходимо как можно раньше предпринять меры по скорейшему восстановлению функций пальца (ЛФК, физиотерапия). Кожный панариций При кожном панариции нагноение ограничивается только кожей. Обычно оно развивается в глубоких слоях эпидермиса, причём образующийся гной на значительном протяжении приподнимает и отслаивает роговой слой, в результате чего получается гнойный волдырь, или фликтена. Особенности клинической картины и диагностики Клиническая картина очень убедительна: на ладонной поверхности пальца формируется слегка болезненный пузырь, окружённый узким венчиком гиперемии, через тонкую стенку пузыря просвечивает желтоватый гной. Спонтанные боли и общая реакция обычно не выражены. Лечение Лечение состоит в полном удалении ножницами (без анестезии) нечувствительного отслоенного рогового слоя эпидермиса с последующим наложением повязки с антисептической мазью. Через 4-5 дней роговой слой эпидермиса восстанавливается, больной выздоравливает. Кожный панариций следует дифференцировать с так называемым абсцессом в форме запонки (см. рис. 12-9), при котором роговой слой отслаивается гноем, прорывающимся из подкожной клетчатки. В подобных случаях лишь удаление отслоенного эпидермиса становится грубой ошибкой, способной привести к серьёзным осложнениям (остаётся недренированная гнойная полость в подкожной клетчатке). Абсцесс в форме запонки лечат по правилам терапии подкожного панариция. Для того чтобы не пропустить описанной ситуации при лечении кожного панариция, после иссечения отслоенного эпидермиса следует тщательно ревизовать раневую поверхность на наличие или отсутствие устья свища, ведущего к расположенной глубже гнойной полости. Для этого используют пуговчатый или желобоватый зонд. Подкожный панариций При подкожном панариции гнойный процесс локализуется в подкожной клетчатке. Это самая частая форма заболевания, при которой гной может распространиться на кость, сухожильное влагалище, сустав, клетчаточные пространства ладони. Особенности клинической картины и диагностики Процесс в большинстве случаев локализуется на ладонной поверхности ногтевой фаланги, наиболее часто подвергающейся травматизации. Через несколько часов или 1-3 сут после получения микротравмы сначала появляется болезненность, а затем - спонтанная пульсирующая боль, мучительная и не дающая больному уснуть. Нередко возникают общее недомогание, повышение температуры тела, регионарный лимфаденит. При объективном исследовании отмечают резкую локальную болезненность в очаге поражения. Границы воспалительного очага определяют по распространению болезненности, исследование проводят не пальцами, а зондом или концом пинцета. В зоне болезненности обнаруживают уплотнение, часто плохо заметное у лиц физического труда с огрубевшей кожей, и гиперемию. Припухлость выражена, как правило, незначительно, иногда преимущественно на тыле кисти. Флюктуация практически никогда не определяется. Хирургическое лечение Типичные разрезы при подкожном панариции проводят параллельно друг другу по переднебоковой поверхности пальца соответственно гнойному очагу, не распространяясь на межфаланговые складки (рис. 12-10). На ногтевых фалангах используют клюшкообразные разрезы. После вскрытия и обследования гнойника следует по возможности иссечь некротизированную подкожную клетчатку и рассечь параллельно поверхности кожи фиброзные тяжи, идущие от кожи к надкостнице, чтобы вскрыть большее количество клетчаточных ячеек. Полость дренируют полоской из перчаточной резины насквозь через оба разреза. Накладывают повязку, после чего производят иммобилизацию в функционально выгодном положении.
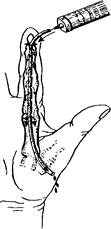
Рис. 12-10. Направления разрезов при подкожном панариции Околоногтевой панариций Околоногтевой панариций, или паранихия, - один из самых частых видов гнойного поражения пальцев. Инфицирование околоногтевого валика происходит в основном через трещины кожи у основания заусенцев, а также при инфицированных микротравмах. Гнойный процесс обычно захватывает валик и проникает под ноготь, отслаивая его. При этом основание ногтя, омываемое гноем, становится как бы инородным телом, поддерживающим нагноение и придающим ему хроническое течение. Особенности клинической картины и диагностики В области околоногтевого валика появляются умеренная боль, припухлость и краснота. При надавливании из-под валика выделяется капля гноя. Иногда просвечивает скопление гноя у основания ногтя. Общая реакция, как правило, незначительна. Процесс может приобрести хроническое течение и тянуться неделями. Хирургическое лечение Применяют разрезы по Кляпину (дугообразный, параллельно краю ногтя) или по Канавелу (два параллельных разреза от края ногтя по оси пальца с отсепаровкой лоскута ногтевого валика от основания ногтя). Гнойную полость вскрывают, иссекают некротически изменённые ткани околоногтевого валика и накладывают повязку с антисептиком. Основание ногтя, если под ним скапливается гной, резецируют, в дальнейшем постепенно происходит смена ногтя на новый. При дальнейшем лечении применяют мазевые повязки. Подногтевой панариций Подногтевой панариций обычно возникает вследствие попадания под ноготь занозы или инфицирования подногтевой гематомы, возникшей вследствие ушиба области ногтя. В результате подногтевого нагноения ноготь отслаивается от ногтевого ложа, погибает, а в дальнейшем постепенно заменяется новым. Особенности клинической картины и диагностики В области ногтя возникает болезненный очаг, причём под ногтем бывает заметно желтоватое скопление гноя. Характерны умеренный отёк и гиперемия околоногтевого валика. Больные жалуются на интенсивные пульсирующие боли, усиливающиеся при опускании руки. Хирургическое лечение При небольшом локальном скоплении гноя часть ногтя над гнойным очагом удаляют. После этого накладывают повязку с антисептическим раствором. При распространении процесса на значительную часть подногтевого пространства удаляют весь ноготь и санируют ногтевое ложе. Если гнойный процесс распространяется на околоногтевой валик, после удаления ногтя валик рассекают и частично иссекают. После операции назначают повязки с антисептиками, а затем - с мазями. Сухожильный панариций Сухожильный панариций, или гнойный тендовагинит сгибателей пальцев, - одна из наиболее тяжёлых форм их гнойного поражения. Инфекционные возбудители попадают в сухожильное влагалище сгибателей при непосредственных его повреждениях ранящим предметом (колотые раны, обычно в области межфаланговых складок) или в результате распространения гнойного процесса из подкожной клетчатки. При появлении гнойного выпота в сухожильном влагалище давление в нём вследствие ограниченной растяжимости резко повышается. С одной стороны, это обусловливает появление жестоких болей в зоне повреждёнии. С другой стороны, сдавление проходящих в брыжеечке сухожилия мелких питающих сосудов приводит к некрозу сухожилия, ведущему к необратимому нарушению функций пальца. Гнойный процесс из полости влагалищ сухожилий I и V пальцев склонен распространяться на глубокое клетчаточное пространство предплечья - пространство Пирогова-Парона. В области лучезапястного сустава нагноение может распространяться с сухожильного влагалища I пальца на сухожильное влагалище V пальца и наоборот, в результате чего возникает так называемая U-образная флегмона. Особенности клинической картины и диагностики Характерна резкая спонтанная боль, распространяющаяся по всей ладонной поверхности средней и основной фаланг и переходящая на дистальную часть кисти. Палец при этом находится в вынужденном полусогнутом положении, причём при попытке его разогнуть возникает мучительная боль. При пальпации зондом выявляют резкую болезненность в зоне расположения сухожильного влагалища. Палец в объёме может быть почти не увеличен. Гиперемия отсутствует. Общая реакция бывает значительной. Сохранение сухожилия и, соответственно, функций пальца возможно только при раннем и энергичном лечении. Хирургическое лечение Консервативное лечение может заключаться в пункции сухожильного влагалища с аспирацией гноя и введением антибиотиков. В большинстве случаев, особенно при недостаточно раннем обращении, приходится прибегать к вскрытию сухожильного влагалища. При этом обычно выполняют параллельные разрезы по ладонно-боковой поверхности пальца на основной и средней фалангах (на уровне ногтевой фаланги сухожильного влагалища нет). После рассечение кожи и подкожной клетчатки также продольно вскрывают сухожильное влагалище, по введённому зажиму формируют аналогичную контрапертуру, промывают рану и дренируют насквозь полосками перчаточной резины, проводить их следует поверхностнее сухожилия во избежание повреждёния его брыжеечки. При распространении процесса на ладонь или предплечье проводят дополнительные разрезы (при панариции II-IV пальцев - на уровне головки пястной кости, при панариции I и V - в области соответственно тенара или гипотенара и на предплечье). Альтернатива описанного способа операции - вскрытие сухожильного влагалища в проксимальном и дистальном его отделах со сквозным проведением тонкого перфорированного полихлорвинилового дренажа. Такой метод при отсутствии гнойного процесса в мягких тканях предпочтительнее и более функционален. В послеоперационном периоде назначают промывание влагалища антисептиками через установленный дренаж (рис. 12-11).
Рис. 12-11. Промывание сухожильного влагалища через перфорированный дренаж При некрозе сухожилия приходится его удалять, так как оно поддерживает длительный гнойный процесс. Костный панариций Костный панариций - достаточно распространённый вид гнойного поражения пальца. Возможно проникновение возбудителя непосредственно в кость при ранении - первичный костный панариций. Однако, как правило, гнойный процесс в кости бывает результатом несвоевременного или неправильного лечения подкожного панариция и распространения инфекционного процесса на надкостницу со стороны мягких тканей - вторичный костный панариций. Типичная локализация костного панариция - ногтевая фаланга, где фиброзные пучки, пронизывающие подкожную клетчатку, прикрепляются непосредственно к надкостнице. В результате отслойки гнойным процессом надкостницы и расстройства кровообращения в тканях, вызванного сдавлением сосудов на поражённой фаланге, происходит омертвение костной ткани, оно может быть краевым, субтотальным или тотальным. После спонтанного или оперативного дренирования гнойного очага воспалительный процесс, поддерживаемый наличием омертвевшей инфицированной костной ткани (секвестров), может приобретать хроническое течение. Особенности клинической картины и диагностики После вскрытия гнойного очага в подкожной клетчатке рана не заживает, формируется свищ с избыточными грануляциями и гнойным отделяемым. Через свищ пуговчатым зондом обычно ощущается шероховатая обнажённая поверхность некротизированной кости. При длительном течении процесса ногтевая фаланга булавовидно утолщается. Рентгенологические изменения обычно появляются через 2-3 нед безуспешного лечения (как правило, подкожного панариция). Определяется разрежение и частичное расплавление костной ткани фаланги, а иногда отдельные костные секвестры. После стихания острых явлений процесс приобретает хроническое течение и может длиться месяцами, лишая больного работоспособности. Хирургическое лечение При первичном костном панариции и отсутствии секвестрации может быть испробовано консервативное лечение (регионарное внутривенное введение антибиотиков под жгутом, иммобилизация и рентгенотерапия). При начальных признаках деструкции кости выполняют продольные параллельные разрезы, широкую некрэктомию мягких тканей и дренирование. Если обнаруживают краевую деструкцию кости, осуществляют санацию ложечкой Фолькмана. В подавляющем же большинстве случаев при вторичном костном панариции приходится рассекать свищ, иссекать патологические грануляции и по возможности экономно удалять секвестры и резецировать полуразрушенную крошащуюся кость. Основание фаланги, примыкающее к межфаланговому суставу, обязательно должно быть сохранено, так как за счёт него может происходить частичная регенерация костной ткани. Ампутацию фаланги в настоящее время выполняют исключительно редко - при тотальном некрозе кости и мягких тканей, переходе процесса на сустав. После вмешательства на кости рана, как правило, заживает вторичным натяжением. Однако в последнее время многие авторы рекомендуют после резекции фаланги зашивать рану с оставлением дренажа (перфорированный катетер) для промывания антисептическими растворами в послеоперационном периоде. При этом обязательно назначают общую антибактериальную терапию. Суставной панариций При суставном панариции инфицирование полости сустава может произойти как первично - при нанесении колотых ран в область сустава, так и вторично - при переходе процесса с мягких тканей или суставного конца соседней фаланги. Часто при суставном панариции поражение элементов сустава и кости сочетается. После появления в суставе гнойного выпота происходит быстрое разрушение миниатюрных деталей суставного аппарата (капсулы, связок, суставных хрящей и эпифизов соседних фаланг). Вследствие этого полное восстановление функций сустава после перенесения суставного панариция происходит редко. Особенности клинической картины и диагностики Появляются припухлость и резкая болезненность в области суставной линии при пальпации и движениях. В дальнейшем развивается патологическая подвижность в суставе вследствие разрушения капсулы и связок, выявляют крепитацию при движениях из-за расплавления суставных хрящей. Рентгенологически характерны расширение и неравномерность суставной щели, деструкция суставных концов фаланг. Хирургическое лечение В начальных фазах заболевания, особенно при первичном поражении сустава, лечение может заключаться в ежедневных пункциях сустава с эвакуацией гноя и антибактериальной терапией. При выраженной деструкции суставных концов осуществляют резекцию сустава с созданием в последующем артродеза в функционально выгодном положении. При большом разрушении тканей пальца приходится прибегать к ампутациям пальцев, их частота в последние годы значительно снизилась вследствие использования регионарной внутривенной терапии антибиотиками. Дата добавления: 2014-12-11 | Просмотры: 2434 | Нарушение авторских прав |