|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
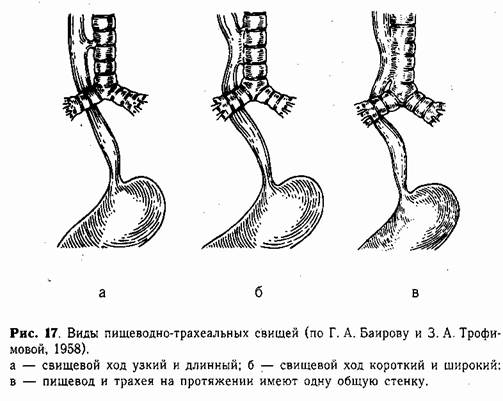
ПИЩЕВОДНО ТРАХЕАЛЬНЫЕ СВИЩИНаличие врожденного соустья между пищеводом и трахеей без других аномалий этих органов встречается редко. За последние 30 лет мы оперировали 28 детей в возрасте от первых дней жизни до 10 лет с изолированными пищеводно-трахеальными свищами. Кроме того, в клинику был направлен 31 новорожденный с подозрением на это патологическое состояние. При тщательном обследовании заболевание у них было исключено. Встречаются три основных варианта порока (рис. 17), среди которых наблюдается преимущественно короткий и широкий свищевой ход. Соустье, как правило, расположено высоко, на уровне первых грудных позвонков. Наличие свищевого хода между пищеводом и трахеей ведет к быстрому развитию пневмонии в связи с аспирацией жидкости, проглатываемой ребенком. Нераспознанный и нелеченный свищ обычно является причиной гибели ребенка. Только при узком соустье симптомы иногда выражены слабо, и в таких случаях больные могут жить долго. Клиническая картина. Симптомы пищеводно-трахеального свища проявляются в большинстве случаев после первых кормлений ребенка, но интенсивность их зависит от варианта порока развития. Узкий и длинный свищевой ход (рис. 17, а) обычно не выявляется в период новорожденности. У таких детей при кормлении изредка возникают сильные приступы кашля. Родители не придают им значения, так как кормление в определенном положении ребенка избавляет его от приступов. Ребенок часто болеет пневмонией. В случаях широкого и короткого свища (рис. 17, б) кормление новорожденного почти всегда сопровождается приступом кашля, цианозом, пенистыми выделениями изо рта. У таких детей быстро развивается ас-пирационная пневмония. После еды количество влажных крупнопузырчатых хрипов в легких увеличивается. Кормление ребенка в вертикальном положении уменьшает возможность затекания молока через свищевой ход в трахею, и кашель возникает реже, не сопровождаясь цианозом. Большое соустье, при котором оба органа на некотором расстоянии представлены как бы одной общей трубкой (рис. 17, в), проявляется при первом кормлении. Каждый глоток жидкости вызывает приступ кашля. Нарушение дыхания бывает продолжительным, сопровождающимся резким цианозом. Общее состояние прогрессивно ухудшается из-за тяжелой пневмонии и обширных ателектазов легких.
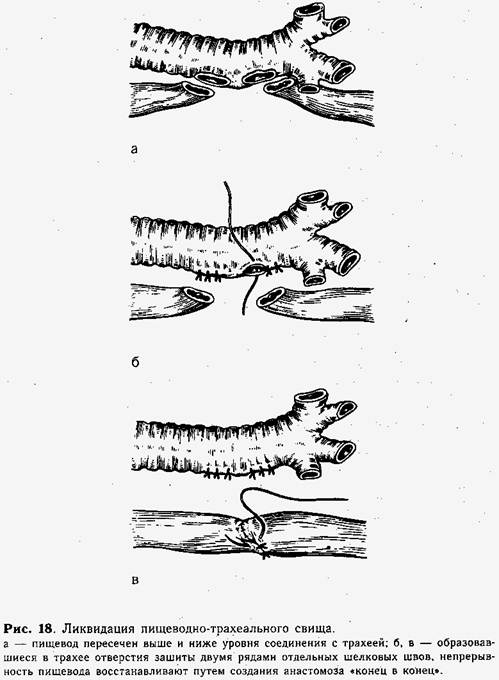
Рентгенологическое исследование имеет определенное значение для диагностики пищеводно-трахеального свища. На обзорных рентгенограммах выявляют характер патологических изменений в легких. Если клинически и рентгенологически определена аспирационная пневмония, то специальные исследования откладывают до стихания процесса в легких (лечение пневмонии является частью предоперационной подготовки). У старших детей свищевой ход может быть выявлен рентгенологически при исследовании пищевода с жидким контрастирующим веществом — йодолиполом или липоидолом. Ребенка укладывают на экран на рентгеновском столе в горизонтальном положении. Контрастирующее вещество дают из ложки или вводят через катетер, введенный в начальный отдел пищевода. Принято считать, что частичное или полное заполнение бронхиального дерева контрастирующим веществом свидетельствует о наличии соустья. Последнее на рентгенограмме обычно не определяется. Внимательно наблюдая через экран за прохождением контрастирующего вещества по пищеводу, иногда можно уловить момент прохождения его через свищ в трахею. Клинико-рентгенологические данные о наличии пищеводно-трахеального свища могут быть подтверждены при эзофагоскопии. При введении эзофагоскопа и осмотре пищевода свищевой ход становится заметным по выделяющимся из него в такт дыханию мелким пузырькам воздуха. Узкий свищ при эзофагоскопии обычно не виден, он маскируется складками слизистой оболочки. Отчетливо свищевой ход определяется только при трахеобронхоско-пии, которую производят под наркозом всем детям с подозрением на пищеводно-трахеальную фистулу. При введении бронхоскопа на глубину 8—12 см обычно выше бифуркации трахеи на 1—2 см по заднепра-вой ее поверхности виден щелевидный дефект (фистула), расположенный вдоль хрящевого кольца. Выявление фистулы облегчается при введении в пищевод 1 % раствора метиленового синего, который, проникая в трахею через свищ, подчеркивает его контуры. Дифференциальная диагностика затруднена в период новорожденности, когда приходится исключать пищезодно-трахеальный свищ при наличии у ребенка родовой травмы, сопровождающейся нарушением акта глотания или парезом мягкого неба. При кормлении у таких новорожденных периодически возникают приступы кашля, нарушение ритма дыхания и нарастает пневмония. Рентгенологическое исследование пищевода с йодолиполом в этих случаях не уточняет диагноза, так как при обоих заболеваниях может произойти забрасывание (аспирация) контрастирующего вещества в дыхательные пути (бронхография). Для дифференциальной диагностики кормление ребенка начинают только через зонд, вводимый в желудок. После стихания аспирационной пневмонии производят трахеобронхоскопию, которая позволяет подтвердить или исключить диагноз пищеводно-трахеального свища. Лечение. Ликвидация врожденного пищеводно-трахеального свища возможна только оперативным путем. Хирургическое вмешательство проводят сразу после установления диагноза. Предоперационная подготовка. Предоперационную подготовку начинают сразу после выявления клинических симптомов пищеводно-трахеального свища. Ребенку полностью исключают кормление через рот — все необходимое количество жидкости вводят в желудок через зонд, который удаляют после каждого кормления. С первого дня начинают активное противопневмоническое лечение: антибиотики, оксигеноте-рапия, поле УВЧ на грудную клетку, щелочной аэрозоль с антибиотиками, горчичное обертывание, внутривенное введение плазмы крови, витаминов. Ребенок находится в обогреваемом кувезе с повышенной влажностью. Проводят несколько сеансов оксигенобаротерапии. Длительность предоперационной подготовки различна: 2—10 дней (до ликвидации или заметного уменьшения явлений пневмонии). Операцию при врожденном пищеводно-трахеальном свище проводят под эндотрахеальным наркозом и защитным переливанием крови. Положение ребенка — на левом боку. Техника операции. Наиболее удобный доступ у грудных детей— экстраплевральный, в четвертом межреберье справа (при высоком свище — C1—Th1—рекомендуют доступ разрезом на шее). Легкое, покрытое плеврой, отводят кпереди и кнутри, над пищеводом отслаивают медиастинальную плевру. Пищевод мобилизуют на протяжении 1,5—2 см кверху и книзу от места его сообщения с трахеей. При наличии длинного свищевого хода (см. рис. 17, а) последний выделяют, перевязывают двумя шелковыми лигатурами, пересекают между ними, а культи обрабатывают спиртовым раствором йода. Над пересеченным свищевым ходом на пищевод и трахею накладывают один ряд погружных шелковых швов атравматической иглой. При широкой и короткой фистуле (см. рис. 17, б) пищевод осторожно отсекают ножницами от трахеи, и образовавшиеся отверстия закрывают двухрядным непрерывным швом атравматичными иглами. Для предупреждения послеоперационного сужения пищевода последний сшивают в поперечном направлении (над введенным до операции катетером). Наиболее сложным для ликвидации является большой пищеводно-трахеальный свищ, при котором оба органа на некотором протяжении (0,7—1 см) имеют общие стенки (см. рис. 17, в). В таких случаях пищевод пересекают выше и ниже уровня соединения с трахеей (рис. 18, а). Образовавшиеся на трахее отверстия зашивают двумя рядами шелковых швов (рис. 18, б), затем восстанавливают непрерывность пищевода путем создания анастомоза «конец в конец» (рис. 18, в). В желудок проводят тонкую полиэтиленовую трубку для кормления ребенка. При экстраплевральном доступе в медиастинальное пространство к области швов пищевода подводят (через отдельный прокол в шестом межреберье) тонкую (3—4 мм) полиэтиленовую трубку на 2—3 дня. Грудную, полость закрывают наглухо. При трансплевральном доступе зашивают медиастинальную плевру. Оставшийся после зашивания грудной стенки в полости плевры воздух (выявленный на контрольных рентгенограммах) отсасывают шприцем при пункции.
Послеоперационное лечение. В послеоперационном периоде ребенок продолжает получать активную терапию против пневмонии, так как обычно операция вызывает обострение процесса в легких. Больному создают возвышенное положение, назначают аэрозольтерапию, постоянно дают увлажненный кислород, вводят антибиотики, сердечные средства. В первый день после операции ставят горчичники на грудную клетку слева, а со следующего дня на область легких назначают поле УВЧ. По показаниям проводят бронхоскопию и отсасывание слизи. Б первые сутки ребенку необходимо парентеральное питание, затем кормление осуществляют дробными дозами каждые 3 ч через тонкий зонд, оставленный при операции. Количество жидкости рассчитывают в зависимости от возраста и массы тела ребенка. В течение 2—3 дней '/3 объема жидкости вводят через зонд, остальное количество — капельно внутривенно. Зонд удаляют на 5—6-е сутки (при создании анастомоза «конец в конец» кормление через зонд продолжают 9—10 дней). К б—8-му дню ребенок должен получать обычную возрастную норму грудного молока. Старшим детям назначают жидкую пищу с 7—8-го дня после операции. Больного выписывают домой на 20—25-й день при ликвидации явлений пневмонии (у грудных детей, кроме того, должна установиться стойкая прибавка массы тела). Перед выпиской производят контрольное рентгенологическое исследование пищевода с контрастированием. В случаях выявления сужения в области бывшего свища следует провести' курс бужирования, которое начинают не раньше, чем спустя месяц после операции. Дата добавления: 2015-02-02 | Просмотры: 1283 | Нарушение авторских прав |