 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Врожденные кисты и свищи шеи
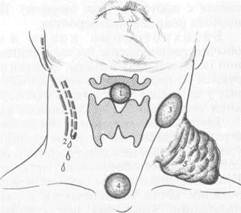
Срединные кисты и свищи возникают при неполном заращении щитовидно-язычного протока (ductus thyreoglossus). Происхождение их находится в тесной связи с процессом развития щитовидной железы, опусканием зачатка ее на шею. При неполном заращении щитовидно-язычного протока (ductus thyreoglossus) вследствие накопления секрета в оставшейся полости образуются срединные кисты или свищи (рис. 3.2).
Клиническая картина и диагностика. Срединные кисты располагаются по средней линии шеи между слепым отверстием языка и перешейком щитовидной железы. Срединные кисты, расположенные ниже подъязычной кости, обычно фиксированы к ней. Киста растет медленно, имеет вид безболезненного округлого выпячивания, смещается при глотании вместе с трахеей, имеет гладкую поверхность, упругоэластическую консистенцию. Кожа над ней не изменена, подвижна. Иногда удается определить плотный тяж, идущий от кисты к подъязычной кости и выше. Кисты могут располагаться на любом уровне не полностью облитерированного ductus thyreoglossus. Размеры кисты могут периодически изменяться, если сохранено сообщение с полостью рта через остаток щитовидно-язычного протока. В этих условиях возможно инфицирование кист. В случае воспаления кисты появляется боль при глотании, возникает болезненный без четких границ инфильтрат. Иногда он формируется после нерадикального удаления кисты. К осложнениям кист относятся сдавление трахеи кистами больших размеров, нагноение, злокачественное перерождение у взрослых пациентов. Дифференциальная диагностика. Срединную кисту шеи следует отличать от эктопически расположенной (не спустившейся на свое место) щитовидной железы, имееющей вид плотного по консистенции узла. В этом случае перед операцией необходимо провести сцинтиграфию щитовидной железы, так как удаление эктопированной при отсутствии нормальной щитовидной железы приведет к крайней степени гипотиреоза — микседеме. Срединный свищ имеет вид небольшого отверстия на коже, располагается по средней линии шеи. Из него почти постоянно выделяется небольшое количество мутной слизи. Лечение. После установления диагноза срединные кисты и свищи должны быть удалены возможно раньше для предупреждения их инфицирования из ротовой полости или гематогенным путем. В ходе операции полностью иссекают кисту (свищ) и остатки протока. При этом применяют прокрашивание свищевого хода красителем (метиленовым синим), что облегчает препаровку. В некоторых случаях наблюдается незаращение щитовидно-язычного протока, вплоть до слепого отверстия (foramen caecum) языка. В этих случаях его приходится удалять на всем протяжении. Иногда свищ проходит через подъязычную кость или плотно срастается с ней. Во избежание формирования вторичных свищей среднюю часть подъязычной кости удаляют вместе с протоком (или свищом). После радикального удаления кисты и протока рецидив маловероятен. Бранхиогенные кисты и свищи (боковые, или жаберные) шеи обычно расположены по внутреннему краю грудино-ключично-сосцевид-ной (кивательной) мышцы. Этиология их неясна, считают, что они формируются из нередуцированных жаберных (бранхиогенных) дуг, щелей, которые у зародыша дают начало некоторым органам лица и шеи. Они встречаются значительно реже срединных кист и свищей. Клиническая картина и диагностика. Боковая киста локализуется в верхнем отделе шеи впереди грудино-ключично-сосцевидной мышцы, на уровне бифуркации общей сонной артерии, чаще слева. Она представляет собой округлое образование, четко отграниченное от окружающих тканей. При пальпации кисты безболезненны, малоподвижны. В случае инфицирования киста увеличивается в размерах, становится болезненной при пальпации, кожа над ней становится красной, отечной. Нагноение, вскрытие или прорыв кисты приводит к образованию полных и неполных свищей. При полных свищах имеются наружное и внутреннее отверстия, при неполных — только одно из них. Внутреннее отверстие чаще всего располагается в небной миндалине, наружное — на шее, по внутреннему краю кивательной мышцы, оно часто бывает открыто уже при рождении ребенка. Дифференциальная диагностика. Боковые кисты шеи следует отличать от лимфом различного генеза, кистозной лимфангиомы, кист щитовидной железы, дермоидов и воспаления слизистой сумки, расположенной впереди подъязычной кости. Лечение. Иссекают или собственно кисту, или кисту вместе со свищевым ходом (вплоть до его внутреннего отверстия) после предварительного прокрашивания его метиленовым синим. Иногда возникает необходимость в тонзиллэктомии. 3.2. Повреждения органов шеи Повреждения органов шеи являются результатом тупой травмы, ранений (колотых, резаных, огнестрельных), ожогов. Повреждения крупных артерий сопровождаются массивным кровотечением, а при повреждениях вен, кроме кровотечения, возможна воздушная эмболия. Лечение. Временную остановку кровотечения осуществляют прижатием кровоточащего сосуда пальцем, тампоном; окончательную — перевязкой поврежденного сосуда, наложением сосудистого шва, пластикой сосуда. Повреждение гортани и трахеи сопровождается кровотечением в просвет трахеи, нарушением дыхания, асфиксией. Лечение. Срочно интубируют трахею, накладывают трахеостому, останавливают кровотечение, производят хирургическую обработку раны. Повреждение пищевода в шейном отделе, помимо симптомов, связанных с повреждением сосудов, гортани или трахеи, характеризуется болями при глотании, выхождением слюны и проглоченной пищи, жидкости в рану. Лечение. При небольших повреждениях пищевода дефект в стенке ушивают двухрядным швом. При обширных повреждениях края раны подшивают к коже для формирования стомы и последующей пластики. Для кормления больного накладывают гастростому. Недиагностированное повреждение пищевода при колотых ранах шеи приводит к развитию медиастинита. 3.3. Абсцессы и флегмоны Абсцессы и флегмоны шеи чаще являются следствием гнойных лимфаденитов, развивающихся в результате распространения инфекции при тонзиллитах, воспалении надкостницы челюстей, слизистых оболочек полости рта, среднего уха, полости носа и околоносовых полостей. Подфасциальные глубокие абсцессы и флегмоны шеи опасны, так как могут вызвать такие осложнения, как тяжелая интоксикация, сепсис. Возможен переход нагноения на стенки кровеносных сосудов с последующим их разрушением и массивным кровотечением, развитием тромбоза вен, венозных синусов и абсцессов мозга. Распространение флегмоны шеи в переднее и заднее средостения нередко приводит к отеку надгортанника, удушью, смертельному исходу. Предупредить распространение флегмон шеи можно только путем своевременного вскрытия и создания условий для оттока гноя, антибактериальной терапии. Фурункул — острое гнойно-некротическое воспаление волосяного фол- ликула. После самопроизвольного вскрытия гнойника, демаркации и отторжения некротической ткани и гноя наступает заживление. Возбудителем заболевания является стафилококк. Воспаление развивается у ослабленных людей, особенно у больных сахарным диабетом, в областях тела, имеющих волосяной покров, в местах трения одежды. Клиническая картина. Возникают припухлость, выраженная гиперемия, резкая болезненность, повышение температуры тела, озноб. После прорыва гнойника отторгается некротическая ткань (стержень), выделяется гной. Наступает облегчение и выздоровление. Лечение. В начальном периоде необходимо обеспечить покой, обработку кожи вокруг очага воспаления 2 % раствором салицилового спирта и выжидать созревания фурункула и демаркации. Затем проводят вскрытие или иссечение гнойника. Антибиотикотерапия показана при фурункулезе. Карбункул — острое гнойно-некротическое воспаление нескольких расположенных рядом волосяных фолликулов и сальных желез, распространяющееся на окружающую подкожную жировую клетчатку (вплоть до фасции) и кожу. Чаше образуется на задней поверхности шеи, спине и других областях, преимущественно в местах трения одежды у ослабленных людей, у больных сахарным диабетом. Возбудитель — стафилококк. Клиническая картина. Для карбункула характерны резкая боль, плоский воспалительный инфильтрат с покраснением, отеком кожи, несколькими очагами абсцедирования на поверхности инфильтрата, озноб, повышение температуры тела до 39—40 °С, тахикардия, лейкоцитоз со сдвигом формулы влево. Возможно развитие флегмоны, сепсиса. Лечение. В период образования инфильтрата проводят антибиотикотера-пию с последующим иссечением всей некротизированной ткани, вскрытием гнойных очагов, дренированием. Образовавшийся дефект небольших размеров заживает самостоятельно, при обширных дефектах показана кожная пластика. Одновременно проводят лечение сопутствующих заболеваний, инфузионную терапию (по показаниям), коррекцию уровня глюкозы в крови у больных сахарным диабетом. Ангина Людвига — гнилостно-некротическая флегмона, распространяющаяся по клетчаточным пространствам дна полости рта, окологлоточному и крылочелюстному пространствам, по клетчатке шеи. Заболевание обычно возникает как осложнение гнойного остеомиелита нижней челюсти, при одонтогенных воспалительных процессах. Микробная флора, как правило, смешанная, гнилостная, анаэробно-аэробная. Обилие лимфатических узлов и сосудов на шее при гнойничковых заболеваниях лица и шеи, повреждениях и ранениях этой области может сопровождаться образованием флегмон, преимущественно на передней части шеи. Иногда они распространяются по фасциально-клеточным пространствам шеи, в том числе по ходу сосудов. В этих случаях пациенты испытывают болезненность при движениях шеи на стороне поражения. Клиническая картина. Острый воспалительный процесс при ангине Людвига быстро прогрессирует, распространяется на язык, гортань, клетчаточные пространства шеи. Последние некротизируются и приобретают почти черный цвет. Наблюдаются тризм, слюнотечение, затруднение глотания, зловонный запах изо рта. Иногда вследствие отека гортани возникает удушье. Нередко ангина Людвига осложняется развитием медиастинита. Диагностика при поверхностных флегмонах шеи не представляет больших трудностей. При глубоких флегмонах наряду с обычным физикальным исследованием целесообразно воспользоваться УЗИ или компьютерной томографией в целях более точной локализа- ции, распространенности процесса и выбора оптимального места для вскрытия гнойника. Лечение. Производят глубокие разрезы со стороны полости рта и широкие наружные разрезы в подчелюстной области и на шее. Назначают антибиотики широкого спектра действия. 3.4. Лимфаденит (специфический и неспецифический) На шее располагается почти одна треть лимфатических узлов всего организма. Они являются иммунологическим барьером и механическим фильтром между глоткой и лимфатическими сосудами. Число узлов, их величина и структура варьируют в широких пределах. В норме мягкие, небольшие, подвижные, безболезненные лимфатические узлы часто удается пальпировать у детей и подростков. С возрастом число пальпируемых узлов уменьшается. При обследовании необходимо определять величину узлов, их подвижность, консистенцию и болезненность. С учетом анамнеза и данных фи-зикальных и инструментальных исследований врач может выяснить причину, вызвавшую изменения в лимфатических узлах. Увеличение лимфатических узлов шеи может быть обусловлено как воспалительными процессами (специфическими и неспецифическими) в этой области, так и опухолями лимфатической системы. Поэтому важно знать лимфатический статус пациента, определить состояние селезенки, печени, ЛОР-органов, легких, при показаниях необходимо произвести стернальную пункцию, исследование крови. Неспецифический лимфаденит развивается при неспецифических воспалительных процессах на шее и лице. Элиминируя проникшую инфекцию, пораженные лимфатические узлы увеличиваются в объеме, болезненны, плотноэластической консистенции, легко смещаемы, не спаяны друг с другом. Специфический лимфаденит бывает обусловлен специфическими заболеваниями (туберкулез, саркоидоз, СПИД, токсоплазмоз, инфекционный мо-нонуклеоз, туляремия, бруцеллез, актиномикоз) или опухолями. Увеличение лимфатических узлов, вызванное опухолями лимфатической системы, наблюдается как при доброкачественных (доброкачественная локализованная лимфома, лимфангиома), так и при злокачественных опухолях (лимфогранулематоз, или болезнь Ходжкина, на долю которой приходится 53 % всех злокачественных опухолей лимфатической системы, и неходжкинская лимфома — 47 %). К последней группе относят ретикулосаркому, лимфо-саркому (гигантофолликулярная лимфома — болезнь Брилла—Симмерса, болезнь Вальденстрема — макроглобулинемия), хронические и острые лим-фаденозы, а также метастазы опухолей. Но более часто в лимфатические узлы шеи метастазируют опухоли гортани и глотки (80 %), значительно реже — опухоли желудка, легких (вирховский метастаз) и мочеполовой системы. Лечение. При увеличении лимфатических узлов производят пункцион-ную и эксцизионную биопсию, устраняют осложнения (вскрывают гнойники, иссекают свищи). Основу лечения лимфаденитов составляет соответствующая данному заболеванию специфическая терапия. При злокачественных системных заболеваниях хирургическое вмешательство сводится к экстирпации лимфатических узлов как в целях диагностики, так и для лечения (в ранней стадии) с последующей лучевой и химиотерапией. При метастазах в лимфатические узлы их необходимо удалять целиком вместе с капсулой. Удаленные лимфатические узлы подлежат обязательному бактериологиче-
скому и гистологическому исследованию. В зависимости от локализации пораженных лимфатических узлов и распространенности процесса операцию проводят под местным или общим обезболиванием. При обширном иссечении мягких тканей в последующем производят пластическое закрытие дефекта с использованием миокутанного или ротационного лоскута, трансплантации тканей. Туберкулезный лимфаденит чаще встречается у детей младшего возраста.
Клиническая картина и диагностика. На ранних стадиях заболевания лимфатические узлы плотные, подвижные, безболезненные, не спаяны между собой и с окружающими тканями, определяются в виде четок. Чаще поражаются подчелюстные лимфатические узлы и узлы, располагающиеся по ходу яремных вен. Нередко поражение бывает двусторонним. При прогрессировании заболевания присоединяется периаденит: лимфатические узлы становятся болезненными, подвижность их ограничена, контуры нечеткие. При некрозе и расплавлении узлов возникают абсцессы и свищи, выделяющие творожисто-гнойное содержимое (рис. 3.3). Диагностика основывается на выявлении очагов туберкулеза в легких, на данных цитологического исследования пунктата из лимфатического узла или отделяемого из свища. Лечение. Проводят специфическую противотуберкулезную терапию. 3.5. Опухоли шеи Различают: органные опухоли, внеорганные опухоли, опухолевые поражения лимфатических узлов шеи — первичные и вторичные (метастатические). Органные опухоли сохраняют элементы структуры нормального органа (например, опухоли щитовидной железы, каротидного гломуса). Злокачественные опухоли исходят главным образом из органов шеи. Каротидная хемодектома. При исследовании шеи в области сонного треугольника определяется опухоль (она исходит из каротидного гломуса) плотноэластической консистенции, смещаемая ограниченно лишь в горизонтальном направлении. При аускультации над образованием слышен систолический шум. При каротидной ангиографии выявляется расхождение внутренней и наружной сонной артерии с дугообразным отклонением кзади и кнаружи внутренней сонной артерии. Просвет последней сужен. Характерно обилие мелких сосудистых ветвей в месте расположения образования. При злокачественных хемодектомах отмечается значительное снижение васкуляризации. Лечение. Хирургическое удаление опухоли. В случае вынужденной резекции внутренней или общей сонной артерии производят протезирование сосуда. При резекции только наружной сонной артерии протезирование не требуется. Внеорганные опухоли шеи являются производными мезенхимы, мышечной и нервной ткани. Они могут быть доброкачественными (фиброма, липома, невринома) или злокачественными (метастазы в лимфатические узлы). Клиническая картина. Симптоматика заболевания определяется видом опухоли, ее локализацией, стадией. Большинство опухолей мягких тканей доброкачественные, медленно растущие, причиняют лишь косметические неудобства. Злокачественные опухоли исходят главным образом из органов шеи. Лечение. Доброкачественные опухоли удаляют, при злокачественных проводят комбинированное лечение. Глава 4 ЩИТОВИДНАЯ ЖЕЛЕЗА. ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ Щитовидная железа (glandula thyreoidca) расположена в передней области шеи и состоит из двухдолен и перешейка. Боковые доли расположены на уровне щитовидного и перстневидного хрящей, а нижний полюс достигает 5—6-го хряща трахеи. В 30—50 % наблюдений имеется добавочная пирамидальная доля, располагающаяся над перешейком. Щитовидная железа является самой крупной железой эндокринной системы, ее масса достигает 15—25 г. Добавочные (аберрантные) доли щитовидной железы могут располагаться на уровне от корня языка до дуги аорты. Правая доля железы в норме несколько крупнее левой и обильнее васкуляризирована, а при патологических состояниях увеличивается в большей степени. Железа заключена в соединительнотканную оболочку (капсулу), состоящую из внутреннего и наружного листков, между которыми имеется шелевидное пространство, выполненное рыхлой жировой клетчаткой, в котором находятся внеорганные артериальные, венозные и лимфатические сосуды щитовидной железы, паращитовидные железы и возвратный гортанный нерв. От внутреннего листка капсулы железы отходят соединительнотканные прослойки, которые делят железу на дольки. Дольки состоят из 20—40 фолликулов, их стенки выстланы железистым фолликулярным эпителием кубической формы. Фолликулы заполнены однородной вязкой массой (коллоидом) — продуктом, вырабатываемым эпителиальными клетками, и окутаны снаружи сетью капилляров. Коллоид состоит в основном из тиреоглобулина — йодсодержащего гликопротеида. В состав коллоида входят также РНК, ДНК, цитохромоксидаза и другие ферменты. Различают три типа клеток щитовидной железы: тип А — активные фолликулярные клетки, выстилающие фолликул и участвующие в метаболизме йода и синтезе тиреоидных гормонов; тип В — малодифференцированные (камбиальные) клетки, служащие предшественниками при образовании-А клеток; тип С — парафолликулярные клетки, располагающиеся между фолликулярными клетками, не достигая просвета фолликула, участвуют в синтезе кальций снижающего гормона кальцито-нина. Именно эти клетки являются источником различных органоспецифических доброкачественных и злокачественных опухолей щитовидной железы. Кровоснабжение щитовидной железы осуществляется четырьмя основными артериями; правой и левой верхними щитовидными (a. thyreoidea superior), отходящими от наружных сонных артерий, и правой и левой нижними щитовидными артериями (a. thyrcoidca inferior), которые берут начало от щитошейных стволов (truncus thyreocervicalis) подключичных артерий. Иногда (в 10—12 % наблюдений) имеется пятая, непарная артерия — низшая щитовидная артерия (a.thyreoidea ima), отходящая от дуги аорты, плечеголовного ствола или внутренней грудной артерии. Щитовидные артерии проходят рядом с возвратным гортанным нервам и наружной ветвью верхнего гортанного нерва. Повреждение этих нервов ведет к парезу или параличу голосовых связок. Возвратный гортанный нерв проходит впереди нижней щитовидной артерии в 30 % наблюдений, а в 50 % он идет в составе связки Berry, при этом чрезмерная тракция доли железы во время операции увеличивает риск повреждения нерва. В 80—85 % наблюдений наружная ветвь верхнего гортанного нерва тесно прилежит к сосудистой ножке верхнего полюса доли железы, что требует большой осторожности при лигировании сосудов. Соответственно артериям
расположены парные вены, ветви которых образуют мощные сплетения и не имеют клапанов. Щитовидная железа интенсивно перфузируется кровью. Скорость кровотока (4—6 мл/мин/г) превышает таковую в почках и уступает лишь надпочечникам. При диффузном токсическом зобе объемная скорость кровотока может достигать 1 л/мин. Лимфоотток осуществляется в щитовидные, прсдгортанные, пред- и паратрахе-альные лимфатические узлы. Иннервация щитовидной железы осуществляется за счет симпатической и парасимпатической части вегетативной нервной системы. Секреторная функция. Щитовидная железа сскретирует йодированные гормоны — тироксин, или тетрайодтиронин (Т4), и трийодтиронин (Т3), а также нейодированные гормоны — кальцитонин и соматоста-тин. Основными компонентами, необходимыми для образования гормнов, служат йод и аминокислота тирозин. Йод поступает в организм с пищей, водой, в виде органических и неорганических соединений. Избыточное количество йода выделяется из организма с мочой (98 %), желчью (2 %). В крови органические и неорганические соединения йода образуют йодиды калия и натрия, которые проникают в эпителий фолликулов железы. Под действием перокеидазы ионы йода в клетках фолликулов превращаются в атомарный йод и присоединяются к тирео-глобулину или тирозину. Йодированные ти-розины (монойодтирозин и дийодтирозин) не обладают гормональной активностью, но являются субстратом для образования ти-реоидных гормонов Т3 и Т4 (результат соединения двух йодированных тирозинов).
Йодированный тиреоглобулин накапливается в просвете фолликулов. Сохраняемое таким образом количество тиреоидных гормонов таково, что его достаточно для поддержания эутиреоидного состояния в течение 30—50 дней при полностью заблокированном синтезе Т3 и Т4 (расход гормонов составляет примерно 1 % в день). При снижении уровня тиреоидных гормонов увеличивается высвобождение ТТГ. Под влиянием ТТГ мелкие капельки коллоида с тиреоглобулинами путем эндоцитоза снова поступают в тирсоциты и соединяются с лизосомами. Под действием протеолитических ферментов по мере продвижения лизосом от апикальной части клетки к базальной мембране (к капиллярам) происходит гидролиз тиреоглобулина с высвобождением Т, и Т4. Последние поступают в кровь и связываются с белками крови (тироксинсвязывающим глобулином, транстиреином и альбумином), которые осуществляют транспортную функцию. Только 0,04 % Т4 и 0,4 % Т3 находятся в несвязанной с белками форме, что и обеспечивает биологическое действие гормонов. На периферии Т4 конвертируется в Т, (путем монодейодирования), который в 4—6 раз превосходит тироксин по активности, именно за счет Т, реализуется в основном биологическое действие гормонов щитовидной железы. В настоящее время многие исследователи считают трийодтиронин и тироксин формами единого тиреоидного гормона, причем тироксин является прогормоном, или транспортной формой, а трийодтиронин — основной формой гормона. Регуляция синтеза и секреция гормонов щитовидной железы осуществляется центральной нервной системой через гипоталамо-гипофизарную систему. Гипоталамус секретирует тирео-тропин-рилизинг-гормон (ТРГ), или тиреолиберин, который, попадая в гипофиз, стимулирует выработку тиреотропного гормона (ТТГ) — тиреотропина. ТТГ по кровяному руслу достигает щитовидной железы и регулирует ее рост, стимулирует образование гормонов (рис. 4.1). Между центральной нервной системой, гипофизом к щитовидной железой существует и обратная связь. При избытке йодсодержащих гормонов тиреотропная функция гипофиза снижается, а при их дефиците повышается, что приводит не только к усилению функции щитовидной железы (гипертиреозу), но и к диффузной или узловой гиперплазии. Физиологическая роль тиреоидных гормонов многогранна. Они контролируют скорость потребления кислорода и образования тепла в организме, способствуют утилизации глюкозы, ли-полизу, синтезу многих белков, оказывают хронотропный и ионотропный эффекты на сердечную мышцу, стимулируют моторику желудочно-кишечного тракта, повышают эритропоэз и т. п. Т, и Т4 наряду с другими гормонами влияют на рост и созревание организма. Значительный недостаток гормонов в раннем возрасте (гипотиреоз) ведет к задержке роста, соматическим и психическим нарушениям — кретинизму, а в более старшем — к замедлению всех процессов обмена веществ, вплоть до микседемы (см. "Гипотиреоз"). Патологоанатомическая картина. Большинство заболеваний щитовидной железы вызывает ограниченное (узловое, очаговое) или диффузное ее увеличение — зоб (struma). Это может быть вызвано чрезмерным накоплением коллоида в фолликулах, гиперплазией фолликулярного эпителия, лимфоидной инфильтрацией, разрастанием соединительной ткани, развитием воспаления, опухолью (доброкачественной или злокачественной) и другими причинами. Различают две основные формы гиперплазии эпителия: пролиферацию экстрафолликулярного эпителия (обычно макро- или микрофолликулярный узловой зоб) и пролиферацию эпителия сформированных фолликулов (диффузный токсический зоб). Часто наблюдается сочетание обеих форм. Гиперплазия эпителия бывает диффузной (равномерно поражается вся железа) и очаговой (поражаются отдельные участки, из которых могут развиваться узлы). Таким образом, понятие "зоб" в сущности не является диагнозом. Оно лишь означает, что имеется какое-то заболевание щитовидной железы, сопровождающееся постепенным увеличением объема органа. При расспросе и объективном исследовании предстоит выяснить истинную причину заболевания. 4.1. Методы исследования Расспрос. Жалобы, высказываемые пациентами при различных заболеваниях щитовидной железы, зависят от характера функциональных нарушений (тиреотоксикоз, гипотиреоз) и степени увеличения щитовидной железы. Увеличение щитовидной железы вызывает жалобы на опухолевидное образование на передней поверхности шеи (зоб). При больших размерах железы пациент может испытывать чувство "кома в горле", ощущение инородного тела при глотании, осиплость голоса, сухой кашель, дисфагию. При беседе с больным необходимо прежде всего выяснить место проживания, что позволяет выделить эндемический и спорадический зоб, а также уточнить, не подвергался ли больной воздействию проникающей радиации. Жалобы могут широко варьировать в зависимости от функционального состояния щитовидной железы. При эутиреоидном зобе они будут связаны с увеличением щитовидной железы, при тиреотоксикозе спектр жалоб будет необычайно разнообразным, что обусловлено нарушением функции ряда органов и систем (сердечно-сосудистой, нервной, эндокринной, пищеварения; обменными нарушениями и др.). Совсем иной, противоположный спектр жалоб будет наблюдаться у пациентов с гипотиреозом. Физикальное обследование. Осмотр позволяет установить наличие зоба (рис. 4.2.), характер поражения (диффузный зоб, узловой), локализацию узлов, подвижность железы при глотании, характерные для нарушения функции щитовидной железы (тиреотоксикоз, гипотиреоз) внешние проявления болезни. Важен осмотр лица больного — спокойное при эутиреоидном состоянии, амимичное, одутловатое при гипотиреозе, беспокойное, худощавое с широко раскрытыми глазами и испуганным взглядом — при тиреотоксикозе. При осмотре пациента с загрудинным зобом иногда видно набухание подкожных вен шеи и передней поверхности грудной клетки. Сдавле-ние симпатического ствола вызывает синдром Бернара—Горнера (птоз, ми-оз, энофтальм).
Пальпацию железы лучше проводить в положении больного сидя спиной к врачу, а голова больного должна быть слегка наклонена вперед и вниз. При этом мышцы шеи расслабляются и железа становится более доступной исследованию. При загрудинном расположении железы исследование лучше проводить в положении больного лежа с подложенной под плечи подушкой. Узловые образования менее 1 см в диаметре часто не пальпируются и являются случайной находкой при УЗИ. Осмотр и пальпация позволяют определить степень увеличения щитовидной железы (по О. В. Николаеву, 1955): степень — железа нормаль 0 степень — железа не видна,
II степень — железа видна во время глотания и хорошо прощупывается, но форма шеи не изменена; III степень — железа заметна при осмотре, изменяет контур шеи, прида IV степень — явно выраженный зоб, нарушающий конфигурацию шеи; V степень — увеличенная железа достигает огромных размеров, что не Международная классификация зоба (ВОЗ, 1994): 0-я степень — зоба нет. 1-я степень — размеры доли больше дистальной фаланги большого пальца исследуемого, зоб пальпируется, но не виден. 2-я степень — зоб пальпируется и виден на глаз. Во всех случаях необходимо пальпировать лимфатические узлы шеи. При анализе анамнеза, данных объективного исследования можно определить, на каком функциональном фоне (эутиреоидное состояние, тиреотоксикоз, гипотиреоз) развивается заболевание щитовидной железы. Инструментальные методы исследования. Рентгенологическое исследование области шеи и органов грудной клетки помогает выявить участки кальци-фикации щитовидной железы, наблюдающиеся при раке этого органа, сдав-ление или смещение трахеи и пищевода (чаще при загрудинном зобе), установить возможное метастатическое поражение легких. Более подробную информацию об изменениях структуры щитовидной железы, взаимораспо-
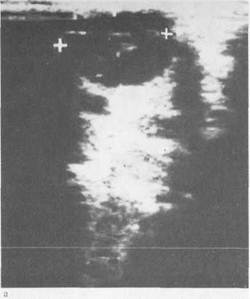
ложении органов шеи, наличии патологических образований дает ультразвуковое исследование. При необходимости производят компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) (рис. 4.3, а, б, в; рис. 4.4, а, б). Ультразвуковое исследование (УЗИ) с использованием современных аппаратов с цветным картированием и возможностью получения трехмерного изображения занимает лидирующие позиции в диагностике заболеваний щитовидной железы. Основными преимуществами УЗИ являются неипвазивный характер, отсутствие лучевой нагрузки, мобильность, возможность многократного повторения полипозиционного исследования, а также других диагностических и лечебных процедур под ультразвуковым наведением. Метод позволяет с большой точностью определить размеры железы, рассчитать ее объем, массу и степень кровоснабжения. Нормальный объем щитовидной железы для мужчин — до 25мл, для женщин — до 18мл. Объем каждой доли щитовидной железы рассчитывают по формуле: V = А • В • С • 0,479, где А — длина доли; В — толщина доли; С — ширина доли щитовидной железы (в см), 0,479 — коэффициент коррекции на эллипсовидную форму доли. С помощью УЗИ можно установить диффузный или узловой (многоузловой) характер поражения щитовидной железы, ее кис-тозную трансформацию, а также локализацию, размеры, структуру, плотность и другие УЗ-харак-теристики. Исследование позво- Рис. 4.3. Ультразвуковые сканографы. а — киста щитовидной железы; б — узловой коллоидный зоб (указан стрелкой); в — цистадено-ма щитовидной железы (указана стрелками).
ляет оценить топографоанатоми-ческие взаимоотношения органов шеи, состояние регионарных лимфатических узлов.
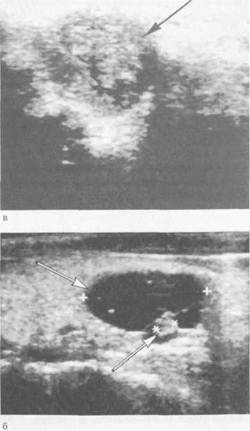
Биопсия щитовидной железы обязательна у всех больных не только при подозрении на рак, но и при любом узловом и диффузном зобе. Ее следует проводить перед операцией путем чрескожной пункции железы и интраоперационно. Сочетание УЗИ с тонкоигольной аспираци-онной биопсией (УЗИ+ТАБ) признано "золотым стандартом" в диагностике заболеваний щитовидной железы. По чувствительности и специфичности ТАБ превосходит другие методы инструментальной диагностики, достигая 80—90 %. Для получения адекватного материала для цитологического исследования необходимо полипозиционное исследование из 3—5 точек. Результат биопсии учитывают при дифференциальной диагностике, определении показаний к оперативному вмешательству, установлении его объема. Необходимо пунктировать и увеличенные регионарные лимфатические узлы. Отсутствие в пунк-тате опухолевых клеток не исключает полностью раковое поражение щитовидной железы. Определение поглощения I131 щитовидной железой с помощью сцинтилляционного датчика позволяет оценить функцию щитовидной железы как по проценту поглощаемого ею радиоактивного йода, так и по скорости его накопления. В норме поглощение I131 щитовидной железой через 2 ч составляет 5—10 %, через 24 ч — 20—30 %. Повышение поглощения I131 наблюдается при гипертире -озе, понижение — при гипотиреозе. Период полураспада I'31 — около 8 сут, поэтому в последнее время часто применяют I'" с периодом полураспада 2 1/4 ч или Тс99m (пертехнетат) с периодом полураспада 5 ч. Радионуклидное сканирование щитовидной железы основано на определении пространственного распределения I131 в щитовидной железе (рис. 4.5). Это позволяет определить контуры железы и ее размеры, выявить узловые образования с разной степенью поглощения изотопа (автономную аденому, опухоль, кисты, аберрантную тиреоидную ткань, функционирующие метастазы рака щитовидной железы). УЗИ позволяет также оценить функцио-
нальную активность железы при диффузном токсическом зобе. Повышенное накопление I'3' автономной аденомой (узлом) указывает на его функциональную гиперактивность ("горячий" узел). Узел, не накапливающий радиофармпрепарат (РФП), называют "холодным" (рис. 4.6). Такие узлы в 10—15 % наблюдений бывают злокачественной природы. Не накапливают РФП также кисты, участки фиброза, кальцификаты щитовидной железы. В последние годы для сканирования чаще применяют Тс99m и I121, обладающие меньшей лучевой нагрузкой на организм. Ларингоскопию проводят у каждого больного с зобом даже при отсутствии изменений голоса. При этом может быть выявлен скрытый паралич голосовых связок, обусловленный вовлечением в патологический процесс возвратных гортанных нервов. Ангиографию с контрастированием крупных сосудов (сонных артерий, яремных вен и др.) применяют для уточнения взаимоотношения большого зоба с сосудами шеи. Для этих целей в последние годы используют УЗИ, КТ и МРТ. Исследование уровня гормонов щитовидной железы является наиболее достоверным методом, отражающим ее функциональное состояние. С помощью радиоиммунологических методов определяют в сыворотке крови уровень общего Т4 (норма 64—150 нмоль/л), свободного Т4 (норма 10—26 пмоль/л), общего Т3 (норма 1,2—2,8 нмоль/л), свободного Т3 (норма 3,4—8,0 пмоль/л). Повышение содержания тиреоглобулина в своротке крови используют в диагностике тиреотоксикоза, воспалительных заболеваний и повреждений, рецидивов или метастазов дифференцированного рака щитовидной железы. Большое количество тиреоглобулина выделяется в кровь при операциях на
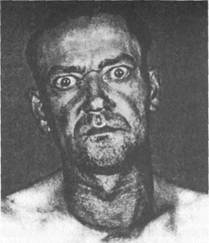
Рис. 4.6. Сканограмма щитовидной железы, а — "горячий" узел; б — "холодный" узел. щитовидной железе. При эндемическом и спорадическом зобе уровень ти-реоглобулина обычно коррелирует с объемом щитовидной железы. Определение уровня ТТГ (тиреотропина, норма 0,5—5,0 мЕД/л) высокочувствительными методами позволяет судить о функциональном состоянии щитовидной железы, установить взаимосвязь функции гипоталамуса, гипофиза и щитовидной железы. Определение уровня тиреокальцитонина является одним из важнейших критериев диагностики медуллярного рака щитовидной железы, С-клеточ-ной гиперплазии, а также своевременного выявления рецидива рака после проведенного радикального лечения. Указанный метод применяют в обследовании членов семей пациентов с синдромом множественной эндокринной неоплазии II типа (МЭН-ПА) — сочетание медуллярного рака щитовидной железы, феохромоцитомы, гиперплазии или аденомы паращитовид-ных желез. МЭН-ПБ — медуллярный рак щитовидной железы, феохромо-цитома, множественный нейроматоз слизистых оболочек, деформации скелета. Среди функциональных проб наиболее часто используется проба с ти-реолиберином (тиреотропин-рилизинг-гормон, ТРГ), которая дает точную информацию о нарушениях, возникающих на уровне гипоталамуса, гипофиза, щитовидной железы. Эта проба применяется для контроля лечения тиреоидными гормонами. У практически здоровых лиц уровень ТТГ в сыворотке крови в ответ на введение ТРГ повышается более чем в 5 раз по сравнению с исходным. При диффузном токсическом зобе повышения ТТГ в ответ на введение ТРГ не отмечается. Особенно важен тест с тиреолиберином при гипотиреозе. При первичном гипотиреозе, связанном с поражением щитовидной железы, концентрация ТТГ в сыворотке крови при проведении пробы может увеличиваться в 20 раз и более по сравнению с исходной, которая выше, чем в норме. При вторичном гипотиреозе (гипофизарный гипотиреоз) уровень ТТГ низкий или нормальный, а реакция на введение ТРГ отсутствует. При третичном гипотиреозе, обусловленном поражением гипоталамуса и нарушением функции эндогенного ТРГ, уровень ТТГ не повышен и увеличивается на стимуляцию ТРГ. Исследование аутоантител к различным компонентам ткани щитовидной железы включает определение уровня аутоантител к тиреоглобулину, к ти-реоидной пероксидазе (микросомальному антигену), ко второму коллоидному антигену, к рецептору ТТГ (тиреоидстимулирующих, тиреоидблоки-рующих). Выявление повышенного уровня аутоантител характерно для различных аутоиммунных заболеваний щитовидной железы. Заболевания щитовидной железы могут развиваться на фоне нормальной функциональной активности (эутиреоз), повышеной функциональной активности (гипертиреоз, тиреотоксикоз) и сниженной функциональной активности (гипотиреоз). Гипертиреоз — повышение функциональной активности самой щитовидной железы (может быть физиологическим и патологическим). Тиреотоксикоз — синдром, вызванный стойким и длительным избытком в организме тиреоидных гормонов, развивающийся при различных заболеваниях и патологических состояниях организма. Тиреотоксикоз наблюдается при ряде заболеваний щитовидной железы — диффузном токсическом зобе (ДТЗ), токсической аденоме, многоузловом токсическом зобе, подостром тиреоидите (первые 1—2 нед), аутоиммунном тиреоидите ("хаситоксикоз"), послеродовом (немом, безболевом) тиреоидите, фолликулярном раке. Среди других причин тиреотоксикоза, не связан- ных с поражением щитовидной железы, наиболее часто называют следующие: struma ovarii (эктопированная ткань щитовидной железы), аденому гипофиза, хорионэпителиому, метастазы фолликулярного рака, артифициаль-ный тиреотоксикоз и др. Гипотиреоз — синдром, обусловленный длительным стойким недостатком гормонов щитовидной железы в организме или снижением их биологического эффекта на тканевом уровне. 4.2. Заболевания щитовидной железы 4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь) Диффузный токсический зоб (ДТЗ) — генетически детерминированное аутоиммунное заболевание, обусловленное стойким патологическим повышением продукции тиреоидных гормонов диффузно увеличенной щитовидной железой под влиянием специфических тиреоидстимулирующих аутоан-тител с последующим нарушением функционального состояния различных органов и систем, в первую очередь сердечно-сосудистой и центральной нервной системы. Заболевание чаще возникает у женщин 20—50 лет (соотношение числа больных мужчин и женщин составляет 1—2:10). Среди заболеваний, протекающих с синдромом тиреотоксикоза, на долю ДТЗ приходится до 80 % наблюдений. Этиология и патогенез. Важное значение в развитии болезни придают наследственной предрасположенности. Это подтверждается тем, что у 15 % больных ДТЗ есть родственники с тем же заболеванием и около 50 % родственников имеют циркулирующие тиреоидные аутоантитела. Чаще всего ДТЗ сочетается с носительством антигенов гистосовместимости HLA-B8, HLA-Dw3, HLA-DR3 и HLA-DQ1. Преобладание женщин среди больных ДТЗ связано с частыми нейроэн-докринными перестройками женского организма (беременность, лактация, менструальный период, пременопауза). Предрасполагающими факторами считают также пубертатный период, невротическую конституцию, нейро-циркуляторную дистонию, протекающую с выраженными вегетативными проявлениями. Заболевание провоцируется психической травмой, острыми и хроническими инфекционными заболеваниями (грипп, ангина, ревматизм, туберкулез и др.), заболеваниями гипоталамо-гипофизарной области, черепно-мозговой травмой, энцефалитом, беременностью, приемом больших доз йода, повышенной инсоляцией и др. Полагают, что ТТГ-рецепторы тиреоцитов являются первичными ауто-антигенами при этом заболевании. Врожденная недостаточность антиген-специфических Т-супрессоров, подавляющих в нормальных условиях "запрещенные" клоны Т-лимфоцитов, способствует их выживанию и пролиферации. "Запрещенные" клоны Т-лимфоцитов взаимодействуют с органоспе-цифическим антигеном щитовидной железы. В результате этого процесса в иммунологическую реакцию вовлекаются В-лимфоциты, отвечающие за образование аутоантител. При участии Т-хелперов (помощников) В-лимфоциты и плазматические клетки продуцируют тиреоидстимулирующие иммуноглобулины (органоспецифические аутоантитела). Тиреоидстимулирующие аутоантитела (аутоантитела к ТТГ-рецептору) взаимодействуют с рецепторами фолликулярного эпителия, оказывая на функцию щитовидной железы стимулирующее действие, подобное действию ТТГ, т. е. активизируют аденилатциклазу и стимулируют образование цАМФ. Это приводит к увеличению массы щитовидной железы, ее васкуляризации и избыточной продукции тиреоидных гормонов. Своеобразным триггером указанных аутоиммунных реакций могут служить некоторые вирусы, микоплазма, Yersinia enterocolitica, инициирующие образование антител к ТТГ-рецептору. В развитии клинической картины заболевания имеет значение и повышение чувствительности адренорецепторов к катехоламинам. Определенное значение в патогенезе заболевания, по-видимому, имеет нарушение метаболизма тиреоидных гормонов в печени, почках, мышцах. Избыточная продукция тиреоидных гормонов, повышенная чувствительность к ним периферических тканей приводит к активизации катаболизма белков, что может сопровождаться отрицательным азотистым балансом. Избыток тиреоидных гормонов ведет к замедлению перехода углеводов в жиры, препятствует накоплению их в организме. Наряду с этим усиливается мобилизация жира из депо для покрытия энергетических затрат. Снижается масса тела больного. Повышенный уровень тиреоидных гормонов обусловливает нарушение водно-солевого обмена (увеличивается выделение воды, хлорида натрия, кальция, фосфора, в меньшей степени калия, в сыворотке крови повышается содержание магния). Избыток тиреоидных гомонов и продуктов их метаболизма, изменяя окислительное фосфорилирование, приводит к нарушению накопления энергии в клетке, что является одной из причин мышечной слабости и субфебрилитета (в происхождении последнего имеют место и центральные механизмы — возбуждение гипоталамических центров). Клиническая картина и диагностика. Патогенез клинических симптомов обусловлен главным образом влиянием избытка тиреоидных гормонов на различные органы и системы организма. Сложность и многочисленность факторов, участвующих в развитии патологических изменений щитовидной железы, обусловливают и разнообразие клинических проявлений тиреотоксикоза. Следует помнить, что субъективно общее состояние пациента с синдромом тиреотоксикоза не соответствует объективным нарушениям функций органов и систем, которые гораздо серьезнее, чем может показаться при первичном осмотре. При обследовании пациентов с тиреотоксикозом обычно констатируют, что щитовидная железа увеличена за счет обеих долей и перешейка, эластической консистенции, безболезненная, подвижная при глотании. При пальпации часто выявляется характерное "жужжание" железы, являющееся следствием увеличенного кровоснабжения. При анализе жалоб и результатов объективного исследования удается выделить ряд клинических синдромов. Наиболее характерна триада симптомов: зоб, экзофтальм, тахикардия. Множество симптомов и систем можно сгруппировать в определенные синдромы. Синдром поражения сердечно-сосудистой системы характеризуется тахикардией, постоянной синусовой или постоянной мерцательной тахиарит-мией, пароксизмальной мерцательной тахиаритмией на фоне синусовой тахикардии или нормального синусового ритма, сопровождающимися экстра-систолией; высоким пульсовым давлением; развитием дисгормональной миокардиодистрофии ("тиреотоксическое сердце"), недостаточностью кровообращения. При синдроме поражения центральной и периферической нервной сис-
темы отмечается хаотичная, непродуктивная деятельность, повышенная возбудимость, снижение концентрации внимания, плаксивость, быстрая утомляемость, расстройство сна, тремор всего тела (симптом "телеграфного столба") и особенно пальцев рук (симптом Мари), повышенная потливость, покраснение лица, стойкий красный дермографизм, повышение сухожильных рефлексов. Глазные симптомы (рис. 4.7). Причиной развития глазных симптомов считают усиление тонуса мышечных волокон глазного яблока и верхнего века вследствие нарушения вегетативной иннервации под влиянием избытка Т3 и Т4 в крови. При осмотре выделяют характерные симптомы: симптом Штельвага — редкое мигание век;
симптом Грефе — отставание верхнего века от радужной оболочки при фиксации взгляда на медленно перемещаемом вниз предмете, при этом между верхним веком и радужной оболочкой остается белая полоска склеры; симптом Кохера — аналогичен симптому Грефе, но при фиксации взгляда на медленно перемещаемом вверх предмете, в связи с чем между нижним веком и радужной оболочкой остается белая полоска склеры; симптом Дальримпля (экзофтальм) — расширение глазной щели с появлением белой полоски склеры между радужной оболочкой и верхним веком; симптом Мебиуса — потеря способности фиксировать взгляд на близком расстоянии: вследствие слабости приводящих глазных мышц фиксированные на близко расположенном предмете глазные яблоки расходятся и занимают исходное положение; симптом Жоффруа — отсутствие наморщивания лба при взгляде вверх; симптом Боткина — мимолетное широкое раскрытие глазных щелей при фиксации взгляда; симптом Розенбаха — мелкий тремор закрытых век; симптом Репнева—Мелехова — гневный взгляд. Перечисленные глазные симптомы необходимо дифференцировать от аутоиммунной офтальмопатии (см. раздел "Диффузный токсический зоб"). Синдром катаболических нарушений проявляется похуданием на фоне повышенного аппетита, субфебрилитетом, миопатией, иногда остеопорозом. Синдром поражения органов пищеварения. Приступы болей в животе, рвота, неустойчивый стул со склонностью к поносам, иногда пожелтение кожи, что связано с нарушением функции печени (вплоть до развития тиреотоксического гепатита) и др. Синдром эктодерма л ьных нарушений — характерное расслаивание и повышенная ломкость ногтей, ломкость, выпадение волос и др. Синдром поражения других желез внутренней секреции также нередко наблюдается при токсическом зобе. Для него характерны нару- шения функции надпочечников, которые приводят к снижению сосудистого тонуса, появлению пигментации вокруг глаз (симптом Еллинека); дисфункция яичников с нарушением менструального цикла вплоть до аменореи, развитием фиброзно-кистозной мастопатии, иногда с галактореей; у мужчин может развиться гинекомастия. Могут наблюдаться нарушение толерантности к глюкозе, повышенный распад антидиуретического гормона (обусловливает чрезмерную жажду и увеличение диуреза). Поражение надпочечников или развитие сахарного диабета при ДТЗ обусловлены не только тиреотоксикозом, но могут развиться и в результате сочетания ДТЗ с другими аутоиммунными заболеваниями. Выделяют следующие степени тяжести тиреотоксикоза: легкая — частота сердечных сокращений 80—100 в 1 мин, нет мерцательной аритмии, резкого похудания, слабый тремор рук, работоспособность снижена незначительно. средняя — частота сердечных сокращений 100—120 в 1 мин, увеличение пульсового давления, нет мерцательной аритмии, похудание до 20 % от исходной массы тела, выраженный тремор, работоспособность снижена. тяжелая — частота сердечных сокращений более 120 в 1 мин, мерцательная аритмия, тиреотоксический психоз, тиреогенная надпочечниковая недостаточность, дистрофические изменения паренхиматозных органов, масса тела резко снижена (до кахексии), трудоспособность утрачена. При УЗИ отмечается диффузное увеличение щитовидной железы, паренхима умеренно гипоэхогенная, однородной структуры, контуры четкие. Характерно значительно повышенное кровоснабжение ткани железы. Сканирование щитовидной железы позволяет выявить диффузное повышенное накопление РФП всей тканью железы. В крови выявляют высокий уровень Т3 и Т4, при этом уровень ТТГ (определяемый высокочувствительными методами) снижен или не определяется. У большинства больных выявляют тиреоидстимулирующие аутоантитела (антитела к ТТГ-рецептору). Минимальный диагностический алгоритм обследования при ДТЗ включает анализ жалоб и клинических симптомов, УЗИ в сочетании с тонкоигольиой биопсией, гормональное исследование крови, определение уровня антител к ТТГ-рецептору. Заболевания, сопровождающие диффузный токсический зоб. Глазные симптомы при ДТЗ следует дифференцировать от аутоиммунной офтальмопа-тии (АОП). АОП — поражение периорбитальных тканей аутоиммунного ге-неза, клинически проявляющееся нарушениями глазодвигательных мышц, трофическими расстройствами и нередко экзофтальмом. В настоящее время расценивается как самостоятельное аутоиммунное заболевание. АОП встречается примерно у 40—50 % и более больных ДТЗ, чаще у мужчин. Полагают, что на начальных этапах заболевания основную роль играют антигенспецифические Т-лимфоциты. Одним из антигенов, к которому образуются аутоантитела при АОП, является ТТГ-рецептор. При АОП вследствие инфильтрации тканей орбиты активированными цитокинпродуцирующими лимфоцитами и последующего отложения кислых гликозаминогликанов, продуцируемых фибробластами, развиваются отек и увеличение объема ретробульбарной клетчатки, миозит и разрастание соединительной ткани в экстраокулярных мышцах. Со временем инфильтрация и отек переходят в фиброз, в результате чего изменения глазных мышц становятся необратимыми. Больных беспокоят боли в области глазной орбиты, ощущение "песка в глазах", слезотечение, двоение в глазах, ограничение подвижности глазных яблок. Характерно наличие конъюнктивита, кератита с наклонностью к изъязвлению и распаду роговицы. По отечественной классификации выделяют три степени АОП: I — двоение отсутствует, припухлость век, ощущение "песка в глазах", II — появляется двоение, ограничение отведения глазных яблок, парез III — наличие угрожающих зрению симптомов — неполное закрытие Лечение АОП необходимо проводить совместно с офтальмологом. Основной задачей эндокринолога является длительное поддержание у пациента эутиреоидного состояния. Наиболее распространенным методом лечения АОП является назначение глюкокортикоидных препаратов. Основным показанием к их применению является АОП II —III степени тяжести. Назначают преднизолон (начальные дозы 30—60 мг/сут) в течение 3—4 мес с постепенным снижением дозы. В остальных случаях ограничиваются применением глазных капель или геля с дексаметазоном, снижающих раздражение конъюнктивы. Претибиальная микседема (аутоиммунная дермопатия) встречается реже, чем АОП, — приблизительно у 1—4 % больных диффузным токсическим зобом. Как правило, поражается кожа передней поверхности голени, она становится отечной, утолщенной, с выступающими волосяными фолликулами, пурпурно-красного цвета и напоминает корку апельсина. Поражение часто сопровождается зудом и эритемой. Акропатия — характерные изменения мягких и подлежащих костных тканей в области кистей (фаланги пальцев, кости запястья). На рентгенограммах выявляются поднадкостничные изменения костной ткани, которые выглядят как пузыри мыльной пены. Акропатия встречается редко и обычно сочетается с претибиальной микседемой. Лечение. При ДТЗ применяют консервативное лечение: 1) лекарственную терапию (антитиреоидные средства, бета-адреноблокаторы, транквилизаторы и седативные средства, препараты йода и др.); 2) радиоактивный йод (I131) и 3) хирургическое лечение — субтотальная резекция щитовидной железы. Консервативное лечение является предпочтительным методом терапии диффузного токсического зоба в Европе (в том числе и в нашей стране). Патогенетическое лечение направлено на угнетение внутритирео-идного гормоногенеза, блокаду синтеза тиреоидстимулирующих аутоанти-тел, периферической конверсии Т4 в Т3. С этой целью широко применяют тиреостатические препараты мерказолил (метимазол, тиамазол), пропил-тиоурацил (пропицил). В зависимости от тяжести тиреотоксикоза назначают мерказолил по 10—60 мг/сут, пропицил 100—400 мг/сут и более. При применении моносхемы указанными препаратами тактика лечения проводится по принципу "блокируй и замещай", т. е. осуществляется блокада гормоногенеза мерказолилом до достижения эутиреоидного состояния, после чего доза постепенно снижается до поддерживающей — 5—10 мг/сут (блокада синтеза тиреоидстимулирующих антител) и дополнительно вводится заместительная терапия L-тироксином (25—50 мкг/сут). Курс лечения проводится в течение 1 — 1,5 лет (у детей — 2 года), под контролем уровня ТТГ, гормонов щитовидной железы, тиреоидстимулирующих антител каждые 3— 4 мес. Лечение антитиреоидными средствами целесообразно сочетать с бета-ад-реноблокаторами (анаприлин, обзидан, атенолол), что позволяет быстрее достичь клинической ремиссии. Бета-адреноблокаторы показаны больным со стойкой тахикардией, экстрасистолией, мерцательной аритмией. Анаприлин назначают по 40—60 мг/сут, при необходимости доза может быть увеличена. При тяжелой форме заболевания, сочетании с эндокринной офтальмопа-тией, надпочечниковой недостаточностью назначают глюкокортикостерои-ды (преднизолон по 5—30 мг/сут и др.). Для стабилизации клеточных мембран, уменьшения стимулирующего действия ТТГ и тиреоидстимулируюших антител, а также снижения содержания Т3 и Т4 применяют лития карбонат по 0,9—1,5 г/сут. Целесообразно назначение транквилизаторов и седативных средств. При подготовке больных к операции используют препараты йода, которые снижают биосинтез тиреоидных гормонов, чувствительность железы к влиянию ТТГ, а также уменьшают кровоточивость ткани щитовидной железы во время операции. Традиционно за 2—3 нед до операции назначают раствор Люголя или раствор калия йодида. По показаниям используют сердечные гликозиды (при недостаточности кровообращения), диуретики (при недостаточности кровообращения, оф-тальмопатии), анаболические стероиды (при выраженном катаболическом синдроме). В последнее время в лечении диффузного токсического зоба, особенно при сочетании его с офтальмопатией, эффективно применяют плазмаферез. Лечение радиоактивным йодом (I131) основано на способности бета-лучей вызывать гибель фолликулярного эпителия щитовидной железы с последующим замещением его соединительной тканью. Этот вид лечения показан при диффузном токсическом зобе с необратимыми изменениями внутренних органов либо с тяжелыми сопутствующими заболеваниями, значительно увеличивающими риск операции, пожилой и старческий возраст больных; неэффективность консервативной терапии у больных старше 40 лет с небольшим увеличением щитовидной железы (I—II степень); рецидив диффузного токсического зоба после хирургического лечения. Категорический отказ пациента от операции также служат показанием к этому виду терапии. Применение I131 противопоказано в молодом возрасте (до 40 лет), при беременности и лактации, выраженной лейкопении. В некоторых странах (США) радиойодтерапия является методом выбора в лечении диффузного токсического зоба у пациентов старше 25 лет. Хирургическое лечение проводится после специальной медикаментозной подготовки (тиреостатики, бета-адреноблокаторы, препараты йода, плазмаферез), целью которой является достижение эутиреоидного состояния для профилактики тиреотоксического криза в ближайшем послеоперационном периоде (см. консервативное лечение). Показания к хирургическому лечению: сочетание диффузного токсического зоба с неопластическими процессами; большие размеры зоба с признаками компрессии окружающих органов и анатомических структур (независимо от тяжести тиреотоксикоза); тиреотоксикоз тяжелой степени; отсутствие стойкого эффекта от консервативной терапии, рецидив заболевания; непереносимость тиреостатических препаратов; загрудинное расположение зоба. Противопоказания к хирургическому лечению: диффузный токсический зоб тяжелой формы с декомпенсацией функций внутренних органов (недостаточность кровообращения III степени, анасарка, асцит и т. п.), тяжелые
Объем операции — субтотальная резекция щитовидной железы с оставлением небольшого количества ткани с каждой либо с одной стороны (суммарно 4—6 г). Нельзя обойти вниманием наметившуюся в последние годы в ряде зарубежных стран тенденцию к выполнению тиреоидэктомии, что полностью устраняет риск рецидива тиреотоксикоза, при этом последующее развитие гипотиреоза не считается осложнением операции. Послеоперационные осложнения — кровотечение с образованием гематомы (0,3—1 %), парез или паралич голосовых связок в результате повреждения возвратного гортанного нерва (менее 5 %), гипопаратиреоз транзи-торного или постоянного характера (0,5—3 %), тиреотоксический криз, гипотиреоз, трахеомаляция. Т рахеомаляция. При длительно существующем зобе, особенно загрудин-ном, ретротрахеальном и позадипищеводном, вследствие постоянного давления его на трахею происходят дегенеративные изменения в кольцах трахеи, их истончение и размягчение — трахеомаляция. После удаления зоба вслед за экстубацией трахеи или в ближайшем послеоперационном периоде может произойти на вдохе сближение ее стенок и сужение просвета. Наступает острая асфиксия, способная привести к гибели больного, если не выполнить срочную трахеостомию. Встречается редко. Тиреотоксический криз. У больных с диффузным токсическим зобом, особенно при недостаточной подготовке к операции, наиболее опасным осложнением является тиреотоксический криз. Причины развития криза недостаточно изучены. К развитию тиреотоксического криза могут привести хирургические вмешательства (на щитовидной железе или на другом органе при неполной компенсации тиреотоксикоза), острые заболевания, инфекции, психическая травма, радиойодтерапия, резкая отмена тиреостатиков и др. Основную роль в механизме развития криза отводят увеличению аффинности (сродства) рецепторов к катехоламинам под влиянием триггерно-го механизма, увеличению свободных форм Т3 и Т4, относительной надпо-чечниковой недостаточности. Дата добавления: 2015-01-18 | Просмотры: 2285 | Нарушение авторских прав |






 сопутствующие заболевания печени, почек, сердечно-сосудистой системы, психические заболевания, а также неадекватная предоперационная подготовка.
сопутствующие заболевания печени, почек, сердечно-сосудистой системы, психические заболевания, а также неадекватная предоперационная подготовка.