|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Классификация эмпиемПо клиническому течению эмпиемы плевры подразделяют на острые и хронические. А. Острые (длительность заболевания до 8 нед). Б. Хронические (длительность заболевания более 8 нед). Как острые, так и хронические эмпиемы разделяют следующим образом. I. По характеру экссудата: а) гнойные; б) гнилостные. II. По характеру микрофлоры: а) специфические (туберкулезные, грибковые, т. е. микоти- III. По распространенности процесса: а) свободные эмпиемы: тотальные (при рентгеноло IV. По локализации ограниченные эмпиемы разделяют на: а) пристеночные, б) базальные V. По характеру патологического процесса в легком, являющегося причиной эмпиемы: а) па- VI. По характеру сообщения с внешней средой: а) закрытые, не сообщающиеся с внешней Клиническая картина и диагностика. Все формы острой эмпиемы плевры имеют общие симптомы: кашель с выделением мокроты, одышка, боли в груди, повышение температуры тела, а также признаки интоксикации организма. По современным представлениям, клиника эмпиемы плевры укладывается в картину тяжелого синдрома системной реакции на воспаление, которая при несвоевременных лечебных мероприятиях может дать начало развитию сепсиса и полиорганной недостаточности. При закрытой эмпиеме кашель сопровождается выделением небольшого количества мокроты. Длительные и частые приступы кашля с отделением
значительного количества мокроты, как правило, свидетельствуют о наличии бронхоплеврального свища. Особенно большое количество мокроты больные отделяют в положении на здоровом боку, когда создаются условия для улучшения оттока гноя.
При тотальной эмпиеме больные из-за резкой боли и одышки не могут лежать и принимают положение полусидя. При отграниченных эмпиемах болевой синдром выражен слабее. Не принимая вынужденного положения, больные чаще лежат на пораженной стороне грудной клетки, что ограничивает ее дыхательные экскурсии, а вместе с этим уменьшает боль. У большинства больных имеются одышка в покое, цианоз губ и кистей рук, свидетельствующие о выраженной дыхательной недостаточности, кислородном голодании и ацидозе. Пульс обычно учащен до 110—120 в 1 мин. Темпе-ратура тела, как правило, высокая и иногда, особенно при гнилостной и не-клостридиальной анаэробной инфекциях, имеет гектический характер. Кли-ническая картина похожа на сепсис (необходимы неоднократные посевы при выявлении инфекции). При положительном результате можно с уверенно-стью говорить о сепсисе. Отсутствие температурной реакции свидетельствует обычно об ареактивности организма, но не исключает сепсис. При исследовании грудной клетки отмечают отставание пораженной по-ловины при дыхании. Межреберные промежутки расширены и сглажены вследствие давления экссудата и расслабления межреберных мышц. При сравнении двух складок кожи, взятых на симметричных местах обеих поло-вин грудной клетки, можно отметить, что на больной стороне кожная складка несколько толще, а исследование более болезненно. При образовании субпекторальной флегмоны мягкие ткани грудной стенки в области начинающегося прорыва гноя из плевры становятся плотными, пальпация болезненна; в последующем появляется флюктуация. Для скопления экссудата в плевральной полости характерно ослабление или отсутствие голосового дрожания и дыхательных шумов. Перкуторно вы-пот в плевральной полости можно определить при содержании в ней не ме-нее 250—300 мл экссудата. Если содержимым плевральной полости является только экссудат, верхняя граница тупости соответствует линии Эллиса— Да- муазо—Соколова. Скопление большого количества гноя приводит к смеще-нию средостения в здоровую сторону и сдавлению здорового легкого. По-этому внизу у позвоночника на здоровой стороне определяют треугольной формы участок укорочения перкуторного звука (треугольник Грокко—Раух-фусса). Жидкость оттесняет и частично коллабирует кортикальные отделы легкого. При отграниченных эмпиемах скопление гноя иногда перкуторно определить трудно. При пиопневмотораксе выявляют тупой перкуторный звук над участком с верхней горизонтальной границей, соответствующей скоплению гноя, и тимпанический звук над участком скопления воздуха. При аускультации определяют ослабление или почти полное отсутствие дыхательных шумов и усиленную бронхофонию в зоне скопления экссудата. При наличии брон-хоплеврального свища и хорошо дренируемой через бронх полости отмечают усиленное бронхиальное дыхание (амфорическое), обусловленное резонансом, который создается в большой полости при прохождении воздуха через бронхиальный свищ. В крови отмечается высокий лейкоцитоз (свыше 10 000), резкий сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Нередко наблюдается анемия. Содержание белка в плазме уменьшается до 50—60 г/л главным образом за счет альбумина; увеличивается количество а,- и в2-глобулинов. Потери белка (в первую очередь альбумина) с экссудатом снижают онкотиче-ское давление крови, что приводит к потерям жидкости, гиповолемии. Развитие эмпиемы плевры сопровождается нарушением функций сердечно-сосудистой системы, дыхания, печени, почек и эндокринных желез. Эти нарушения могут развиваться остро или постепенно. Особенно тяжелые нарушения возникают при прорыве в плевральную полость абсцесса легкого, имеющего широкое сообщение с воздухоносными путями. Возникающий при этом пиопневмоторакс сопровождается тяжелыми расстройствами, которые могут быть охарактеризованы как шок. Большие нарушения выявляют в белковом и водно-солевом обмене. Нередко изменяется иммунореактивность организма. Понижаются показатели гуморального и клеточного иммунитета, как при всяком тяжелом гнойном процессе. Наряду с симптомами, характерными для всех эмпием плевры, отдельные формы ее имеют свои особенности. Отграниченные эмпиемы характеризуются болезненностью и укорочением перкуторного звука только в области скопления гноя. При апикальной эмпиеме нередко отмечают отек руки и надключичной области, явления плексита, синдром Бернара—Горнера. При базальном плеврите боли локализуются в нижней части грудной клетки, подреберье, верхней части живота. Боль нередко иррадиирует в лопатку, плечо и другие части тела в зависимости от того, какой нерв вовлечен в воспалительный процесс. Диагностика эмпиемы плевры основывается на данных анамнеза, физи-кального и инструментального исследования. При полипозиционном рентгенологическом исследовании выявляют гомогенную тень, обусловленную экссудатом. О наличии воздуха свидетельствует горизонтальный уровень жидкости и скопление воздуха над ним. При отсутствии воздуха экссудат в плевральной полости определяется в виде затемнения с дугообразной (косой) верхней границей. Большое скопление гноя дает интенсивное гомогенное затемнение соответствующей половины грудной клетки, при этом средостение смещается в здоровую сторону, диафрагма оттесняется книзу и купол ее не дифференцируется. При отграниченных пристеночных эмпиемах тень экссудата имеет полуверетенообразную форму с широким основанием у грудной стенки. Внутренний контур ее выпуклый и как бы "вдавливается" в легкое. При отграни-
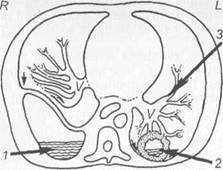
ченных эмпиемах в других отделах плевральной полости тень может быть различной формы (треугольная, полушаровидная и т. д.). Рентгенологические методы исследования и особенно компьютерная томография помогают уточнить характер изменений в легких (абсцесс, бронхоэктазы, пневмония), что необходимо для выбора метода лечения (рис. 6.17).
Диагноз уточняется при пункции плевры. Полученный экссудат направляют для бактериологического (определение вида микрофлоры и ее чувствительности к антибиотикам), а также цитологического исследования (могут быть обнаружены раковые клетки, друзы актиномицет, сколексы эхинококка при разрыве нагноившейся кисты и т. д.). При тотальной эмпиеме пункцию производят по заднеаксиллярной линии в шестом-седьмом межреберьях, при ограниченных эмпиемах — в месте наибольшего укорочения перкуторного звука и определяемого рентгенологически затемнения. Во время пункции плевры павильон иглы соединяют со шприцем с помощью короткой резиновой трубки, чтобы не впустить в плевральную полость воздух. При отсоединении шприца трубку пережимают. Откачивание жидкости производят вакуум-отсосом или шприцем Жане. Во избежание осложнений не рекомендуется за один прием удалять более 1500 мл жид-, кости. Лечение. Независимо от этиологии и формы острой эмпиемы плевры при лечении необходимо обеспечить: 1) раннее полное удаление экссудата из плевральной полости с помощью пункции или дренированием ее; 2) скорейшее расправление легкого применением постоянной аспирации, лечебной гимнастики (раздувание резиновых баллонов и т. д.); в результате рас-правления легкого висцеральный и париетальный листки плевры приходят в соприкосновение, происходит их спаяние и полость эмпиемы ликвидируется; 3) рациональную антибактериальную терапию (местную и общую); 4) поддерживающую терапию — усиленное питание, переливание компонентов крови (при анемии, гипопротеинемии, гипоальбуминемии) и крове-замещающих жидкостей. Не следует забывать о поддержании сердечной деятельности назначением соответствующих препаратов. До определения чувствительности микрофлоры к антибиотикам целесообразно при первых пункциях вводить антибиотики широкого спектра действия, подавляющие как аэробную, так и анаэробную микрофлору: цефалоспорины последней поколения (фортум-цефтазидим и др.), карбапенемы (тиенам, имипенем и др.), метронидазол или антисептики (диоксидин до 100 мг в 100—150 мл физиологического раствора и др.). При туберкулезной эмпиеме вводят ту-беркулостатические препараты. При свободных эмпиемах плевры применяют постоянное промывание плевральной полости через две трубки (плевральный лаваж). Антисептиче-скую жидкость вводят через задненижнюю трубку (седьмое-восьмое межре-берья), а отсасывают — через верхнепереднюю (установленную во втором межреберье). Спустя 2—3 дня после улучшения отсасывание жидкости проводят через обе трубки и добиваются полного расправления легких. При наличии бронхиального свища этот метод противопоказан из-за возможности попадания жидкости в бронхиальное дерево. Широкая торакотомия с резекцией ребер, санацией плевральной полости и последующим дренированием показана только при наличии больших секвестров и сгустков свернувшейся крови. При подозрении на наличие нескольких участков отграниченной эмпиемы показана видеоторакоскопия для проведения тщательного удаления напластований фибрина, разрушения разграничивающих шварт, промывания плевральной полости антибактериальными препаратами и последующим дренированием. Аналогичная процедура проводится при наличии больших секвестров и сгустков в плевральной полости, при необходимости проведения декортикации легкого. Торакотомия показана, если нет видеоторакоскопической аппаратуры. При отсутствии эффекта от указанных мероприятий, когда становится очевидным, что легкое, замурованное плевральными рубцами (швартами), расправить невозможно, показана ранняя декортикация легкого (торакотомия с удалением измененной висцеральной плевры, спаек или шварт), что приводит к быстрому расправлению легкого и облитерации полости плевры. 6.5.2.3. Хроническая эмпиема При длительности заболевания более 2 мес (8 нед) эмпиему плевры считают хронической. Этиология и патогенез. Хроническая эмпиема является исходом острой. Причиной этого могут быть особенности патологического процесса и ошибки, допущенные при лечении больного острой эмпиемой плевры. К первой группе причин относят наличие большого бронхоплеврального свища, препятствующего расправлению легкого и обусловливающего постоянное инфицирование плевры; распространенную деструкцию легочной ткани с образованием больших легочных секвестров; многополостные эмпиемы; снижение реактивности организма больного. Ко второй группе причин относится недостаточно полное удаление экссудата и воздуха из плевральной полости при проведении лечебных пункций и дренирования; нерациональная антибактериальная терапия; недостаточно активное проведение мероприятий, направленных на расправление легкого и лечение процесса, обусловившего развитие эмпиемы плевры; ранние широкие торакотомии, после которых не создаются условия для герметизации плевральной полости. Длительный воспалительный процесс в плевре способствует образованию толстых неподатливых рубцовых спаек, которые удерживают легкое в спавшемся состоянии и сохраняют гнойную полость. Это приводит к постепенному истощению больного вследствие потерь белка с гнойным отделяемым и амилоидозу органов и тканей. Клиническая картина и диагностика. При хронической эмпиеме температура тела может быть субфебрильной или даже нормальной. Если нарушается отток гноя, она становится гектической, больного беспокоит кашель с гнойной мокротой. При осмотре выявляют деформацию грудной клетки на стороне эмпиемы вследствие сужения межреберных промежутков. У детей развивается сколиоз с выпуклостью в здоровую сторону. Перкуторные данные зависят от степени наполнения полости гноем. Дыхательные шумы над полость эмпиемы не выслушиваются. Для уточнения размеров эмпиематозной полости производят плеврогра-фию в положении лежа на спине и на больном боку; если возможно, выполняют компьютерную томографию. При подозрении на бронхоплевраль-ный свищ показана бронхография. Лечение. При хронической эмпиеме длительностью от 2 до 4 мес целесообразно попытаться провести повторную видеоторакоскопическую операцию для санации плевральной полости и выяснения причин задержки заживления. После этого необходимо наладить хорошее дренирование плевральной полости с более активной аспирацией и промыванием полости антисептическими средствами. Одновременно проводят дыхательную гимнастику, направленную на расправление легкого. При неэффективности этих мероприятий для ликвидации гнойной полости производят плеврэктомию или ограниченную торакомиопластику (резекцию 3—5 ребер над полостью) и тампонаду санированной остаточной полости мышечным лоскутом на ножке ("живая пломба"), который несколькими швами фиксируется к плевре. При этом ликвидируется бронхоплев-ральный свищ. Эта операция дает сравнительно хорошие функциональные и косметические результаты. В последние десятилетия обширная торакопластика с удалением 8—10 ребер не применяется. При больших размерах гнойной полости выполняют плеврэктомию (декортикацию) легкого. Операция заключается в иссечении всех спаек, покрывающих легкое и костальную плевру, после чего легкое расправляют. Функция его восстанавливается. При бронхоплевральном свище, поддерживающем хроническое нагноение в плевральной полости, показана тампонада бронха мышцей на ножке (по Абражанову). При множественных свищах, наличии в легком хронического воспалительного процесса (хронический абсцесс, бронхоэктазы) показана плеврэктомия с одновременной резекцией пораженной части легкого. 6.5.3. Опухоли плевры Различают первичные и вторичные опухоли плевры. Первичные опухоли могут начать свой рост из любых тканей плевры или грудной клетки. Вторичные опухоли представляют собой метастазы злокачественных опухолей других органов в плевру. 6.5.3.1. Первичные опухоли плевры Доброкачественные и злокачественные опухоли исходят либо из соединительнотканной пластинки плевры (мезенхимомы), из мезотелия (мезотелио-мы) или из тканей грудной стенки (фибромы, хондромы, остеомы, нейрино-мы, ангиомы, саркомы и др.). Опухоли, исходящие из тканей грудной клетки, не отличаются от аналогичных опухолей, возникающих в других областях тела. В процессе роста они распространяются в плевральную полость. Опухоли, исходящие из мезотелия, подлежащей соединительной ткани и содержащихся в ней кровеносных и лимфатических сосудов, по строению трудноотличимы друг от друга. Мезотелиомы могут быть доброкачественными и злокачественными. Мезотелиомы возникают из мезотелия плевры, клетки которого обладают свойствами эпителия и одновременно свойствами клеток соединитель-
ной ткани. Поэтому по классификации ВОЗ мезотелиомы разделяют по характеру клеток, преобладающих в опухоли. В соответствии с гистологической структурой выделяют мезотелиомы эпителиальные, фиброзные и смешанные.
Злокачественные опухоли мезотели-ального происхождения по структуре также разделяют на опухоли с преобладанием эпителиального (рак) или соединительнотканного (саркома) компонента. Иногда они имеют смешанный характер и содержат в структуре элементы рака и саркомы (карциносаркомы). Доброкачественные опухоли, исходящие из тканей грудной клетки, не нуждаются в рассмотрении, потому что не отличаются от аналогичных опухолей другой локализации. Опухоли, произрастающие из плевральных листков (мезотелиомы и мезенхимомы), по характеру роста делят на доброкачественные и злокачественные. По макроскопическому виду мезотелиомы разделяют на локализованные (преимущественно доброкачественные) и диффузные (преимущественно злокачественные) Мезотелиома локализованная в большинстве случаев бывает доброкачественной с выраженным фиброзным строением. Однако наблюдаются иногда и злокачественные формы. Для доброкачественной мезотелиомы характерны медленный рост, четкое отграничение узла опухоли, имеющего круглый или овальный вид. Опухоль имеет хорошо выраженную васкуляризованную капсулу. Своей свободной поверхностью она выступает в просвет плевральной полости и иногда имеет довольно длинную ножку. Это дает ей возможность в некоторых случаях, при достаточно длинной ножке, проникать в междолевую щель легкого и имитировать опухоль легкого. Если основание мезотелиомы широкое, то оно стелется по плевре, при этом плевральный листок значительно утолщается и интимно срастается с грудной стенкой. При небольших размерах локализованные мезотелиомы клинически себя не проявляют. При значительных размерах опухоли она сдавливает легкое и вызывает умеренное нарушение дыхания, кашель, боль в груди, повышение температуры тела. Иногда бывает заметно выбухание грудной стенки соответственно локализации опухоли, отставание пораженной части груди при дыхании. При перкуссии определяется притупление перкуторного звука и ослабление дыхания в этой области. При локализации опухоли в куполе плевры боль иррадиирует в плечо, появляется синдром Бернара—Горнера. Наибольшую информацию о локализации и распространенности мезотелиомы дают компьютерная томография и рентгенологическое исследование (рис. 6.18). Для дифференциальной диагностики необходимо произвести пункцию новообразования с последующим гистологическим или цитологическим исследованием. При локализованной злокачественной мезотелиоме с преобладанием фибробластических элементов цитологическое исследование пунктата плевры и экссудата не всегда позволяет уточнить диагноз. В трудных для диагностики случаях целесообразно произвести торакоскопию и прицельную биопсию. Доброкачественная мезенхимальная опухоль исходит из соединительнотканной пластинки плевры, расположенной под слоем мезотелия. Опухоль бывает различных размеров и локализации. Опухоли больших размеров вызывают компрессию прилежащих органов. Сдавление легкого вызывает одышку, боли в боку. Прорастание и сдавление межреберных нервов сопровождается межреберной невралгией, а при сдавлении средостения развивается синдром верхней полой вены. Лечение. Необходимо возможно раннее удаление опухоли, после чего, как правило, исчезают явления остеоартропатии и симптомы, обусловленные компрессией органов средостения. Злокачественные опухоли. Диффузная мезотелиома протекает, как правило, злокачественно. Диффузный рост опухоли ускоряет ее распространение по плевре и ее лимфатическим путям. Она прорастает в междолевые щели, легочную ткань, лимфатические узлы корня легкого и средостения. Распространяясь на легкое, опухоль словно панцирем сковывает легкое, уменьшает объем легочного поля. Наиболее ранним рентгенологическим признаком диффузной мезотелиомы является асептический плеврит — скопление жидкости в плевральной полости, часто геморрагического вида. Раннее накопление экссудата в плевральной полости мешает выявлению изменений в плевре при рентгенологическом исследовании. Точность исследования может быть улучшена после удаления экссудата, так как позволит увидеть неравномерный характер утолщения плевры, бугристость ее, напластования и тяжи на плевре. Раннему выявлению диффузной мезотелиомы может способствовать компьютерная томография, с помощью которой даже без удаления экссудата можно распознать характерные для этой опухоли патологические изменения в плевральных листках, распространенность опухоли по плевре, взаимоотношения ее с тканями грудной стенки, легкими, средостением. Наиболее точно изменения в плевральной полости можно выявить с помощью торакоскопии. Она помогает при всех видах поражений плевры рано выявить опухоль, определить степень ее распространенности и взаимоотношения с другими органами, взять материал для биопсии и произвести некоторые манипуляции. Определить с большой достоверностью толщину плевральных листков, жидкость и ее количество в плевральной полости можно с помощью УЗИ. При злокачественной мезотелиоме болезнь развивается быстро и, как правило, в течение нескольких месяцев завершается летальным исходом. При локализации опухоли в области купола плевры возможны боли в области плеча (синдром Бернара—Горнера). Классификация стадий мезотелиомы плевры (1997 г.) Т — первичная опухоль Тх — первичная опухоль не выявлена. ТО — нет признаков первичной опухоли. Т1— ограниченная опухоль париетальной плевры. Т2 — опухоль распространяется на легкое, внутригрудную фасцию, диафрагму, перикард. ТЗ — опухоль прорастает в мышцы грудной стенки, ребра, клетчатку средостения, его органы. Т4 — опухоль распространяется на противоположную плевру, легкие, брюшину, внутрибрюшные органы, ткани шеи. N — регионарные метастазы Nx — регионарные метастазы не выявлены. N0 — нет регионарных метастазов. N1 — метастазы в перибронхиальные лимфатические узлы или лимфатические узлы корня легкого на стороне поражения. N2 — метастазы в медиастинальные или в лимфатические узлы в области карины на стороне поражения. N3 — метастазы в лимфатические узлы средостения, в корень легкого, прескаленные и подключичные лимфатические узлы противоположной стороны. М — отдаленные метастазы Мх — отдаленные метастазы не выявлены. МО — нет отдаленных метастазов. Ml — имеются метастазы в отдаленных органах. Диагностика мезотелиомы основана на особенностях клинической картины, данных компьютерной томографии, торакоскопии, рентгенологического исследования, при которых обнаруживают плоскую пристеночную тень. Данные торакоскопии и биопсии подтверждают диагноз. Первичная саркома плевры вырастает из субмезотелиальной соединительнотканной пластинки. Опухоль распространяется диффузно по плевре, по ходу кровеносных и лимфатических сосудов легкого и плевры. Клиническая симптоматика при ней развивается быстрее, чем при злокачественной мезо-телиоме (раке плевры). Дифференцировать опухоли плевры необходимо с опухолями грудной стенки, осумкованными плевритами, метастазами опухолей, исходящими из других, отдаленных органов. Лечение. Основным методом лечения локализованных опухолей плевры является хирургический, предусматривающий удаление опухоли в пределах здоровых тканей. При прорастании опухоли в грудную стенку или легкое производится резекция этих органов. Результаты операции, как правило, малоутешительные. При диффузных (обычно злокачественных) мезотелио-мах, как правило, проводят симптоматическое лечение. Применяют обезболивающие средства, разгрузочные пункции плевры с удалением экссудата и введением в плевральную полость химиотерапевтических препаратов для снижения темпа экссудации и стимуляции процесса облитерации полости. 6.5.3.2. Вторичные метастатические опухоли Возможны три пути распространения опухоли на плевру: имплантацион-ный (из опухолей окружающих органов и тканей), лимфогенный (наиболее часто встречается при раке молочной железы, желудка, матки) и гематогенный. Наиболее часто метастазирование в плевру проявляется в виде ракового лимфангита или в виде множественных солитарных узелков. Клиническая картина и диагностика. В начальной стадии клиническая картина вторичного опухолевого процесса в плевре схожа с таковой при сухом плеврите. На пораженной стороне появляются боли, иногда шум трения плевры, асимметричность дыхательных движений. В дальнейшем в плевральной полости быстро накапливается экссудат, приобретающий геморрагический характер; возникает одышка, не соответствующая количеству экссудата. Диагностика основана на особенностях клинической картины, данных компьютерной томографии и рентгенологического исследования, при которых обнаруживают плоскую пристеночную тень. Нахождение раковых клеток при цитологическом исследовании экссудата, полученного во время пункции плевры или торакоскопии, подтверждает диагноз опухоли метастатического происхождения. С помощью современных методов исследования выявляют первичную опухоль органа, послужившую источником отдаленных метастазов. Лечение. Проводят симптоматическую терапию. Применяют также цито-статические препараты для уменьшения количества экссудата или облитерации плевральной полости. Глава 7 ПИЩЕВОД Пищевод — мышечная трубка длиной около 35 см, по которой пища из глотки поступает в желудок, изнутри он выстлан слизистой оболочкой, снаружи окружен соединительной тканью Пищевод начинается на уровне VI шейного позвонка и достигает XI грудного позвонка. Выделяют три части: шейную, грудную и брюшную. Шейная часть, включая фарингоэзофаге-альный сегмент, простирается от перстневидного хряща (С5) до яремной вырезки грудины (Th:), грудная — от яремной вырезки рукоятки грудины (Th2) до пищеводного отверстия диафрагмы (Thl0). Брюшная длиной 2—3 см соответствует переходу пищевода в желудок (Th11). В грудном отделе пищевода выделяют: 1) верхнегрудной отдел— до дуги аорты; 2) среднегруд-ной — соответствующий бифуркации трахеи и дуге аорты; 3) нижнегрудной — от бифуркации трахеи до пищеводного отверстия диафрагмы. Вход в пищевод расположен на уровне перстневидного хряща и отстоит от переднего края верхних резцов на 14—16 см (рот пищевода). В этом месте имеется первое физиологическое сужение, второе находится на уровне бифуркации трахеи и пересечения пищевода с левым главным бронхом, третье соответствует уровню пищеводного отверстия диафрагмы. В шейном и начале грудного отдела (до уровня дуги аорты) пищевод расположен слева от средней линии. В среднегрудном отделе он отклоняется вправо и лежит справа от аорты, а в нижнегрудном отделе вновь отклоняется влево от средней линии и над диафрагмой расположен спереди от аорты. Такое анатомическое расположение следует учитывать при операционных доступах: к шейному отделу — левосторонний, к среднегрудному — правосторонний, к нижнегрудному — левосторонний трансплевральный. Слизистая оболочка пищевода образована многослойным плоским эпителием, который переходит в однослойный эпителий желудочного типа на уровне зубчатой линии, расположенной несколько выше анатомической кардии. Подслизистая основа представлена рыхлыми соединительнотканными и эластическими волокнами, слизистыми железами. Мышечная оболочка состоит из внутренних круговых и наружных продольных волокон. В верхних 2/3 пищевода мышцы поперечнополосатые, в нижней трети — гладкие. Снаружи пищевод окружен рыхлой волокнистой соединительной тканью, в которой проходят лимфатические, кровеносные сосуды и нервы. Серозную оболочку имеет только брюшной (абдоминальный) отдел пищевода. Кровоснабжение шейного отдела пищевода осуществляется из нижних щитовидных артерий, грудного — из собственно пищеводных артерий, отходящих от аорты, ветией бронхиальных и межреберных артерий, абдоминальный — из восходящей ветви левой желудочной и ветви нижней диафрагмальной артерий. В грудном отделе кровоснабжение пищевода носит сегментарный характер. Отток венозной крови из нижнего отдела пищевода происходит в левую желудочную вену (часть воротной вены) и далее — в воротную вену, из верхних отделов пищевода в нижнюю щитовидную, непарную и полунепарную вены, далее — в систему верхней полой вены. Таким образом, в области пищевода имеются анастомозы между системой воротной и верхней полой вен. Лимфоотток от шейного отдела пищевода осуществляется к околотрахеальным и глубоким шейным лимфатическим узлам, от грудного отдела — в трахеобронхиальные, бифуркационные, паравертебральные лимфатические узлы. Для нижней трети пищевода регионарными лимфатическими узлами являются паракардиальные, а также узлы, расположенные в области левой желудочной и чревной артерий. Часть лимфатических сосудов пищевода открывается непосредственно в грудной проток. Этим можно объяснить то, что в некоторых случаях вирхов-ский метастаз появляется раньше, чем метастазы в регионарные лимфатические узлы. Иннервацию пищевода осуществляют ветви блуждающих нервов, образующие на его поверхности переднее и заднее сплетения. Интрамуральные нервные сплетения — мышечно-кишеч-ное (ауэрбахово) и подслизистое (мейснерово) — состоят из волокон, отходящих от этих сплетений. Шейную часть пищевода иннервируют возвратные нервы, грудную — ветви блуждающих нервов и волокна симпатического нерва, брюшную — ветви чревного нерва. Парасимпа- тический отдел нервной системы осуществляет регуляцию моторной функции пищевода и нижнего пищеводного сфинктера. Пищевод не является пассивным проводником проглоченной пищи. Его мышечная оболочка перистальтическими движениями обеспечивает продвижение пищевого комка, поочередно открывая верхний и нижний пищеводные сфинктеры к моменту приближения пищевого комка и закрывая их тотчас после прохождения пищи в желудок. Нарушение координации в закрытии и открытии сфинктеров приводит к тяжелым заболеваниям, требующим специального лечения. Нижний пищеводный сфинктер образует барьер между кислым содержимым желудка и очень чувствительной к нему слизистой оболочкой пищевода. Наши современные представления о физиологии пищевода получены на основе измерения внутрипищеводного давления с помощью манометрической техники, позволяющей определять силу, длительность сокращения и релаксации верхнего и нижнего пищеводных сфинктеров и характеристику перистальтической активности стенок пищевода в момент глотания и в спокойном состоянии. Кроме того, продолжительное определение Ph в пищеводе позволяет выявить рефлюкс кислого желудочного сока в пищевод, составить представление о причине и механизме развития некоторых патологических изменений в пищеводе. Дата добавления: 2015-01-18 | Просмотры: 1190 | Нарушение авторских прав |