 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Предоперационная подготовка 5 страница
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки Язвенная болезнь (пептическая язва) характеризуется наличием длительно незаживающего глубокого дефекта стенки желудка или двенадцатиперстной кишки, возникающего вследствие агрессивного действия кислотно-пептического компонента желудочного сока на слизистую оболочку на фоне ослабления ее защитных свойств хроническим гастритом, вызванным инфекцией Helicobacter pylori. Язва имеет тенденцию к хроническому рецидивирующему течению. Язвенная болезнь желудка и двенадцатиперстной кишки является широко распространенным заболеванием. До 8—12 % взрослого населения развитых стран в течение своей жизни болеют язвенной болезнью. Число больных язвенной болезнью в Европе достигает 1—2 % взрослого населения. В Москве гастродуоденальные язвы встречаются у 5 человек на 100 000 населения; в Санкт-Петербурге — у 10 на 100 000. В России наблюдается увеличение числа больных язвенной болезнью, особенно среди подростков 15—17 лет и у детей до 14 лет. По сравнению с 1995 г. число взрослых больных возросло на 2,2 %, а среди подросков — на 22,7 %. Язвенная болезнь двенадцатиперстной кишки наиболее часто встречается у лиц в возрасте 20—40 лет и подростков, в то время как язвенная болезнь желудка —преимущественно у лиц в возрасте 40—60 лет. Язвенная болезнь двенадцатиперстной кишки встречается в 2—3 раза чаще язвенной болезни желудка. Заболеваемость язвенной болезнью двенадцатиперстной кишки в последние годы стала уменьшаться в западных странах и существенно возрастает в России. Заболеваемость язвой желудка остается относительно стабильной. По локализации, клиническим проявлениям и особенностям лечения выделяют следующие типы язв: 1) язва малой кривизны желудка (I тип по Джонсону); 2) сочетанные язвы двенадцатиперстной кишки и желудка (II тип); 3) язва препилорического отдела желудка (III тип). Язву двенадцатиперстной кишки некоторые авторы относят к IV типу. Этиология и патогенез. Язвенная болезнь является полиэтиологическим заболеванием, присушим только человеку. Многие гастроэнтерологи ведущую роль в этиологии язвенной болезни отводят микробной инвазии Helicobacter pylori. Некоторые считают язвенную болезнь инфекционным заболеванием. Действительно, Н. pylori обнаруживают на поверхности слизистой оболочки у 90—100 % больных дуоденальной язвой и у 70—80 % больных язвой желудка. Инфекция Н. pylori является наиболее частой бактериальной хронической инфекцией человека, встречающейся преимущественно среди бедных слоев населения. Заражение Н. pylori происходит в детстве орофекальным или орооральным путем. Следует отметить, что, несмотря на широкое распространение инфекции Н. pylori среди населения, только небольшая часть зараженных заболевает язвенной болезнью. В то же время у многих пациентов, не зараженных Н. pylori инфекцией, возникает язвенная болезнь. Исследования показали, что могут быть геликобактер-положи-тельные и геликобактер-отрицательные язвы. В США 42 % больных с язвенной болезнью не имеют геликобактерной инфекции. У этих больных язвы протекают более агрессивно, хуже поддаются лечению антисекреторными препаратами. Развитию язвенной болезни двенадцатиперстной кишки предшествует желудочная метаплазия слизистой оболочки ее, колонизация этих участков Н. pylori. Возникающий на этом фоне активный хронический геликобактер-ный дуоденит способствует развитию дуоденальной язвы. В процессе жизнедеятельности Н. pylori выделяются уреаза, геликобак-терные цитотоксины, аммиак, кислородные радикалы. Под влиянием указанных факторов ослабляется защитный слизисто-бикарбонатный барьер, снижается резистентность слизистой оболочки по отношению к агрессивному действию желудочного сока. На этом фоне образуются язвы и эрозии, приобретающие хронический рецидивирующий характер. В пользу роли Н. pylori в патогенезе язвенной болезни можно привести факты, свидетельствующие о более эффективном лечении, если антисекреторная терапия сочетается с эрадикацией Н. pylori антибиотиками, метро-нидазолом или препаратами висмута. Действительно, язвы с большей частотой заживают и реже рецидивирует после излечения геликобактерной инфекции, уничтожение которой достоверно снижает продукцию гастрина, купирует воспалительный процесс в слизистой оболочке, устраняет нарушение моторики желудка, восстанавливает защитный слизйсто-бикарбонат-ный барьер. В связи с этим ускоряется заживление язвы и, как правило, резко сокращается частота обострений язвенной болезни. Большой процент стойкого заживления язвы и снижение частоты рецидивов резко уменьшили число больных, нуждающихся в плановом оперативном лечении по относительным показаниям, а число больных, нуждающихся в неотложной хирургической помощи, увеличилось. Приведенные сведения свидетельствуют о несомненной роли геликобактерной инфекции в этиологии язвенной болезни, однако ее едва ли можно назвать основным патогенетическим фактором. Скорее инфекция создает благоприятные условия для повреждающего действия кислотно-пептиче-ского фактора. Вместе с ним Н. pylori представляет своеобразный "агрессивный тандем", вызывающий язвообразование. Следовательно, язва возникает
Среди этиологических факторов выделяют предрасполагающие и производящие. К предрасполагающим факторам относят прежде всего генетические предпосылки. В среднем генетически детерминированную предрасположенность к этому заболеванию выявляют у 30—40 % больных язвенной болезнью двенадцатиперстной кишки (при язве желудка несколько меньше). Известно, что язвенная болезнь среди кровных родственников и потомков больных встречается в 2—5 раз чаще, чем в целом в популяции. Высокий уровень максимальной кислотопродукции у этих больных генетически обусловлен и связан с увеличением пула обкладочных и G-клеток в слизистой оболочке желудка. Больных, предрасположенных к развитию пептической язвы, отличает избыточное выделение гастрина в ответ на пищевую стимуляцию. Дуоденальная язва чаще возникает у лиц с 0(1) группой крови, а язва желудка — с А(11) группой. Язвенная болезнь значительно чаще развивается у "несекреторов" — лиц, не имеющих способности выделять в составе желудочного сока антигены системы АВО. Определенное значение имеют психоэмоциональные перегрузки; психологические травмы обнаруживают у 60— 70 % больных. К производящим факторам можно отнести хронический активный дуоденит (или гастрит), ассоциированный с инфекцией Н. pylori, метаплазию эпителия слизистой оболочки желудочного (а в желудке интестинального) типа, ослабление защитного слизисто-бикарбонатного барьера, агрессивное действие соляной кислоты и пепсина, а при желудочной локализации язвы сочетанное действие их с желчными кислотами и лизолецитином. В сутки желудок секретирует около 1,5 л желудочного сока с высокой концентрацией Н+-ионов. Между апикальной и базальной поверхностями клеток слизистой оболочки желудка имеется высокий градиент концентрации Н+-ионов, который поддерживается защитным слизисто-бикарбонат-ным барьером слизистой оболочки. Слизистый гель замедляет скорость обратной диффузии Н+-ионов (из просвета желудка в слизистую оболочку), успевает нейтрализовать Н+-ионы, не дает им повреждать клетки (см. рис. 11.3). Защитный барьер слизистой оболочки образуют: 1) слой густой слизи, покрывающей эпителий желудка в виде пленки толщиной 1 — 1,5 мм, и содержащиеся в нем ионы бикарбоната ("слизисто-бикарбонатный барьер"); 2) апикальная мембрана клеток; 3) базальная мембрана клеток. В связи с ослаблением защитного барьера создаются благоприятные условия для обратной диффузии Н+-ионов из просвета желудка в его стенку. Это приводит к истощению буферной системы клеток желудка, возникновению воспаления, тканевого ацидоза, активизации калликреин-кининовой системы, усилению продукции гистамина. В результате нарушается микроциркуляция, возникает ишемия слизистой оболочки, резко повышается проницаемость капилляров, что приводит к отеку и кровоизлияниям в слизистую оболочку. В связи с указанными изменениями снижаются регенераторные свойства ее эпителия. На этом фоне кислотно-пептический фактор способствует образованию язвенного дефекта. В возникновении язвы в двенадцатиперстной кишке важную роль играет ускорение эвакуации кислого содержимого из желудка. Длительный контакт соляной кислоты и пепсина со слизистой оболочкой двенадцатиперстной кишки приводит к повреждению слизистой оболочки двенадцатиперстной кишки. Расстройство секреторной и двигательной активности желудка и двенадцатиперстной кишки индуцируется и поддерживается психосоматическими факторами (отрицательные эмоции, психическое перенапряжение, страх). Злоупотребление алкоголем, курение, прием нестероидных противовоспалительных препаратов способствуют ослаблению защитного слизисто-би-карбонатного барьера, усилению агрессии и язвообразованию. Патологоанатомичвская картина. Хроническую язву необходимо отличать от эрозий (поверхностных дефектов слизистой оболочки) и острых стрессовых язв, обычно заживающих без образования рубца. Хронические язвы имеют разную величину — от нескольких миллиметров до 5—6 см и более. Язва иногда глубоко проникает в стенку до серозной оболочки и даже выходит за ее пределы. Язвы способны пенетрировать в рядом расположенный орган (пенстрирующая язва) или в свободную брюшную полость (перфоративная язва), разрушать находящийся в зоне язвенного дефекта кровеносный сосуд и вызывать массивное кровотечение (кровоточащая язва). Длительно существующие язвы протекают с образованием рубцовой ткани в ее краях (каллезная язва). Рубцовые изменения деформируют складки слизистой оболочки, вызывая конвергенцию их к краям язвы. В слизистой оболочке вблизи язвы выявляют хроническое воспаление (дуоденит, гастрит, метаплазия эпителия). При заживлении язвы образуются рубцы, деформирующие желудок или двенадцатиперстную кишку, возникает пилородуоде-нальный стеноз. Клиническая картина и диагностика. Основным симптомом язвенной болезни является боль. Она имеет связь с приемом пищи, периодичность в течение суток, сезонность обострения (весной, осенью). Различают ранние, поздние и "голодные" боли. Ранние боли провоцируются приемом острой, грубой пищи, появляются через 0,5—1 ч после еды; уменьшаются и исчезают после эвакуации содержимого из желудка. Ранние боли наблюдаются при язве желудка. Поздние боли возникают через 1,5—2 ч после еды (иногда через больший промежуток времени), купируются приемом пищи, антацидов или антисек-реторов. Они чаще возникают во второй половине дня, обычно наблюдаются при локализации язвы в двенадцатиперстной кишке и пилорическом отделе желудка. "Голодные" боли появляются спустя 6—7 ч после еды и исчезают после очередного приема пищи. Они наблюдаются у больных с дуоденальными и пилорическими язвами. Близкими к "голодным" являются "ночные" боли, появляющися в период с 11 ч вечера до 3 ч утра и исчезающие после приема пищи (молоко и др.) или после рвоты кислым желудочным соком. Ритмичность возникновения болей обусловлена характером секреции соляной кислоты, связыванием ее буферными компонентами принятой пищи, временем эвакуации содержимого из желудка. Появление болей связано с повышением тонуса блуждающего нерва, усилением секреции, спазмом привратника и двенадцатиперстной кишки в ночное время. При типичных проявлениях язвенной болезни можно выявить определенную зависимость болей от локализации язвы. У больных с язвами тела желудка боли локализуются в эпигастральной области (больше слева); при язве в кардиальном и субкардиальном отделах — в области мечевидного от-
Часто наблюдается иррадиация болей. При язвах кардиального и субкар-диального отделов желудка они могут иррадиировать в область сердца, левую лопатку, грудной отдел позвоночника. У больных с язвами двенадцатиперстной кишки отмечается нередко иррадиация болей в поясничную область, под правую лопатку, в межлопаточное пространство. Характер и интенсивность болей различны: тупые, ноющие, "режущие", жгучие, схваткообразные и т. д. Эквивалентом болевого синдрома является ощущение давления, тяжести, распирания в эпигастральной области. Интенсивность болей весьма различна: от неясных, неопределенных до сильных, заставляющих больного принимать вынужденное положение (с приведенными к животу согнутыми ногами, на боку, на животе и т. д.). Выраженность болевых ощущений зависит от индивидуальной восприимчивости, локализации язвы. При развитии осложнений (пенетрация, перигастрит, пе-ридуоденит) интенсивность болей возрастает, периодичность возникновения их нарушается. В зависимости от происхождения различают боли висцеральные (пепти-ческие, спастические) и соматические (воспалительные). Пептические боли связаны с приемом пищи, исчезают после рвоты, приема пищи, антацидных препаратов, антисекреторных средств. Боль спастического характера появляется натощак и в ночное время, ослабевает или исчезает после приема небольшого количества пищи, применения тепла, приема спазмолитических средств. Висцеральные боли возникают при гиперсекреции желудочного сока с повышенной кислотностью, усилении моторики желудка, пилороспаз-ме. Соматические (воспалительные) боли обусловлены перивисцеритом и бывают постоянными. Характерным симптомом язвенной болезни является рвота, которая возникает у 46—75 % больных обычно на высоте болей (нередко больные искусственно вызывают рвоту для устранения болевых ощущений). При локализации язвы в кардиальном и субкардиальном отделах желудка рвота появляется через 10—15 мин после приема пищи; при язве тела желудка — через 30—40 мин; при язве пилорического отдела и двенадцатиперстной кишки — через 2—2,5 ч. При неосложненной язвенной болезни наблюдается рвота кислым желудочным содержимым с незначительной примесью недавно принятой пищи. Примесь к рвотным массам пищи, съеденной за много часов до рвоты, является признаком стеноза, нарушения эвакуации из желудка, а примесь большого количества желчи — признаком дуоденогастрального рефлюкса. При наличии крови в желудке соляная кислота превращает гемоглобин в солянокислый гематин, придающий рвотным массам вид кофейной гущи. Изжога наблюдается у 30—80 % больных язвенной болезнью. Возникновение ее связано с желудочно-пищеводным рефлюксом из-за недостаточности замыкательной функции нижнего пищеводного сфинктера, повышения тонуса мышц желудка и привратника. Отрыжка наблюдается у 50—65 % больных. При неосложненной язвенной болезни и при сочетании ее с желудочно-пищеводным рефлюксом возникает преимущественно кислая отрыжка. Отрыжка горечью может возникать при выраженном дуоденогастральном рефлюксе. Отрыжка тухлым запахом бывает обусловлена задержкой пищи в желудке, распадом белковых компонентов пищи. В период обострения язвенной болезни желудка при поверхностной пальпации живота определяют умеренную болезненность в эпигаст-ральной области или в правой ее части. При язвах пилорического отдела желудка и двенадцатиперстной кишки наряду с болезненностью выявляют умеренную резистентность прямых мышц живота в эпигастральной области. Выраженное мышечное напряжение в сочетании с резкой болезненностью при поверхностной пальпации наблюдается при осложнениях язвенной болезни (перидуоденит, пенетрация, перфорация). При глубокой пальпации определяется болезненность в эпигастральной области (справа или слева от срединной линии в зависимости от локализации язвы). Перкуторно определяемые на передней брюшной стенке зоны болезненности обычно соответствуют локализации язвы. В диагностике язвенной болезни исследование показателей кислотообразующей функции желудка имеет второстепенное значение. Дуоденальные и желудочные язвы образуются не только при высокой, но и при нормальной и даже пониженной кислотности. Современное эндоскопическое и рентгенологическое исследования по точности и чувствительности методов значительно превосходят диагностические возможности метода определения желудочной секреции, тем не менее нет оснований для отказа от этого метода. Исследуют так называемую базальную секрецию (натощак) и стимулированную секрецию (после введения стимуляторов — инсулина, пентагастри-на или гистамина). Применение усиленной гистаминовой пробы (проба Кея) позволяет определить максимальную кислотопродукцию, свойственную желудочной фазе секреции. Инсулин стимулирует секреторную функцию желудка (после его введения возникает гипогликемия, вызывающая возбуждение центров блуждающих нервов). Проба с инсулином характеризует рефлекторную фазу секреции. Первая и вторая фазы секреции протекают синергично и выделяются преимущественно для удобства изучения механизмов секреции, дифференциальной диагностики язвенной болезни с синдромом Золлингера—Эллисона. Известный ученик И. П. Павлова проф. И. П. Разенков справедливо замечает по этому поводу: "Нервный и гуморальный регуляторы существуют в организме не в виде изолированных, самодовлеющих и независимых друг от друга форм регуляции, но в тесной связи между собой, — обусловливая одно другое, они по существу представляют физиологическое единство". В полученных порциях желудочного сока определяют объем выделившегося сока в миллилитрах, общую кислотность и свободную НС1 в титраци-онных единицах (ТЕ). Вычисляют дебит (D) свободной НС1 (ммоль/л) по формуле: где Ож.с. — объем желудочного сока в миллилитрах; Cb.HCI — свободная НС1 в ТЕ. Нормальные показатели секреции свободной НС1: базальная продукция кислоты (ВПК) до 5 ммоль/ч, максимальная продукция кислоты (МПК) 16—25 ммоль/ч. Показатели секреции НС1 у больных язвенной болезнью имеют значение главным образом для оценки прогноза заболевания, а не для выбора метода оперативного лечения. Уровень базальной и стимулированной кислотной продукции, соответственно превышающий 15 и 60 ммоль/ч, и повышение отношения БПК/МПК до 0,6 позволяют заподозрить синдром Золлингера—Эллисона (см. "Опухоли поджелудочной железы" — "Гастринома").
Инсулиновый тест Холлендера позволяет определить влияние блуждающих нервов на желудочную секрецию после ваготомии, поэтому инсулиновый тест используют у больных после операции для определения полноты и адекватности ваготомии. Ваготомию считают неполной при положительном тесте, если по критериям Холлендера: — продукция свободной НС1 увеличивается на 20 ммоль/л в любой из — стимулированная секреция НС1 увеличивается на 10 ммоль/л в любой Рецидив язвы не возникает в случае адекватного снижения кислотности после ваготомии, несмотря на неполную ваготомию, т. е. когда снижение кислотности вполне достаточно для излечения от язвенной болезни, хотя пересечены не все ветви блуждающих нервов, идущие к кислотопродуци-рующей зоне желудка. Сохранение минимального уровня кислотопродукции после ваготомии, не представляющего угрозы рецидива язвы, в известной мере полезно для нормальной функции поджелудочной железы и жел-чевыводящих путей, для продукции интестинальных гормонов. Критерием неполной, но адекватной ваготомии является увеличение дебита стимулированной максимальной продукции НС1 по сравнению с дебитом базальной продукции НС1 не более чем на 5 ммоль/ч в любой порции из 2-часового исследования. Критерием неполной и неадекватной ваготомии является продукция стимулированной НС1 более 5 ммоль/ч по сравнению с базальной в любой порции из 2-часового исследования. При неполной и неадекватной ваготомии рецидив пептической язвы весьма вероятен. Данные о характере желудочной кислотопродукции позволяет получить рН-метрия (определение рН содержимого в различных отделах пищевода, желудка и двенадцатиперстной кишки), осуществляемая с помощью одно-или многоканального рН-зонда. Этот метод нередко применяют для определения желудочно-пищеводного и дуоденогастрального рефлюкса. Для этой цели используют графическую запись рН на протяжении нескольких часов. Определение концентрации гастрина в сыворотке крови имеет существенное значение в распознавании язвенной болезни, обусловленной синдромом Золлингера—Эллисона, при котором уровень сывороточного гастрина может в несколько раз превышать нормальные показатели. Исследование проводят радиоиммунным методом. После введения секретина при синдроме Золлингера—Эллисона в отличие от язвенной болезни концентрация гастрина в крови резко возрастает. Исследование уровня гастрина считают обязательным перед хирургическим лечением агрессивно протекающей, часто рецидивирующей после адекватного медикаментозного лечения язвы, при множественных и постбульбарных язвах, при обнаружении ба- зальной и (или) стимулированной гиперхлоргидрии. Наиболее важно определение концентрации гастрина в крови при рецидивах язвы после хирургического лечения. Это исследование помогает отличить рецидив язвы, обусловленный синдромом Золлингера—Эллисона или аденомой паращитовид-ных желез, от рецидива, вызванного неполной и неадекватной ваготомией. Эндоскопическое исследование используют для динамического наблюдения за процессом рубцевания язвы. Для увеличения достоверности морфологического исследования рекомендуется брать 6—8 кусочков ткани из различных участков язвы и зоны периульцерозного гастрита. Эндоскопическое ультразвуковое исследование высокоинформативно при дифференциальной диагностике между язвой и язвенной формой рака желудка. Оно позволяет выявить инфильтрацию опухоли между слоями стенки желудка, выявить метастазы в перигастральных лимфатических узлах. Хроническая язва желудка может локализоваться в различных отделах, чаще на малой кривизне, на границе слизистой оболочки кислото-продуцирующей зоны тела желудка (или вблизи нее) и слизистой оболочки антрального отдела. Значительно реже язва желудка располагается в препи-лорическом и субкардиальном отделах, на передней и задней стенках. Язвенный дефект обычно имеет округлую, овальную, реже щелевидную форму, размер от 2—3 мм до нескольких сантиметров. Края язвы плотные, ровные, дно обычно покрыто налетом фибрина. Окружающая слизистая оболочка отечная, гиперемированная, нередко с множественными точечными кровоизлияниями. Доброкачественные язвы локализуются преимущественно на малой кривизне. Язвы большой кривизны и антрального отдела часто бывают злокачественными. Язвы пилорического канала или язвы привратника отличаются агрессивным, часто рецидивирующим течением, короткими ремиссиями и частыми осложнениями. Опасность малигнизации язвы сильно преувеличена. Практически доброкачественная язва желудка не перерождается в рак и не может рассматриваться как предраковое заболевание. Об этом свидетельствуют данные японских и шведских ученых, проследивших течение заболевания на большом контингенте больных в течение длительного периода. Вопрос о малигнизации возникает в связи с трудностями дифференциальной диагностики между первично-язвенной формой рака и язвой желудка. Первично-язвенная форма рака может протекать при нормальной или даже повышенной кислотности, она не имеет отличий в клиническом течении, так же как и доброкачественная язва способна на некоторое время эпителизироваться и снова рецидивировать. Только многократное гастроскопическое наблюдение и тщательно выполненная биопсия при грамотной интерпретации данных исследования помогают провести дифференциальную диагностику между доброкачественной и раковой язвой. У больных язвенной болезнью желудка может развиться рак, но обычно он возникает не на месте зажившей или открытой язвы, а неподалеку от нее, на месте хронического гастрита с выраженной дисплазией эпителия, вызванного Н. pylori. Язва двенадцатиперстной к и ш к и локализуется обычно в луковице, реже в постбульбарной части кишки. У 90—100 % больных с язвами этой локализации выявляется Н. pylori. Наличие метаплазии эпителия, вызванной хроническим геликобактерным гастритом, предрасполагает к развитию рака. Однако дуоденальные язвы почти никогда не бывают злокачественными. Размеры язвы колеблются в пределах 1 — 1,5 см. Могут наблю-
Рис. 11.6. Язва желудка. "Ниша" на контуре кривизны в верхней трети тела желудка. Рентгенограмма желудка. даться две язвы, расположенные друг против друга на передней и задней стенках ("целующиеся" язвы). Редко встречаются язвы большого размера (гигантские язвы). Язвы имеют неправильную овальную или щелевидную форму, неглубокое дно, покрытое желтовато-белым налетом. Вокруг язвенного дефекта слизистая оболочка отечная, гипереми-рованная, с нежными наложениями фибрина, мелкими эрозиями. Эти изменения связаны с воспалением, вызванным инфекцией Н. pylori. Прямым рентгенологическим признаком язвы является симптом "ниши" — стойкое депо контрастного вещества на рельефе слизистой оболочки или на контуре стенки органа. При язве желудка часто выявляют "нишу" на стенке желудка в виде кратера, заполненного барием (рис. 11.6), или "нишу" рельефа в виде стойкого бариевого пятна с конвергенцией складок слизистой оболочки к его центру (рис. 11.7). При язвенной болезни желудка эвакуация его содержимого, как правило, замедлена.
Язва двенадцатиперстной кишки выявляется в виде ниши рельефа или ниши, выводящейся на контур. Имеются конвергенция складок слизистой оболочки к язве, рубцовая деформация луковицы двенадцатиперстной кишки в виде трилистника, трубкообразного сужения и др. (рис. 11.8). В процессе сморщивания рубцов формируется стеноз в области луковицы (рис. 11.9). На фоне зажившей или открытой язвы двенадцатиперстной кишки в ряде случаев появляется язва желудка. При язвенной болезни двенадцатиперстной кишки наблюдается усиление моторики желудка и двенадцатиперстной кишки. Эвакуация из желудка ускорена. Для точной количественной оценки скорости и характера эвакуации пищи из желудка используют динамическую радионуклидную гастросцинтигра-фию. Для этого перед исследованием больным дают стандартный пробный завтрак, меченный короткоживущим изотопом (99Тс), а затем через опреде- Рис. 11.7. Язва желудка. Депо бария с конвергенцией складок слизистой оболочки желудка. Прицельная рентгенограмма желудка.
Рис. 11.8. Язва луковицы двенадцатиперстной кишки. Депо бария на рельефе с конвергенцией складок слизистой оболочки в деформированной луковице. Прицельная рентгенограмма луковицы двенадцатиперстной кишки. ленные промежутки времени измеряют активность над желудком, что позволяет судить о скорости эвакуации принятого "завтрака". Дифференциальная диагностика. Нет сомнений в том, что для дифференциальной диагностики важно учитывать жалобы и анамнез заболевания. Характер болей, время их появления, связь с приемом пищи, сезонность обострений, возраст пациента — все эти данные позволяют поставить предварительный диагноз, но не избавляют от возможных ошибок. Решающее значение в диагностике язвенной болезни желудка имеет эндоскопическое исследование с прицельной биопсией и гистологическим исследованием биоптатов. Гистологическое исследование биоптатов дает точный диагноз в 95 %, цитологическое — в 70 % случаев. Однако возможны ложноотрицательные результаты (5—10 %), когда злокачественное поражение не подтверждается данными гистологического исследования. Это может быть обусловлено неадекватной биопсией вследствие подслизистого роста опухоли.
Диагноз язвенной болезни двенадцатиперстной кишки в типичных клинических наблюдениях не представляет трудностей. Однако надо иметь в виду, что болевой синдром, свойственный язве двенадцатиперстной кишки, может наблюдаться при локализации язвы в препилорической части желудка, а боли при первично-язвенной форме рака желудка, часто локализующейся в антральном отделе, нельзя отличить от болей, характерных для желудочной язвы. Только сочетание рентгенологического исследования с эндоскопическим и прицельной гастроби-опсией может гарантировать правильный диагноз. Дата добавления: 2015-01-18 | Просмотры: 1303 | Нарушение авторских прав |
 в результате синергического действия обоих факторов. Как при всяком воспалении, в зоне поражения увеличивается продукция цитокинов и активных кислородных радикалов, непосредственно повреждающих клетки желудочного эпителия, активизирующих апоптоз. Этот процесс развивается на фоне нарушения микроциркуляции, ишемии слизистой оболочки и снижения регенерации поврежденного эпителия.
в результате синергического действия обоих факторов. Как при всяком воспалении, в зоне поражения увеличивается продукция цитокинов и активных кислородных радикалов, непосредственно повреждающих клетки желудочного эпителия, активизирующих апоптоз. Этот процесс развивается на фоне нарушения микроциркуляции, ишемии слизистой оболочки и снижения регенерации поврежденного эпителия. ростка. У больных с пилорическими и дуоденальными язвами боли локализуются в эпигастральной области справа от срединной линии. При пост-бульбарных (внелуковичных) язвах боли могут локализоваться в области спины и правой подлопаточной области.
ростка. У больных с пилорическими и дуоденальными язвами боли локализуются в эпигастральной области справа от срединной линии. При пост-бульбарных (внелуковичных) язвах боли могут локализоваться в области спины и правой подлопаточной области.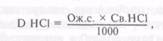
 При любой локализации язв в желудке с различной частотой могут наблюдаться как нормальные, сниженные, так и повышенные показатели кислотопродукции. Повышенные показатели базальной и стимулированной кислотной продукции являются характерными для группы больных язвенной болезнью двенадцатиперстной кишки, но не исключают возможности наличия дуоденальной язвы при нормальной или даже пониженной кислотности у конкретного исследуемого пациента. Таким образом, уровень кислотопродукции нельзя считать надежным критерием дифференциальной диагностики язвенной болезни с другими заболеваниями желудка.
При любой локализации язв в желудке с различной частотой могут наблюдаться как нормальные, сниженные, так и повышенные показатели кислотопродукции. Повышенные показатели базальной и стимулированной кислотной продукции являются характерными для группы больных язвенной болезнью двенадцатиперстной кишки, но не исключают возможности наличия дуоденальной язвы при нормальной или даже пониженной кислотности у конкретного исследуемого пациента. Таким образом, уровень кислотопродукции нельзя считать надежным критерием дифференциальной диагностики язвенной болезни с другими заболеваниями желудка.



