 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Хроническая ишемическая болезнь сердцаАтеросклеротическое поражение венечных артерий является прогрессирующим заболеванием. На ранней стадии развития липиды инкорпорируются в интиме, образуя атеросклеротические бляшки, окруженные фиброзной тканью. Это сопровождается постепенным сужением и уменьшением просвета коронарных артерий, а следовательно, и снижением кровоснабжения миокарда. В ряде случаев фиброзная ткань содержит отложения кальция. В более поздней стадии наступает разрыв ткани над бляшкой, изъязвление ее. Над поврежденной бляшкой образуется тромбоцитарный сгусток, дающий начало тромбу, дальнейшему уменьшению просвета артерий, инфаркту миокарда. По мере сужения венечных артерий наступает несоответствие между потребностью миокарда в кислороде и возможностями его доставки. В связи с этим возникают приступы стенокардии. По статистическим данным, около одной трети населения умирает от атеросклеротического заболевания коронарных артерий. В начале ишемиче-ской болезни сердца преобладает спазм венечных артерий, сопровождающийся ишемическими болями при физической нагрузке (стенокардия напряжения) или в покое (стенокардия покоя). В последующем очень часто возникает инфаркт миокарда. Атеросклеротическое поражение венечных артерий может быть ограниченным или диффузным. Обтурация их просвета приводит к очаговой ишемии миокарда, которая может быть обратимой или необратимой (инфаркт миокарда). Важнейшим симптомом ишемии являются загрудинные боли, стенокардия. Клиническая картина и диагностика. Больных беспокоят приступы загру-динных болей, которые прекращаются после приема нитроглицерина; нарушение ритма, приступы сердцебиения. Клинические проявления весьма вариабельны. Согласно классификации Нью-Йоркской сердечной ассоциации (NYHA), тяжесть загрудинных болей и течения хронической ишемиче-ской болезни сердца подразделяют на четыре класса. I класс — отчетливых симптомов болезни нет; II класс — появление стенокардии после тяжелой физической нагрузки; III класс — появление стенокардии после легкой физической нагрузки; IV класс — стенокардия в покое. Пациенты, отнесенные к I—II классу, не испытывают тяжких приступов стенокардии, болезнь не мешает им вести нормальный образ жизни (стабильная стенокардия). В случае нарастания класса болезни в течение короткого периода времени имеется основание говорить о прогрессирующей стенокардии, которая существенно ухудшает прогноз. В поздней стадии ишемия возникает в покое и становится рефрактерной к применяемому медикаментозному лечению (неста- бильная стенокардия). Прогноз при этой стадии болезни существенно ухудшается, возникает опасность инфаркта или внезапной смерти. У значительной части больных болезнь развивается не по приведенным классам, а может сразу проявиться инфарктом или внезапной смертью. Иногда наблюдается бессимптомная ишемия миокарда, тогда болезнь распознается только в поздней стадии. Важную информацию дает электрокардиограмма, полученная в покое и при дозированной физической нагрузке на велоэргометре. Анализ электрокардиограммы позволяет определить выраженность и локализацию (очаги) ишемии миокарда, степень нарушения проводимости, характер аритмии. Большое значение имеет цветное ультразвуковое допплерографическое и эхокардиографическое исследование. Оно позволяет определить изменения сократительной способности миокарда. По характеру движений стенок желудочков сердца можно выявить очаг и распространенность ишемии миокарда по зонам гипокинезии, акинезии или дискинезии в зоне, снабжаемой суженной ветвью венечной артерии. Замедление скорости движения стенок желудочка при сокращении миокарда называют гипокинезией, отсутствие движения стенки желудочка — акинезией. При аневризме сердца в момент сокращения непораженного миокарда рубцово-измененный участок выпячивается (дискинезия). Эхокардиографическое исследование позволяет определить систолический, конечно-диастолический и остаточный объемы левого желудочка, фракции выброса, минутный объем и сердечный индекс и другие показатели гемодинамики. Наиболее точную информацию о состоянии коронарного кровообращения дает магнитно-резонасная томография. Для уточнения степени и локализации сужения венечных артерий, состояния периферического и коллатерального кровообращения в сердечной мышце производят селективную коронарографию, в том числе кинорентгенографию. Это важно для определения локализации и протяженности сужения перед и во время операции. Радионуклидные исследования позволяют уточнить обширность очага поражения миокарда по степени накопления нуклида в миокарде. Прогрессирующее сегментарное сужение венечных артерий неизбежно приводит к инфаркту миокарда. Судьба больного зависит от обширности и локализации инфаркта, степени нарушения функции сердца и внутренних органов. Лечение. Хирургическое лечение показано при стенозе главного ствола левой коронарной артерии на 75 %, при стенозе 2—3 ветвей артерии и клинических проявлениях по III—IV классу NYHA, снижении фракции выброса левого желудочка менее 50 %. Неотложным показанием к операции реваскуляризации миокарда является нестабильная "предынфарктная ангина", не поддающаяся консервативному лечению, а также резко выраженный стеноз левой венечной артерии, стеноз проксимального участка передней межжелудочковой ветви левой венечной артерии, так как закупорка их сопровождается обширным инфарктом миокарда. При стабильной стенокардии, поддающейся медикаментозному лечению, операцию производят в плановом порядке. Результатом операции является восстановление коронарного кровообращения, у 80—90 % больных после операции исчезают явления стенокардии, резко снижается опасность возникновения инфаркта миокарда. Основным способом хирургического лечения атеросклеротических поражений венечных артерий является аортокоронарное шунтирование (bypass — байпас). Операция заключается в создании одного или нескольких анасто-
I — аортокоронарное шунтирование веной; 2 — правая коронарная артерия; 3 — левая коронарная артерия; 4 — огибающая ветвь (ramus cir-cumflexus); 5 — межжелудочковая ветвь (ramus interventricularus). мозов между восходящей аортой и венечной артерией и ее ветвями дистальнее места окклюзии (рис. 17.6). В качестве шунта используют участок вены голени (v. saphena magna). В 1964 г. В. И. Ко-лесов впервые сделал анастомоз между внутренней грудной и коронарной артерией ниже ее сужения (коронарно-маммарный анастомоз). Эта операция при определенных показаниях производится в ряде учреждений. В настоящее время мобилизованные участки артерий (a. thoracica interna, a. epigastrica и др.) нередко используются для ангиопластики. По ряду показателей ангиопластика с применением артерии превосходит аортокоронарное шунтирование с применением сегмента вены. Предпосылками для успешной реваскуляризации миокарда являются: 1) стеноз венечных артерий (50 % и более) при хорошей проходимости их периферических отделов; 2) достаточный диаметр (не менее 1 мм) периферического участка венечных артерий; 3) сохранение сократительной способности миокарда ("живой" миокард) дистальнее стеноза артерий. В последние годы с развитием эндоваскулярной рентгенохирургии для лечения сужений венечных сосудов стали применять их дилатацию с помощью специальных зондов с баллонами, которые вводят в просвет артерии. Наполняя баллон контрастным веществом, добиваются растяжения суженного сегмента просвета артерии и восстановления ее проходимости. Достигнутый при дилатации успех можно закрепить установкой стента. Выбор метода операции зависит от характера поражения коронарных артерий и состояния пациента по NYHA классу. Делаются попытки разрушения атеросклеротической бляшки лучом лазера. При развитии у больного предынфарктного состояния вследствие тромбоза суженной венечной артерии для обнаружения локализации тромба выполняют экстренную корона-рографию. Затем в венечную артерию к месту ее закупорки вводят через катетер стрептокиназу. Таким путем добиваются реканализации венечной артерии, уменьшения зоны ишемии. Впоследствии выполняют аортокоронарное шунтирование в плановом порядке. 17.8. Постинфарктная аневризма сердца Аневризма в большинстве случаев развивается после обширного транс-мурального инфаркта миокарда, сопровождающегося некрозом мышечной ткани и замещением ее рубцовой. Редко причиной аневризмы может быть врожденный дефект развития или травма. Различают также ложные аневризмы, возникающие после ранее перенесенных операций или бактериального эндокардита. Аневризма сердца развивается у 10—15 % больных, перенесших инфаркт миокарда, в большинстве случаев в первые 6 мес, а иногда уже через несколько недель. Остается неизвестным, почему у одних пациентов постинфарктная аневризма развивается, а у других нет. Аневризмы преимущественно локализуются в верхушке левого желудочка (85 %) или на передней его стенке (15 %), возникают на месте рубцовой ткани, разрос- 32* шейся в зоне бывшего некроза миокарда. В этих случаях в функциональном отношении левый желудочек как бы состоит из сокращающегося и аневриз-матического (несокращающегося) сегментов. Между ними располагаются "ворота" аневризмы. Во время систолы кровь из сокращающегося сегмента желудочка поступает в восходящую аорту и частично в аневризматический мешок (парадоксальный кровоток). В связи с этим фракция выброса и минутный объем сердца снижаются, что может привести к недостаточности кровообращения. В аневризматическом мешке нередко находятся пристеночные тромбы. Отрыв кусочков тромба (эмболы) вызывает тромбоэмболи-ческие осложнения. В раннем периоде формирования аневризмы, когда некротизированный участок миокарда еще не замещен плотной соединительной тканью, возможны разрыв стенки аневризмы и тампонада сердца излившейся в полость перикарда кровью. Клиническая картина и диагностика. Больных беспокоят боли в области сердца, загрудинные боли, одышка, перебои. В анамнезе у ряда больных имеются данные о перенесенном инфаркте миокарда и длительно существующей коронарной недостаточности. При осмотре и пальпации иногда определяют прекордиальную парадоксальную пульсацию в четвертом межреберье слева от грудины, отдельно от верхушечного толчка; нередко выслушивают систолический шум, связанный с изменениями папиллярной мышцы, пролабированием створки левого предсердно-желудочкового клапана в левое предсердие и возникновением недостаточности самого клапана. На электрокардиограмме выявляют характерные признаки аневризмы сердца: комплекс QS или QR, стойкий подъем интервала S—Ти отрицательный зубец Т в грудных отведениях. При рентгенологическом исследовании отмечают изменение конфигурации тени сердца за счет мешковидного выпячивания. При эхокардиографии четко определяется локализация аневризмы, ее размеры, наличие тромботических масс в полости аневризмы. Это исследование позволяет определить изменения гемодинамических показателей — фракцию выброса, конечно-систолический и конечно-диастолический объем левого желудочка, другие показатели гемодинамики. Селективная коронарография позволяет уточнить локализацию стеноза или окклюзии венечной артерии, оценить изменения сосудистого русла дистальнее места окклюзии. Левосторонняя вентрикулография дает возможность точно установить величину аневризмы, локализацию, изменения миокарда вследствие патологического процесса, оценить в целом сократительную способность оставшейся части миокарда левого желудочка. В течение первых 2—3 лет после образования аневризмы при естественном течении болезни больные умирают. Наиболее часто причинами смерти являются повторный инфаркт миокарда, эмболия различных артерий и сердечная недостаточность. Показаниями к операции являются опасность разрыва или прикрытая перфорация аневризмы, рецидивирующие тромбоэмболии и желудочковая тахикардия. Лечение. Операция заключается в иссечении стенки аневризм, удалении пристеночных тромбов, ушивании образовавшегося дефекта. При стенози-рующем процессе в венечных артериях одномоментно выполняют аортоко-ронарное шунтирование. При инфаркте, захватывающем папиллярную мышцу, с развитием недостаточности левого предсердно-желудочкового клапана показано протезирование клапана. 17.9. Перикардиты Перикард выполняет следующие важнейшие функции: 1) фиксирует сердце в средостении и не допускает смешения его при любом положении тела; 2) уменьшает трение сердца с окружающими органами; 3) действует как барьер, препятствующий распространению инфекции при воспалении легких и плевры; 4) ограничивает расширение желудочков до определенного физиологического предела. Перикардит — воспаление висцерального и париетального листков перикарда, сопровождающееся расширением сосудов, повышением их проницаемости, инфильтрацией лейкоцитами, отложением фибрина с последующим образованием сращений, рубцовой трансформации оболочек, отложением солей кальция в них и сдавлением сердца. Скопление экссудата в полости перикарда может отсутствовать. Когда в полости перикарда скапливается значительное количество жидкости или происходит рубцовое перерождение перикарда, вызывающие сдавление сердца (констриктивный перикардит) и нарушение гемодинамики, рассматривается вопрос о хирургическом лечении. Различают первичные перикардиты и вторичные, возникающие как осложнения патологических процессов в миокарде, легких, плевре, пищеводе и других органах. В зависимости от особенностей клинического течения выделяют острые и хронические перикардиты. 17.9.1. Острые перикардиты Острое воспаление перикарда может быть вызвано неспецифической (стафилококки, стрептококки, вирусы, анаэробы, грибки) и специфической (туберкулез, сифилис) инфекцией, ревматизмом, аллергическими аутоиммунными заболеваниями. При уремии, подагре встречаются токсические перикардиты. Посттравматические перикардиты наблюдаются при ранениях сердца и перикарда, закрытой травме груди, после операций на сердце и органах грудной полости. Иногда перикардиты развиваются при инвазии опухолей рядом расположенных органов (рак легких, лимфома, реже рак молочной железы). Фибринозный ("сухой") перикардит, характеризуется отложениями фибрина на висцеральном и париетальном листках перикарда. Заболевание протекает с небольшим и кратковременным повышением температуры тела, болями в области сердца, которые усиливаются при глубоком вдохе; кашлем; умеренной тахикардией и учащенным дыханием. Основным симптомом фибринозного перикардита является шум трения перикарда. Шум имеет грубый характер, синхронен с сердечными сокращениями, усиливается при наклоне больного вперед. В отличие от плевральных шумов он не исчезает при задержке дыхания. На фонокардиограмме шум трения перикарда регистрируют в обеих фазах сердечного цикла. На электрокардиограмме обнаруживают смещение интервала S— Т вверх в I и II стандартных и грудных отведениях, деформацию зубца Г, которые свидетельствуют о нарушениях кровообращения в субэпикардиальных слоях миокарда. Исход заболевания благоприятный. Острый фибринозный перикардит нередко является начальной стадией других форм заболевания. 17.9.2. Выпотные перикардиты Серозный перикардит. Наряду с воспалительными изменениями в висцеральном и париетальном листках процесс характеризуется образованием и скоплением в полости перикарда серозного или серозно-фибринозного экссудата. Клиническая картина и диагностика. Основными симптомами заболевания являются боли в области сердца и одышка. Боли носят острый, нарастающий по интенсивности характер, иррадиируют в спину и область плеча. Из-за болей больной принимает вынужденное положение: сгибается кпереди. В результате сдавления перикардиальным экссудатом пищевода, возвратных и диафрагмальных нервов могут возникать затруднения при глотании, икота, охриплость голоса. При обследовании выявляют умеренный цианоз, выбухание межреберных промежутков в области сердца. Верхушечный толчок ослаблен или не пальпируется. При скоплении в перикарде значительного количества выпота (свыше 300 мл) отмечают расширение абсолютной сердечной тупости. Тоны сердца становятся глухими, шум трения перикарда может сохраняться. При рентгенологическом и ультразвуковом исследованиях выявляют расширение тени сердца, контуры которой приобретают треугольную или шаровидную форму, скопление экссудата в полости перикарда, снижение подвижности контуров сердца. Наиболее точную информацию дает ультразвуковое допплеровское исследование сердца, компьютерная и магнитно-резонансная томография. Они позволяют обнаружить скопление жидкости в полости перикарда, нарушение сократительной функции миокарда и степень утолщения перикарда. На электрокардиограмме по мере накопления экссудата определяют снижение вольтажа комплекса QRS, изменение интервала S— Ти деформацию зубца Т. При лабораторных исследованиях находят лейкоцитоз с нейтрофильным сдвигом формулы крови влево, увеличение СОЭ. Быстрое накопление в полости перикарда большого количества экссудата может привести к развитию тяжелой картины тампонады сердца. Клинически она проявляется нарастающей тахикардией, снижением артериального давления, резким цианозом, набуханием шейных вен, отсутствием их пульсации, увеличением печени. При резком уменьшении сердечного выброса, обусловленного сдавленеим полостей сердца, возникает нарушение кровообращения мозга. Только неотложная пункция полости перикарда и удаление экссудата позволяют спасти жизнь больного. Лечение. В большинстве случаев острого перикардита проводят консервативное лечение, экссудат рассасывается самостоятельно в течение 2—6 нед, клинические симптомы проходят. Назначают аналгезирующие и сердечные средства, антибиотики широкого спектра действия, мочегонные средства. По показаниям делают пункцию полости перикарда с удалением жидкости, проводят специфическую и неспецифическую противовоспалительную терапию, направленную на лечение основного заболевания. Возможны обострения процесса с более длительным течением. Прогноз зависит от причин, вызвавших перикардит. Серьезные последствия представляют гнойный и туберкулезный перикардиты. Констриктивные перикардиты в настоящее время встречаются очень редко. Гнойный перикардит. Первичный гнойный перикардит возникает в результате инфицирования перикарда лимфогенным или гематогенным путем, при проникающих ранениях. Гнойный перикардит может быть осложнением медиастинита, плеврита, распадающихся опухолей легких и пище- вода. Гематогенные перикардиты возникают при остеомиелитах, пневмококковых пневмониях, дифтерии и др. Клиническая картина и диагностика. Заболевание имеет такие же проявления, как и любой другой экссудативный перикардит. Однако течение гнойного перикардита бывает более тяжелым. Преобладают симптомы интоксикации и выраженные нарушения гемодинамики. С целью дифференциальной диагностики с другими формами перикардита и удаления экссудата производят диагностическую и лечебные пункции перикарда. Лечение. При гнойных перикардитах и угрозе тампонады сердца выполняют пункции перикарда обычно в левом реберно-мечевидном углу для эвакуации экссудата и введения антибактериальных препаратов. После инфильтрационной анестезии прокалывают кожу и мягкие ткани на глубину 2—2,5 см. Иглу продвигают вдоль заднего края грудины на 3— 5 см и достигают перикарда. После прокола перикарда поршень шприца слегка вытягивают, контролируя содержимое. При неэффективности пункций производят чрескожное дренирование перикарда, а в более тяжелых случаях — перикардиотомию с промыванием и дренированием полости перикарда. При плохо дренируемой полости и формировании недренируемых участков может быть рекомендована перикардэктомия. Прогноз. Даже в случаях благоприятного течения гнойного перикардита нередко наблюдается переход в хроническую форму заболевания. 17.9.3. Хронические перикардиты Различают хронический экссудативный (выпотной) и констриктивный (сдавливающий) перикардиты. Хронический экссудативный (выпотной) перикардит. Наиболее частая причина заболевания — ревматизм. Обычно хронический перикардит является исходом острого экссудативного перикардита, реже с самого начала имеет хроническое течение. Патологоанатомическая картина. Хронический выпотной перикардит характеризуется резким утолщением париетального листка перикарда, который претерпевает соединительнотканное перерождение, спаивается с эпикардом и окружающими тканями, становится ригидным, не спадается после повторных удалений экссудата. Клиническая картина и диагностика. Наиболее частыми симптомами заболевания являются одышка, колющие боли в области сердца, приступы сердцебиения. При осмотре больного отмечают небольшой цианоз, умеренный отек лица, шеи, верхних конечностей, набухание шейных вен. Эти симптомы возникают после длительного лежания на спине (в таком положении увеличивается сдавление верхней полой вены). Верхушечный толчок исчезает или ослаблен. Перкуторно определяют значительное расширение области сердечной тупости. Тоны сердца глухие, пульс обычно учащен. Системное артериальное давление снижено, а венозное повышено. У некоторых больных отмечают увеличение печени, небольшой асцит. При рентгенологическом, ультразвуковом исследовании, компьютерной или магнитно-резонансной томографии выявляют значительное расширение тени сердца, снижение амплитуды сердечных сокращений. На электрокардиограмме видно снижение вольтажа желудочкового комплекса. Течение заболевания ремиттирующее. Периоды ухудшения сменяются периодами относительного благополучия. Лечение хирургическое. Операцией выбора является субтотальная пери-кардэктомия. Констриктивный (сдавливающий) перикардит. Причинами констриктив-ного перикардита чаще всего являются туберкулез, реже неспецифические инфекционные заболевания. Перикардит может также развиваться после перенесенной травмы грудной клетки, которая сопровождалась образованием гемоперикарда. Нередко причина заболевания остается невыясненной. Патологоанатомическая картина. Констриктивный перикардит представляет собой конечную (склеротическую) стадию перенесенных ранее фибринозного, серозно-фибринозного или гнойного перикардитов. В результате перехода процесса в фазу продуктивного хронического воспаления наступает фиброзное изменение париетального и висцерального листков перикарда. Они утолщаются, срастаются, теряют эластичность и нередко обызвествляются, полость перикарда облитерируется. Листки могут достигать толщины 1,5—2 см и более, образуя толстый соединительнотканный панцирь, который вследствие прогрессирующего сморщивания фиброзной ткани сдавливает сердце (панцирное сердце). Перикардиальные сращения могут равномерно охватывать все отделы сердца или локализоваться только в области верхушки, предсердно-желудочковой борозды или устья полых вен. Одновременно с внутриперикардиальными сращениями возникают и сращения перикарда с окружающими тканями, что ведет к развитию рубцо-вого медиастиноперикардита. Медиастиноперикардиальные сращения фиксируют перикард к медиастинальной плевре, легким, ребрам, позвоночнику, что значительно затрудняет работу сердца и приводит к еще большему сдавлению его. Патогенез. Интра- и экстраперикардиальные сращения постепенно сдавливают сердце и устья полых вен, препятствуют нормальным сердечным сокращениям. В большей степени при констриктивном перикардите нарушается расслабление сердца в фазу диастолы. Это ведет к затруднению притока крови к правым отделам сердца, повышению венозного давления и появлению симптомов застоя в большом круге кровообращения. В большинстве случаев течение констриктивного перикардита прогрессирующее. Состояние больных постепенно ухудшается, со временем они становятся инвалидами. В миокарде и паренхиматозных органах развиваются вторичные необратимые изменения, больные погибают от сердечной или печеночной недостаточности. Клиническая картина и диагностика. Основные жалобы — чувство сдавле-ния в области сердца, одышка, общая слабость. При осмотре отмечают умеренный цианоз, расширение подкожных вен, увеличение живота (асцит), отеки на ногах. Нередко выявляют втяжение межреберных промежутков во время систолы желудочков, расширение и пульсацию вен шеи, связанные с наличием у больного экстраперикардиальных сращений. Пульс обычно слабого наполнения и напряжения, часто парадоксальный: на вдохе наполнение пульса уменьшается, а на выдохе увеличивается, что указывает на резкое снижение диастолического наполнения правых отделов сердца. У 1/3 больных наблюдается мерцательная аритмия. Границы сердца, как правило, не расширены, верхушечный толчок не определяется. Тоны сердца приглушены, шумов нет. Печень застойная, значительно увеличена, определяется асцит. Системное артериальное давление снижено. Для констриктивного перикардита характерно стойкое повышение венозного давления, величина которого может достигать 300—400 мм вод. ст. В биохимических анализах крови выявляют снижение содержания общего белка плазмы крови до 20 г/л. При рентгенологическом исследовании сердце имеет обычные размеры и четкие контуры. Первая дуга по правому контуру сердца увеличена за счет выбухания верхней полой вены. Часто можно заметить отложения извести в перикарде в виде отдельных островков или сплошной пластины. При ультразвуковой допплерокардиографии и на рентгенокимограмме выявляют снижение амплитуды зубцов сердечных сокращений; в плевральных полостях —умеренный выпот. На электрокардиограмме регистрируют значительное снижение вольтажа всех зубцов, отрицательный зубец Т. При ультразвуковом сканировании сердца обнаруживают перикардиальные сращения различной толщины над разными отделами сердца, участки обызвествления в стенках миокарда, предсердий и желудочков. Аналогичные результаты получают при компьютерной или магнитно-резонансной томографии. Для констриктивного перикардита характерны признаки уменьшения диастолического наполнения сердца: резкое и быстрое снижение внутрисердечного давления в начале диастолы с последующим быстрым его повышением и образованием "плато" на уровне 30—40 мм рт. ст. Дифференциальный диагноз следует проводить с экссудативным перикардитом, пороками сердца, миокардитами и экстракардиальными заболеваниями, сопровождающимися декомпенсацией кровообращения по большому кругу (портальная гипертензия, опухоли средостения). Лечение. Показано оперативное вмешательство. Перикардэктомию выполняют из продольной стернотомии. Операция заключается в радикальном удалении измененного перикарда. Для этого измененные листки перикарда отделяют от левого желудочка, передней поверхности сердца и правого предсердия; обязательным является выделение из сращений аорты, легочной артерии и устьев полых вен. При выполнении операции следует соблюдать осторожность в связи с возможностью ранения миокарда и венечных артерий. В области сращений с венечными артериями допустимо оставление участков обызвествленного перикарда в виде изолированных островков. Положительный эффект от радикальной перикардэктомии наступает уже в ближайшем послеоперационном периоде. В отдаленные сроки 90 % оперированных больных возвращаются к обычной трудовой деятельности. Дата добавления: 2015-01-18 | Просмотры: 948 | Нарушение авторских прав |
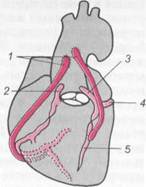 Рис. 17.6. Аортокоронарное шунтирование.
Рис. 17.6. Аортокоронарное шунтирование.