|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Опухоли печени 6 страница
По клиническому течению выделяют абортивное и прогрессирующее течение болезни. По фазам течения тяжелых форм острого панкреатита выделяют период гемоди-намических нарушений — панкреа-тогенного шока, функциональной недостаточности (дисфункции) внутренних органов и период гнойных осложнений, наступающий через 10—15 дней. Патологоанатомическая картина. При отечной форме панкреатита обнаруживаются микроскопические очаги некроза. В связи с отеком поджелудочная железа увеличивается в объеме. У большинства больных развитие патологического процесса останавливается на этой стадии. При прогрессирующем панкреатите развивается макроскопически заметный жировой некроз. Поджелудочная железа в этих случаях становится плотной, на разрезе имеет пестрый вид из-за множественных очагов некроза. Клеточные элементы в этих очагах не дифференцируются, вокруг них наблюдается лейкоцитарная инфильтрация тканей, перифокальное асептическое воспаление. В очагах жирового некроза сальника, париетальной и висцеральной брюшины, в предбрюшинной и подкожной жировой клетчатки, плевры, перикарда образуются глыбки кальциевых мыл (кристаллы жирных кислот). Они имеют мутный беловатый цвет (стеариновые бляшки). Связывание кальция в очагах некроза приводит к снижению концентрации его в крови. Имеется прямая зависимость между концентрацией кальция, распространенностью жирового некроза и тяжестью состояния больного. Вокруг поджелудочной железы имеется плотный инфильтрат, в который нередко бывают вовлечены желудок, сальник, брыжейка поперечной ободочной кишки, забрюшинная клетчатка. В брюшной полости обычно имеется мутный серозный экссудат, в плевральных полостях — сочувственный плеврит с небольшим количеством серозного выпота. При геморрагическом панкреонекрозе поджелудочная железа увеличена, плотная, с очагами кровоизлияний вокруг мелких сосудов; в связи с обилием кровоизлияний она становится багрово-черной. На разрезе выявляют чередование очагов некроза темно-красного цвета с участками жирового некроза и неизмененной паренхимы, в брюшной полости — геморрагический экссудат. Висцеральная и париетальная брюшина тусклые (асептический перитонит). Тонкая и толстая кишка раздуты газом и скопившейся в просвете жидкостью. При таких изменениях нарушается защитный барьер слизистой оболочки. Стенки кишечника становятся проницаемыми для бактерий и эндотоксинов, что приводит к превращению асептического перитонита в распространенный гнойный. В дальнейшем, по мере прогрессирова-ния заболевания, появляются обширные участки некроза поджелудочной железы. В стадии осложнений очаги некроза и экссудат инфицируются, развива- ются перитонит, абсцессы или флегмона забрюшинной клетчатки, перито-неальный сепсис. Позднее образуется одна или несколько ложных кист. Инфицированные кисты содержат мутную бурого цвета жидкость, остатки нерасплавленной омертвевшей ткани. При продолжающемся гнойном процессе в парапанкреатической забрюшинной клетчатке формируются "дорожки некроза" в виде гнойных затеков, распространяющихся на жировую ткань в корне брыжейки поперечной ободочной кишки и боковых каналов. У погибших в течение 7 дней от начала болезни преобладают застойное полнокровие и отек легких, дистрофия паренхиматозных органов. У погибших позже указанного срока в 77 % преобладают гнойные осложнения. Клиническая картина и диагностика. Клинические симптомы острого панкреатита зависят от морфологической формы, периода развития и тяжести синдрома системной реакции на воспаление. В начальном периоде заболевания (1—3-й сутки) как при отечной (абортивной) форме панкреатита, так и при прогрессирующем панкреатите больные жалуются на резкие, постоянные боли в эпигастральной области, иррадиирующие в спину (опоясывающие боли), тошноту, многократную рвоту. Боли могут локализоваться в правом или левом квадранте живота. Четкой связи болей с локализацией процесса в поджелудочной железе нет. Иногда боли распространяются по всему животу. При алкогольном панкреатите боли возникают через 12—48 ч после опьянения. При билиарном панкретите (холецистопанкреатит) боли возникают после обильной еды. В редких случаях острый панкреатит протекает без болей, но с резко выраженным синдромом системной реакции, проявляющимся гипотензией, гипоксией, тахикардией, дыхательной недостаточностью, нарушением сознания. При таком течении болезни диагностировать острый панкреатит можно с помощью УЗИ, компьютерной томографии, лабораторных тестов. В ранние сроки от начала заболевания объективные данные очень скудные, особенно при отечной форме: бледность кожных покровов, легкая желтушность склер (при билиарном панкреатите), легкий цианоз. Пульс может быть нормальным или ускоренным, температура тела нормальная. После инфицирования очагов некроза она повышается, как при всяком гнойном процессе. Живот обычно мягкий, все отделы участвуют в акте дыхания, иногда отмечают некоторое вздутие живота. Симптом Щеткина—Блюмберга отрицательный. Примерно у 1—2 % тяжелобольных на левой боковой стенке живота появляются синюшные, иногда с желтоватым оттенком пятна (симптом Грея Тернера) и следы рассасывания кровоизлияний в области поджелудочной железы и забрюшинной клетчатки, свидетельствующие о геморрагическом панкреатите. Такие же пятна могут наблюдаться в области пупка (симптом Куллена). Перкуторно определяется высокий тимпанит над всей поверхностью живота — парез кишечника возникает вследствие раздражения или флегмоны забрюшинной клетчатки или сопутствующего перитонита. При скоплении значительного количества экссудата в брюшной полости отмечается притупление перкуторного звука в отлогих частях живота, легче выявляющееся в положении больного на боку. При пальпации живота отмечают болезненность в эпигастральной области. Напряжения мышц живота в начальном периоде развития панкреатита нет. Лишь иногда отмечают резистентность и болезненность в эпигастрии в зоне расположения поджелудочной железы (симптом Керте). Пальпация в левом реберно-позвоночном углу (проекция хвоста поджелудочной железы) часто бывает болезненной (симптом Мейо-Робсона). При жировом некрозе поджелудочной железы рано образуется воспалительный инфильтрат. Его можно определить при пальпации эпигастральной области. В связи с парезом и вздутием поперечной ободочной кишки или наличием инфильтрата не удается четко определись пульсацию брюшной аорты (симптом Воскресенского). Перистальтические шумы уже в самом начале развития панкреатита ослаблены, исчезают по мере прогрессирования патологического процесса и появления перитонита. При перкуссии и аускультации грудной клетки у ряда больных выявляется сочувственный выпот в левой плевральной полости. При очень тяжело протекающем панкреатите развивается синдром системного ответа на воспаление, нарушаются функции жизненно важных органов, возникает дыхательная недостаточность, проявляющаяся увеличением частоты дыхания, респираторным дистресс-синдромом взрослых (интер-стициальный отек легких, накопление транссудата в плевральных полостях), сердечно-сосудистая недостаточность (гипотензия, частый нитевидный пульс, цианоз кожных покровов и слизистых оболочек, уменьшение ОЦК, ЦВД, минутного и ударного объема сердца, признаки ишемии миокарда на ЭКГ), печеночная, почечная и гастроинтестинальная недостаточность (динамическая кишечная непроходимость, геморрагический гастрит). У большинства больных наблюдают расстройство психики: возбуждение, спутанное сознание, степень нарушения которого целесообразно определять по баллам шкалы Глазго. Функциональные нарушения печени обычно проявляются желтушной окраской кожных покровов. При стойкой обтурации общего желчного протока возникает механическая желтуха с повышением уровня билирубина, трансаминаз, увеличением печени. Для острого панкреатита характерно повышение амилазы и липазы в сыворотке крови. Значительно увеличивается концентрация амилазы (диастазы) в моче, в экссудате брюшной и плевральной полостей. При тотальном панкреонекрозе уровень амилазы снижается. Более специфичным исследованием для ранней диагностики панкреатита является определение трипсина в сыворотке крови, ос-химотрипсина, эла-стазы, карбоксипептидазы и особенно фосфолипазы А, играющей ключевую роль в развитии панкреонекроза. Однако сложность их определения сдерживает широкое распространение указанных методов. Кислотно-основное состояние претерпевает сдвиг к ацидозу, на фоне которого увеличивается поступление внутриклеточного калия в кровь при одновременном уменьшении выделения его почками. Развивается опасная для организма гиперкалиемия. Снижение содержания кальция в крови свидетельствует о прогрессировании жирового некроза, о связывании кальция жирными кислотами, высвобождающимися в результате воздействия липазы на жировую клетчатку в очагах некроза. Мелкие очаги стеатонекроза возникают на сальнике, париетальной и висцеральной брюшине ("стеариновые пятна"). Содержание кальция ниже 2 ммоль/л (норма 2,10—2,65 ммоль/л, или 8,4—10,6 мг/дл) является прогностически неблагоприятным показателем. Диагностика острого панкреатита основывается на данных анамнеза (появление резких болей в животе после обильной еды, приема алкоголя или обострения хронического калькулезного холецистита), данных физикально-го, инструментальных и лабораторных исследований. Ультразвуковое исследование. Значительную помощь в диагностике оказывает УЗИ, позволяющее установить этиологические факторы (холецисто- и холедохолитиаз), выявить отек и увеличение размеров поджелудочной железы, скопление газа и жидкости в раздутых петлях кишечника. Признаками отека поджелудочной железы являются увеличение ее объема, снижение эхогенности ткани железы и уменьшение степени отражения сигнала. При некрозе поджелудочной железы выявляют нерезко ограниченные участки пониженной эхогенности или полного отсутствия эхосигнала. Распространение некроза за пределы поджелудочной железы ("дорожки некроза"), а также абсцессы и ложные кисты могут быть с большой точностью визуализированы при ультразвуковом исследовании (рис. 14.3; 14.4; 14.5). К сожалению, возможности УЗИ нередко ограничены в связи с расположением перед поджелудочной железой раздутого газом и жидкостью кишечника, закрывающего железу. Компьютерная томография является более точным методом диагностики острого панкреатита по сравнению с УЗИ. Для проведения ее нет помех. Достоверность диагностики увеличивается при интравенозном или перо-ральном усилении контрастным материалом. Компьютерная томография с усилением позволяет более четко выявить диффузное или локальное увеличение размеров железы, отек, очаги некроза, скопление жидкости, изменения в парапанкреатической клетчатке, "дорожки некроза" за пределами поджелудочной железы, а также осложнения в виде абсцессов и кист. М а гн и тн о - резо н а н с ная томография — более совершенный метод диагностики. Она дает информацию, аналогичную получаемой при компьютерной томографии. Рентгенологическое исследование позволяет выявить патологические изменения в брюшной полости у большинства больных: изолированную дилатацию поперечной ободочной кишки, сегментов тощей и двенадцатиперстной кишки, прилежащих к поджелудочной железе, иногда рентгеноконтраст-ные конкременты в желчных путях, в протоке поджелудочной железы или отложения кальция в ее паренхиме (преимущественно при алкогольном панкреатите). При объемных процессах в поджелудочной железе (ложные кисты, воспалительные инфильтраты, абсцес-
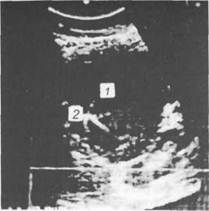
Рис. 14.3. Киста поджелудочной железы. 1 — цистаденома; 2 — кончик иглы в просвете. Эхограмма.
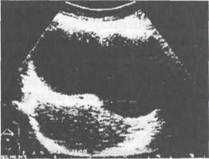
Рис. 14.4. Псевдокиста тела и хвоста поджелудочной железы. Эхограмма.
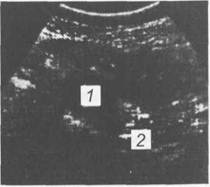
Рис. 14.5. Абсцесс поджелудочной железы. Эхограмма. 1 — цистаденома; 2 — кончик иглы в просвете. Эхограмма. сы) наблюдается изменение расположения (оттеснение в стороны) желудка и двенадцатиперстной кишки. При рентгенологическом исследовании выявляются признаки паразитической непроходимости кишечника, выпот в плевральной полости, дисковидные ателектазы базальных отделов легких, часто сопутствующие острому панкреатиту. Исследование желудка и кишечника с контрастным веществом в остром периоде заболевания противопоказано. Эзофагогастродуоденоскопию выполняют при желудочно-кишечном кровотечении из острых эрозий и язв, являющихся осложнениями острого (чаще всего деструктивного) панкреатита. Ретроградная панкреато-холангиография при остром панкреатите противопоказана, так как при этой процедуре дополнительно повышается давление в главном протоке поджелудочной железы. Лапароскопия показана при неясном диагнозе, при необходимости лапароскопической установки дренажей для лечения острого панкреатита. Лапароскопия позволяет увидеть очаги стеатонекроза (стеариновые пятна), вспалительные изменения брюшины, желчного пузыря, проникнуть в полость малого сальника и осмотреть поджелудочную железу, установить дренажи для оттока экссудата и промывания полости малого сальника. При невозможности воспользоваться лапароскопией для взятия перитонеального экссудата и проведения диагностического лаважа можно ввести в брюшную полость так называемый "шарящий" катетер через прокол в брюшной стенке (лапароцентез). Электрокардиография необходима во всех случаях как для дифференциальной диагностики с острым инфарктом миокарда, так и для оценки состояния сердечной деятельности в процессе развития заболевания. Для оценки состояния больных и для прогнозирования исхода болезни предложен ряд тестов и критериев, основанных на показателях нарушения физиологических функций и данных лабораторных исследований. Даже одно определение количества секвестрируемой жидкости (количество введенной жидкости минус количество выделенной мочи) имеет значение для определения тяжести болезни. Если секвестрация жидкости, превышающая 2 л в день, сохранится в течение 2 дней, то имеются основания считать панкреатит тяжелым, угрожающим жизни больного. Если этот показатель меньше, то панкреатит можно считать среднетяжелым или легким. Часто используют для прогноза и оценки тяжести острого панкреатита критерии Ренсона. Такими критериями в начале болезни являются возраст (более 55 лет), лейкоцитоз свыше 16 000, глюкоза крови свыше 200 мг %, трансаминаза (ACT) свыше 250, лактатдегидрогеназа сыворотки свыше 350 и.е./л. Критериями, которые развиваются в течение 24 ч, являются: снижение гематокрита более чем на 10 %, нарастание мочевины крови более 8 мг%, снижение кальция до уровня менее 8 мг/л, рО2 артериальной крови менее 60 мм рт.ст., дефицит оснований свыше 4 мэкв/л, определяемая секвестрация жидкости более 600 мл. Морбидность и летальность коррелируют с числом выявленных критериев. Вероятность летального исхода при наличии 0—2 критериев равна 2 %, при 3—4 критериях — 15 %, при 5—6 критериях — 40 % и при 7—8 критериях — до 100 %. Более сложной, но зато более универсальной является шкала АРАСНЕ-11 (аббревиатура от английского — Acute Physiology Assessment and Chronic Health Evaluation). Оценка состояния больного производится по тяжести нарушений физиологических функций, хронических заболеваний, возраста пациента. Выявленные баллы позволяют объективно и наглядно определить тяжесть заболевания, эффективность проводимых лечебных меро- приятии, сравнить достоинства и недостатки разных методов лечения в сопоставимых по тяжести группах больных. Дифференциальная диагностика. Дифференциальную диагностику необходимо проводить прежде всего с тромбозом мезентериальных сосудов, так как при этом заболевании внезапные резкие боли, шоковое состояние при мягком животе и нормальной температуре тела могут напоминать острый панкреатит. Паралитическая непроходимость кишечника и перитонит встречаются при обоих заболеваниях. При неясном диагнозе целесообразно проведение верхней мезентерикографии. Инфаркт миокарда по клиническим данным трудно дифференцировать от острого панкреатита, так как в острой фазе панкреатита иногда возникают изменения ЭКГ, характерные для инфаркта миокарда. Как в случае мезентериального инфаркта кишечника, так и при инфаркте миокарда ультразвуковое исследование помогает дифференцировать эти заболевания. Острый холецистит и его осложнения можно сравнительно легко отличить по типичной клинической картине и ультразвуковой симптоматике. Острый панкреатит необходимо дифференцировать от прободной язвы желудка и двенадцатиперстной кишки, странгуляционной тонкокишечной непроходимости, расслаивающей аневризмы аорты, почечной колики. Осложнения. Острый панкреатит может сопровождаться многочисленными осложнениями. Наиболее тяжелыми из них являются: 1) гиповолемический шок; 2) полиорганная, в том числе острая почечная, недостаточность, появ 3) плевролегочные осложнения, проявляющиеся дыхательной недоста 4) печеночная недостаточность (от легкой желтухи до тяжелого острого 5) абсцессы поджелудочной железы и экстрапанкреатические абсцессы в 6) наружные панкреатические свищи чаще образуются на месте стояния 7) распространенный гнойный перитонит возникает при прорыве пара- 8) кровотечения, возникающие вследствие аррозии сосудов (кровь из К поздним осложнениям панкреонекроза относятся псевдокисты. Нек-ротизированная ткань поджелудочной железы при обширном некрозе не рассасывается полностью. Она инкапсулируется и превращается в постнекротическую псевдокисту благодаря формированию соединительнотканной капсулы вокруг очага некроза. Содержимое кисты может быть стерильным или гнойным. Иногда происходит спонтанное рассасывание кист (чаще всего при ее сообщении с выводными протоками поджелудочной железы). Лечение. Программа лечения острого панкреатита должна быть построена с учетом этиологии заболевания, степени его тяжести и клинического течения. Больному необходимо наблюдение хирурга и реаниматолога, которые вместе решают сложные вопросы лечения. Первоочередной задачей является снятие боли и спазма сфинктера Одди. С этой целью назначают ненаркотические анальгетики, спазмолитики, хо-линолитики. При твердой уверенности в диагнозе допустимо введение и наркотических анальгетиков. Применение препаратов морфинного ряда, вызывающих спазм сфинктера Одди, недопустимо. Для обезболивания вводят также внутривенно капельно глюкозо-новокаиновую смесь (10 мл 1 % раствора новокаина и 400 мл 5 % раствора глюкозы). Наилучшее обезболивающее действие оказывает перидуральная анестезия. Одной из основных задач в комплексном лечении острого панкреатита является угнетение внешнесекреторной функции поджелудочной железы. Для предотвращения гормональной стимуляции экзокринной функции железы необходимо полностью исключить прием пищи через рот. Показана также постоянная аспирация содержимого желудка через назогаст-ральный зонд. Важную роль в лечении панкреатита отводят угнетению секреторной функции желудка с помощью блокаторов Н2-гистаминовых рецепторов, антацидов, антихолинергических препаратов (гастроцепин, атропин). Более эффективными средствами подавления экзокринной функции поджелудочной железы являются цитостатики (5-фторурацил, циклофос-фан), синтетические нейропептиды (даларгин), синтетические аналоги со-матостатина (сандостатин, стиламин, октэтрид). Последняя группа препаратов в настоящее время используется редко, так как они не имеют существенных преимуществ перед указанными выше средствами и весьма дорогостоящи. Для борьбы с ферментной токсемией в первой фазе острого панкреатита используют ингибиторы протеаз (трасилол, контрикал, гордокс и др.). Эти препараты ингибируют протеолитические ферменты и калликреин и тем самым уменьшают интоксикацию. В последние годы эффективность и целесообразность применения их ставятся под сомнение. В поздней фазе развития острого панкреатита применение их нецелесообразно. Влияние этих препаратов на внешнесекреторную деятельность поджелудочной железы минимальное. Довольно эффективным способом уменьшения ферментной токсемии является переливание свежезамороженной плазмы, содержащей естественные антиферментные вещества, в частности, ингибиторы трипсина, химотрипсина. Для коррекции ОЦК внутривенно вводят растворы коллоидных и кри-сталлоидных растворов под контролем уровня центрального венозного давления и почасового диуреза. Соотношение коллоидных и кристаллоидных растворов должно быть примерно 1:1. Крупномолекулярные растворы (по-лиглюкин, желатиноль, реомакродекс, альбумин и т. п.) увеличивают онко-тическое давление крови, способствуя удержанию жидкости в сосудистом русле, что очень важно для устранения обезвоживания организма и повышения ОЦК. Кроме того, они связывают циркулирующие в крови токсичные продукты, оказывая тем самым и дезинтоксикационное действие. Кристаллоидные растворы (изотонический раствор натрия хлорида, 5 % раствор глюкозы, ацесоль, трисамин и т. п.), содержащие важнейшие элек- гролиты — калий, натрий, хлор, кальций, вводят внутривенно капельно под контролем ионограммы крови и показателей кислотно-основного состояния. Парентеральное питание является обязательным компонентом лечения, так как питание через рот прекращают на 3—5 дней. Энергетические потребности организма больного (30 калорий в день на 1 кг массы тела с последующим повышением до 60 калорий на 1 кг массы тела в день) обеспечивают, вводя концентрированные растворы глюкозы с инсулином, белковые гидролизаты, растворы аминокислот. Наибольшей энергетической ценностью обладают жировые эмульсии (интралипид, липофундин). Эти препараты применяют не только для восстановления энергетических расходов организма, но и для стабилизации мембран клеток поджелудочной железы, что уменьшает повреждение их ферментами и активными кислородными радикалами. Для дезинтоксикации часто применяют форсированный диурез. После нормализации объема циркулирующей крови с помощью инфузионной терапии вводят мочегонные препараты (лазикс, фуросемид). При этом с мочой элиминируются токсины, продукты распада белков, ферменты. При тяжелой интоксикации прибегают к плазмо- и лимфосорбции, плазмаферезу. Применение этих процедур сдерживается высокой стоимостью, иногда тяжелыми сопутствующими реакциями и большими затратами времени. Существенного влияния на частоту летальных исходов экстракорпоральные методы детоксикации в сравнимых группах больных не оказывают. Перитонеальный лаваж применяют не только для диагностики, но и для лечения панкреонекроза (чаще всего, геморрагического). При этом из брюшной полости удаляют экссудат, богатый протеолитическими и липо-литическими ферментами, цитокинами, кининами и другими токсичными субстанциями, продуктами расплавленных некротизированыых тканей. Перитонеальный лаваж предупреждает всасывание токсичных продуктов и уменьшает действие токсинов на паренхиматозные органы. Для проведения перитонеального лаважа под контролем лапароскопа устанавливают дренажи в верхнем этаже брюшной полости, в полости малого таза и правом боковом канале. По верхним дренажам раствор вводят в брюшную полость, через нижние — жидкость выделяется наружу. При этом необходимо следить за балансом вводимой и выводимой жидкости, контролировать ЦВД, предусмотреть возможные легочные осложнения. Для улучшения микроциркуляции, в том числе в поджелудочной железе, вводят реополиглюкин, небольшие дозы гепарина, применяют управляемую гемодилюцию. Устранение этиологической причины острого панкреатита возможно при билиарном панкреатите, когда развитие его связано с заболеванием желчного пузыря и внепеченочных желчных протоков, т. е. при билиопанкреа-тическом рефлюксе. Если при ультразвуковом исследовании обнаруживают желчнокаменную болезнь с расширением желчных протоков вследствие застоя желчи или конкремента в терминальном отделе общего желчного протока либо в области большого сосочка двенадцатиперстной кишки, то необходимы срочная эндоскопическая папиллотомия и удаление конкремента из общего желчного протока и большого дуоденального сосочка. При механической желтухе и выраженной дилатации желчного пузыря выполняют холецистостомию под контролем ультразвукового исследования или лапароскопии. Холецистэктомию при сочетанной желчнокаменной болезни осуществляют после стихания явлений острого панкреатита. Антибактериальную терапию при панкреонекрозе проводят как для про- филактики инфицирования очагов некроза, так и для лечения уже развивающейся инфекции. Предпочтение отдают антибиотикам широкого спектра действия (цефалоспорины 3—4-го поколения, карбопенемы, аминогли-козиды), подавляющим развитие грамположительной и грамотрицательной микрофлоры. Обязательным компонентом антибактериальной терапии является введение метронидазола (флагил), который избирательно воздействует на неклостридиальную микробную флору. С этой же целью применяют лаваж тонкой кишки с помощью назоинтестинального зонда, вводимого в просвет кишечника с помощью эндоскопа. Кишку промывают охлажденным изотоническим раствором. Данная методика позволяет аспирировать содержимое кишечника, уменьшить число микробных тел в содержимом, снизить давление в кишечнике, уменьшить вероятность транслокации бактерий и эндотоксинов в брюшную полость, активизировать перистальтику. Почечная и дыхательная недостаточность часто сопровождают тяжело протекающий панкреатит. При скоплении экссудата в плевральной полости необходимы срочная пункция и удаление экссудата с обязательным определением в нем ферментов поджелудочной железы, белка, микрофлоры. При дыхательной недостаточности, вызванной другими причинами (респираторный дистресс-синдром взрослых, шоковое легкое), необходимо в ранние сроки перевести больного на искусственную вентиляцию легких с созданием небольшого положительного давления на выдохе. При почечной недостаточности (анурия, высокое содержание креатинина и мочевины в крови) показан гемодиализ в возможно ранние сроки. Несмотря на успехи интенсивной терапии в лечении острого деструктивного панкреатита, тяжелые формы заболевания часто заканчиваются летально. Поэтому при определенных условиях возникает необходимость в хирургическом вмешательстве, которое является лишь дополняющим лечебным мероприятием. Показаниями к оперативному лечению являются: 1) неуверенность в диагнозе; 2) лечение вторичной инфекции (сочетание острого панкреатита с деструктивным холециститом, инфицирование некротической ткани железы, гнойники в забрюшинной клетчатке, распространенный гнойный перитонит, абсцессы в брюшной полости, если невозможно лечение чрескож-ным дренированием под контролем УЗИ); 3) прогрессирующее ухудшение состояния больного, несмотря на адекватное интенсивное лечение (в том числе при безуспешности лапароскопического лаважа брюшной полости), массивные аррозивные кровотечения. Целью хирургического лечения является удаление инфицированных некротизированных участков ткани до развития нагноения, оптимальное дренирование брюшной полости для лечения перитонита или удаления жидкости, содержащей большое количество ферментов поджелудочной железы. В последнем случае в сальниковую сумку, по ходу поджелудочной железы и в забрюшинную клетчатку (при ее поражении) вводят перфорированные дренажные трубки, удаляя не только экссудат и содержащиеся в нем ферменты, но и образовавшийся в результате расплавления тканей детрит. Трубки выводят наружу через боковые отделы живота. Одну или две трубки устанавливают в полости малого таза. В течение суток через них вводят до 10 л раствора, содержащего 5,6 г натрия хлорида, 5,09 г лак-тата натрия, 0,52 г кальция хлорида, 0,15 г магния хлорида, 15 г глюкозы, до 1000 мл дистиллированной воды (осмолярность раствора 360 мосм/л). К раствору можно добавлять антибиотики по показаниям. При выраженном множественном очаговом панкреонекрозе в сочетании с перитонитом прибегают к поэтапной некрэктомии, т. е. программирован- ной ревизии и промывании брюшной полости. Рану при этом способе не закрывают наглухо, чтобы создать условия для оттока перитонеального экссудата в повязку. В зависимости от состояния больного и данных инструментальных методов исследования (УЗИ или КТ) через 1—2 дня рану раскрывают, проводят ревизию с удалением очагов некроза и повторным промыванием брюшной полости. Дата добавления: 2015-01-18 | Просмотры: 876 | Нарушение авторских прав |