|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Нарушения ритма 7 страница
ются лежать неподвижно, на спине, согнув ноги в коленных и тазобедренных суставах. Тошнота и рвота набл.одаются уже в первые часы заболевания у 50 % больных. Впоследствии эти симптомы становятся постоянными. Частый жидкий стул появляется у 20 % больных, нередко в испражнениях имеется примесь неизмененной крови. В начале заболевания пульс обычно учащен, язык влажный, живот, как правило, мягкий, не вздут, малоболезненный. По мере прогрессирования заболевания развивается картина паралитической кишечной непроходимости, характеризующейся вздутием живота, отсутствием перистальтики, задержкой стула и газов, частой рвотой. Язык становится сухим, живот болезненным, отмечается напряжение мышц брюшной стенки. При пальцевом исследовании прямой кишки на перчатке иногда обнаруживают следы крови. Финалом заболевания является перитонит. Для острых нарушений мезентериального кровообращения характерен выраженный лейкоцитоз (20—30- 10 6/л), редко встречающийся при других острых хирургических заболеваниях органов брюшной полости. Рентгенологическое исследование брюшной полости дает определенную информацию лишь в последней стадии патологического процесса, когда имеется паралитическая кишечная непроходимость. При окклюзии основного ствола верхней брыжеечной артерии рентгенологическое исследование выявляет раздутые петли тонкой и правой половины толстой кишки. Одновременно в просвете тонкой кишки определяют горизонтальные уровни жидкости, которые в отличие от уровней при механической непроходимости кишечника не перемещаются из одного колена кишки в другое. Необходимо проводить больным латероскопию, обращая внимание на изменения рентгенологической картины при поворотах туловища: раздутые кишечные петли у больных с механической непроходимостью кишечника остаются фиксированными при повороте туловища с одного бока на другой; у пациентов с паралитической непроходимостью кишечника, обусловленной острым тромбозом или эмболией брыжеечных сосудов, они легко перемещаются в вышележащие отделы живота. Селективная ангиография имеет наибольшую диагностическую ценность. Достоверным признаком тромбоза брыжеечных артерий является отсутствие на ангиограммах контрастирования основного артериального ствола или его ветвей, для тромбоза вен характерно отсутствие венозной фазы и пролонгирование артериальной фазы. В связи с удлинением капиллярной фазы исследования определяется более продолжительное и интенсивное контрастирование кишечной стенки. Дифференциальная диагностика. Острое нарушение мезентериального кровообращения следует дифференцировать от острых хирургических заболеваний органов брюшной полости, в частности от механической непроходимости кишечника, прободной язвы желудка и двенадцатиперстной кишки, острого панкреатита, острого холецистита и острого аппендицита. При проведении дифференциального диагноза большую помощь может оказать лапароскопия. Иногда сходная с острой непроходимостью мезентериальных сосудов клиническая картина наблюдается при инфаркте миокарда с атипичной локализацией болей. В этих случаях диагностическое значение приобретают тщательно собранный анамнез и данные электрокардиографических исследований. Лечение. Эффективно только хирургическое лечение, позволяющее спа- сти жизнь больного. При отсутствии некроза кишечника может быть произведена реконструктивная операция на брыжеечных сосудах (эмболэкто-мия, эндартерэктомия, резекция верхней брыжеечной артерии с протезированием или имплантацией ее культи в аорту). При гангрене кишки показана ее резекция в пределах здоровых тканей. В отдельных случаях целесообразно сочетать резекцию с реконструктивной операцией на сосудах. Прогноз. Послеоперационная летальность достигает почти 80 %, что обусловлено не только трудностями диагностики и тяжестью операции, но и наличием основного заболевания, приведшего к острому нарушению мезен-териального кровообращения. 18.10. Заболевания мелких артерий и капилляров 18.10.1. Диабетическая ангиопатия Развивается у лиц, страдающих сахарным диабетом, и характеризуется поражением как мелких (микроангиопатия), так и крупных сосудов (макро-ангиопатия). При микроангиопатии наиболее существенным изменениям подвергаются сосуды микроциркуляторного русла — артериолы, капилляры и венулы. Наблюдается пролиферация эндотелия, утолщение базальных мембран, отложение мукополисахаридов в стенках, что в конечном итоге приводит к сужению и облитерации просвета. В результате этих изменений ухудшается микроциркуляция и наступает гипоксия тканей. Проявлениями микроангиопатии наиболее часто являются диабетическая ретинопатия и нефропатия. При макроангиопатии в стенках магистральных артерий обнаруживаются изменения, характерные для атеросклероза. На фоне сахарного диабета создаются благоприятные условия для развития атеросклероза, который поражает более молодой контингент больных и быстро прогрессирует. Типичным для диабета является артериосклероз Менкеберга — кальциноз средней оболочки артерии. При диабете высока частота мультисегментарных поражений артериального русла. Отличительной особенностью является поражение артерий среднего и малого калибра (подколенной, берцовых, артерий стопы). Диабетическая ангиопатия нижних конечностей. В течении ангиопатий имеются некоторые специфические особенности: 1) раннее присоединение симптомов нейропатии с потерей поверхностной и глубокой чувствительности и полиневрита различной степени выраженности (от чувства жжения и онемения отдельных участков или всей стопы до выраженного болевого синдрома); 2) появление трофических язв и даже гангрены пальцев стоп при сохраненной пульсации периферических артерий. Инфицирование стоп может возникнуть после незначительной травмы, трещин, некроза кожи и проявиться целлюлитом дорсальной поверхности стопы, глубоким абсцессом плантарного пространства, остеомиелитом костей дистального отдела стопы или гангреной всей стопы; 3) сочетание ангиопатий нижних конечностей с ретино- и нефропатией. Клиническая картина диабетических ангиопатий складывается из сочетания симптомов полинейропатии, микроангиопатии и атеросклероза магистральных артерий. Среди последних чаще поражаются подколенная артерия и ее ветви. В отличие от облитерирующего атеросклероза диабетическая макроангиопатия нижних конечностей характеризуется более тяжелым и прогрессирующим течением, нередко заканчивающимся развитием гангре- ны. В связи с высокой подверженностью больных сахарным диабетом инфекционным заболеваниям гангрена стопы часто бывает влажной. Основными условиями успешного лечения диабетических ангиопатий являются оптимальная компенсация сахарного диабета и нормализация нарушенного метаболизма углеводов, жиров, белков, минерального обмена. Это достигается назначением индивидуальной диеты с ограничением легкоусвояемых углеводов и животных жиров, анаболических гормонов, препаратов калия, гипогликемических средств (предпочтительно применение диабетона), а также адекватной терапии инсулином и его аналогами. Одним из обязательных компонентов комплексной терапии должен быть тот или иной ангиопротектор (добезилат, пармидин и др.). Наличие язвенно-некротических изменений не является противопоказанием к назначению консервативной терапии, которая нередко ведет к мумификации ограниченных некротических участков и их самоотторжению. В подобных случаях надо отдавать предпочтение внутриартериальной инфу-зии лекарственных препаратов. Больным с выраженной ишемией нижних конечностей целесообразно проводить также гравитационный плазмаферез, который способствует уменьшению ишемических болей, более быстрому отторжению гнойно-некротических участков и заживлению ран. 18.10.2. Болезнь Рейно Заболевание представляет собой ангиотрофоневроз с преимущественным поражением мелких концевых артерий и артериол. Болезнь наблюдается, как правило, у молодых женщин, сопровождается резко выраженными микроциркуляторными расстройствами. Поражаются артерии, арте-риолы и капилляры кистей, стоп и пальцев. Основным проявлением заболевания является периодически возникающий генерализованный спазм -перечисленных выше артерий с последующими дистрофическими изменениями в стенках артерий и капилляров, тромбозом концевых артерий. Заболевание характеризуется спазмом сосудов пальцев рук и ног и очень редко — кончика носа и ушей. Процесс локализуется преимущественно на верхних конечностях; поражение обычно бывает двусторонним и симметричным. Основными причинами развития болезни Рейно являются длительные ознобления, хроническая травматизация пальцев, нарушение функций некоторых эндокринных органов (щитовидная железа, половые железы), тяжелые психические расстройства. "Пусковым" механизмом в развитии заболевания служат нарушения сосудистой иннервации. Различают три стадии болезни. Стадия I — ангиоспастическая. Характеризуется выраженным повышением сосудистого тонуса. Возникают кратковременные спазмы сосудов концевых фаланг. Пальцы (чаще II и III) кистей становятся мертвенно-бледными, холодными на ощупь и нечувствительными. Через несколько минут спазм сменяется расширением сосудов. Вследствие активной гиперемии наступает покраснение кожи, и пальцы теплеют. Больные отмечают в них сильное жжение и резкую боль, появляется отечность в области межфа-ланговых суставов. Когда сосудистый тонус нормализуется, окраска пальцев становится обычной, боль исчезает. Стадия II — ангиопаралитическая. Приступы побледнения ("мертвого пальца") в этой стадии повторяются редко, кисть и пальцы приобретают синеватую окраску, причем при опускании рук книзу эта окраска усиливается и принимает лиловый оттенок. Отечность и пастозность пальцев становятся постоянными. Продолжительность I—II стадий в среднем 3—5 лет. Стадия III — трофопаралитическая. На пальцах появляются панариции и язвы. Образуются очаги некроза, захватывающие мягкие ткани одной-двух концевых фаланг, реже всего пальца. С развитием демаркации наступает отторжение некротических участков, после чего остаются медленно заживающие язвы, рубцы от которых имеют бледную окраску, болезненны, спаяны с костью. Лечение. Показано применение ангиотропных препаратов и спазмолитиков, физиотерапия, гипербарическая оксигенация. При неэффективности лечения производится грудная или поясничная симпатэктомия или стеллэк-томия (в зависимости от локализации поражения). 18.10.3. Геморрагический васкулит (болезнь Шенлейна — Геноха) Заболевание проявляется мелкими кровоизлияниями в кожу, слизистые и серозные оболочки. В механизме развития геморрагического васкулита имеет значение токсико-аллергическая гиперергическая реакция на инфек-ционно-токсические воздействия (ревматические заболевания, инфекции верхних дыхательных путей, авитаминозы, пищевые токсикоинфекции, медикаментозные), приводящая к увеличению проницаемости эндотелия капилляров для жидкой части крови и форменных элементов. При гистологическом исследовании обнаруживают эозинофильные и нейтрофильные клеточные инфильтраты, охватывающие пораженные сосуды в виде муфты, местами — очаги некроза. Вследствие кровоизлияний и белковой имбибиции стенки сосуда просвет его суживается, ухудшается местный кровоток, возникают очаговые некрозы. Различают 4 формы болезни: простую, ревматоидную, абдоминальную и молниеносную. Простая форма протекает с петехиальными и геморрагическими высыпаниями. При ревматоидной форме отмечается припухлость суставов. Абдоминальная форма характеризуется схваткообразными болями в животе, напоминающими острую кишечную непроходимость; иногда наблюдается кровавая рвота или понос. При молниеносной форме геморрагии носят сливной характер, часто изъязвляются. В связи с этим появляются кровоизлияния в желудочки мозга, острые язвы желудочно-кишечного тракта, которые могут осложниться перфорацией. В почках могут обнаруживаться изменения, аналогичные экссудативной фазе гломерулонефрита, в легких — очаги пневмонии с геморрагическим компонентом. Лечение. Основу лечения составляет противовоспалительная и десенсибилизирующая терапия, применение стероидных гормонов. Оперативное вмешательство показано при интраабдоминальных осложнениях. Глава 19. ВЕНЫ КОНЕЧНОСТЕЙ Различают поверхностные и глубокие вены конечностей. Поверхностные вены нижних конечностей представлены большой и малой подкожными венами. Большая подкожная пена (v. saphena magna) начинается от внутренней краевой вены стопы, располагается в углублении между передним краем медиальной лодыжки и сухожилиями мышц-сгибателсй и поднимается по внутренней поверхности голени и бедра до овальной ямки, где на уровне нижнего рога серповидного края широкой фасции бедра впадает в бедренную вену. В самый верхний сегмент ее впадают наружные половые вены (vv.puclcndac extcrnae), поверхностная надчревная вена (v.epigastrica superficialis), поверхностная вена, окружающая подвздошную кость (v.circiimfle'xa ileum superficialis). Дистальнее на 0,5—2,5 см в нее вливаются две более крупные добавочные вены — vv.saphena accessoria medialis и saphena accessoria lateralis. Эти два притока нередко хорошо выражены и имеют такой же диаметр, как и основной ствол большой подкожной вены. Малая подкожная вена (v.saphena parva) является продолжением латеральной краевой вены стопы, начинается в углублении между латеральной лодыжкой и краем ахиллова сухожилия и поднимается по задней поверхности голени до подколенной ямки, где впадает в подколенную вену. Между малой и большой подкожными венами на голени имеется множество анастомозов. Глубокая венозная сеть нижних конечное/пен представлена парными венами, сопровождающими артерии пальцев, стопы, голени. Передние и задние большеберцовые вены образуют непарную подколенную вену, переходящую в ствол бедренной вены. Одним из крупных притоков последней является глубокая вена бедра. На уровне нижнего края паховой связки бедренная вена переходит в наружную подвздошную, которая, сливаясь с внутренней подвздошной пеной, дает начало обшей подвздошной вене. Последние сливаются, образуя нижнюю полую вену. Связь между поверхностной и глубокой венозной системой осуществляют коммуникант-ные (прободающие или перфорантные) вены. Различают прямые и непрямые коммуникантные вены. Первые из них непосредственно соединяют подкожные вены с глубокими, вторые осуществляют эту связь через посредство мелких венозных стволов мышечных вен. Прямые коммуникантные вены располагаются преимущественно по медиальной поверхности нижней трети голени (группа вен Коккета), где нет мышц, а также по медиальной поверхности бедра (группа Додда) и голени (группа Бойда). Обычно диаметр перфорантных вен не превышает 1 — 2 мм. Они снабжены клапанами, которые в норме направляют ток крови из поверхностных вен в глубокие. При недостаточности клапанов наблюдается ненормальный ток крови из глубоких вен в поверхностные. Поверхностные вены верхней конечности включают подкожную венозную сеть кисти, медиальную подкожную вену (v.basilica) и латеральную подкожную вену руки (v.cephalica). V.basilica, являясь продолжением вен тыла кисти, поднимается по медиальной поверхности предплечья, плеча и впадает в плечевую вену (v.brachialis). V.cephalica расположена по латеральному краю предплечья, плеча и вливается в подмышечную вену (v.axillaris). Глубокие вены представлены парными венами, сопровождающими одноименные артерии. Вены нижних конечностей имеют клапаны, которые способствуют движению крови в центростремительном направлении, препятствуют обратному току се. В месте впадения большой подкожной вены в бедренную расположен остиальный клапан, сдерживающий обратный поток крови из бедренной вены. На протяжении большой подкожной и глубоких вен имеется значительное число подобных клапанов. Продвижению крови в центростремительном направлении способствует разность между сравнительно высоким давлением в периферических венах и низким давлением в нижней полой вене. Систолодиастолические колебания артерий, передающиеся на рядом расположенные вены, и "присасывающее" действие дыхательных движений диафрагмы, понижающее давление в нижней полой вене во время вдоха, также способствуют продвижению крови в центростремительном направлении. Важная роль принадлежит также тонусу венозной стенки. Важную роль в осуществлении возврата венозной крови к сердцу нграет мышечно-венозная помпа голени. Компонентами се являются венозные синусы икроножных мышц (суральные вены), в которых депонировано значительное количество венозной крови, икроножные мышцы, выжимающие при каждом сокращении и проталкивающие венозную кровь в глубокие вены, венозные клапаны, препятствующие обратному току крови. Суть механизма действия венозной помпы заключается в следующем. В момент расслабления мышц голени ("диастолы") синусы камбаловидной мышцы заполняются кровью, поступающей с периферии и из поверхностной венозной системы через перфорантные вены. При каждом шаге происходит сокращение икроножных мышц, которое сдавливает мышечные венозные синусы и вены ("систола"), направляя ток крови в глубокие магистральные вены, имеющие большое число клапанов на всем протяжении. Под влиянием возрастающего венозного давления клапаны открываются, направляя ток крови в нижнюю полую вену. Нижерасположенные клапаны закрываются, препятствуя обратному току. Давление крови в вене зависит от высоты гидростатического (расстояние от правого предсердия до стопы) и гидравлического давления крови (эквивалент гравитационному компоненту). В вертикальном положении тела гидростатическое давление в венах голеней и стоп резко возрастает и суммируется с более низким гидравлическим. В норме венозные клапаны сдерживают гидростатическое давление столба крови и препятствуют перерастяжению вен. Около 85 % объема крови находится в венозной системе (емкостные сосуды), которая принимает участие п регуляции объема циркулирующей крови при различных патологических состояниях. Терморегуляция организма в значительной степени зависит от тонуса и степени наполнения кожных венул, субдермальных венозных сплетений и подкожных вен. Система поверхностных вен обеспечивает теплообмен организма с окружающей средой посредством вазо- констрикции и вазодилатации вен. 19.1. Методы исследования Жалобы больных и анамнез при большинстве заболеваний вен иногда сразу позволяют создать представление о характере заболевания. Знание симптомов болезни при объективном обследовании также дает возможность дифференцировать наиболее часто встречающееся варикозное расширение вен от посттромбофлебитического синдрома, трофических нарушений иной природы. Тромбофлебит глубоких вен легко отличить от поражения поверхностных вен по характерному внешнему виду конечности. О проходимости вен и состоятельности их клапанного аппарата можно с большой достоверностью судить по функциональным пробам, применяемым во флебологии. Инструментальные методы исследования необходимы для уточнения диагноза и выбора метода лечения. Для диагностики заболеваний вен применяют те же инструментальные исследования, которые используются для дифференциальной диагностики заболеваний артерий: различные варианты ультразвукового и рентгенологического исследований, варианты компьютерной и магнитно-резонансной томографии. Принципы ультразвуковых методов исследования изложены в главе "Аорта и периферические артерии". Ультразвуковая допплерогафия (УЗДГ) — метод, позволяющий производить регистрацию кровотока в венах и по его изменению судить об их проходимости и состоянии клапанного аппарата. В норме кровоток в венах носит фазный характер, синхронизирован с дыханием: ослабевает или исчезает на вдохе и усиливается на выдохе. Для исследования функции клапанов бедренных вен и остального клапана применяют пробу Вальсальвы. При этом пациенту предлагают сделать глубокий вдох и, не выдыхая, максимально натужиться. В норме при этом происходит смыкание створок клапанов и кровоток перестает регистрироваться, ретроградные потоки крови отсутствуют. Для определения состояния клапанов подколенной вены и вен голени используются компрессионные пробы. В норме при компрессии ретроградный кровоток также не определяется. Дуплексное сканирование позволяет судить об изменениях в поверхностных и глубоких венах, о состоянии нижней полой и подвздошных вен, наглядно оценить состояние венозной стенки, клапанов, просвета вены, выявить тромботические массы. В норме вены легко сжимаются датчиком, имеют тонкие стенки, однородный эхонегативный просвет, равномерно прокрашиваются при цветном картировании. При проведении функциональных проб ретроградные потоки не регистрируются, створки клапанов полностью смыкаются. Рентгеноконтрастная флебография является "золотым стандартом" в диагностике тромбоза глубоких вен. Она позволяет судить о проходимости глубоких вен, о наличии тромбов в ее просвете по дефектам заполнения просвета вены контрастом, оценить состояние клапанного аппарата глубоких и прободающих вен. Однако у флебографии имеется ряд недостатков. Стоимость флебографии выше, чем ультразвуковое исследование, некоторые больные не переносят введение контрастного вещества. После флебографии могут образовываться тромбы. Необходимость в рентгеноконтраст-
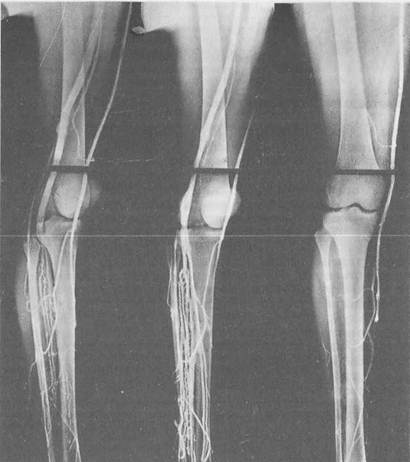
Рис. 19.1. Дистальная функционально-динамическая флебография (норма). ной флебографии может возникнуть при подозрении на флотирующие тромбы в глубоких венах и при посттромбофлебитическом синдроме для планирования различных реконструктивных операций. При восходящей дистальной флебографии контрастное вещество вводят в одну из вен тыла стопы или медиальную краевую вену. Для контрастирования глубоких вен в нижней трети голени (над лодыжками) накладывают резиновый жгут для сдавления поверхностных вен. Исследование целесообразно проводить в вертикальном положении больного с использованием функциональных проб (функционально-динамическая флебография). Первый снимок делают сразу же после окончания инъекции (фаза покоя), второй — при напряженных мышцах голени в момент подъема больного на носки (фаза мышечного напряжения), третий — после 10—12 приподниманий на носках (фаза релаксации). В норме в первых двух фазах контрастное вещество заполняет глубокие вены голени и бедренную вену. На снимках видны гладкие правильные контуры указанных вен, хорошо прослеживается их клапанный аппарат. В треть- ей фазе вены полностью опорожняются от контрастного вещества. На флебограммах удается четко определить локализацию патологических изменений в магистральных венах и функцию клапанов (рис. 19.1). При тазовой флебографии контрастное вещество вводят непосредственно в бедренную вену путем пункции либо катетеризации по Сельдингеру. Она позволяет оценить проходимость подвздошных, тазовых и нижней полой вен. Альтернативой традиционной флебографии может служить магнитно-резонансная (МР) флебография. Этот дорогостоящий метод целесообразно использовать при острых венозных тромбозах для определения его протяженности, расположения верхушки тромба. Исследование не требует применения контрастных средств, кроме того, позволяет исследовать венозную систему в различных проекциях и оценить состояние паравазальных структур. МР-флебография обеспечивает хорошую визуализацию тазовых вен и кол-латералей. Для диагностики поражений вен нижних конечностей можно применять компьютерно-томографическую (КТ) флебографию. 19.2. Врожденные венозные дисплазии Врожденные пороки развития сосудов обычно видны при рождении, но иногда проявляются через несколько лет. Сосуды при врожденных пороках имеют нормальный эндотелий. Размер поражения имеет тенденцию увеличиваться с возрастом. Пороки развития сосудов классифицируют в соответствии с типом пораженных сосудов. Различают капиллярные, артериальные, венозные и смешанные формы. Капиллярные и венозные пороки относят к порокам с низким (медленным) кровотоком. Артериальные и смешанные артериовенозные пороки развития сосудов харктеризуются высоким (быстрым) кровотоком, который может вызвать чрезмерное заполнение правых отделов сердца. Пороки развития вен имеют разнообразный характер: сдавление глубоких вен фиброзными тяжами, аберрантными артериальными ветвями, атипично расположенными мышцами, аплазия и гипопл а з и я глубоких вен конечностей, а п л азия клапанов, варикозное расширение, удвоение вен. Пороки развития капилляров проявляются различного вида гем ангиомам и. Комбинированной формой порока развития венозных и лимфатических капилляров, сочетающейся с гипертрофией нижней конечности, является синдром Клиппеля — Трен о не — Вебера. Он проявляется увеличением объема и удлинением конечности, сочетающимся с обширными сосудистыми и пигментными пятнами и диффузным варикозным расширением поверхностных вен. Врожденные артериовенозные свиши встречаются на конечностях, на голове и внутренних органах (чаще легких). Различают генерализованную форму, при которой поражается вся конечность (болезнь Паркса Вебера) и локальные опухолеобразные формы, чаще располагающиеся на голове и в мозге. По внешним признакам генерализованная форма поражения конечностей похожа на болезнь Клиппеля—Треноне—Вебера. При болезни Клиппеля—Треноне—Вебера родители обращают внимание на сосудистые пятна на коже конечности ребенка после рождения. К 2— 3-му году жизни появляются резкое расширение вен в бассейнах большой и малой подкожных вен, на 6—7-м году — гипертрофия мягких тканей, лим-фостаз, удлинение конечности. Диагноз ставят на основании клинической картины и данных ультразвукового дуплексного сканирования и флебографического исследований. Дифференциальный диагноз проводят с врожденными артериовенозными свищами, характерными для генерализованной формы синдрома Паркса Вебера. Ультразвуковое, артерио- и флебографическое исследования позволяют дифференцировать эти пороки развития. Аплазия и гипоплазия магистральных вен встречаются сранительно редко. Хирургическое лечение крайне сложно или невозможно. Сдавление вен аберрантными артериями, фиброзными тяжами или атипично расположенными мышцами проявляется симптомами непроходимости глубоких вен. Лечение хирургическое — устранение странгуляций (фиброзных тяжей, аберрантных артерий или мышц). Может наблюдаться удвоение как глубоких, так и поверхностных вен. Удвоенные подкожные вены могут быть причиной рецидива варикозного расширения вен после оперативного вмешательства. Венозные аневризмы — сравнительно редко встречающееся заболевание. Наиболее частой их локализацией являются яремные вены или устье большой подкожной вены, могут встречаться и другие локализации. Клинически венозные аневризмы проявляются припухлостью по ходу вен, увеличивающейся при натуживании, наклоне туловища, повороте головы в противоположную сторону. Обычно заболевание медленно прогрессирует и может осложниться тромбозом, компрессионным синдромом, кровотечением при разрыве аневризмы. 19.3. Повреждения магистральных вен конечностей К ранениям магистральных вен ведут те же причины, которые обусловливают и повреждения артерий (см. "Травмы артерий конечностей"). Отдельную группу составляют случаи ятрогенных повреждений вен при различных хирургических вмешательствах. Возможны также ранения их при катетеризации верхней и нижней полых вен через периферические (подключичную, внутреннюю яремную, подмышечную) вены. Клиническая картина и диагностика. Основными симптомами повреждения вен являются кровотечение и образование гематом. При ранениях крупных венозных стволов кровотечения нередко бывают массивными и сопровождаются тяжелым шоком. Обильное кровотечение наблюдается при повреждении подключичной вены во время катетеризации. Кровотечения из более мелких вен в ряде случаев могут остановиться самопроизвольно в результате сокращения и слипания их стенок, тромбообразования, сдавле-ния сосуда паравазальной гематомой. При сочетанном ранении вен и одноименной артерии исчезает или значительно снижается пульсация в дисталь-ных отделах конечности и присоединяются симптомы ишемии. При закрытых повреждениях вен создаются благоприятные условия для образования паравазальных гематом. Как правило, они не имеют четких границ, менее напряжены, чем артериальные гематомы, и не пульсируют. Гематомы достигают больших размеров при повреждении вен забрюшинно-го пространства из-за значительной рыхлости его клетчатки. Более редким осложнением повреждения магистральных вен является воздушная эмболия. Она может произойти при открытых ранениях под-крыльцовой, подключичной, яремной или плечеголовной вены в местах фиксации их в фасциальных влагалищах. Зияние просвета сосуда ведет к засасыванию воздуха при дыхательных движениях, который с кровотоком по- падает в правые отделы сердца, а затем в легочную артерию, вызывая эмболию ее ветвей. Дата добавления: 2015-01-18 | Просмотры: 1483 | Нарушение авторских прав |