|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Нарушения ритма 3 страница
18.6. Травмы артерий Принято различать открытые и закрытые повреждения сосудов. При открытых повреждениях нарушается целость кожных или слизистых покровов, имеется инфицированная рана. Обычно открытые повреждения сопровождаются то более, то менее обильным наружным кровотечением. Ранения артерий огнестрельным оружием принципиально отличаются от колотых и резаных ранений механизмом повреждения и более обширным разрушением мягких тканей и нарушением функций расположенных рядом нервов и органов. Огнестрельная рана нуждается в срочной хирургической обработке с вмешательством на поврежденном сосуде. Закрытые повреждения встречаются при тупой травме мягких тканей. Для них характерны кровоизлияния по ходу сосудисто-нервного пучка, образование обширных гематом, которые могут сдавливать окружающие структуры и вызывать дополнительные функциональные расстройства. Чаще других повреждаются бедренные, плечевые артерии и артерии предплечья. Патологоанатомическая картина. При открытых повреждениях раневое отверстие в стенке сосуда является непосредственным продолжением раневого канала. Различают три степени повреждения: I степень. Ранение стенки сосуда без вскрытия просвета его (контузия артерии) и кровотечения. На месте повреждения стенки может позднее развиться аневризма; II степень. Ранение всех слоев стенки со вскрытием просвета сосуда, но III степень. Полное пересечение артерий с массивным кровотечением. За При закрытых повреждениях артерий вследствие тупой травмы также различают: повреждение только интимы (I степень); повреждение интимы и мышечной оболочки (II степень); повреждение всех слоев сосудистой стенки — разрывы, размозжения (III степень). Повреждения I—II степени сопровождаются тромбозом артерий или сдавлением коллатералей, ишемией конечности. Открытые и закрытые ранения артерий нередко сочетаются с обширными повреждениями мягких тканей, вен, переломами и вывихами костей, контузией или ранением нервных стволов. Клиническая картина и диагностика. Основным симптомом открытых повреждений артерий является кровотечение. При повреждениях магистральных артерий II—III степени кровотечение принимает угрожающий характер и может привести к геморрагическому шоку. Когда размеры дефекта стенки сосуда невелики (II степень повреждения), отверстие может закрыться тромбом. В подобных случаях повреждение артерии распознается лишь на 2—3-й день после травмы. Скопление крови в окружающих тканях приводит к образованию напряженной гематомы, способной оказывать давление на сосудистый пучок и тем самым ухудшить кровообращение в конечности, усилить симптомы ишемии. Ишемия конечности наиболее выражена при полном перерыве сосуда (III степень) в результате как открытой, так и закрытой травмы. Основными симптомами ишемии являются боли в дистальных отделах конечности, бледность и похолодание кожных покровов, отсутствие периферического пульса, нарушение чувствительности (от гипестезии до полной анестезии). При тяжелой ишемии возникают параличи и мышечная контрактура. У ряда пострадавших в области повреждений удается определить пульсирующую припухлость (пульсирующая гематома), которая свидетельствует о наличии гематомы, сообщающейся с просветом артерии. Над проекцией пульсирующий гематомы выслушивается дующий систолический шум. Закрытые повреждения артерий также сопровождаются симптомами ишемии. Ее причиной может стать тромбоз просвета сосуда вследствие повреждения интимы (I и II степень), сдавления его обширной гематомой в случаях разрыва или размозжения артерии (III степень). Диагностика открытых повреждений артерий обычно не сложна. Однако при закрытых травмах, сочетающихся с переломами костей, повреждениями нервов, распознавание ранений сосудов затруднено. Основными клиническими признаками, указывающими на повреждение артерии, в этом случае являются боль дистальнее места травмы, не исчезающая после иммобилизации, репозиции отломков или вправления вывиха; бледность (цианоз) кожных покровов; отсутствие движений и чувствительности, исчезновение периферического пульса. Диагностику значительно облегчают ультразвуковое исследование и артериография. Лечение. Чрезвычайно важно временно остановить кровотечение на месте происшествия. В одних случаях с успехом может быть использована асеп-
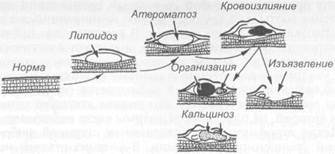
Операция при травматических повреждениях артерий предусматривает первичную хирургическую обработку раны и восстановление магистрального кровотока по поврежденному сосуду. При небольших колотых и резаных ранах артерий накладывают боковой сосудистый шов с помощью атравма-тической иглы, при продольных ранах применяют заплату из вены. Когда размеры дефекта в стенке сосуда при полном ее разрыве (III степень) достигают 1—3 см, сосуд мобилизуют, иссекают поврежденный участок артерии и накладывают циркулярный сосудистый шов. Значительное расхождение между концами поврежденной артерии является показанием к пластическому замещению образовавшегося дефекта аутовенозным трансплантатом из большой подкожной вены или синтетическим протезом. Реконструкция артерий малого калибра (пальцев, кисти, предплечья, голени) возможна лишь при использовании микрохирургической техники, когда сосудистый шов выполняют под микроскопом. Результаты хирургического лечения ранений артерий во многом определяются тяжестью ишемии конечности. В связи с тем что необратимые изменения в мышечной ткани возникают нередко уже после 6—8 ч гипоксии, на этот период времени и следует ориентироваться при оказании своевременной хирургической помощи большинству пострадавших. Однако если жизнеспособность конечности сохранена, то восстановления кровотока по поврежденной артерии следует добиваться независимо от срока, прошедше-го с момента травмы. Только наличие необратимой ишемии, о чем в первую очередь свидетельствуют исчезновение глубокой чувствительности и контрактура мышц дистальных отделов конечности, является показанием к ампутации. 18.7. Облитерирующие заболевания Хронические заболевания аорты и артерий приводят к нарушению кро-вотока по сосудам за счет облитерирующих (стенотических) или дилатирую-щих (аневризматических) поражений. Наиболее частыми причинами обли-терации или стеноза артерий являются: I) облитерирующий атеросклероз 2) неспецифический аортоартериит, 3) облитерирующий тромбангиит (эн-дартериит). Независимо от причины облитерации сосуда появляется то бо-лее, то менее выраженная ишемия тканей, для устранения которой приме-няются реконструктивные операции, с учетом особенностей патологической го процесса. Общая характеристика облитерирующих заболеваний сосудов приведена ниже. 18.7.1. Облитерирующий атеросклероз Является самым распространенным заболеванием и наблюдается преимущественно у мужчин старше 40 лет. Процесс локализуется преимущественно в артериях крупного и среднего калибра. Основной причиной развития данного заболевания является гиперхолестеринемия. В кровеносном русле холестерин циркулирует в связанном состоянии с белками и другими липидами (триглицеридами, фосфолипидами) в виде комплексов, именуемых липопротеидами. В зависимости от процентного соотношения составных частей этих комплексов выделяют несколько групп липопротеидов, две из которых (липопротеиды низкой и очень низкой плотности) являются активными переносчиками холестерина из крови в ткани и поэтому называются атерогенными. Атеросклерозом чаще страдают лица с высоким уровнем этих атерогенных фракций липопротеидов. Патологоанатомическая картина. Основные изменения развиваются в интиме артерий. Патологические изменения в интиме принято различать как жировые полоски, фиброзные бляшки и осложненные поражения (изъязвление бляшек, образование тромбов). Жировые полоски — это наиболее раннее проявление атеросклероза, характеризующееся очаговым накоплением в интиме макрофагов, заполненных липидами, гладких мышечных клеток (пенистые клетки) и фиброзной ткани. На интиме они имеют вид беловатых или желтоватых пятен, отчетливо выявляющихся на препаратах, окрашенных жирорастворимыми красителями. Начальные признаки поражения могут появиться в детском возрасте. Затем развитие их приостанавливается. Несмотря на вероятную связь жировых полосок с фиброзными атеросклеротическими бляшками, локализация и распространенность аортальных жировых полосок и фиброзных бляшек не совпадает. Распространено мнение о том, что жировые полоски подвергаются обратному развитию, однако доказательства неубедительны. Формирование атеросклеротической бляшки начинается с накопления липидов в интиме (стадия липоидоза). В окружности очагов липоидоза развивается пролиферация интимы и гладких мышечных волокон, появляется молодая соединительная ткань, созревание которой приводит к формированию фиброзной атеросклеротической бляшки (стадия липосклероза). Фиброзные атеросклеротические бляшки, называемые перламутровыми, возвышаются над поверхностью интимы, представляют собой утолщение ее, которое можно определить пальпаторно. В типичных случаях фиброзная бляшка имеет куполообразную форму, плотную консистенцию, выступает в просвет артерии и суживает ее. Бляшка состоит из внеклеточного жира, расположенного в центральной части, остатков некротизированных клеток (детрит), покрытых фиброзно-мышечным слоем, или козырьком, содержащим большое количество гладких мышечных клеток, макрофагов и коллагенов. Толщина бляшки значительно превышает нормальную толщину интимы. Внеклеточный жир бляшек по составу напоминает липопротеиды плазмы. При обильном накоплении липидов нарушается кровообращение в тканевой оболочке бляшек. Клетки, входящие в структуру бляшек, подвергаются некрозу, в толще бляшки происходит кровоизлияние, появляются полости, заполненные аморфным жиром и тканевым детритом. Зачастую это сопровождается образованием дефекта на поверхности интимы, бляшки изъязвляются, а атероматозные массы и пристеночные тромботические наложения отторгаются в просвет сосуда и, попадая с током крови в дисталь-ное русло, могут стать причиной микроэмболии. В тканевых элементах
Рис. 18.8. Изменения, развивающиеся в стенке артерий при атеросклерозе (схематическое изображение). Объяснение в тексте. бляшки и в участках дегенерирующих эластических волокон откладываются соли кальция (атерокальциноз). Указанные процессы протекают волнообразно и приводят к тромбозу и облитерации сосуда (рис. 18.8). Излюбленной локализацией атеросклеротических поражений служат места деления магистральных артерий: брахиоцефальный ствол, устья позвоночных артерий, бифуркация аорты, общей сонной, общей подвздошной, бедренной и подколенной артерий. Этот феномен объясняется особенностями гемодинамики. В зоне бифуркаций артерий интима испытывает удар от магистрального потока крови, здесь происходит некоторое замедление и разделение потока крови по артериальным ветвям. Магистральный поток крови отклоняется от прямолинейной траектории, образует завихрения, которые повреждают интиму, благоприятствуют формированию бляшек. Это дает основание предполагать, что атеросклеротическое поражение стенок артерий является, в известной мере, хроническим регенеративным процессом в ответ на хроническую травму интимы турбулентным и прямым током крови. Облитерирующий атеросклероз магистральных артерий нижних конечностей — наиболее частое заболевание периферических артерий, нередко возникающее на фоне таких неблагоприятных факторов, как гипертоническая болезнь, сахарный диабет, ожирение, курение. С момента появления первых клинических симптомов болезнь быстро прогрессирует. Процесс локализуется преимущественно в крупных сосудах (аорта, подвздошные артерии) или в артериях среднего калибра (бедренные, подколенные). Сужение и облитерация указанных артерий вызывают тяжелую ишемию конечностей. Брюшная аорта поражается обычно дистальнее почечных артерий. Примерно у 1/з больных поражается аорто-подвздошный (синдром Лери-ша), а у 2/3 больных — бедренно-подколенный сегменты. 18.7.2. Неспецифический аортоартериит Заболевание аутоиммунного генеза, относящееся к группе неспецифических воспалительных заболеваний, поражает аорту и ее крупные ветви. Синонимами неспецифического аортоартериита являются: болезнь отсутствия пульса, синдром Такаясу, синдром дуги аорты, артериит молодых женщин. Заболевание встречается чаще у женщин в возрасте до 30 лет. Патологоанатомическая картина. Морфологически неспецифический аортоартериит представляет собой системный хронический продуктивный процесс в стенке аорты и ее крупных ветвях, начинающийся с воспалительной инфильтрации адвентиции и медии. В среднем слое наблюдается картина продуктивного воспаления, гладкие мышцы и эластические волокна подвергаются деструкции. Вокруг сосуда возникает выраженный перипро-цесс за счет утолщения адвентиции и спаяния ее с окружающими тканями. Интима поражается вторично, в ней наблюдается реактивное утолщение, что влечет за собой резкое сужение или полное закрытие устья и просвета пораженных артерий, на поверхности интимы часто наблюдается отложение фибрина. Медия атрофируется и сдавливается широкой фиброзной инти-мой и муфтой утолщенной адвентиции. В поздних стадиях неспецифического аортоартериита могут появиться вторичные атеросклеротические изменения: облитерация, фиброз и кальциноз магистральных артерий. В этом случае даже гистологически бывает трудно отличить артериит от атероскле-ротического поражения сосудов. Патологический процесс у 70 % больных локализуется в дуге аорты и ее ветвях, у 30—40 % — в интерренальном сегменте брюшной аорты и почечных артериях. Процесс одинаково часто наблюдается в нисходящей грудной аорте и бифуркации брюшной аорты (18 %). У 10 % больных процесс локализуется в венечных артериях, у 9 % — в мезентериальных сосудах, у 5 % — в легочной артерии. При этом у одного и того же больного возможно поражение нескольких артерий. Поражение, как правило, носит сегментарный характер и ограничивается устьями и проксимальными отделами отходящих от аорты ветвей. Для заболевания характерно медленно прогрессирующее течение. Выделяют три стадии течения болезни: острую, подострую и хроническую. Заболевание начинается в детском или подростковом возрасте. У больных появляются слабость, утомляемость, субфебрилитет, потливость, похудание, боли в суставах, тахикардия, одышка, иногда кашель. В крови обнаруживают повышение СОЭ, лейкоцитоз, увеличение уровня у-глобули-нов, С-реактивного белка. Через несколько недель или месяцев заболевание приобретает подострое течение, а через 6—10 лет от его начала появляются симптомы поражения того или иного сосудистого бассейна. Вовлечение в патологический процесс дуги аорты и ее ветвей ведет к хронической ишемии мозга и верхних конечностей. Поражение мезентериальных артерий сопровождается ишемией органов пищеварения. При поражении бифуркации брюшной аорты и подвздошных артерий возникает ишемия нижних конечностей. При стенозе нисходящей аорты развивается ко-арктационный синдром, а при стенозе почечных артерий — синдром вазо-ренальной гипертензии. Заболевание может осложниться образованием аневризмы. Клиническая картина указанных синдромов описана в соответствующих разделах. 18.7.3. Облитерирующий тромбангиит (болезнь Винивартера — Бюргера) Синонимами заболевания являются: облитерирующий эндартериит, об-литерирующий эндокринно-вегетативный артериоз [Оппель В. А., 19281, спонтанная гангрена. Облитерирующий тромбангиит (эндартериит) представляет собой воспалительное хроническое, рецидивирующее, сегментарное, мультилокулярное заболевание неспецифического генеза, при котором поражаются стенки артерий мелкого и среднего калибров. Облитерирую- щий тромбангиит относится к аллергическим аутоиммунным заболеваниям. Для него характерно наличие в крови аутоантител и циркулирующих иммунных комплексов, что подтверждает аутоиммунный генез заболевания. Обнаруживаются также антифосфорные и антиэластиновые антитела и повышенное содержание иммуноглобулинов класса А и М. Наиболее часто заболевают молодые мужчины в возрасте до 40 лет. Развитию тромбангиита способствуют факторы, вызывающие стойкий спазм сосудов (курение, переохлаждение, повторные мелкие травмы). Длительно существующий спазм артерий и vasa vasorum ведет к хронической ишемии сосудистой стенки, вследствие чего наступают гиперплазия интимы, фиброз адвентиции и дегенеративные изменения собственного нервного аппарата сосудистой стенки. В поздней стадии развития болезни в стенках крупных сосудов часто обнаруживаются атеросклеротические изменения. На фоне измененной интимы образуется пристеночный тромб, происходит сужение и облитерация просвета сосуда, которая нередко заканчивается гангреной дистальной части конечности. В конечной стадии заболевания в зоне тромбоза происходит разрастание фиброзной ткани, отложение солей кальция. Если в начале заболевания поражаются преимущественно дистальные отделы сосудов нижних конечностей, в частности артерии голени и стопы, то впоследствии в патологический процесс вовлекаются и более крупные артерии (подколенная, бедренная, подвздошные). Заболевание может сочетаться с мигрирующим тромбофлебитом поверхностных вен. 18.7.4. Облитерирующие поражения ветвей дуги аорты Хроническое нарушение проходимости брахиоцефальных сосудов вызывает ишемию головного мозга и верхних конечностей. Этиология и патогенез. Наиболее частыми причинами поражения ветвей дуги аорты являются неспецифический аортоартериит и атеросклероз. При атеросклерозе наиболее часто поражается бифуркация общей сонной артерии, реже — устье брахиоцефального ствола, подключичной, позвоночной артерии. Неспецифический аортоартериит поражает ветви дуги аорты (общие сонные и подключичные артерии). Реже к нарушениям проходимости ветвей дуги аорты приводят экстравазальные компрессии: сдавление подключичной артерии высоко расположенным I ребром или добавочным шейным ребром, гипертрофированной передней лестничной или малой грудной мышцей, сдавление позвоночной артерии остеофитами при выраженном шейном остеохондрозе и др. Одной из причин нарушения проходимости брахиоцефальных артерий может быть их деформация — патологическая извитость и перегибы. При стенозе, сужающем 70—80 % просвета сосуда, уменьшается объемный кровоток и появляются турбулентные потоки. В постстенотических участках возникает замедление кровотока, благоприятствующее агрегации тромбоцитов в местах расположения атеросклеротических бляшек и формированию тромба. Отрыв частичек тромба приводит к микроэмболии сосудов головного мозга. Эмболия может возникать при закупорке сосудов мозга фрагментами разрушающейся вследствие изъязвления или кровоизлияния атеросклеротической бляшки. В патогенезе расстройств, связанных с нарушениями кровообращения, основная роль принадлежит ишемии участков головного мозга, которые снабжаются кровью из пораженной артерии. При поражении одной из четырех артерий головного мозга (внутренней сонной или позвоночной) кро- воснабжение соответствующих участков мозга компенсируется за счет ретроградного перетока крови по виллизиеву кругу и включения внечерепных коллатералей. Однако подобная перестройка кровотока иногда приводит к парадоксальному эффекту — ухудшению мозгового кровообращения. Так, например, при окклюзии сегмента подключичной артерии медиальнее от-хождения позвоночной артерии кровь в дистальный отрезок подключичной артерии и, следовательно, в верхнюю конечность начинает поступать из виллизиева круга мозга через позвоночную артерию, обедняя мозговой кровоток, особенно при физической нагрузке (подключично-позвоночный синдром обкрадывания). Позвоночная артерия становится как бы коллате-ралью для кровоснабжения верхней конечности на стороне поражения. Заболевания сосудов мозга. Около 80 % окклюзивных заболеваний ветвей дуги аорты, вызывающих нарушение артериального кровоснабжения мозга, обусловлены атеросклеротическим поражением. Реже встречается аортоар-териит (гигантоклеточный артериит — болезнь Такаясу), фиброзно-мышеч-ная дисплазия. Острые симптомы нарушения мозгового кровообращения могут возникать вследствие эмболии сосудов. Эмболия сосудов мозга часто бывает обусловлена атеросклерозом сонных артерий. При изъязвлении и разрушении атероматозной бляшки ее частицы (атероматозный детрит, мелкие сгустки крови, микрочастицы омертвевшей ткани) током крови переносятся в мелкие сосуды мозга и вызывают эмболию их, проявляющуюся ишемией соответствующего участка мозга и инсультом. Принято выделять 4 степени нарушения мозгового кровообращения: бессимптомную, преходящие нарушения (транзиторные ишемические атаки), хроническую сосудистую недостаточность, инсульт и его последствия. Бессимптомная стадия болезни проявляется лишь систолическим шумом над сонной или другими артериями. Инструментальное исследование (УЗИ, ангиография) позволяет выявить степень сужения артерии. При значительном сужении просвета показано оперативное лечение с целью профилактики инсульта — тяжелых, необратимых изменений в мозге. Больные с развившимся устойчивым инсультом после выздоровления тоже нуждаются в оперативном лечении, чтобы предотвратить повторение инсульта. Вертебробазилярная недостаточность возникает в результате микроэмболии или гипоперфузии позвоночных или базилярной артерий, проявляется скоропреходящими приступами расстройств чувствительности, неловкости движений и другими симптомами, которые могут быть двусторонними. Появление только одного из симптомов (головокружение, диплопия, дисфа-гия, нарушение равновесия) редко бывает вызвано вертебробазилярной недостаточностью, но если они одновременно возникают в определенном сочетании, то можно предположить ее наличие. Транзиторные ишемические атаки обычно обусловлены микроэмболией мелких ветвей мозговых сосудов, возникающей при изъязвлении и распаде атеросклеротических бляшек в сонных артериях. Неврологические симптомы зависят от места расположения эмбола в сосудистом русле мозга или сосудах глаз, размеров, структуры микроэмбола, его способности подвергнуться лизису, а также от степени закупорки сосуда и наличия коллатералей. Гипоперфузия, возникшая в результате микроэмболии, вызывает временное нарушение зрения и соответствующие неврологические симптомы. Острые нестабильные неврологические расстройства относятся к категории быстро нарастающих транзиторных эпизодов ишемии мозга, вызывающих легкий инсульт с постепенно убывающими симптомами. Эти пациенты нуждаются в неотложном лечении, чтобы предотвратить развитие стойкого ишемического инсульта. Больные с хронической сосудистой недостаточностью часто жалуются на головную боль, головокружение, звон в ушах, ухудшение памяти. У них бывают кратковременные приступы потери сознания, пошатывание при ходьбе, двоение в глазах. Иногда можно наблюдать заторможенность, снижение интеллекта, дизартрию, афазию, дисфо-нию. При объективном обследовании нередко выявляются слабость конвергенции, нистагм, изменения координации движений, расстройства чувствительности, кратковременные моно- и гемипарезы, односторонний синдром Бернара—Горнера. В зависимости от степени сосудистой недостаточности мозга указанные неврологические нарушения имеют преходящий либо постоянный характер. Нарушения зрения возникают при поражении как сонных, так и позвоночных артерий. Они варьируют от легкого снижения зрения до полной его потери. Нередки жалобы больных на наличие пелены, сетки перед глазами. Недостаточность кровоснабжения верхних конечностей проявляется их слабостью, повышенной утомляемостью, зябкостью. Выраженные ишеми-ческие расстройства появляются лишь при окклюзии дистальных сосудов руки. Пульсация артерий дистальнее места поражения сосуда, как правило, отсутствует или ослаблена. При поражении подключичной артерии артериальное давление на соответствующей руке снижается до 80—90 мм рт. ст., над стенозированными артериями слышен систолический шум. При стенозе бифуркации и внутренней сонной артерии он отчетливо определяется у угла нижней челюсти; при сужении брахиоцефального ствола — в правой надключичной ямке позади грудиноключичного сочленения. Степень нарушения кровоснабжения верхних конечностей можно определить пробой, напоминающей пробу, вызывающую перемежающуюся хромоту. В положении сидя больному предлагают поднять руки вверх и производить быстрое сжимание рук в кулак и разжимание. Отмечают время появления утомления рук и время появления болей. Симптом бывает положительным при стенозе подключичной артерии дистальнее и проксимальнее ответвления позвоночной артерии (синдром обкрадывания, при котором кровь в подключичную артерию поступает из виллизиева круга по позвоночной артерии). Сдавление подключичных сосудов и нервов (thoracic outlet syndrome). Синдром сдавления подключичных сосудов и нервов может быть вызван добавочным шейным ребром (синдром шейного ребра) или высоко расположенным I ребром (реберно-ключичный синдром), гипертрофированной передней лестничной мышцей и ее сухожилием (синдром передней лестничной мышцы), патологически измененной малой грудной мышцей (синдром Райта, или малой грудной мышцы). При перечисленных синдромах происходит компрессия как артерии, так и плечевого сплетения, поэтому клиническая картина складывается из сосудистых и неврологических нарушений. Больные обычно жалуются на боль, зябкость, парестезии, слабость мышц руки, нередко отмечают акроцианоз, отек кисти. Характерно, что при определенных положениях руки и головы усугубляются симптомы артериальной недостаточности. Это проявляется усилением боли и парестезии, появлением чувства тяжести в руке, резком ослаблении или исчезновении пульса на лучевой артерии. Так, у больных, страдающих синдромом передней лестничной мышцы и шейного ребра, наиболее значительное сдавление подключичной артерии и ухудшение кровоснабжения наступают при отведении поднятой и согнутой под прямым углом в локтевом суставе руки назад при одновременном резком повороте головы с поднятым подбородком
в противоположную сторону и удерживание ее в этой позиции (тест Адсона); у больных, страдающих реберно-ключич-ным синдромом, — при отведении руки кзади и книзу, а у больных с синдромом Райта — при поднимании и отведении больной руки, а также запрокидывании ее на затылок. Постоянная травматиза-ция артерии и нервов приводит к рубцо-вым изменениям вокруг этих анатомических образований и выраженным функциональным расстройствам. Симптомы болезни редко возникают в детском и подростковом возрасте. Даже шейное ребро не причиняет заметных расстройств у юношей. Это дает основание считать, что изменения во взаимоотношении структур между ключицей и верхней частью грудной клетки, развивающиеся постепенно, с возрастом являются основной причиной заболевания. Симптомы болезни вызываются не столько периодически возникающими расстройствами кровоснабжения верхней конечности, сколько транзиторным сдавлением одного или нескольких стволов плечевого сплетения. У ряда больных развиваются заметные трофические нарушения на пораженной стороне. Правильная оценка клинической картины, результатов проб с изменением положения конечности, инструментальные исследования позволяют провести дифференциальный диагноз указанных синдромов с болезнью Рейно. Среди неинвазивных методов исследования, используемых в диагностике поражений ветвей дуги аорты, наибольшей информативностью обладает ультразвуковая допплерография, при помощи которой определяют направление и скорость кровотока, наличие перетока из одного бассейна в другой. При дуплексном сканировании с помощью современных ультразвуковых приборов удается с большой точностью установить локализацию и протяженность патологических изменений, степень поражения артерий — окклюзия, стеноз, характер патологического процесса — атеросклероз, аорто-артериит (рис. 18.9). При планировании хирургических вмешательств выполняют панартериографию дуги аорты по Сельдингеру или селективную артериографию ее ветвей. Традиционную рентгеноконтрастную ангиографию можно заменить КТ- или МР-ангиографией. Дата добавления: 2015-01-18 | Просмотры: 924 | Нарушение авторских прав |
 тическая давящая повязка, в других — тампонада раны, пальцевое прижатие кровоточащей артерии, наложение жгута. Недопустимо оставлять жгут в течение 2 ч и более, так как это усугубляет тяжесть ишемии пораженной конечности. Его необходимо снимать ежечасно, а артерию при этом прижимать пальцем. В лечебном учреждении при необходимости должны быть проведены мероприятия, направленные на борьбу с кровопотерей (переливание крови и плазмозамещающих растворов), по показаниям назначают сердечные и обезболивающие средства, ингаляции кислорода. Если позволяют условия для хирургического вмешательства, но нет возможности наложить сосудистый шов, то иногда прибегают к временному соединению концов поврежденной артерии силиконовой трубкой для восстановления магистрального кровотока, после чего раненого срочно направляют в специализированное отделение для окончательного вмешательства на поврежденном сосуде.
тическая давящая повязка, в других — тампонада раны, пальцевое прижатие кровоточащей артерии, наложение жгута. Недопустимо оставлять жгут в течение 2 ч и более, так как это усугубляет тяжесть ишемии пораженной конечности. Его необходимо снимать ежечасно, а артерию при этом прижимать пальцем. В лечебном учреждении при необходимости должны быть проведены мероприятия, направленные на борьбу с кровопотерей (переливание крови и плазмозамещающих растворов), по показаниям назначают сердечные и обезболивающие средства, ингаляции кислорода. Если позволяют условия для хирургического вмешательства, но нет возможности наложить сосудистый шов, то иногда прибегают к временному соединению концов поврежденной артерии силиконовой трубкой для восстановления магистрального кровотока, после чего раненого срочно направляют в специализированное отделение для окончательного вмешательства на поврежденном сосуде.