|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Экстрофия мочевого пузыряЭкстрофия мочевого пузыря — сложный порок развития, при котором отсутствуют передняя стенка мочевого пузыря и предлежащий отдел брюшной стенки. Распознавание экстрофии мочевого пузыря не вызывает затруднений. Клиническая картина. Передняя брюшная стенка у новорожденного расщеплена в надлобковой области, где на поверхности лежит слизистая оболочка мочевого пузыря. Над мочевым пузырем виден сохранившийся пупочный остаток, иногда имеется небольшая грыжа пупочного канатика. Слизистая оболочка пузыря гиперемирована, складчата, при натуживании ребенка сильно выпячивается. Видны устья мочеточников, расположенные на возвышениях в нижней полуокружности слизистой оболочки. Расщелина распространяется на уретру и наружные половые органы. Лобковый симфиз не сформирован, расстояние между образующими его костями у новорожденного равно 3—4 см. У мальчиков под мочевым пузырем расположен расщепленный половой член, который всегда укорочен и подтянут кверху. У девочек имеется расщепление клитора и передней спайки половых губ. Влагалище растянуто и зияет. Анальное отверстие расположено очень близко к отверстию влагалища, нередко имеются слабость сфинктера прямой кишки и выпадение ее слизистой оболочки. Перед решением вопроса о лечении необходимо произвести ультразвуковое, рентгенологическое и функциональное обследование для определения степени порока развития. Нередко экстрофии мочевого пузыря сопутствуют аномалии почек и других органов. Лечение экстрофии мочевого пузыря должно быть только хирургическим. Все методы операции делят на две группы: отведение мочи в кишечник и реконструктивно-пластические вмешательства. Большинство хирургов считают оптимальным сроком для операции возраст до 1 года. Основные факторы, определяющие раннее хирургическое вмешательство: 1) отсутствие инфицирования верхних мочевых путей и воспаления слизистой оболочки мочевого пузыря; 2) пузырный эпителий не перерожден; 3) размер слизистой оболочки мочевого пузыря в дальнейшем уменьшается вследствие Рубцовых изменений; 4) сближение лобковых костей у новорожденного может быть достигнуто без предварительной остеотомии, 5) операция, произведенная в первые часы и дни жизни, надежно предохраняет от восходящей инфекции, 6) нормализация анатомических соотношений ведет к гармоничному развитию ребенка. Показаниями к реконструктивно-пластической операции является экстрофия мочевого пузыря 1 степени. Если при этом размеры органа не позволяют выполнить одномоментную пластику, то показано двухэтапное вмешательство — сигмоцистопластика Предоперационная подготовка проводится в течение нескольких дней или недель. Операцию проводят под эндотрахеальным наркозом и защитным переливанием крови.
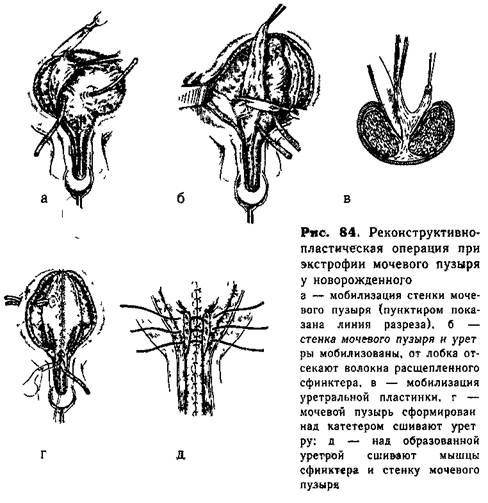
Техника операции. В оба устья мочеточников вводят тонкие полихлорвиниловые трубочки. Окаймляющий разрез производят по границе слизистой оболочки мочевого пузыря и продолжают его с обеих сторон расщепленной уретры (рис 84, а) Затем острым и тупым путем мобилизуют стенку мочевого пузыря. В области шейки последнего выделяют мышечный слой вместе со сфинктером, отсекая его от расщепленных лобковых костей (рис. 84, б). Уретральную пластинку широко освобождают от пещеристых тел так, чтобы уретра могла быть смещена на свое нормальное место (рис. 84, в). Стенку мочевого пузыря до шейки сшивают парамукозно тонкими кетгутовыми швами. Затем через отдельный прокол на правой боковой поверхности образованного пузыря в его полость вводят микроирригатор (рис. 84, г). На левом мочеточниковом катетере формируют уретру отдельными травматичными капроновыми выводными внутренними швами. На рану передней стенки мочевого пузыря накладывают еще два ряда кетгутовых швов. Над образованной уретрой в области шейки сшивают мобилизованные мышцы сфинктера и стенки пузыря, образуя наружный сфинктер (рис. 84, д.). Если катетер при легком потягивании свободно двигается по уретре, то следует наложить третий ряд отдельных капроновых швов на мышцы образованного сфинктера. Задние края пещеристых тел соединяют над сформированной уретрой редкими швами. Затем хирург сближает лобковые кости путем давления пальцами на боковые поверхности, таза новорожденного и сшивает лобковые кости двумя-тремя крепкими капроновыми нитями. Дефект тканей передней брюшной стенки над лобком закрывают апоневрозом и прямыми мышцами живота. Следующим рядом кетгутовых швов соединяют подкожную клетчатку и накладывают капроновые швы на кожу. Послеоперационное лечение. После операции проводят постоянное орошение мочевого пузыря раствором фурацилина. Необходим тщательный уход за швами, которые снимают не ранее 12—14-го Дня после операции. К этому времени удаляют катетер, а микроирригатор извлекают через 3 нед. Выводные швы отходят из уретры самостоятельно. Отделение мочи порциями обычно начинается спустя 5—7 дней после извлечения катетеров и закрытия мочевых свищей. При полноценном сфинктере вместимость мочевого пузыря быстро увеличивается. Дата добавления: 2015-02-02 | Просмотры: 923 | Нарушение авторских прав |