|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Додаток 1
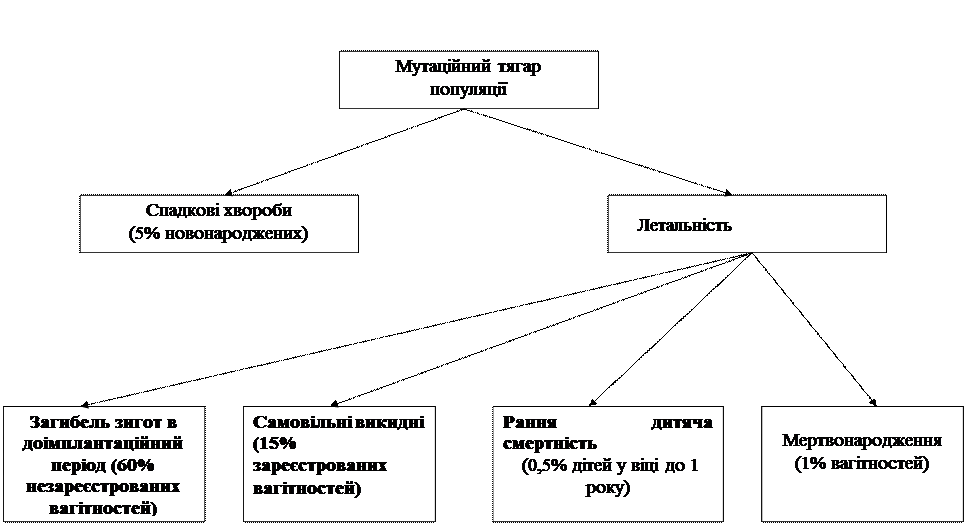
Успіхи сучасної медицини та клінічної генетики дали можливість розробити 3 рівні профілактики генетичних дефектів – первинний, вторинний і третинний. Первинний рівень профілактики дозволяє запобігти патологічному зачаттю і хворобі та спрямований на попередження вроджених дефектів. Первинна профілактика – це заходи для здорових людей, вони запобігають патології шляхом зменшення чи усунення факторів ризику. Вторинна профілактика (пренатальний рівень) – це заходи для усунення розгортання хвороби через ранню діагностику і лікування. Здійснюються ці заходи, в основному, в пренатальний період. Пренатальний діагноз дозволяє перервати вагітність чи проводити внутрішньоутробне лікування і тим самим запобігти народженню хворої дитини. Третинна профілактика – це заходи впливу на хворих людей: усунення ускладнень спадкових хвороб через адекватну реабілітацію і корекцію, що здійснюється після народження та запобігає ускладненням. Профілактика може бути здійснена на всіх рівнях онтогенезу. Рівні профілактики спадкової патології схематично відображені на мал.2. Динаміка змін екології сьогодні викликає обґрунтовану тревогу. Навколишнє середовище все більше наповнюється шкідливими факторами фізичної, хімічної та біологічної природи. На протязі останніх 50 років в багатьох регіонах підвищився рівень радіації. Хімічні речовини (понад 60000 найменувань) стали частиною продуктів харчування та відходами виробництва. В деяких містах, з розрахунку на 1 чоловіка, викидається в атмосферу до 1000 кг твердих осадків. Широкого розповсюдження набули віруси та мікроби. В результаті науково-технічного прогресу виникло якісно нове оточення людини на виробництві, в побуті і інших сферах життєдіяльності. В навколишньому середовищі з’явились фактори, яких не було раніше: радіоактивні сполуки, продукти хімічного та біологічного синтезу, синтетичні лікарські препарати, барвники, консерванти та ін. Вимушений постійний контакт з підвищеними концентраціями шкідливих агентів приводить до порушення нормального функціонування як організму в цілому, так і окремих органів, тканин, клітин. Наслідками цих процесів є зріст захворюваності, інвалідизації, смертності, зменшення середньої тривалості життя. Різноманітні порушення здоров’я подружжя, такі, як захворювання серцево-судинної системи, нирок, легенів, шлунково-кишкового тракту, нервової системи, аутоімунні захворювання, хронічні запальні процеси, носійство інфекційних агентів, гормональні порушення, патологічні зміни обміну речовин та ряд інших захворювань, з одного боку, викликають порушення тонкої рівноваги в організмі, а з іншого - потребують постійного прийому лікарських препаратів, які часто негативно впливають як на статеві клітини так і на плід. Ось чому міри, направлені на охорону навколишнього середовища та зміцнення соматичного та репродуктивного здоров’я подружжя мають дуже важливе значення для попередження вродженої та спадкової патології. Медико-генетичне консультування сім’ї перед настанням вагітності дає можливість правильно оцінити генетичну ситуацію в сім’ї, визначити ризик народження хворої дитини. В ході медико-генетичного консультування виявляються фактори ризику народження дитини з генетичною патологією. Ними можуть бути професійні та побутові фактори, обтяженість генетичного та акушерського анамнезу, хвороби та вік батьків, обтяженість родоводу генетичною, акушерського та соматичною патологією. Зачаття в весняно-зимовий період є фактором ризику самовільних викиднів та виникнення вроджених вад розвитку у плоду, тому вибір оптимального сезону для планування вагітності є важливим елементом в профілактиці спадкової патології. Об’єктивне, комплексне обстеження подружжя дозволяє встановити діагноз, провести адекватне лікування ще до настання вагітності, що гарантує найбільш сприятливі фізіологічні умови на період зачаття. Фактори ризику, що впливають на характер репродуктивних процесів родини. Сучасний період розвитку цивілізації характеризується високим темпом і об’ємом змін зовнішнього середовища і, водночас, ростом факторів індукованого мутагенезу. На сьогоднішній день досконало вивчені та об’єднані в групи фактори індукованого мутагенезу, до яких відносяться: 1. Променеві впливи: - гамма-промені; - рентгенівські промені; - швидкі нейтрони; - альфа-частинки.
• Охорона здоров'я в репродуктивному віці • Охорона навколишнього середовища
• Медико-генетичне консультування • Попередження патологічного зачаття
• Усі види пренатальної діагностики
• Рання діагностика захворювання • Лікування • Реабілітація • Охоронний режим
2. Лікарські препарати: - цитостатики; - антиметаболіти; - імунодепресанти; - противосудомні препарати; - психотропні препарати; - гормони; - суміші для наркозу; - протизапальні засоби (бутадіон, парацетамол, амідопірин) - бактерицидні, дезинфікуючі засоби. 3. Хімічні речовини: - синтетичні з'єднання (вінілхлорид, хлоропрен, стирол, епоксидні смоли) - органічні розчинники; - солі важких металів; - пестициди (дихлофос, диоксин, диматиф); - барвники для волосся; - косметичні добавки; - харчові барвники; - консерванти. 4. Паління (у курців встановлене підвищення частоти сестринських хроматидних обмінів, що залежить від числа викурених сигарет). 5. Алкоголь (слабка мутагенна дія). 6. Персистуючі вірусні інфекції (цитомегаловірус, герпесвірус, віруси краснухи, кору, паротиту, гепатиту та ін.). 7. Порушення соматичного статусу (цукровий діабет, захворювання щитовидної і паращитовидной залоз, надниркових залоз, фенілкетонурія, галактоземія та ін.). Природжені вади розвитку (ПВР), як ізольовані так і їх комплекси складають суттєву частку патології та причин загибелі внутрішньоутробних плодів та дітей раннього віку. За етіологічними факторами ПВР розділяють на дві групи. Окрім наведених причин значну роль у репродуктивних втратах сім’ї відіграють: відсутність планування вагітності та бідна охорона здоров'я. Ґрунтуючись на цій інформації ВОЗ склала декалог для профілактики вроджених дефектів: – будь-яка фертильна жінка може бути вагітною; – потрібно спробувати завершити комплектування своєї родини поки ти молодий; – здійснюй пренатальний контроль у встановленому порядку; – зроби вакцину проти краснухи до вагітності; – уникай медикаментів, за винятком строго необхідних; – пройди преконцепційну профілактику; – уникай алкогольних напоїв і місць паління; – їж добре і різноманітно, переважно фрукти й овочі; – спитай поради щодо ризику для вагітності на своїй звичайній роботі; – проконсультуйся у свого лікаря. Нами розроблений декалог у трохи іншому варіанті: – кожна жінка і кожен чоловік по досягненню полової зрілості можуть стати відповідно матір'ю і батьком; – вагітність повинна бути запланованою. Ефективні і безпечні засоби контрацепції потрібно використовувати аж до початку того менструального циклу, у який планується зачаття, тобто визначитися з рішенням про дитину потрібно за 3-4 місяці; – до планування зародження нового життя майбутні батьки повинні знати про захворювання у своїх родинах, про свій стан здоров'я. Для початку потрібно звернутися до терапевта, гінеколога, стоматолога. При необхідності – до інших фахівців; – час зустрічі двох статевих клітини батьків повинен вибиратися відповідно до ритму організму кожного, щоб жодна з кліток не спізнилася на побачення, тому що це загрожує їй швидким старінням; – зародження нового життя не варто планувати на зимово-весняні місяці, тому що статеві клітини в цей час ще по-зимовому малорухомі, і всі життєві процеси в них уповільнені; – алкоголь, паління, наркотики, віруси, інфекції – вороги майбутньої дитини, тому батьки повинні зробити над собою зусилля і позбутися шкідливих звичок і хвороб. Інфекції уражають дуже багатьох людей планети, частіше існують у неактивній формі. Під час вагітності інфекція може активізуватися і проникнути до дитини. Але його можна і потрібно вилікувати! За 2-3 місяці до зачаття потрібно уникати продуктів, що містять консерванти, барвники й іншу "хімію", а також відмовитися від перезимованої картоплі (наприкінці весни – на початку літа), тому що в ній багато шкідливих речовин; - розвиток дитини прямо залежить від наявності вітамінів в організмі матері. Майбутні батьки повинні приймати фолієву кислоту по 0,4 мг чи 400 мкг у добу за 2 місяці до вагітності. Після настання вагітності жінка повинна продовжити її прийом ще на 2 місяці. Фолієву кислоту можуть замінити мультивітаміни з фолієвою кислотою. Фолієва кислота чи вітамін В4 визнана Всесвітнім Медичним співтовариством як вітамін, що попереджає багато вад у плоду, серцево-судинні захворювання і рак товстої кишки; - коли наступила вагітність, батьки повинні усвідомити, що єдине важливе на світі – здоров'я майбутньої дитини. Тому, якщо в жінки є професійні шкідливості, їх потрібно позбавитися, помінявши характер роботи. Не рекомендується відвідування багатолюдних місць, переохолодження, перегрівання. Потрібно відмовитися від сауни. Необхідні прогулянки в парках і скверах, віддалених від автомагістралей; - вкрай важлива вакцинація від краснухи за 2-3 місяці до планованої вагітності. Усі противокраснушні вакцини нешкідливі, мають 95-100% ефективність, а створений імунітет зберігається більш 20 років. Ні в якому разі не можна робити щеплення під час вагітності;
- під час вагітності потрібно пройти ультразвукове дослідження (УЗД) плоду в 14-16 тижнів і в 24-25 тижнів у грамотного фахівця. Більше число досліджень можна проводити тільки за спеціальними показниками. Якщо в дитини будуть відзначені ознаки внутрішньоутробної інфекції чи порушення функції плаценти, необхідно пам'ятати, що вони виліковні і разом з лікарем прикласти всі зусилля для лікування ще не народженої дитини. Він високо оцінить Ваші старання і дзвінкий лемент сповістить про те, що дитина НАРОДИЛАСЯ ЗДОРОВОЮ. По тому, на якому рівні знаходиться профілактика, судять про "розвинені" і "нерозвинені" популяції. Для більшості країн характерна внутрішня гетерогенність по ступені розвиненості населення. Так, у такій недорозвиненій країні, як Уругвай, 50% жителів живуть в умовах як би розвиненої країни, у той час як в США живе 10% населення як би в недорозвиненій країні. У "розвинених" популяціях із усіх перерахованих факторів ризику залишаються недостатньо регульованими алкоголь і паління. У "нерозвинених" популяціях усі фактори ризику впливають на репродуктивну функцію родини. Сучасні профілактичні заходи спрямовані на те, щоб жодна дитина не народилася з дефектом, якому можна запобігти пренатально. За допомогою профілактичних методів можна виявити до 70% різних ПВР, що зустрічаються у половини всіх немовлят з аномаліями. Інша половина ПВР не візуалізується за допомогою УЗД, тому що носить вітальний характер, чи являє собою метаболічні порушення. Для того щоб виявити і цю частину ПВР, необхідне фінансування наукових досліджень, щоб розкрити причини і механізми порушення пренатального розвитку. Відповідальність за це лежить на батьках, лікарях і суспільстві. На здоров'я майбутньої дитини можуть уплинути: погане харчування, ожиріння, цукровий діабет, епілепсія, гіпертонія. Ці фактори ризику були встановлені завдяки проведенню генетичного моніторингу ПВР у багатьох країнах. Тому необхідний контроль за зазначеними захворюваннями за допомогою ранньої діагностики й адекватного лікування, тому що ці захворювання, так само як і їхнє лікування, можуть бути причиною вроджених дефектів. Нерідко буває важко визначити, що викликало дефект – захворювання чи метод його лікування. Встановлено, що коли уникати високого рівня глюкози в крові вагітної при цукровому діабеті, то це може запобігти всім вродженим вадам, обумовленим цукровим діабетом. Серед інфекційних захворювань матері, небезпечних для плоду: краснуха, токсоплазмоз, цитомегаловірус, вітряна віспа, сифіліс, герпес простий, парвовірус В15. Найбільшу небезпеку для плоду з цього списку представляють токсоплазмоз, цитомегаловірус і сифіліс. Токсоплазмозна первинна інфекція в першому триместрі вагітності може зашкодити ембріону. Первинне інфікування цитомегаловірусом і сифілісом приводить до ураження плоду в 40 і майже в 100% випадків відповідно. Вторинна інфекція також може інфікувати плід. Для того, щоб цього уникнути вагітні жінки повинні тестуватися на інфекційні агенти імунологічно щомісяця і при виявленні їх необхідно лікувати, щоб уникнути зараження плоду. Профілактика цитомегаловірусної інфекції можлива при тестуванні крові, що переливається. З метою запобігання вітряної віспи вагітним необхідно уникати скупчення людей. Краснуха – найбільш поширене тератогенне материнське захворювання, але попередити його патологічну дію на плід можна шляхом вакцинації, тому що існує ефективна вакцина. Для початку загальної вакцинації необхідно оцінити ступінь погрози краснухи в тій чи іншій популяції. В Іспанії завдяки щепленням до вагітності останній випадок краснухи був зареєстрований у 1985 році. У Південній Америці краснуха зустрічається і сьогодні. В Україні, швидше за все, краснуха має тенденцію до поширення. Усе вище сказане змушує вважати необхідними наступні основні програми профілактики вродженої та спадкової патології: – преконцепційна профілактика; – ультразвуковий скринінг вагітних жінок (2 рази протягом вагітності); – скринінг на вміст біохімічних маркерів спадкової патології в периферичній крові вагітних жінок з наступним цитогенетичним дослідженням і пренатальною діагностикою; – обстеження немовляти; – медико-генетичне консультування (включаючи перспективне) і пренатальна діагностика спадкових хвороб. Для проведення адекватного преконцепційного лікування необхідно дотримуватись наступного алгоритму обстеження та спостереження фахівців.
Дата добавления: 2015-02-05 | Просмотры: 854 | Нарушение авторских прав |