|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Медико-генетичне консультування та скринуючі програми
Медико-генетичне консультування - спеціалізований вид медичної допомоги - є найпоширенішим видом профілактики спадкових хвороб. Суть його полягає у визначенні прогнозу народження дитини зі спадковою патологією, поясненні ймовірності цієї події, що консультується, родині в ухваленні рішення про подальше дітородіння.
Термін "медико-генетична консультація" визначає два поняття: 1) консультація лікаря-генетика як лікарський висновок; 2) структурний підрозділ у якій-небудь ланці охорони здоров'я (при лікарні, при об'єднанні, поліклініці й ін.). Показаннями для медико-генетичного консультування є: 1) народження дитини з вродженими вадами розвитку; 2) установлена або підозрювана спадкова хвороба в родині в широкому змісті слова; 3) затримка фізичного розвитку, розумова відсталість у дитини; 4) повторні спонтанні аборти, викидні, мертвонародження; 5) близькородинні шлюби; 6) вплив підозрюваних на тератогенність або відомих тератогенів у перші 3 мес. вагітності; 7) неблагополучне протікання вагітності. У принципі кожна подружня пара повинна пройти медико-генетичне консультування до планування дітородіння (проспективно) і безумовно після народження хворої дитини (ретроспективно).
Функції лікаря-генетика Лікар-генетик виконує дві основні функції. По-перше, він допомагає колегам поставити діагноз, використовуючи при диференціальній діагностиці спеціальні генетичні методи, і, по-друге, визначає прогноз здоров'я майбутнього потомства (або вже народженого). При цьому завжди перед лікарем виникають лікарські, генетичні й деонтологічні проблеми; на різних етапах консультування переважають те одні, те інші. Медико-генетична консультація складається з 4 етапів: діагноз, прогноз, висновок, рада. При цьому необхідно відверте й доброзичливе спілкування лікаря-генетика з родиною хворого. Консультування завжди починається з уточнення діагнозу спадкової хвороби, оскільки точний діагноз є необхідною передумовою консультації. Лікар, перш ніж направити пацієнта в медико-генетичну консультацію, повинен за допомогою доступних йому методів максимально уточнити діагноз і визначити мету консультації. Необхідно ще застосування генеалогічного, цитогенетичного, біохімічних і інших спеціальних генетичних методів (наприклад, визначити зчеплення генів або використовувати молекулярно-генетичні методи й т.п.). У таких випадках пацієнта направляють на медико-генетичну консультацію та лікар-генетик допомагає лікареві в постановці діагнозу. При цьому може виникнути необхідність напрямку пацієнта або його родичів на додаткові дослідження. Лікар-генетик ставить перед іншими лікарями (невропатологом, ендокринологом, ортопедом, окулістом і ін.) конкретне завдання - і розпізнати симптоми передбачуваної спадкової хвороби в пацієнта або його родичів. Сам лікар-генетик не може бути настільки "універсальним" лікарем щоб у повному обсязі знати клінічну діагностику декількох тисяч спадкоємних хвороб. На першому етапі консультування перед лікарем-генетиком виникає багато сугубо генетичних завдань (генетична гетерогенність хвороби, успадкована або знову виникла мутація, середовищна або генетична обумовленість даного вродженого захворювання й т.д.), до рішення яких він підготовлений у процесі спеціалізації. В остаточному підсумку діагноз у медико-генетичній консультації уточнюється шляхом генетичного аналізу всіх отриманих відомостей, у тому числі (якщо це необхідно) аналізу даних про зчеплення генів або результатів дослідження культивованих кліток. Для проведення генетичного аналізу потрібно, щоб лікар-генетик був висококваліфікованим фахівцем в області медичної генетики. Після уточнення діагнозу визначають прогноз для потомства. Лікар-генетик формулює генетичне завдання, рішення якого ґрунтується або на теоретичних розрахунках з використанням методів генетичного аналізу й варіаційної статистики, або на емпіричних даних (таблиці емпіричного ризику). Звідси ясно, що звичайна медична підготовка лікаря загальної практики не дозволяє йому кваліфіковано зробити такий прогноз. Помилка лікаря при неправильному прогнозі для родини може бути фатальний: може повторно народитися важкохвора дитина. У тих випадках, коли застосовується пренатальна діагностика, знімається необхідність рішення генетичного завдання. У таких випадках не прогнозується народження дитини із хворобою, а діагностується захворювання в плода. Висновок медико-генетичного консультування та ради батькам як два останніх етапи можуть бути об'єднані. Письмовий висновок лікаря-генетика обов'язково для родини, тому члени можуть вернутися до обмірковування ситуації. Поряд із цим необхідно усно в доступній формі пояснити зміст генетичного ризику й допомогти родині прийняти рішення. Заключні етапи консультування вимагають найпильнішої уваги. Як би не вдосконалювалися методи розрахунку ризику (емпіричні або теоретичного), як би повно не впроваджувалися досягнення медичної генетики в роботу консультацій, не можна одержати бажаний ефект від консультування, якщо пацієнти неправильно зрозуміють пояснення лікаря-генетика. Тут ще може допомогти й контакт із сімейним лікарем, якому чоловіки особливо довіряють, тому дуже важлива погодженість дій сімейного (лікуючого) лікаря й лікаря-генетика. Спеціалізовані медико-генетичні консультації можуть бути організовані при великих спеціалізованих лікарнях, у яких лікар-генетик здобуває досвід консультування по спадкоємних хворобах одного профілю. У важких випадках з консультації загального профілю хворі повинні направлятися в спеціалізовану консультацію. Дві консультації - загального профілю й спеціалізовані - можуть функціонувати паралельно, не підмінюючи один одного й не перебуваючи в супідрядності. Ефективність медико-генетичних консультацій.
Метою генетичного консультування в загальнопопуляційному змісті є зниження вантажу патологічної спадковості, а ціль окремої консультації - це допомога родині в ухваленні правильного рішення. Отже, критерієм ефективності для медико-генетичного консультування в широкому змісті служить зміна частоти патологічних генів, а окремої консультації - зміна поводження подружжя, що звертаються в консультацію з питань дітородіння. При широкому впровадженні медико-генетичного консультування може бути досягнуте деяке зменшення частоти спадкових хвороб, а також смертності (особливо дитячій). Головний же підсумок медико-генетичного консультування - моральний для тих родин, у яких не народилися хворі діти або в які народилися здорові діти. Розрахунки показують, що з кожних 100 проконсультованих родин в 3-5 родинах не народжуються хворі діти (без консультації вони б народилися), незважаючи на те, що 25-30% проконсультованих не діють за порадою лікаря-генетика. Якби лікуючі (або сімейні) лікарі допомогли подружжю додержуватися таких рекомендацій, то ефективність медико-генетичного консультування була б ще більше. Популяційні ефекти медико-генетичного консультування виражаються в зміні частоти патологічних алелей. Цей показник зміниться мало, тому що основний внесок у частоту генів у популяціях вносять гетерозиготні носії, а частота останніх у результаті консультування практично не зміниться. Якщо консультуємі будуть додержуватися рад лікаря-генетика, то зменшиться тільки кількість гомозиготних носіїв. Зниження частоти важких домінантних хвороб у популяціях у результаті медико-генетичного консультування не буде істотним, тому що 80-90% з них виникли в результаті нових мутацій. ГЕНЕТИЧНИЙ СКРИНИНГ НЕМОВЛЯТИ
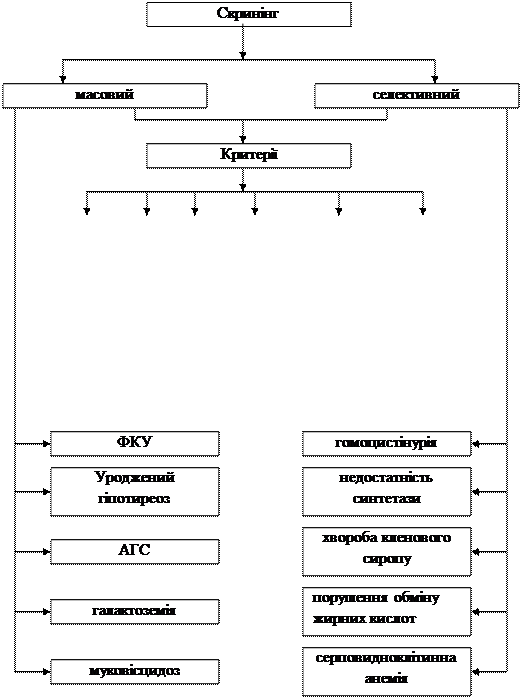
Проблеми доклінічної діагностики захворювання тісно пов'язані з необхідністю розробки профілактичних заходів. До теперішнього часу описане близько 600 нозологічних форм спадкових захворювань, але тільки 50 з них можуть бути практично виявлені в немовлят. Найбільш перспективними в ранньої діагностики спадкових хвороб обміну є скринінгові або скринуючі програми. Мети скринуючих програм: Основна - постановка діагнозу в найбільш ранній строк,призначення лікування для попередження розвитку захворювання. Первинна - виявлення пацієнта зі спадковою патологією. Сучасні скринуючи програми підрозділяються на масові й селективні. Масовий скринінг - виявлення спадкових хвороб обміну (НБО) шляхом масового обстеження дитячих контингентів, в основному немовлят, незалежно від їхнього здоров'я. Селективний скринінг - виявлення НБО у певного контингенту хворих, наприклад, у дітей із затримкою психічного розвитку, судорогами, патологією слуху, зору, кістякових аномалій і т.п. Як правило, при проведенні селективного скринінга мова йде про раннє нерозпізнаних уроджених і спадкових захворюваннях - недиференційованої патології. При організації скринінга необхідно враховувати вимоги ВОЗ: · обстеження проводиться на захворювання дитини, які розвиваються поступово й у маніфестній стадії робить його інвалідом; при цьому є перевірені методи попередження формування патологічного фенотипу. · тип спадкування хвороби і її патогенез повинен бути чітко встановлений для родини - доступна медико-генетична консультація. · методи скринінга, з діагнозу, превентивного лікування повинні бути доступними для практичної охорони здоров'я. · хибно-позитивні результати методів скринінга повинні бути рідкими, хибно-негативні - виключені. · вартість програм масового скринінга не повинна перевищувати витрат на зміст і лікування дітей, що стали інвалідами через дане захворювання (коефіцієнт "вартість-ефективність" програми не повинен перевищувати 1). · права родини й самої дитини, у якого виявлене спадкове (уроджене) захворювання, повинні бути захищені (повна інформація батьків про скринінг- програму, право на відмову від обстеження, збереження лікарської таємниці).
Ефективність скринуючої програми (методична, клінічна, профілактична, економічна, соціальна) повинна оцінюватися за кінцевим результатом, тобто діти, що одержали ранній прогноз, повинні мати переваги в строках виживаності, здоров'я, фізичного розвитку, становленні соціальних і емоційних функцій. Граф логічної структури "Медико-генетичне консультування (МГК)"
Граф логічної структури "Скринуючі програми''
Дата добавления: 2015-02-05 | Просмотры: 1259 | Нарушение авторских прав |