|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Трепетание и фибрилляция желудочковТрепетание желудочков (ТЖ)– это частое (до 200–300 в мин) и ритмичное их возбуждение и сокращение. Фибрилляция (мерцание) желудочков (ФЖ) — столь же частое (до 200–500 в мин), но беспорядочное, нерегулярное возбуждение и сокращение отдельных мышечных волокон, ведущее к прекращению систолы желудочков (асистолии желудочков). Трепетание и фибрилляция желудочков, желудочковая асистолия могут возникнуть при любом тяжелом заболевании сердца (чаще в острой фазе инфаркта миокарда), при тромбоэмболии легочной артерии, при передозировке сердечных гликозидов, противоаритмических средств, при злектротравме, наркозе, при внутрисердечных манипуляциях, при тяжелых общих метаболических нарушениях. Симптомы - внезапное прекращение кровообращения, картина клинической смерти: отсутствие пульса, сердечных тонов, сознания, хриплое агональное дыхание, иногда судороги, расширение зрачков (начинается через 45 с после прекращения кровообращения). Дифференцировать желудочковую пароксизмальную тахикардию, фибрилляцию желудочков и асистолию возможно по ЭКГ (практически - при злектрокардиоскопии). Фибрилляция желудочков желудочков гемодинамически неэффективна.
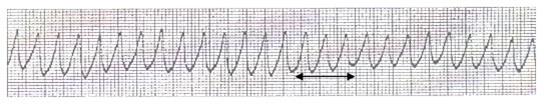
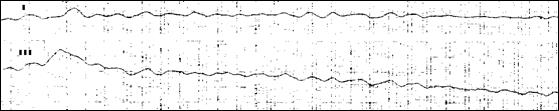
Рис. 11. Трепетание желудочков с ЧСС 200 в мин. При мерцании(фибрилляции) желудочков ЭКГ имеет вид нерегулярных беспорядочных волн (200-300/мин) различной формы и величины. Крупноволновое фибрилляция (2-3 мВ) более обратима при адекватном лечении, мелковолновое указывает на глубокую гипоксию миокарда. При трепетании желудочков ЭКГ сходна с ЭКГ при желудочковой тахикардии, но ритм чаще. Рис. 12. Мелковолновая фибрилляция желудочков. Некоторое вспомогательное диагностическое значение имеет предшествующая аритмия: ранние политопные желудочковые экстрасистолы и желудочковая тахикардия чаще предшествуют мерцанию и трепетанию желудочков, нарастающая блокада - асистолии. Синдром преждевременного возбуждения желудочков (Вольфа - Паркинсона - Уайта) - электрокардиографический синдром с укорочением интервала Р- Q и расширением комплекса QRS за счет начальной так называемой дельта - волны. Синдром может быть стойким или преходящим. В его основе лежит врожденная особенность проводящей системы (наличие дополнительных проводящих путей). Синдром может обнаружиться уже при рождении или проявляется позже, диагноз ставится только по ЭКГ. В некоторых отведениях возможна регистрация зубца Q, изменений S - Т, что иногда ведет к ошибочной диагностике ишемической болезни сердца, инфаркта миокарда, гипертрофии желудочков. Приблизительно у половины больных наблюдаются различной частоты и продолжительности пароксизмы наджелудочковой тахикардии, реже – фибрилляции предсердий (изредка с очень частым желудочковым ритмом - около 200 в 1 мин). Синдром может случайно сочетаться с любым заболеванием сердца. Лечение аритмий всегда включает лечение основного заболевания и собственно противоаритмические мероприятия. Лечение синусовой тахикардии должно быть направлено на основное заболевание. При тахикардии, обусловленной тиреотоксикозом, вспомогательное значение имеет применение бета-адреноблокаторов. При синусовой тахикардии, связанной с нейроциркуляторной дистонией, могут быть полезны седативные средства, бета-адреноблокаторы (в малых дозах); верапамил: при тахикардии, обусловленной сердечной недостаточностью, назначают сердечные гликозиды. Лечение чаще всего встречающейся АВ узловой реципрокной тахикардии начинают с вагусных воздействий: массажа зоны каротидного синуса, пробы Вальсальвы и других способов. Медикаментозное лечение начинают с в/в введения АТФ (аденозин), преимущества которого состоят в коротком периоде полураспада (Т1/2 – 7 мин), что позволяет в случае необходимости сразу после АТФ использовать любые другие препараты. АТФ помогает в топической диагностике тахикардии: урежает предсердную, часто купирует узловую и не влияет на ЧСС при желудочковой тахикардии. Высокоэффективен у таких больных и верапамил. С помощью верапамила и АТФ можно купироватъ до 90% узловых тахикардий. У больных с сердечной недостаточностью можно использовать дигоксин для снятия пароксизма узловой тахикардии. Далее могут быть использованы новокаинамид, соталол или пропафенон. Редко требуется электрокардиоверсия. При нетяжелых пароксизмах профилактика не проводится или применяются только β-адреноблокаторы. При симптоматических рецидивирующих пароксизмах показано ЭФИ с последующей эндокардиальной катетерной деструкцией медленного АВ пути. При предсердной тахикардии может быть эффективен соталол, новокаинамид, иногда β-адреноблокаторы. Экстренное купирование возможно с помощью высокочастотной чреспищеводной ЭКС или электрокардиоверсии. Для предупреждения тяжелых приступов можно рекомендовать препараты III класса: соталол и амиодарон, и катетерную деструкцию аритмогенной зоны. Изучается эффективность предсердных дефибрилляторов. Сложно лечение хаотической предсердной тахикардии, возможен успех при применении верапамила и препаратов III класса, электрокардиоверсия неэффективна. Лечение синдрома WPW в отсутствие пароксизмальных аритмий не требуется, следует избегать воздействий, которые могут их спровоцировать (например, алкоголя). Лекарственное лечение и профилактику пароксизмов тахикардии проводят в основном так же, как при пароксизмальной наджелудочковой тахикардии другой природы. Необходимо помнить, что при синдроме WPW приступ НЖТ иногда трансформируется в ФП, которая может протекать с тахисистолией желудочков от 200 до 300 в 1 мин. Поэтому больным с синдромом WPW и НЖТ нежелательно назначение дигоксина и верапамила, т.к. они улучшают проведение по дополнительному пути. Средством выбора в купировании пароксизма у таких больных должны быть препараты, замедляющие проведение по дополнительному пути (новокаинамид), или по основному и дополнительному (соталол, амиодарон). Излечивает таких больных катетерная деструкция дополнительного пути. Для купирования и профилактики ФП используются 7 основных лекарственных препаратов: хинидин, новокаинамид и дизопирамид из IA класса, флекаинид и пропафенон из IC класса и 2 препарата III класса: соталол и амиодарон. По антиаритмической эффективности эти препараты мало различаются. На поддерживающей терапии этими препаратами 50-60% больных сохраняют синусовый ритм около 1 года. При применении препаратов IА класса - хинидина, новокаинамида и дизопирамида - необходимо учитывать их ваголитический эффект и улучшение атриовентриркулярной (АВ) проводимости, что может увеличить тахисистолию желудочков при ФП. Поэтому перед их назначением необходимо использование средств, замедляющих АВ-проводимость: дигоксина, верапамила или β-адреноблокаторов. Наибольший риск для таких проаритмий представляют больные с гипертрофией или дисфункцией левого желудочка, гипокалиемией и предшествующим удлинением интервала QT. Учитывая, что указанные осложнения возникают чаще после восстановления синусового ритма, рекомендуется больных с ФП и факторами риска госпитализировать и наблюдать в стационаре 24-48 часов после кардиоверсии. Проаритмии относительно редко бывают у больных без заболевания сердца, и таких пациентов с первичной ФП можно начинать лечить в амбулаторных условиях. Первые мероприятия при приступе ФП зависят от тяжести приступа и от основного заболевания. Во всех случаях пароксизмальной ФП при нарастании сердечной недостаточности или падении АДс <90 мм рт.ст. показана электрокардиоверсия, а при невозможности ее проведения вводят дигоксин. В остальных случаях, учитывая прекращение 50% приступов в течение 24-48 часов, лечение начинают с замедления АВ проведения с помощью b-адреноблокаторов, верапамила или дигоксина. Затем, если приступ не проходит, назначают собственно купирующий препарат. При ИБС препаратом выбора может быть соталол, а при неэффективности его – кордарон. От препаратов IА и IC классов следует воздерживаться при ИБС. На фоне гипертонической болезни лучше начинать терапию с препаратов IC класса (например, пропафенона), которые не увеличивают Q-T и не могут вызван torsade de pointes, несмотря на наличие фактора риска: гипертрофии левого желудочка. Препаратами II линии могут быть средства III класса. У больных с сердечной недостаточностью предпочтение отдается кордарону, при умеренной сердечной недостаточности можно назначить соталол, т.к. его отрицательное инотропное действие небольшое. У больных с ФП и синдромом WPW противопоказаны дигиталис и верапамил, которые могут увеличить проведение по дополнительному пути, что увеличит тахисистолию желудочков. Средством выбора может быть новокаинамид, соталол и амиодарон, а при тяжелой тахикардии и появлении сердечной недостаточности - электрокардиоверсия. Опасно использование антиаритмических препаратов при СССУ из-за угнетения функции синусового узла и посттахикардиальной асистолии. На фоне тиреотоксикоза лечение ФП начинают с β-адреноблокаторов. При идиопатической форме ФП в отсутствие явных структурных изменений в миокарде менее вероятны аритмогенные эффекты лекарств. Поэтому после урежения числа желудочковых сокращений можно использовать препараты IА (новокаинамид) и IC классов (пропафенон и флекаинид). У больных с вагусной формой ФП предпочтение отдают дизопирамиду, а при адренергической – соталолу или "чистым" b-адреноблокаторам. Даже при затяжных приступах при первичной ФП тромбоз в предсердиях маловероятен. И если это доказано чреспищеводной ЭхоКГ, то лечение проводится без антикоагулянтов. При постоянной форме ФП возможны две тактики: восстановление синусового ритма или регулирование числа желудочковых сокращений на фоне сохраняющейся ФП. Восстановление синусового ритма желательно всем больным, но особенно показано тем, у которых на фоне ФП развивается сердечная недостаточность. Противопоказанием к восстановлению синусового ритма служит наличие у больного синдрома слабости синусового узла, брадисистолическая форма ФП, диаметр левого предсердия >4,5 см по данным ЭхоКГ и давность ФП более 1 года. При больших размерах левого предсердия и большой давности ФП мала вероятность длительного удержания синусового ритма. Необходимо учитывать временные противопоказания для восстановления синусового ритма: активность ревматизма, тиреотоксикоз, время перед операцией и 3 месяца после операции на сердце и некоторые другие. Не рекомендуется восстановление синусового ритма при нормосистолической форме ФП без сердечной недостаточности, у пожилых пациентов и при резистентных формах. В процессе подготовки к кардиоверсии при постоянной форме ФП необходимо провести эффективную анитикоагуляцию (варфарин) в течение 3 недель со снижением протромбинового индекса до 50-60%. Лечение сердечной недостаточности проводят по обычной схеме с использованием только в/в вводимых сердечных гликозидов и отменяют их за 2 дня до электрокардиоверсии. Также показано насыщение препаратами калия. После трехнедельной антикоагулянтной подготовки возможно назначение антиаритмического препарата, который в дальнейшем будет использоваться для профилактики рецидива ФП, а в момент ЭИТ может уменьшить необходимую для восстановления синусового ритма энергию разряда. Кардиоверсия может быть электрической (ЭИТ разрядом от 100 до 300 Джоулей) или медикаментозной. Если синусовый ритм не восстанавливают, то проводится регулирование числа желудочковых сокращений (ЧСЖ), профилактика системных тромбоэмболии и лечение сердечной недостаточности. При тахисистолических формах назначают сердечные гликозиды в комбинации с верапамилом или b-адреноблокаторами для контроля ЧСЖ в покое и при нагрузке. Трепетание предсердий чаще бывает тахисистолическим, и оно более резистентно к медикаментозной терапии. I тип ТП (с ЧСП <340 в 1 мин) может быть купирован чреспищеводной ЭКС. По показаниям (аналогично ФП) может быть проведена электрокардиоверсии. В остальных случаях лечение начинают с применения сердечных гликозидов, которые могут уредить ритм желудочков или перевести ТП в ФП. Если в это время отменить гликозиды, может восстановиться синусовый ритм. Если этого не происходит, я ритм желудочков не урежается, к терапии могут быть добавлены b-адреноблокаторы или верапамил, а затем препараты I или III классов в зависимости от основного заболевания. При длительности приступа ФП или ТП более 48 часов начинают антикоагулянтную терапию и ведут больного как с постоянной формой. При тяжелых симптоматических пароксизмах ФП может быть показано более радикальное лечение и профилактика, для чего применяется эндокардиальная радиочастотная катетерная абляция АВ соединения с последующей постоянной двухкамерной ЭКС. По поводу ТП предпринимается катетерная абляция петли макро-re-entry в предсердиях. Для купирования редких, но тяжелых приступов ФП может помочь имплантация сердечного, предсердного дефибриллятора. Предупреждение приступов ФП при синдроме WPW проводится посредством категорией абляции дополнительных путей проведения. У больных с постоянной тахисистолической формой ФП, резистентной к медикаментозному лечению, применяют катетерную модификацию АВ соединения, в результате чего замедляется АВ проведение. При неудаче этой процедуры выполняется абляция АВ соединения с последующей постоянной желулочковой ЭКС. Если развитие брадисистолической формы ФП сопровождается сердечной недостаточностью, то показана учащающая желудочковая ЭКС. Дата добавления: 2015-11-26 | Просмотры: 727 | Нарушение авторских прав |