|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Нижние границы легкихЛиния тела Справа Слева Среднеключичная VI ребро Образует выемку для сердца, Отходит от грудины на высоте VI ребра и круто спускается книзу Передняя подмышечная VII «VII ребро Средняя «VIII-IX ребро VII-IX ребро Задняя «IX «IX « Лопаточная X «X « Паравертебральная На уровне остистого отростка XI грудного позвонка
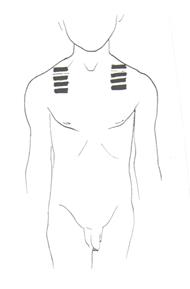
У старших детей определяют подвижность легочного края. Для этого с помощью перкуссии находят нижнюю границу легких по средней подмышечной или задней подмышечной линии. Затем просят больного глубоко вдохнуть и задержать дыхание, определяя при этом расположение нижнего края легкого (отметку производят по той стороне пальца, которая обращена к ясному перкуторному звуку). Таким же образом определяют нижнюю границу легкого на выдохе, для чего просят больного выдохнуть и задержать дыхание. Сравнительная перкуссия. При ее проведении сравнивают анатомически одинаково расположенные участки легких с правой и с левой стороны: спереди над и под ключицами, с боков по подмышечным линиям, сзади – по лопаточным и паравертебральным линиям (перкуссия проводится перекрестно) (рис. 6, 7, 8). Палец-плессиметр во всех участках легких, кроме межлопаточной области располагается по межреберьям. В межлопаточной области палец-плессиметр располагается параллельно позвоночнику.
При перкуссии легких возможны следуюшие звуки: ясный звук здорового легкого, содержащего воздух; глухой звук с различными оттенками от приглушенного до абсолютно глухого (бедренного); тимпанический звук (более высокий, чем звук над здоровыми легкими), приближающийся к перкуторному тону брюшной полости над петлями кишечника. При помощи перкуссии можно определить интраторакальные лимфатические узлы. Для этого служит ряд симптомов. Симптом Кораньи. Проводится непосредственная перкуссия по остистым отросткам, начиная с 7-8 грудных позвонков снизу вверх. В норме получается притупление перкуторного звука на втором грудном позвонке у маленьких детей и на 4 грудном позвонке у старших детей. В этом случае симптом Кораньи считается отрицательным. В случае наличия притупления ниже указанных позвонков симптом считается положительным. Положительный симптом Кораньи говорит об увеличении бифуркационных или трахеальных лимфоузлов. Симптом чаши Философова. Проводится громкая перкуссия в первом и втором межреберьях с обеих сторон по направлению к грудине (палец-плессиметр располагается параллельно грудине). В норме притупление отмечается на грудине, в этом случае симптом считается отрицательным. В случае наличия притупления оступя от грудины – положительным, что характерно для увеличения паратрахеальных лимфоузлов. Симптом Аркавина. Проводится перкуссия по передним подмышечным линиям снизу вверх по направлению к подмышечным впадинам. В норме укорочения не наблюдается (симптом отрицательный). В случае увеличения лимфоузлов корня легкого отмечается укорочение перкуторного звука и симптом считается положительным (необходимо помнить, что если палец-плессиметр будет наложен на край грудной мышцы, мы получим притупление перкуторного звука, что может быть ошибочно расценено как положительный симптом Аркавина). Аускультация. При проведении аускультации положение выслушиваемого ребенка такое же, как и при перкуссии. Выслушивают симметричные участки обоих легких: верхушки, передние поверхности легких, боковые отделы, подмышечные впадины, задние отделы легких над лопатками, между лопатками, под лопатками, паравертебральные. При аускультации прежде всего необходимо определить характер дыхания. Различают: а) везикулярное (при этом выдох составляет одну треть вдоха); б)везикулярное дыхание с удлинненным выдохом или жесткое дыхание – выдох составляет более половины вдоха или равен ему; в) бронхиальное дыхание – в этом случае выдох прослушивается длительнее вдоха. При оценке характера дыхания обращают внимание и на тембровое отличие в звуковых феноменах. Кроме того, необходимо отметить и звучность дыхания – различают: обычное, усиленное, и ослабленное дыхание. У детей до 6 месяцев прослушивается несколько ослабленное дыхание, от 6 месяцев до 3-х лет – пуэрильное (усиленное везикулярное с удлинненным выдохом). Как по механизму возникновения, так и по звуковой характеристике пуэрильное дыхание приближается к жесткому. Для отличия пуэрильного дыхания, свойственного здоровым детям, от жесткого, возникающего при заболеваниях бронхолегочного аппарата, следует обращать внимание на его распространенность (жесткое дыхание чаще выслушивается на отдельных участках легких, пуэрильное – равномерно над всей поверхностью) и сопутствующую ему другую симптоматику. У детей старше 3-х лет дыхание постепенно приобретает характер везикулярного. Аускультацией можно выявить бронхофонию – проведение звуковой волны с бронхов на грудную клетку. Усиленное проведение звука чаще всего связано с уплотнением легочной ткани. Для выявления бронхофонии в качестве исходной точки используют правое межлопаточное пространство (проекция правого бронха), после выслушивания в этой точке фонендоскоп быстро переносят в другие отделы легких. Выслушивание проводится во время произнесения ребенком слов “кис-кис”, “раз-два-три” или крика (у маленьких детей). Выслушивание звука такой же силы как в правом межлопаточном пространстве и других отделах легких позволяет говорить о положительном симптоме бронхофонии. Для характеристики функционального состояния легких у детей используются пробы с задержкой дыхания на вдохе (проба Штанге) и на выдохе (проба Генча). Испытуемый в сидячем положении задерживает дыхание, зажав нос. Исследование пробы Генча проводится после трех глубоких вдохов. Длительность задержки дыхания у здоровых детей составляет в возрасте 6 лет – 16 сек., 7 лет – 26 сек., 8 лет – 32 сек., 9 лет – 34 сек., 10 лет – 37 сек., 11 лет – 39 сек., 12 лет – 42 сек.
Вопросы для самоконтроля: 1. Какие признаки дыхательной недостаточности можно выявить у детей? 2. Чему равна частота дыханий в одну минуту у ребенка 5 лет? 3. Каково нормальное соотношение между частотой пульса и дыхания у ребенка 6 месяцев? 4. Укажите высоту стояния верхушек легких у детей школьного возраста? 5. Что такое симптом Кораньи? 6. Какой характер дыхания называется пуэрильным? 7. Укажите норму пробы Генча для ребенка 9 лет. Дата добавления: 2015-12-15 | Просмотры: 844 | Нарушение авторских прав |