|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
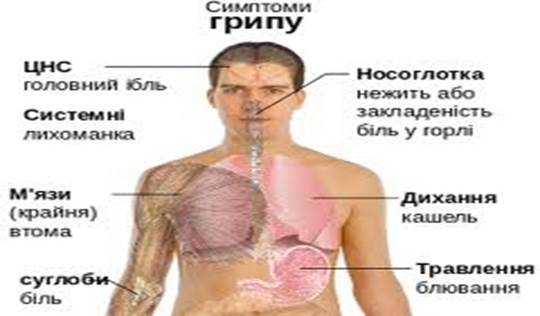
Грип та інші гострі респіраторні хворобиГрип – гострий вірусний антропоноз, що уражає верхні дихальні шляхи, супроводжуються інтенсивною інтоксикацією й катаральними явищами та схильний до епідемічного поширення. Крім грипу, до гострих респіраторних хвороб (ГРХ) належать парагрип; риновірусна, респіраторно-синцитійна, аденовірусна інфекція та багато інших. У повсякденній практиці їх не диференціюють і звуть ГРХ. Етіологія. Вірус грипу має РНК і за антигенною будовою ділиться на три типи – А, В і С. Особливістю вірусу А є його велика антигенна мінливість. Вірус грипу В менш мінливий, ніж А. Вірус С стабільний. Збудники аденовірусної інфекції містять ДНК, а парагрипозної, риновірусної і респіраторно-синцитійної інфекцій – РНК. Згадані збудники мало стійкі до дії світлових і ультрафіолетових променів, дезінфікуючих речовин, підвищеної температури, однак добре зберігаються при низьких температурах. Джерело збудника. Основне джерело при грипі – хвора людина, яка є заразною протягом усього періоду хвороби (до 5-7 днів), рідше – в реконвалесценції. Важливе значення мають також особи із стертим і безсимптомним (здорове носійство) перебігом грипу. Не виключається й роль тварин і птахів як допоміжного джерела. При інших ГРХ джерелом збудника є хвора людина та носії, носійство аденовірусів після перенесеного захворювання може тривати до двох місяців. Особливо важливе значення мають хворі з легким перебігом грипу та інших ГРХ, котрі продовжують вести активний спосіб життя. Механізм і шляхи передачі. Усі ГРХ характеризуються краплинним механізмом передачі. Уражуючи слизову оболонку верхніх дихальних шляхів, віруси спричиняють катаральні явища, кашель і чхання, що призводить до масивного попадання вірусів у повітря. Проте, невисока їх стійкість зумовлює поширення збудників лише у межах помешкання, де перебуває хвора людина чи носій, та обмежує роль пилового шляху передачі. Попри домінуючий краплинний механізм при аденовірусній інфекції можливий фекально-оральний механізм через посередництво харчових продуктів і предметів побуту. Захворювання може спричинити й занесення збудників на кон’юнктиву забрудненими руками. Прояви епідемічного процесу. Епідемічний процес при грипі різко інтенсифікується завдяки швидкому і масовому переміщенню людей, а також великим їх скупченням. Вважається, що швидкість поширення інфекції дорівнює швидкості транспорту, на якому пересувається заражена людина, тому за нинішніх умов збудники грипу (а також інших ГРХ) здатні розповсюдитися у більшості країн протягом декількох місяців. Ізоляція хворих суттєвої протиепідемічної ролі відіграти не може, позаяк здійснити це на початку захворювання неможливо через масове захворювання людей, до того ж у багатьох інфекційний процес перебігає безсимптомно. Цими особливостями грипу, а також короткотривалим імунітетом після перенесеної хвороби пояснюється схильність його до епідемічного (пандемічного) поширення і 2-3-річна періодичність епідемій, які виникають частіше у холодну пору року. На початку епідемії найчастіше уражаються діти та літні люди. Епідемічне і пандемічне поширення грипу зумовлюють лише віруси типу А. Захворюваність, спричинена вірусом В, підвищується на спаді епідемії грипу А. Вірус грипу С спричиняє спорадичні захворювання. Епідемії грипу тривають 2-3 тижні і на зміну їм приходять кількарічна спорадична захворюваність. При парагрипі, риновірусній і респіраторно-синцитійній інфекції можливі невеликі спалахи, частіше у дитячих закладах у холодну пору року. Аденовірусна інфекція реєструється у вигляді спорадичних захворювань і обмежених спалахів, як правило, у тісних колективах (казарми, дитячі дошкільні заклади, будинки перестарілих). Для таких спалахів характерний повільний початок і тривалий перебіг, причому хворіє від 30 до 100 % членів колективу. Основні напрямки епідеміологічного обстеження. Діагностувати грип у період спалаху неважко, однак у міжепідемічний період підтвердити діагноз можна лише на підставі вірусологічних і серологічних досліджень. Крім цього, з’ясовують контакт хворого з іншими особами., що могло слугувати причиною зараження. У ряді міст України функціонують опорні лабораторії, які визначають рівень захворюваності та встановлюють циркуляцію нових варіантів вірусу грипу. Такі дані дозволяють оцінити сприйнятливість населення і розробити комплексний план боротьби з недугою. Розшифрувати етіологію інших ГРХ можна лише на підставі відповідних лабораторних досліджень. Профілактика. Для активної специфічної імунізації проти грипу запропоновано живу інтраназальну вакцину, а останнім часом – й інактивованіінтраназальну та парентеральну. Застосування інактивованих вакцин зменшує захворюваність у 1,5-2 рази. В Україні зареєстровано протигрипозні вакцини «Флюарикс», «Ваксигрип», «Інфлувак», які виготовляються іноземними фірмами. Всі містять антигени 3 типів вірусу, що суттєво збільшує їх ефективність. Щеплення планують на вересень - листопад, їх можна проводити й у перший тиждень спалаху, що почався. Для досягнення найкращого ефекту вакцинацією повинно бути охоплено 75-80 % колективу. У першу чергу імунопрофілактика грипу рекомендується особам з високим ризиком ускладнень від грипу (літні люди, хворі на хронічні захворювання легеневої та серцево-судинної системи, цукровий діабет та різні імунодефіцитні стани, вагітні) та персоналу, що обслуговує ці категорії пацієнтів (лікарі, медичні сестри, працівники будинків для перестарілих тощо). У дитячих дошкільних закладах при появі спалахів грипу та інших ГРХ профілактично використовують інтерферон (пасивна імунопрофілактика). З метою хіміопрофілактики у період підвищеної захворюваності на грип рекомендують змащування носових ходів оксоліновою маззю, застосування ремантадину або хімічних імуностимуляторів (мефенамінова кислота, дібазол, продигіозан).
Кір Це гострий вірусний антропоноз, що характеризується явищами загальної інтоксикації, катаральними змінами, поетапними висипаннями на шкірі. Етіологія. Збудник – РНК-вірус із сталою антигенною структурою. Віруси кору малостійкі у довкіллі: за декілька хвилин руйнуються при підвищенні температури до 60 С, під впливом сонячного світла, ультрафіолетових променів, однак довго витримують низькі температури. Швидко знешкоджуються ацетоном, ефіром, спиртом та іншими дезінфекційними розчинами. Джерело збудника – хвора людина. Виділення вірусів з поверхні слизових оболонок дихальних шляхів починається в останню добу інкубаційного періоду, досягає максимуму наприкінці початкового періоду (3-4-а доба) і закінчується на 5-у добу з моменту появи висипки. Отже, заразний період триває 9-10 діб. При наявності ускладнень виділення вірусів може затягуватися до 10-ї доби від появи висипань. Вірусоносійства при кору не буває. Механізм і шляхи передачі. Єдиний механізм передачі кору – краплинний. У повітрі вірус потрапляє з дрібними крапельками слизу під час кашлю, чхання та розмови. Через нестійкість збудників у довкіллі їх передача через предмети побуту або одяг не можлива. У зв’язку з інтенсивним виділенням вірусів хворим та їх високою вірулентністю серед сприйнятливих (неімунізованих) людей захворювання поширюється дуже швидко. Крім того, доведена можливість поширення інфекції з повітрям за межі кімнати, де перебуває хворий (через відчинені двері, систему вентиляції тощо). Прояви епідемічного процесу. Важливою особливістю кору є висока швидкість і «легкість» поширення інфекції. Неімунні люди при спілкуванні з хворим захворюють майже у 100 % випадків. Як уже зазначалося, хворіють переважно діти. Трапляються випадки природженого кору, коли мати хворіє на кір під час вагітності. У зв’язку з вакцинацією, діти дошкільного віку хворіють рідше, ніж школярі й підлітки, у яких дещо знижується післявакцинальний імунітет. Материнський імунітет захищає дитину протягом 6 міс. після народження. Для кору властива осінньо-зимова сезонність. Для високої захворюваності характерна періодичність, тобто її підйоми і спади через кожні 2-3 роки, що пов’язано з накопиченням сприйнятливого контингенту. У період найбільш активного виділення збудника діагностувати кір важко. Коли ж діагноз не викликає сумнівів (період висипань), виділення вірусів різко зменшується і відповідно знижується небезпека зараження інших. Після перенесеного кору зберігається стійкий довічний імунітет, повторні захворювання трапляються рідко. Основні напрямки епідеміологічного обстеження. Щоб визначити розміри епідемічного осередку кору, з’ясовують наявність і час виникнення попередніх спалахів інфекції у сім’ї чи колективі. Опитують батьків, вихователів, вчителів про тих осіб, котрі спілкувались із хворим. Важливо з’ясувати, чи хворіли вони на кір, а також точно (за документами) встановити, чи прищеплювалися вони коровою вакциною. За цими даними оцінюють ступінь контакту і число сприйнятливих людей. Для підтвердження діагнозу кору застосовують серологічні реакції (РЗК, РГГА). Протиепідемічні заходи. Щоб нейтралізувати джерело збудника, вдаються до таких заходів: · виявляють та ізолюють хворих (їх госпіталізують за наявності відповідних клінічних та епідеміологічних показань); · ізоляція хворого припиняється через 4 дні з моменту появи висипки, при наявності ускладнень через 10 днів; · контактних осіб, котрі не хворіли на кір і не були щеплені, роз’єднують і за ними встановлюють медичне спостереження (термометрія, огляд шкіри і слизових оболонок)протягом 7 діб від часу ізоляції останнього хворого; · на дитячі колективи, щеплені живою коровою вакциною, накладають карантин протягом 17 діб, а в колективах, у яких хоча б частина дітей отримала гамаглобулін, карантин продовжують до 21 доби. З метою переривання механізму передачі в осередку необхідно здійснювати провітрювання і вологе прибирання. На третю ланку епідемічного процесу впливають шляхом щеплення дітей, котрі не хворіли на кір і не вакцинувалися проти нього, а за наявності протипоказань – введення гамаглобуліну.
Краснуха Краснуха (червоничка, багряниця) гострий вірусний антропоноз, що характеризується явищами помірної загальної інтоксикації, збільшенням потиличних і шийних лімфатичних вузлів, появою висипки на шкірі й ураженням плода у вагітних, які захворіли. Етіологія. Збудник – РНК-вмісний вірус. Він малостійкий у довкіллі: дуже чутливий до підвищення температури, сонячного світла, висихання і різноманітних хімічних агентів. Швидко знешкоджується хлорвмісними розчинами. Джерело збудника –людина, хвора на явну або приховану форму краснухи, яка заразна наприкінці інкубаційного періоду і протягом 2-5 діб після початку висипань. Хворі з прихованою формою, яких удвічі більше від осіб з явними ознаками краснухи, найбільш епідемічно небезпечні. Тривалим (до 1,5 року) джерелом збудника є діти з вродженою краснухою, у яких вірус виділяється з носоглотковим слизом, калом і сечею. Джерелом можуть бути й клінічно здорові діти, матері яких хворіли на краснуху під час вагітності. Механізм і шляхи передачі. Під час кашлю, чхання, розмови величезна кількість вірусів краснухи потрапляє у повітря. Але через нестійкість у довкіллі їх передача через предмети побуту неможлива. Найчастіший механізм передачі краснухи – краплинний. Віруси спроможні проникати від вагітної до плоду (через плаценту). Прояви епідемічного процесу. Сприйнятливість до краснухи висока, найчастіше хворіють діти і підлітки. Особи до 20 років становлять біля 90 % хворих. Діти у віці до 6 міс. уникають цієї недуги, оскільки успадковують від матері імунітет. Захворюваність має переважно спорадичний характер. У дитячих і військових колективах, інтернатах трапляються локальні спалахи, що тривають декілька місяців. У дітей, які контактували з хворим, вірус виявляють у слизовій верхніх дихальних шляхів з 11-ї до 21-ї доби. У разі зараження жінок, особливо у перші місяці вагітності, можливі викидні, народження мертвого плоду або дітей з вродженими вадами розвитку. Максимальна захворюваність відзначається переважно в зимово-весняний період. При краснусі можливі епідемічні хвилі, що виникають з інтервалом біля 7 років. Відзначено, що після таких хвиль збільшується число природжених вад серця. Основні напрямки епідеміологічного обстеження. При обстеженні осередку краснухи стараються виявити джерело збудника. Особливу увагу приділяють з’ясуванню контактів вагітних з хворими на краснуху. Не допускається відвідування осередків краснухи жінками у перші 3 міс. вагітності. Через вкрай важливе значення раннього виявлення вагітних в осередку краснухи його епідеміологічне обстеження здійснює лікар-епідеміолог. Виявляючи джерело збудника, слід зважити на те, що значна частина хворих переносить краснуху безсимптомно і при огляді вона залишається непоміченою. Крім того, тривалими джерелами є діти з природженою краснухою, у яких вірус виділяється з носоглотковим слизом. Тому при найменшій підозрі інфікування вагітної потрібно проводити лабораторне дослідження, щоб своєчасно діагностувати цю хворобу. При обстеженні осередку в дитячому закладі слід з’ясувати час захворювання і появи висипки у дитини. Це має значення не лише для встановлення терміну ізоляції хворого, а й для визначення строків карантину та допуску у колектив контактних осіб. Для підтвердження етіології застосовують два методи: 1) виділення вірусу із змиву носоглотки або крові на культурі тканин і 2) серологічні реакції (РН, РГГА, РЗК), які ставлять з парними сироватками крові, що були забрані з інтервалом 10-14 днів (діагностичним є наростання титру антитіл до вірусу краснухи в 4 рази і більше). Протиепідемічні заходи в осередку краснухи переважно спрямовані на джерело збудника та контактних осіб. Зокрема: · хворих ізолюють удома до 5-ї доби з моменту висипання; · діти з природженою краснухою також підлягають ізоляції в пологовому будинку чи вдома; · у дитячому колективі вводять карантин на 21 добу після ізоляції останнього хворого; · контактні з хворим можуть відвідувати дитячі колективи до 10-ї доби, а з 11-ї до 21-ї доби їх ізолюють у домашніх умовах. Досягти переривання механізму передачі збудника можна шляхом провітрювання і вологого прибирання кімнат, де перебувають хворі. З метою активного виявлення хворих у дитячих закладах здійснюють щоранкові огляди дітей. Вагітні повинні уникати контакту з хворими на краснуху протягом 10 діб від початку їх захворювання. Якщо інфікування жінки все ж відбулося у перші 3 міс. вагітності, рекомендують штучне її переривання. Специфічна профілактика краснухи здійснюється за допомогою тривакцини, яка включає ослаблені віруси кору, краснухи та епідемічного паротиту. При відсутності комбінованої вакцини щеплення роблять разом з вакцинацією проти кору. Однак в Україні планова імунізація краснухи поки що впроваджена недостатньо. Дітям і вагітним, які спілкувались із хворим, вводять гамаглобулін.
Дата добавления: 2015-12-15 | Просмотры: 1064 | Нарушение авторских прав |