|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
II. МЕТОДЫ ОПЕРАЦИЙ И МЕТОДИКА ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ В ХИРУРГИИ КИСТИМЕТОДИКА ОБСЛЕДОВАНИЯ КИСТИ ОПРОС БОЛЬНОГО Цель опроса больного—установить происхождение травмы или заболевания. При многих заболеваниях кисти больные часто ссылаются на травму, даже в случаях явного хронического заболевания (например, артроз, тендо-синовит, контрактура Дюпюитрена и т. д.). При наличии повреждений или других изменений кисти от больного необходимо получить сведения о предварительно проведенном лечении, о жалобах больного, о сущности возможно проведенных оперативных вмешательств. Необходимо также познакомиться с профессией больного, чтобы иметь представление о требованиях, предъявляемых его работой. При опросе больного врач должен убедиться и в том, имеется ли у больного желание полного восстановления кисти, а вместе с тем и работоспособности, или он будет слабым помощником хирургу в период функционального лечения. При исследовании кисти целью врача является установление диагноза, для чего необходимо обследование всей конечности, а не только видимых или упомянутых в жалобах изменений. При обследовании нельзя забывать о функции руки. ОСМОТР При патологических изменениях нарушается как форма кисти, так и ее положение и цвет кожи. Необходимо обращать внимание на деформацию пальцев, на положение кисти и на малозаметные кожные рубцы, располагающиеся в кожных складках кисти. Сглаженность возвышения малого и большого пальцев указывает на атрофию нервного происхождения. Отеки и опухоли кисти бросаются в глаза уже при осмотре. При этом также могут быть обнаружены врожденные изменения кисти. Переломы костей не приводят
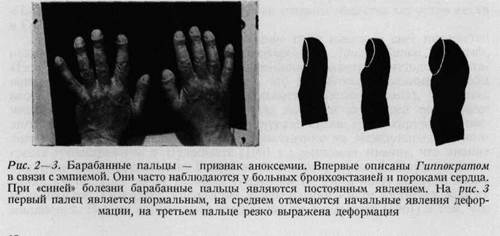
к значительным деформациям, в то время как вывихи сопровождаются выраженными деформациями. Сморщивание кожи, сухожилий, суставных связок и апоневрозов характеризуется свойственными им деформациями. Однако они не всегда ясно выражены; для выявления их необходимо провести сравнительный осмотр. При одновременном осмотре обеих кистей патологические изменения особенно заметны. При осмотре кисти помимо местных изменений иногда можно получить сведения и о состоянии всего организма. «Мраморная» кожа указывает на хронический нефрит, выраженный рисунок вен — на стаз в легких, барабанные пальцы (рис. 2—3) - - на хроническое кислородное голодание, а околосуставные отложения - - на подагру. Ногти формы часового стекла (искривление Гиппократа) наблюдаются чаще всего при заболеваниях легких — бронхоэктазия, эмфизема, но никогда не имеют места при врожденных пороках сердца.
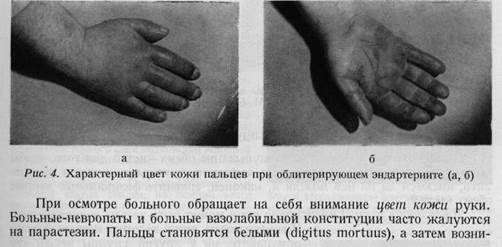
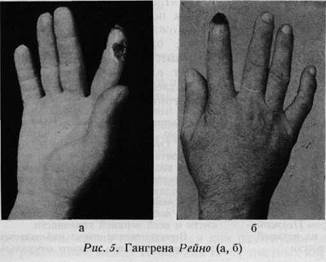
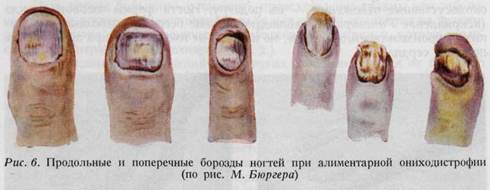
кает реактивная гиперемия. Болезненная и горячая на ощупь красная кожа кисти указывает на воспаление, на инфекцию. У сердечных больных пальцы синюшны. Гангрены, возникающие на почве недостаточности кровообращения, прежде всего появляются на кончиках пальцев, а наиболее часто наступают при болезни Рейна (рис. 4а, б — 5а, б), при диабетической артропа-тии, склеродермии, артериосклерозе и при сирингомиелии. Нарушение обмена веществ всегда проявляется и в изменении ногтей, поэтому с точки зрения выяснения этиологии онихопатологические симптомы могут оказать большую помощь (рис. 6). ОЩУПЫВАНИЕ, ВЛАЖНОСТЬ И ТЕМПЕРАТУРА КОЖИ После осмотра производится ощупывание обеих кистей для того, чтобы установить степень влажности кожи, температуру пальцев, а также определить, имеются ли на ней мозоли и, наконец, сравнить физикальные данные обеих кистей. Влажность руки. Гипергидроз руки может быть весьма значительным. Имеются люди, руки которых потеют только при работе, но у другой группы людей это неприятное явление возникает уже под действием психических факторов. Кожа сердечного больного чаще всего сухая, однако при появлении отеков она становится влажной. При гипертиреозе рука бывает влажной и теплой, противоположно наблюдаемому холодному поту при коллапсе или агонии. Возникновение отека на руке. Не подлежит сомнению, что при отеке контуры кисти сглаживаются. Отек кисти или же всей верхней конечности наблюдается при тромбозе или при сдавлении вен. Иногда это и является первым признаком метастаза рака молочной железы в подмышечных лимфатических узлах. После ампутации молочной железы с одновременным удалением подмышечных лимфатических желез может наступить хронический отек кисти и всей верхней конечности. Возникновение отека наблюдается и при сдавлении воротных вен легкого опухолью.
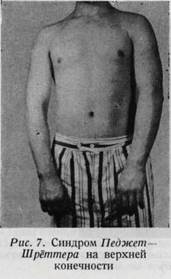
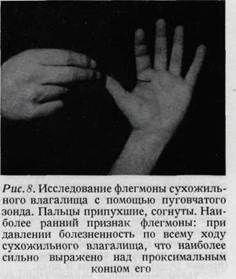
Односторонний отек кисти или верхней конечности наблюдается при идиопати-ческой закупорке вен (синдром Педжет—Шрёттера, рис. 7). Часто изолированный односторонний отек кисти наблюдается при кровоизлиянии в мозг. Так называемый отек Квинке также может наступить в изолированной форме, только на одной стороне. Алиментарные, почечные, сердечные отеки, как правило, являются двухсторонними. Однако отек более выражен на той стороне, на которой лежит больной. Таблица 1 Температура кожи кисти. Температура кожи различна в различных областях тела. Из таблицы Бюргера (таблица 1) выявляется, что температура кожи является наиболее низкой на тыльной стороне кисти. Температура кисти зависит от кровообращения. При замедленном кровообращении теплоотдача повышается (рука больного с расстройством кровообращения становится холодной). При коллапсе и при агонии рука больного холодная и покрыта липким потом. Рука малоупитанных, кахектичных больных, вследствие тонкого слоя подкожной жировой клетчатки, обычно бывает холодной. Как известно, у больных микседемой кровообращение недостаточное. При гипертиреозе рука больных всегда теплая, но помимо этого характерным является беспокойство больного и тремор рук. Болезненные области кисти, особенно при воспалительных заболеваниях ее (панариции!), определяются не при помощи ощупывания руками, а при помощи особого зонда (рис. 8).
ДЛИНА, ШИРИНА, ОКРУЖНОСТЬ И ОБЪЕМ КИСТИ При определении размеров кисти в первую очередь следует обрисовать ее контуры. Причем сначала рекомендуется нарисовать контуры левой кисти, так как она в меньшей степени подвергнута воздействиям внешней среды. Измерение происходит следующим образом. 1. Абсолютное измерение. Длина кисти измеряется расстоянием между лучезапястным суставом (линия, соединяющая верхушки обоих шиловидных отростков) и кончиком среднего пальца. Измерение пальцев производится на тыле кисти при разогнутом их положении. Длина пальцев соответствует расстоянию от кончика пальца до основного сустава (рис. 9). Возможные укорочения хорошо выявляются при сопоставлении кистей ладонями друг к другу. Измерение ширины кисти производится при разогнутом ее положении. Она равняется расстоянию между головками II—V пястных костей. Разница
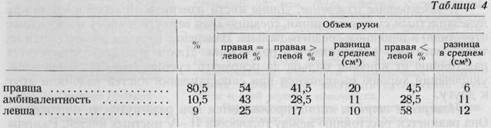
в 1 см между правой и левой кистью считается физиологической. Ширина запястья: расстояние между дистальными точками шиловидного отростка лучевой и локтевой костей. Окружность запястья: измерение производится над наиболее выпуклыми точками обоих шиловидных отростков. Окружность кисти: измерение производится соответственно головкам пястных костей. 2. Показатели длины-ширины по Шлагинхауфену - ширина х 100 длина кисти у различных типов кисти приведены в таблице 2. Объем кисти. Объем кисти определяется при помощи метода вытеснения воды. Кисть, до линии, соединяющей оба шиловидные отростка, опускается в градуированный цилиндр, наполненный водой. Объем правой и левой кисти отличается у одного и того же человека. Как правило, объем правой кисти больше, чем левой (у левши наоборот). Объем кисти изменяется и в зависимости от пола. Данные Бюргера (таблица 3) указывают на взаимную связь объема кисти (поавая DVKaV высоты тела и пола. Нижеприведенные данные Бюргера (таблица 4) показывают разницу в объеме правой и левой кисти в зависимости от того, является ли обследуемый правшой или левшой. Объем кисти оказывает большую помощь при объективном определении степени ее набухания. Разница между объемами кистей не дает возможности следить за изменениями объема, однако, повторные измерения той же кисти помогают при оценке увеличения или уменьшения отека.
ИССЛЕДОВАНИЕ ФУНКЦИИ Исследование функции кисти необходимо производить до обезболивания. При этом врач должен расположиться напротив больного и попросить его повторять показываемые им движения. Основная функция кисти разделяется на две части: разгибание и сгибание пальцев. Способность выполнения этой функции по Каплану определяется следующим образом. Исследование разгибания начинается с разгибания пястнофаланговых суставов пальцев. В этом положении исследуется отведение, а также разгибание в средних и концевых суставах пальцев. За этим следует разгибание пястнофаланговых суставов, а затем дистальной фаланги большого пальца. Наконец проверяется сгибание и приведение в запястнопястном суставе большого пальца. При проверке функции сгибания пальцев кисти производится самостоятельное сгибание в пястнофаланговых суставах и затем сгибание средних и концевых фаланг пальцев. После этого исследуются приведение пальцев, сгибание основной и концевой фаланг большого пальца и наконец сгибание и противопоставление в запястнопястном суставе большого пальца. Разгибание и сгибание пальцев кисти является тонким движением, для выполнения которого требуется совершенство двигательного аппарата. Эта функция осуществляется в тесной взаимной связи с функцией лучезапяст-ного сустава. Крепкое сжатие в кулак сопровождается тыльным сгибанием в лучезапястном суставе, а разжатие связано с ладонным сгибанием и локтевым отклонением кисти. Эти движения могут совершаться как в положении супинации, так и пронации предплечья; нарушение их оказывает действие на всю функцию кисти. Движения выполняются и сочетаются мышцами, а суставные связки выполняют тормозящую функцию. Мышцы кисти в результате филогенеза разделяются на две группы: 1. собственная мускулатура кисти (аутохтонная) и 2. мускулатура кисти-предплечья. Взаимодействие этих мышечных групп обеспечивает равновесие мускулатуры. При захвате предмета необходима взаимная работа обоих групп: длинная отводящая большой палец мышца фиксирует I пястную кость в седловидном суставе в положении разгибания, а приводящая большой палец мышца фиксирует основной сустав его в положении сгибания. Для нормальной функции длинного сгибателя и разгибателя большого пальца необходимо, чтобы упомянутые выше две мышцы обеспечивали неподвижность большого пальца. Каждое движение кисти происходит при одновременной работе мышц: одни мышцы выполняют стабилизирующую функцию, а другие сгибают или разгибают более дистальные отделы. При отсутствии фиксации проксимальных суставов необходимое движение более дисталь-ных отделов не представляется возможным. Это наиболее наглядно выявляется в лучезапястном суставе. При отсутствии фиксации этого сустава пользование кистью становится невозможным. Исследование активных движений пальцев должно быть чрезвычайно тщательным. Требуется проверка функции каждой отдельной фаланги, так как движение каждой фаланги осуществляется отдельной мышцей. При максимальном ладонном сгибании в лучезапястном суставе начало и прикрепление сгибателей пальцев настолько приближены друг к другу, что кисть не способна на проявление силы (активная недостаточность). Противоположно этому при тыльном сгибании сжатие кулаков производится с полной силой вследствие улучшения условий функционирования сгибателей. Нельзя забывать о том, что при разгибании первая фаланга разгибается общим сгибателем пальцев, однако, вторые и третьи фаланги разгибаются межкостными мышцами. Сгибание основной фаланги большого пальца обеспечивается короткой приводящей и сгибающей мышцей большого пальца, а сгибание ногтевой фаланги — длинным сгибателем большого пальца. Разгибание основной фаланги большого пальца осуществляется коротким разгибателем, а разгибание концевой фаланги — длинным разгибателем. Противопоставление большого пальца становится возможным при сочетании функций мышц
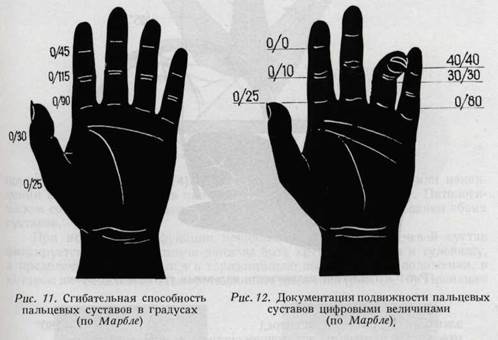
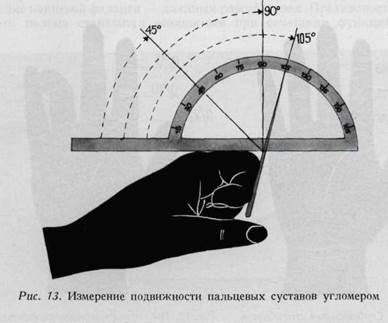
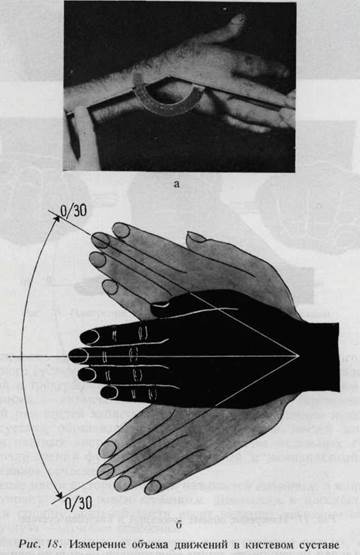
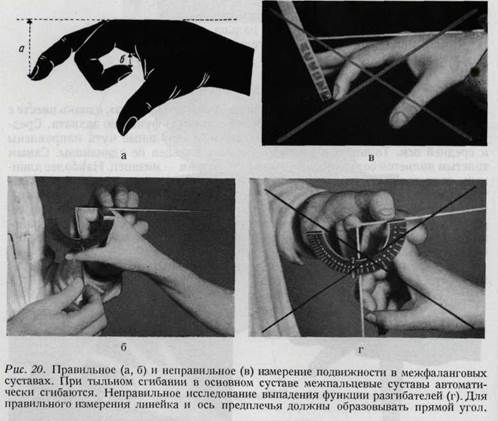
возвышения большого пальца. Особенно важна функция мышцы, противопоставляющей большой палец, и первой тыльной межкостной мышцы (антагонисты), а также приводящей и длинной приводящей мышцы большого пальца (стабилизаторы). В технике исследования активного движения весьма существенным моментом является фиксация сегмента, располагающегося проксимально от исследуемого участка кисти. Так, при исследовании лучезапястного сустава необходима фиксация предплечья, при исследовании функции основных фаланг - фиксация пястных костей, для средних фаланг — фиксация основных, а при исследовании функции концевых фаланг фиксируются средние фаланги. При этом становится возможным распознавание изолированных повреждений сухожилий. Если возможно произвести пассивное сгибание разогнутого пальца, но самостоятельно палец в этом положении не удерживается, — это говорит о повреждении сухожилия сгибателя. Если палец в выпрямленном положении не поддается даже пассивному сгибанию, то это обусловлено наличием стягивающих тыльных рубцов, сращением сухожилия сгибателя с надкостницейв следствие имевшихся ранее воспалительных процессов или повреждений или же наличием анкилозов суставов. Активные движения Изелен называет спонтанными, а пассивные — провоцированными. Исследование пассивных движений имеет значение в случае отсутствия активной подвижности в одном из сегментов кисти. В таких случаях необходимо проверить, возможно ли выполнение пассивного (провоцированного) движения вместо активного, проверить возможность изме- нения согнутого или разогнутого положения пальца. При комбинированном исследовании спонтанных и провоцированных движений устанавливается характер повреждения, а именно — связано ли оно с повреждением сухожилия, нерва, сустава или же кожи. Определение подвижности кисти является важным дополнением к исследованию функции. Измерение объема движений в суставах. Ограничение подвижности определяется при измерении амплитуды движений в отдельных суставах. Это дает возможность определить места препятствий движению, а также помогает при сравнительной оценке функции суставов. Определение амплитуды движений в суставах на глаз не является достаточным. Оно должно быть измерено угломером (артрометр, рис. 10). Среднее положение обозначается нулевым градусом. Если сгибание выполняется до 90°, обозначение выглядит следующим образом 90. Дефицит сгибания и разгибания может быть указан в сантиметрах (рис. 11,12,13,20). Данные всех измерений должны бытьзаписаны,таккак они дают основание для последующих сравнений.
Опорой верхней конечности является плечевой пояс, состоящий из пяти различных суставов: из плечеволопаточного, клювовидноключичного и гру-динноключичного сустава; кроме того сюда относятся щели, имеющиеся между лопаткой и стенкой грудной клетки, а также между лопаточноплече-вым суставом и дельтовидной мышцей. Объем движения плеча в плечевом суставе, исходя из висячего положения конечности:
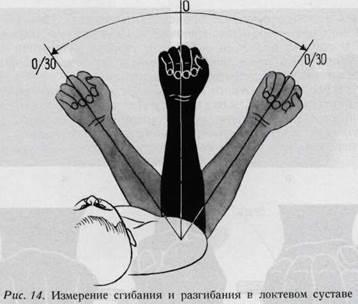
элевация, поднятие плеча вперед........................... 180° отведение в плечевом и лопаточном суставах (действие трапециевидной и зубчатой мышц)............................... 180° отведение только в плечевом суставе (действие дельтовидной и надостной мышц)........................................ 90° приведение только во фронтальной плоскости............. 8° ротация кнаружи........................................ 35° ротация внутрь.......................................... 60° Поражение любого из суставов плечевого пояса нарушает функцию верхней конечности. При исследовании плечевого сустава врач располагается позади больного, фуксируя при этом лопатку. При здоровом суставе отведение удается до горизонтальной плоскости. Для проверки ротации внутрь больному предлагается застегнуть подтяжку или выполнить подобное движение. Ротация кнаружи не нарушена в том случае, если больной способен причесаться, подняв плечо до горизонтали. Локтевой сустав обладает наибольшей прочностью в разогнутом положении. Разгибание в локтевом суставе у мужчин возможно до 175°, у жен-
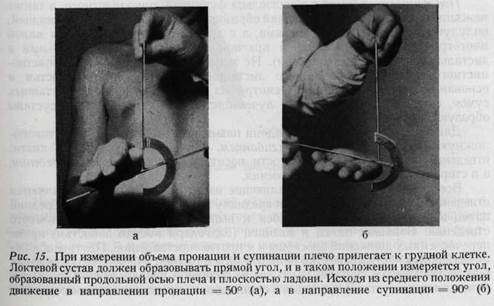
щин нередко до 190° (рис. 14). В случае кровоизлияния в сустав или накопления в нем выпота сустав принимает веретенообразную форму. Патологическое состояние легко распознается при сравнительном обследовании обоих суставов. При исследовании функции пронации и супинации плечевой сустав фиксируется. Для этого плечи должны быть крепко прижаты к туловищу, а предплечья располагаются в горизонтально выпрямленном положении, в котором и определяется объем ротационных движений (рис. 15, 16). Пронация
и супинация в локтевом суставе происходит в пределах 120—140°, при этом лучевая и локтевая кости перекрещиваются. Исходя из среднего положения движение в сторону пронации = 50°, а в сторону супинации = 90°. При параличе мышц предплечья движения происходят более свободно, так как уменьшается тормозящее действие мышечного тонуса. Контуры (форма) локтевого сустава определяются входящими в него костями. При сгибании локтя под прямым углом надмыщелки плечевой кости и локтевой отросток образуют равносторонний треугольник. При вытянутом положении локтя все три образования располагаются по одной линии. В случае перелома или вывиха форма костных выступов локтя изменяется. Подвижность запястья обусловлена функцией лучезапястного, а также межзапястного суставов. Последний образован с одной стороны ладьевидной, полулунной и трёхгранной костями, а с другой стороны большой и малой многогранными — головчатой и крючковатой костями (проксимальный и дистальный ряд костей запястья). Не менее важна функция межзапястно-пястного сустава, образованного дистальным рядом костей запястья и основанием пястных костей. Несмотря на наличие отдельных суставных сумок, с точки зрения функции лучезапястный и межзапябтный "суставы образуют единое сочленение. Движение кисти в сторону ладони называется ладонным, а в противоположную сторону — тыльным сгибанием. Движения в плоскости кисти: отведение в сторону локтевой кости носит название локтевого отведения, а в сторону луча — лучевого отведения. Все движения пальцев, отдаляющие их от среднего пальца, являются отведением, а приближающие их к среднему пальцу — приведением. Средний палец в плоскости ладони способен к выполнению лучевого и локтевого отведения. Большой палец и мизинец (благодаря костям запястья) кроме перечисленных движений способны и к противопоставлению. Противоположно остальным костям запястья большой палец является наиболее подвижным в запястнопястном суставе. Выполнение активной изолированной (только в лучезапястном суставе) пронации и супинации не представляется возможным.
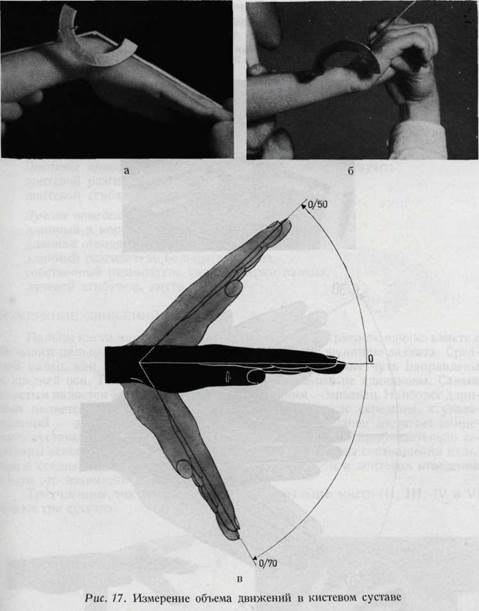
Нормальная подвижность кисти обусловлена не только движениями в лучезапястном суставе, но и в суставах предплечья. Тыльное и ладонное сгибание кисти происходит вокруг поперечной лучево-локтевой оси предплечья, а локтевое и лучевое отведение вокруг дорзо-волярной его оси. Полное разгибание запястья и кисти (совпадение направления продольной оси среднего пальца, головчатой кости и оси предплечья) считается средним или исходным положением и обозначается как 0°. При измерении тыльного и ладонного сгибания в лучезапястном суставе ножки угломера должны быть расположены по ходу оси предплечья и II пястной кости. При измерении же локтевого и лучевого отведения они располагаются по ходу оси предплечья и среднего пальца или III запястной кости (рис. 17, 18).
Ладонное сгибание в лучезапястном суставе составляет 60—90°, при этом участвуют: поверхностные и глубокие сгибатели пальцев, локтевой сгибатель кисти, длинный сгибатель большого пальца, лучевой сгибатель кисти, длинная отводящая большой палец мышца, длинная ладонная мышца. Тыльное сгибание в лучезапястном суставе составляет 60—90°, при этом участвуют: общий разгибатель пальцев, локтевой разгибатель кисти, длинный и короткий лучевые разгибатели кисти, собственный разгибатель указательного пальца и длинный разгибатель большого пальца. Локтевое отведение равно 30—40°, при этом участвуют: локтевой разгибатель кисти, локтевой сгибатель кисти. Лучевое отведение равно 20—40°, при этом участвуют: длинный и короткий лучевые разгибатели кисти, длинная отводящая большой палец мышца, длинный разгибатель большого пальца, собственный разгибатель указательного пальца, лучевой сгибатель кисти. ИЗМЕРЕНИЕ ДВИЖЕНИЙ ПАЛЬЦЕВ Пальцы кисти могут выполнять лишь «функцию крючка», однако вместе с большим пальцем осуществляют и более сложную функцию захвата. Средний палец, как правило, является прямым, а остальные чуть направлены к средней оси. Толщина и длина отдельных пальцев не одинаковы. Самым толстым является большой палец, самым коротким — мизинец. Наиболее длинным является средний палец; безымянный доходит до середины, а указательный — до основания ногтя среднего пальца. Мизинец достигает концевого сустава безымянного пальца, а большой палец — приблизительно середины основной фаланги указательного пальца. Таковы соотношения пальцев в среднем положении кисти, однако при лучевом и локтевом отведении кисти это взаимоотношение изменяется. Трехчленные,так называемые «длинные пальцы» кисти (II, III, IV и V) имеют три сустава:
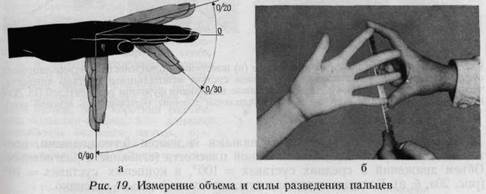
1. основные суставы пальцев (пястнофаланговый сустав), 2. средние суставы пальцев (проксимальный межфаланговый сустав), 3. концевые суставы пальцев (дистальный межфаланговый сустав). Основные суставы пальцев являются шарообразными суставами. Сгибание в этих суставах составляет приблизительно 90° (рис. 19а). Средний палец в этом суставе может совершать лучевое и локтевое отведение приблизительно на 20°, остальные пальцы обладают функцией отведения и приведения к среднему пальцу. Отведение и приведение указательного пальца равно 50°. Значительный объем приведения этого пальца делает возможным перекрещивание его над средним пальцем. Объем отведения и приведения безымянного пальца равен 20°, а мизинца — 50—60°. Отведение мизинца осуществляется в большей степени, чем приведение его. Отведение и приведение пальцев могут происходить в полном объеме только при разогнутом положении кисти (рис. 196).
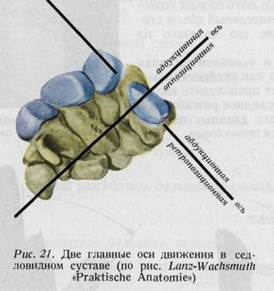
Средние и концевые суставы пальцев являются блоковидными, движения в них происходят лишь в одной плоскости (сгибание и разгибание). Объем движений в средних суставах = 100°, в концевых суставах = 70° (рис. 20а, б, в). Боковые движения осуществляются только пассивно. Движения большого пальца происходят за счет трех суставов. Наибольшая подвижность осуществляется в запястнопястном суставе, в то время как у других пальцев наибольшая подвижность наблюдается в пястнофаланговых суставах. В этом суставе имеются две оси движения (рис. 21): 1. тыльно-
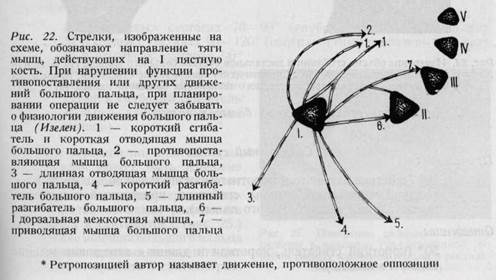
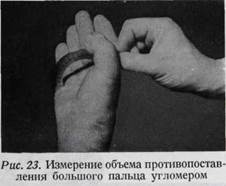
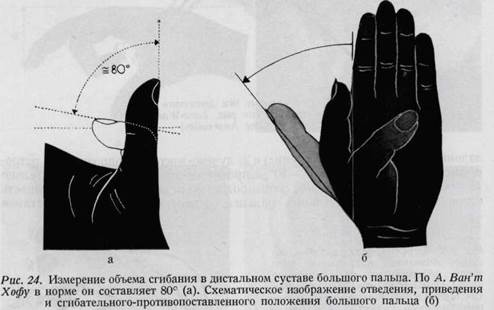
ладонная (отведение и приведение) и 2. лучево-локтевая (оппозиция и ретро-позиция).* Объем отведения —40°, а противопоставления — приблизительно 45—60° (рис. 22, 23). Основной сустав большого пальца, в противоположность основным суставам остальных пальцев, является блоковидным суставом
(круговые движения не осуществляются). Ладонное сгибание в нем происходит до 60—90°, разгибание — до 180°. Концевой сустав большого пальца также блоковидной формы, в нем производится сгибание на 80—90°. У людей некоторых профессий (сапожники, пекари, портные) в концевом и в основном суставах большого пальца возможен и более значительный объем сгибания. Измерение его показано на рис. 24 а и б. В концевом и основном суставах большого пальца как сгибание, так и разгибание может происходить изолированно. Изолированное разгибание в концевых суставах длинных пальцев не представляется возможным.
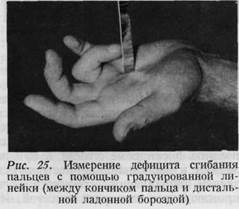
I. Данные измерения движения большого пальца: -, 1. Седловидный сустав Приведение: 10° (действие длинного и короткого разгибателей большого пальца, тыльной межкостной мышцы, сгибателя, приводящей и противопоставляющей мышц большого пальца). Отведение: 50° (короткий сгибатель, короткая и длинная отводящие мышцы большого пальца). Оппозиция: 10—15° (длинный и короткий сгибатели большого пальца, длинная отводящая и противопоставляющая большой палец мышцы). Ретропозиция: 40—60° (длинный и короткий сгибатель большого пальца и отводящая большой палец мышца). 2. Основной сустав Разгибание: 180° (короткий разгибатель большого пальца). Сгибание: 60—90° (короткий сгибатель большого пальца). 3. Концевой сустав Разгибание: 180—190° (длинный разгибатель большого пальца), переразгибание 10-15°. Сгибание: 90° (длинный сгибатель большого пальца). II. Данные измерения движений в отдельных суставах трехчленных пальцев: Разгибание: а) в средних суставах 180°, б) в концевых и в основных суставах, как правило, осуществляется пассивно 10—40°. Сгибание: а) в концевых суставах 70—90° (глубокий сгибатель пальцев), б) в средних суставах 90—120° (поверхностный сгибатель пальцев), в) в основных суставах 90° (червеобразные и межкостные мышцы, поверхностный и глубокий сгибатель пальцев, длинная ладонная мышца). При ограничении сжатия пальцев в кулак может быть измерено расстояние кончиков пальцев от ладони, соответственно середине пястных костей величина расстояния измеряется в сантиметрах (рис. 25.) Расстояние кончика большого пальца от кончиков длинных пальцев также может быть выражено в сантиметрах.
Отведение: Указательный палец: 20° (тыльная межкостная мышца, общий разгибатель пальцев). Средний палец: 20° (тыльная межкостная мыщца, общий разгибатель пальцев). Безымянный палец: 20° (тыльная межкостная мышца, общий разгибатель пальцев). Мизинец: 50—60° (мышца, отводящая мизинец, общий разгибатель пальцев, собственный разгибатель мизинца). Приведение: Указательный палец: 30° кончик пальца обычно перекрещивает средний палец (межкостная мышца, собственный разгибатель указательного пальца). Безымянный палец: 20° кончик пальца может достичь средней линии (функция межкостной мышцы). Мизинец: 10° кончик мизинца может достичь средней линии вытянутого безымянного пальца (межкостная мышца, собственный разгибатель мизинца). Исследование силы мышц. Для определения силы мышц-сгибателей врач переплетает свои пальцы с пальцами больного и против его сопротивления старается разогнуть пальцы и запястье больного. Сила разгибателей определяется на кончиках пальцев или же на запястье: больного просят выпрямить пальцы или произвести тыльное сгибание против сопротивления. Данные этих проб оцениваются при сравнении сил мышц обеих костей. Данные, полученные при помощи динамометра Коллина (рис. 26), могут зависеть от воли больного. РЕНТГЕНОВСКОЕ ИССЛЕДОВАНИЕ Проведение рентгеновского исследования необходимо при свежих или старых повреждениях костей или суставов, а также при подозрении на наличие инородного тела в тканях кисти. Если имеют место симптомы расстройства кровообращения или дистрофического состояния, необходимо помнить о синдроме Зудека, а при поражении нервов рентгенограммы помогают в распознавании местного остеопороза. Рентгенографию в передне-заднем направлении, особенно в случае контрактуры кисти, целесообразно производить с изогнутой кассетой. Изелен считает совершенно непонятным
недостаточно широкое внедрение в ежедневную практику рентгенологов этого метода. Состояние основных и средних фаланг может быть оценено только на дорзо-волярных снимках, так как полностью исключить наложение теней костей на боковых снимках не представляется возможным. Бенуа установил, что удовлетворительная рентгенография основных фаланг осуществима только при помощи томографии. Диагностика поражения более мелких костей (например, переломов костей запястья) иногда требует приготовления увеличенных снимков, так как только это дает возможность поставить диагноз с уверенностью. Для исследования сосудистых изменений — при соответствующей клинической картине ■ ангиография является надежным методом диагностики. ОБСЛЕДОВАНИЕ ОБЩЕГО СОСТОЯНИЯ БОЛЬНОГО Обследование общего состояния больного, как и при других операциях, должно включать в себя обследование сердца, почек, печени, легких; кроме того необходимо исключение хронических инфекционных заболеваний, нарушения обмена веществ (диабет), а также алкоголизма. Чрезвычайно важным является, особенно в восстановительной хирургии кисти, хорошее состояние гуморального и протеинного равновесия организма. Для хирурга не является безразличным и психическое состояние больного. Врач должен знать, до какой степени' он может рассчитывать на содействие больного. Это всегда зависит от желания или нежелания больного быть как можно быстрее здоровым. Обследование в таком направлении Изелен назвал «ментальным экзаменом», для проведения которого лучше всего обратиться к психиатру. ИССЛЕДОВАНИЯ ПРИ ПОДОЗРЕНИИ НА СИМУЛЯЦИЮ И АГГРАВАЦИЮ Врач всегда может встретиться с людьми, препятствующими своему выздоровлению или же выдающими себя больными без объективного основания (симулянты), а также с такими больными, которые незначительные в действительности изменения представляют более тяжелыми (агграванты). При общей системе социального обеспечения всегда найдутся люди, злоупотребляющие данными возможностями. Хещл подчёркивает, что если общественный строй обеспечивает право на труд, защищает всех членов общества от нищеты и обеспечивает бесплатную медицинскую помощь, тогда он не только имеет право, но и обязан потребовать честной и активной работы от всех членов общества. Психически неполноценные люди, а также люди с моральными дефектами и алкоголики могут отказываться от работы. Ввиду легкой повреждаемости руки и важной роли ее в работе у таких людей невроз на почве травмы,аггравация и симуляция часто связаны именно с рукой. Задача врача уменьшить число случаев злоупотребления возможностями, данными социальным страхованием. Врач должен всегда учитывать возможность аггравации и симуляции, нераспознавание их понижает авторитет врача и перед другими больными. Уже Пирогов отметил: «нет ничего более смешного, чем когда симулянт доказывает врачу наличие несуществующего заболевания». В то время как симуляция, сознательное представление симптомов заболевания, как правило, встречается у самых обыкновенных обманщиков и истериков, аггравация, то есть увеличение существующих субъективных жалоб, наблюдается при неврозе на почве травмы и у психоневротических больных. Хенцл подчеркивает, что в хирургии кисти между аггравацией и симуляцией нельзя провести резкую границу. Очень трудно судить о сознательности или же несознательности поведения больного, на что указывается и в нижеследующих строках Вагнер—Яурегга: «не уметь хотеть и не хотеть уметь переходят друг в друга постепенно и нельзя с уверенностью установить ту точку, в которой цели, составляющие основу возникновения заболевания, сознательно или несознательно становятся действительными». Все же, как бы трудным это ни было, необходимо стараться провести принципиальное различие между психогенными реакциями и симуляцией. Первые рассматриваются как заболевание, а вторая как обыкновенный обман. При подозрении на симуляцию опрос и обследование больного должны быть особенно тщательными. После повреждений предплечья и кисти часто остаются ригидность или слабость поврежденных в прошлом отделов, что как бы толкает склонных к этому больных на аггравацию. У психотических личностей небольшие остаточные явления превращаются в навязчивую идею, они теряют силу воли, и так как конечность ввиду бездействия становится все более и более неприспособленной, больные считают себя неспособными выполнять какую-либо работу и совсем не пользуются рукой. Еще до обследования больного поведение его может дать врачу ценные указания. Как он входит в приемную врача, как раздевается, щадит или не щадит при этом какой-нибудь сустав, все это может служить важным ориентиром для врача. Чрезвычайно важно провести обследование в дружеской обстановке, даже и в том случае, если врач замечает, что имеет дело с симулянтом. Ни в коем случае нельзя подавать вид, что он не верит словам больного. Если врач создает вид полного доверия, этим облегчается раскрытие симуляции и аггравации. Для разоблачения симуляции Хенцл рекомендует следующие методы: 1. Повторные исследования при точной регистрации полученных данных. Симулянту или агграванту, не имеющему специальной подготовки, трудно повторно указать локализацию поражения и особенно трудно повторить одну и ту же амплитуду движений в суставах. 2. Отвлечение внимания больного. Это наиболее просто достигается в случаях, когда во время исследования врач разговаривает с больным. При наличии жалоб на ригидность в суставах больного просят больную и здоровую конечности двигать одновременно. При быстрой смене сгибания и разгибания больной путается, дает противоречивые ответы. 3. Вызов удивления больного и при этом проведение исследования. 4. На короткий срок положить больного в стационар. Если симулянт не сознается в симуляции даже при полной уверенности врача в этом, лучше всего положить его в стационар на основании симулированного им заболевания и провести симптоматическое лечение без какого-либо знака недоверия. В стационаре симулянты должны быть расположены в отделении для самых тяжелых больных. Быть среди больных, фактически борющихся за жизнь, для здорового симулянта почти невыносимо. Обстановка влияет на него, пробуждает чувство честности, и симулянт довольно скоро объявляет себя здоровым. А если он упорствует, как правило, его разоблачают сами больные, так как они не позволят обмануть своего лечащего врача, возвращающего им жизнь или здоровье. Симуляция ригидности плечевого сустава встречается довольно часто. Для уточнения диагноза врач, располагаясь за спиной больного и придерживая лопатку, может отметить происходит ли боковое движение в самом суставе или оно происходит при помощи лопатки. При подо- зрении на симуляцию и аггравацию врач пассивно поднимает верхнюю конечность, а затем внезапно опускает её. Если конечность падает постепенно, то врач может обнаружить, что больной способен и на некоторое активное движение. Другой метод: врач просит больного взяться за спинку койки или стула и сгибать колено. В случае симуляции и аггравации при сгибании колена верхняя конечность больного без какого-либо препятствия поднимается выше горизонтальной плоскости. Можно попытаться двигать конечность больного в лучезапястном и локтевом суставах, якобы обращая полное внимание на исследование этих суставов, и незаметно произвести движение в плечевом суставе. Симуляция тугоподвижности в локтевом и лучезапястном суставах довольно редка, так как функция этих суставов более наглядна и удерживать локтевой сустав в неподвижном состоянии для симулянта является трудным. Состояние мускулатуры и сравнительные данные рентгенографии быстро ориентируют врача. Наиболее часто встречается симуляция ригидности пальцев. Удерживать один палец в неподвижном состоянии при быстром движении остальными пальцами весьма трудно. Поэтому, в случае подозрения, врач просит больного закрыть глаза, скрестить руки и быстро двигать пальцами. Затем это же повторяется с перекрещенными за спиной руками. Исследуемый концентрирует внимание на одной руке и легко запутывается. Исследование чувствительности при помощи иглы или кисточки, будучи субъективным методом, не дает возможности для распознавания симуляции. Диагностической ценностью обладают объективные методы исследования чувствительности (нингидринный отпечаток и т. д.). Нельзя забывать о том, что поражение нервов в течение длительного времени всегда приводит к трофическим расстройствам. Паралич и нарушение чувствительности истерического происхождения на руке локализуется в виде перчатки и никогда не соответствует анатомическому ходу нервов. В ответ на просьбу врача двигать парализованными пальцами больной, как правило, не делает даже попыток движения и не двигает ни одним пальцем или же одновременно действует сгибателями и разгибателями так, что пальцы не могут двигаться. Поражения периферических нервов кисти проявляются в нарушении двигательных и чувствительных функций. Для исследования нарушения двигательных функций необходимо знание области иннервации периферических нервов. Диагностика паралича нервов нами будет подробно изложена в соответствующих главах. Однако здесь необходимо отметить, что поражение двигательных нервов может быть исключено уже при проведении ориентировочного исследования. В том случае, если больной способен сблизить кончики пальцев и разгибать концевую фалангу большого пальца, повреждение двигательных нервов исключается, так как для выполнения этих движений необходима целость всех нервов кисти (Ней). Полная чувствительность кисти обеспечивается тактильной чувствительностью кожи руки, температурной и болевой чувствительностью, а также глубокой чувствительностью. Все это вместе обеспечивает чувствительную функцию руки, а именно— способность распознавания предметов осязанием и даже способность слепых читать пальцами. При наличии тактильной и болевой чувствительности кожи руки в неполной степени рука все же может быть «слепой». Поэтому исследование тактильной и болевой чувствительности кожи руки (ваткой, кисточкой по Фрею, иголкой) не всегда дает правильное представление о функциональной чувствительности. Субъективные методы исследования особенно малозначительны потому, что при исследовании аггравантов, детей, тяжелобольных и слабо концентрирующих свое внимание людей они запутывают врача. Объективные методы исследования чувствительности на руке: исследование нингидринных отпечатков пальцев (см. главу о нервах) и «picking up test» no Мобергу (поднятие мелких предметов при закрытых глазах) являются теми методами, при помощи которых врач может получить истинную картину о состоянии функциональной чувствительности, о так называемом «tactile gnosis». Врач часто встречается с симуляцией слабости мускулатуры кисти. При исследовании в данных случаях врач просит больного сгибать попеременно суставы здоровой и больной кисти, затем он оказывает тягу и давление на суставы, повторяя эти движения и на перекрещенных руках. Аггравант скоро запутывается. Сила сжатия в кулак в значительной степени зависит от сгибательного или разгибательного положения в лучезапястном суставе. Известно, что при сгибании в лучезапястном суставе сильное сжатие пальцев в кулак не может быть выполнено. Наблюдение над выполнением сжатия пальцев в кулак в упомянутых двух положениях выясняет истинное состояние. Применение динамометра Коллина для измерения силы кисти в случае аггравации и симуляции ограничено. Величина динамометрии «О» означает симуляцию, так как она, даже при сильнейших болях, бывает выше нуля. Если врач замечает, что больной уделяет слишком большое внимание шкале динамометра, он должен заподозрить его в аггравации. В таких случаях проба повторяется при закрытых глазах больного. Если больной не является симулянтом, то повторные пробы приводят приблизительно к одинаковым результатам. При наличии жалоб со стороны больного на отсутствие работоспособности из-за болей врач должен стараться установить локализацию боли: имеется ли она в коже, в мышцах, в суставе или же в кости. Если локализация боли при надавливании или движении не совпадает с указанной больным локализацией, врач не должен говорить о возникшем у него подозрении. Поведение больного и в таких случаях может помочь при выяснении истины. Хенцл обращает внимание на то, что при прикосновении к больной кисти первым рефлексом является защитный (отдаляющий) рефлекс, и только за этим следует проявление боли. Защитный рефлекс не может быть угнетен, и упомянутый порядок является законным. Если при исследовании больной сначала реагирует на боль и только потом оттягивает руку, у врача должно возникнуть подозрение на аггравацию. Ввиду того, что в случае повреждения правой руки сумма, выплачиваемая по социальному страхованию является более высокой, часто и левши утверждают, что они правши, а в случае травм левой руки и правши стараются убедить врача в том, что они левши. Выраженные левши ветре-
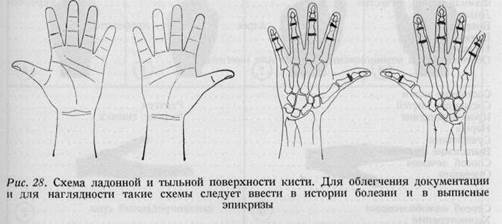
чаются только в 2—3% случаев. Подавляющее большинство людей прирож-дении является амбивалентом, однако, так как во всех областях жизни преобладает пользование правой рукой, то по привычке люди становятся правшами. Определение того, является ли человек правшой или левшой, на основании динамометрии кисти или омозолелости ладони очень трудно. Наиболее удачной пробой является проба по Киршу: врач просит больного прижать плечи к грудной клетке и указательными пальцами обеих рук описать круги в одном и том же направлении. Круговые движения левой рукой у истинных левшей совершенны, а правой рукой - угловаты. У правшей правая рука описывает правильные круги, а левая — угловатые (рис. 27). О ДИАГНОСТИКЕ ПОВРЕЖДЕНИЙ КИСТИ Диагностика повреждений кисти и пальцев не является легкой задачей благодаря сложному анатомическому строению: на кисти имеется 27 костей, 17 суставов, 42 мышцы и сухожилия, а также множество чувствительных и двигательных нервов, находящихся в тесной связи друг с другом, поэтому они часто повреждаются одновременно. Для установления диагноза необходимо основательное знание анатомии и механики кисти. Постановка диагноза необходима до начала операции и обезболивания, иначе распознавание повреждений нервов и сухожилий чрезвычайно трудно. Распознавание повреждений отдельных нервов и сухожилий иногда является трудным даже во время операции, так как отсепарованные сухожилия и нервы ускользают из операционного поля. Диагноз повреждений сухожилий устанавливается на основании выпадения двигательных функций. Основные суставы пальцев вследствие действия червеобразных и межкостных мышц сгибаются даже при повреждении сухожилий обоих сгибателей. Основной сустав большого пальца при этом же поражении сгибается мышцами возвышения большого пальца. Поверхностный сгибатель пальцев действует на средние суставы трехчленных пальцев; а сухожилие глубокого сгибателя — на концевые и средние суставы. Из раз-гибательных сухожилий пальцев сухожилия длинных разгибателей выпрямляют основные фаланги, концевые фаланги разгибаются исключительно червеобразными и межкостными мышцами. Поэтому каждый сустав пальцев должен быть обследован в отдельности. Переломы костей кисти иногда представляют диагностическую трудность. Поэтому при подозрении на перелом, а также при любом тяжелом повреждении кисти необходимо прибегать к рентгенографии. Повреждение нервов. При повреждении обоих ладонных нервов пальцев ввиду выпадения чувствительности больной не можег пользоваться пальцами, наступает их атрофия. Поэтому своевременное распознавание повреждений нервов является чрезвычайно важным. Поврежденные нервы следует соединить швами. Для этого необходимо обследование как тыльных, так и ладонных поверхностей всех пальцев как субъективными, так и объективными методами (см. гл. о поражении нервов). Повреждение двигательных нервов кисти сопровождается выпадением функций коротких мыщц кисти. При параличе срединного нерва противопоставление большого пальца становится невозможным. Отведение большого пальца нельзя смешивать с противопоставлением, так как первое осуществляется длинной отводящей мышцей и коротким разгибателем большого пальца. Распознавание повреждений сосудов. Основным вопросом при первичной обработке ран кисти является вопрос о том, имеется ли кровообращение в дистально расположенных от места повреждения областях. Для решения этого вопроса врач следит за тем, какое время требуется для заполнения капилляров под ногтем при сдавливании его. В сомнительных случаях стерильной иглой врач укалывает кончик пальца и следит за наличием или отсутствием кровотечения. Если края раны не кровоточат, сохранение пальца безнадежно. Диагностика повреждений подробно излагается в отдельных главах совместно с соответствующими проблемами функциональной анатомии. ДОКУМЕНТАЦИЯ, НЕОБХОДИМАЯ В ХИРУРГИИ КИСТИ Повреждения и изменения кисти, а также выпадения двигательных функций ее непосредственно после обследования должны быть зарегистрированы. Регистрация множественных повреждений и изменений кисти без применения схемы довольно сложна и неясна. Описание повреждений, например двух или трех пальцев и ладони, является довольно сложным, так как необходимо неоднократно отмечать каждое повреждение: на каком пальце, соответственно уровню фаланги, краю кисти, а также поверхности кисти или пальца. Поэтому целесообразным является приготовление схемы и нанесение локализации повреждений на схему. Локализация множественных повреждений на схеме может быть отмечена цифрами, а характеристика этих изменений в истории болезни подробно описана под соответствующими цифрами. Применение схем облегчает связанную с повреждениями кисти как административную, так и систематизирующую и научную работу. В нашей клинике схемы, приведенные на рис. 28, оформлены в виде резиновой печати, и они впечатываются в историю болезни, в операционный журнал и в выписные эпикризы больного. Таким образом данные исследования больного как для лечащего, так и для других врачей, представлены наглядно. Для хирурга, редко имеющего дело с повреждениями кисти, достаточно приготовление схематического рисунка кисти. При описании повреждения или операции обозначение пальцев цифрами часто приводит к путанице. Необходимо всегда писать название пальцев или на родном языке или по-латыни. Нижеприведенная таблица показывает старые и современные названия пальцев на латинском и на английском языках.
При обозначении анатомических образований в операционном журнале по возможности надо стремиться к применению единой номенклатуры, а именно соответственно Парижской или же Базельской анатомических номенклатур (см. Приложение). Документация, связанная с повреждениями и операциями кисти, имеет большее значение, чем документация во многих других областях хирургии. После произведенной аппендэктомии или операции грыжи сравнительно редко приходится снова заниматься деталями прошедшей операции. Однако после повреждений или операции на кисти чрезвычайно часто возникает необходимость проведения новой операции или применения особого вида лечения. Операции в восстановительной хирургии, как правило, производятся в несколько этапов. При этом необходимо подробное знакомство с дан-
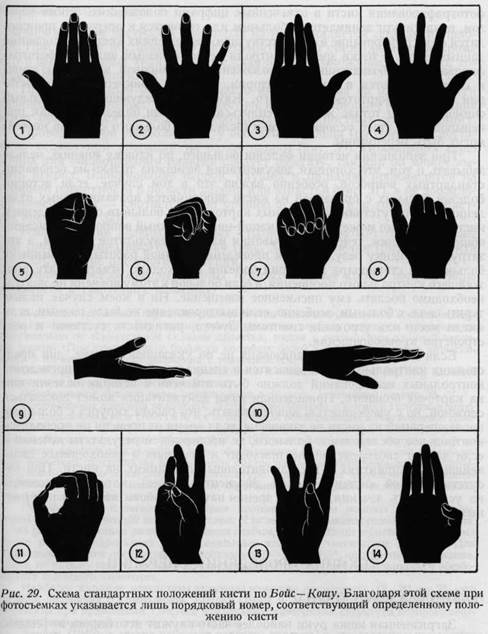
ными предварительных повреждений или операций. В последующие за операцией дни с больным начинает занятия специалист по функциональной терапии, а после заживления раны проводится послеоперационное лечение. Очень часто применяют различные виды лечения, нередко и в других учреждениях. Последствия даже незначительных повреждений кисти могут препятствовать больному продолжать прежнюю работу, и в таких случаях необходимо определение пенсии. В этих случаях для страхового общества могут потребоваться данные о подробностях повреждения, операции, о проведенном лечении и об его исходе. Несмотря на все вышесказанное, в практической работе документация повреждений кисти слишком упрощена, и таккак непосредственная опасность жизни имеет место только в очень редких случаях, в амбулаторные журналы записываются только короткие диагнозы и отметки об оказанной помощи, например, так: «Рез. рана сух. пов. сгиб, пальц. прав. руки. Тер.: шов, повязка, советы». Врачи,знакомые с ежедневной практикой в условиях Венгрии, могут свидетельствовать о том, что в большинстве случаев повреждений документация является недостаточной, подобно приведенному нами примеру. Принимая во внимание предъявляемые жизнью вышеуказанные требования, обусловленные особой важностью функции кисти, для документации ее повреждений целесообразным является применение специальных карточек. На первую сторону карточки заносятся данные больного, а также данные повреждения. Вторая сторона карточки служит для отметок о течении заболевания. Карточки больного с повреждением кисти составляются так, чтобы в них содержались все данные, могущие иметь значение и в будущем, при этом нет необходимости в сложных описаниях, повреждения должны быть охарактеризованы коротко и ясно. Ответы на стандартные вопросы, имеющиеся на карточках, а также схема повреждений должны всесторонне отражать качество и способы восстановления повреждения кисти. Локализация поверхностных повреждений зарисовывается на схему (рис. 28), а локализация глубоких повреждений отмечается кружочками. На первой странице карточки больного с повреждением кисти имеются следующие вопросы: КАРТОЧКА БОЛЬНОГО С ПОВРЕЖДЕНИЕМ КИСТИ Фамилия, имя, отчество.............................................. № карточки Диагноз.......................................................................... Возраст больного.................... адрес............. профессия.............. Время травмы.................................................................... Начало лечения.................................................................. Обстоятельства возникновения травмы или изменения............................... Состояние кожи.................................................................. Состояние костей.................................. Рентген...................... Кровообращение................................... № рент, снимка............... Нервы........................................................................... Сухожилия....................................................................... Выпадение функций.............................................................. Способ лечения..................................................................■ Операция........................................................................ Способ иммобилизации........................запланированный срок............. Химиотерапия.................................................................... Ком. ГАТ........................................................................ № фотографии.................................................................... 2-ая страница Течение заболевания.............................................................. 1. неделя................................. 2. неделя................................. 3. неделя................................. снятие швов...................... 4. неделя................................. заживление раны................. 6. неделя................................................................... 8. неделя................................................................... 12. неделя................................................................... 6. месяцев.................................................................. 1. год....................................................................... трудовая терапия......................... да...................нет............. Результат:................ плохой.................. удовлетворительный......... ................................хороший.............. отличный................ Описание оставшихся ограничений движений и деформаций......................... В регистрации повреждений и изменений кости ценную помощь оказывает фотография. Фотография в то же время является необходимым материалом для обстоятельной научной работы. Для оценки результатов проведенного лечения незаменимую помощь оказывает фотодокументация, оформленная еще до вмешательства. Так как в большинстве случаев сам хирург не может заниматься фотографированием, в нашей клинике для согласованной работы с фотолабораторией применяется метод Дж. Бойса. На рис. 29 показаны 14 снимков стандартных положений кисти, которые дают возможность для
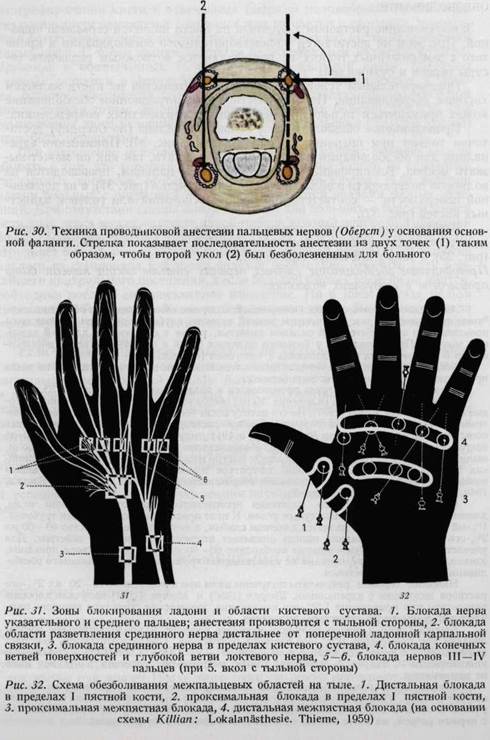
фотографирования кисти в отмеченных цифрами положениях. Таким образом, пока хирург занимается с больным или готовится к операции, производится фотографирование в соответствующих положениях кисти на основании данных цифр. С точки зрения контроля целесообразным является фотографирование в обозначенных 14 положениях и здоровой кисти. Негативы и снимок остаются в фотолаборатории, а копии прикрепляются к истории болезни (картотека) больного. Каждый последующий контрольный снимок должен тотчас же прикрепляться к истории болезни, так как при невыполнении этого условия снимки (вследствие большого сходства костей) могут быть перепутаны. При заполнении истории болезни больного, по нашему мнению, нельзя забывать о том, что хорошая документация возможна только на основании стандартных вопросов, особенно важно это в том случае, если истории болезни больных с операцией на кисти заполняются врачами разных отделений. При отсутствии специальных карточек для больного с повреждением кисти врач легко может упустить какой-нибудь важный вопрос при описании общего состояния, течения заболевания или же результатов лечения, а это затрудняет оценку результатов и проведение научной работы. При выписке больного из стационара в истории болезни необходимо отметить дату ближайшего контрольного посещения, а если больной к этому времени не явится, необходимо послать ему письменное извещение. Ни в коем случае нельзя терять связь с больным, особенно, если выздоровление не было полным, если имели место или угрожали симптомы Зудека, ригидность суставов и расстройство кровообращения. Если документация организована не по указанной системе, дни предстоящих контрольных явок заносятся в специальный журнал, а проведение контрольных исследований должно быть отмечено в истории болезни или на карточке больного. Приведенная нами документация может показаться сложной, но с уверенностью можно сказать, что работа хирурга с больными после операций на кисти не закончена, если время от времени не проводится контрольное обследование больного, не проверяются результаты лечения и если хирург своевременно не приходит к решению о необходимых дальнейших мероприятиях и восстановительных операциях на кисти. При отсутствии такой систематической документации весь материал, несмотря на успешность лечения, с точки зрения научной работы является потерянным. ТЕХНИКА ПРОВЕДЕНИЯ ОПЕРАЦИИ ПОДГОТОВКА КОЖИ КИСТИ Загрязненная кожа руки наиболее часто служит источником инфекций. Поэтому до операционной необходимо обработать кисть больного: обрезать и вычистить ногти, вымыть руки водой с мылом. В операционной больной моет руки в течение трех минут раствором гексахлорофена, который применяется и для мытья рук врача. После этого руки до локтя протирают алкоголем. Йодной настойки мы не применяем, так как она дубит кожу и в более глубоких тканях вызывает выпотевание, а затем рубцевание, сухожилия под ее действием слипаются друг с другом. ОБЕЗБОЛИВАНИЕ Замораживание раствором хлорэтила на кисти является серьезной ошибкой. При этом не достигается удовлетворительного обезболивания и кроме того в замороженных тканях не представляется возможным различить сосуды нервов и сухожилий. Предварительным условием тонкого вмешательства на кисти является хорошее обезболивание. Поэтому местное инфильтрационное обезболивание может применяться только при небольших поверхностных повреждениях. Проводниковое обезболивание у основания пальца (по Оберсту) достаточно только при операции на одном пальце (рис. 30). Применения адреналина для обезболивания пальцев следует избегать, так как он может вызвать некроз. Блокирование нервов, идущих к пальцам, производится на волярной поверхности в области ладони или запястья (рис. 31), а на дорзаль-пой поверхности — соответственно уровню оснований или головок запястных костей (рис. 32). Блокирование главных нервных стволов кисти может быть произведено соответственно высоте запястья (рис. 33), предплечья (рис. 34), локтя (рис. 35), а также плечевого сплетения. Проводниковое обезболивание главных нервных стволов кисти может быть произведено в следующих областях: Анестезия срединного нерва. Обеспечивает отличное обезболивание в области иннер-вации срединного нерва. Вкалывание тонкой иглы на глубину одного см производится проксимально от сгибательной складки запястья, рядом с сухожилием длинной ладонной мышцы. При появлении у больного колющих болей в окружность нерва впрыскивается 5 мл новокаина или лидокаина с тоногеном (см. рис. 31). Обезболивание локтевого нерва производится в области локтя (см. рис. 35), на месте прохождения нерва через локтевую борозду. Обезболивание лучевого нерва производится в области, отмеченной на рис. 35. Обезболивание плечевого сплетения. Метод обезболивания плечевого сплетения впервые был предложен Криле (1897). По его методу после обезболивания кожи плечевое сплетение обнажается и инфильтрируется слабым раствором кокаина. После неудачных попыток Брауна его ученик Куленкампф в 1911 году опубликовал используемый до настоящего времени подключичный метод обезболивания плечевого сплетения. Обезболивание плечевого сплетения по Куленкампфу быстро нашло широкое применение в клиниках Европы, однако в американской литературе только после второй мировой войны появились сообщения о распространении обезболивания плечевого сплетения (Боника, 1949, 1100 собственных наблюдений). Обезболивание плечевого сплетения производится при помощи тонкой иглы, длиной 6—8 см, отточенной под тупым углом. К игле присоединяется резиновая трубочка. 1%-ый раствор прокаина является слишком слабым, а необходимое количество 40—60 мл 2%-ого раствора адреналина иногда оказывает вторичное токсическое действие. Для удовлетворительного обезболивания необходимо 60—80 мл 1,5%-ого раствора прокаина, однако, по нашему опыту, прокаин не удовлетворяет требованиям проводникового обезболивания плечевого сплетения. Наиболее хорошие результаты получены нами при применении 12—20 мл 2%-ого раствора лидокаина с адреналином. Штром (1950) и Моберг (Ц951) получили хорошие результаты при применении 1,5%-ого ксилокаина, химическая структура которого соответствует химической структуре лидокаина. Боника (1949) и другие получили наиболее хорошее и продолжительное обезболивание при применении 0,5%-ого раствора пантокаина. Продолжительность действия пантокаина — 6 часов, ксилокаина с лидокаином — 2—3 часа, а прокаина в упомянутой концентрации — только 1—1,5 часа. Ввиду токсического действия пантокаин нами не применяется. Стандартный метод надключичного обезболивания плечевого сплетения по Куленкампфу и Квену. По классическому способу Куленкампфа плечевое сплетение инфильтрируется в области верхнего отверстия грудной клетки, на уровне перекрещивания его с первым ребром, на месте выхода сплетения из задней лестничной щели.
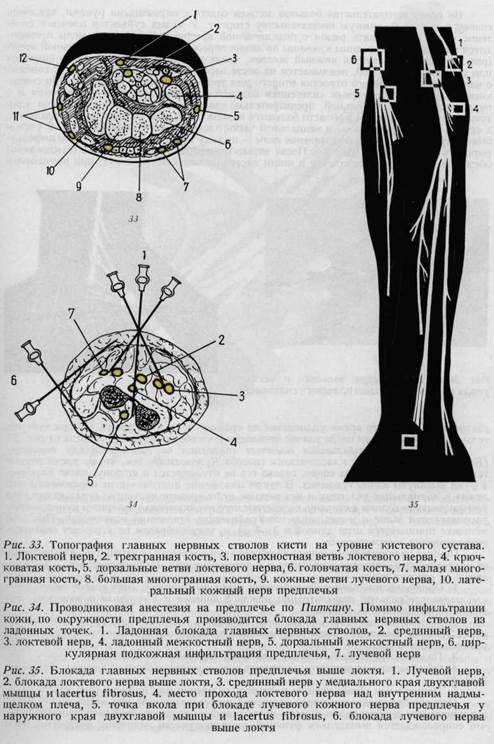
Во время вмешательства больной должен сидеть с опущенными руками, наклоним голову в противоположную вмешательству сторону. У худых субъектов плечевое сплетение удается прощупать рядом с подключичной артерией. Вкалывание иглы производится на 1 см выше середины ключицы по линии пересечения ее наружной яремной веной (рис. 36). Затем образуется кожный желвак, после чего игла, соединенная со шприцем или с резиновой трубкой, вкалывается на месте первого ребра так, чтобы ось ее совпала с направлением остистого отростка второго или третьего грудного позвонка. При соприкосновении иглы с плечевым сплетением больной сообщает о чувстве удара током и о парастезии. К этому больной предварительно должен быть подготовлен. Если удар тока ощущается больным в области большого пальца руки, игла находится в латеральной, а если в области мизинца — в медиальной части плечевого сплетения (рис. 37). С учетом этого ощущения меняется направление иглы — по ходу 1 ребра — для того, чтобы инфильтрировать все сплетение (рис. 38). После впрыскивания раствора лидокаина (ксилокаина) обезболивание плеча, предплечья и кисти наступает через 8—10 минут; при применении раствора прокаина это время удлиняется по крайней мере до 15 минут. Потеря чувствительности, наступающая после удачно произведенного обезболивания, показана на рис. 39. Дата добавления: 2015-12-16 | Просмотры: 2607 | Нарушение авторских прав |