|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
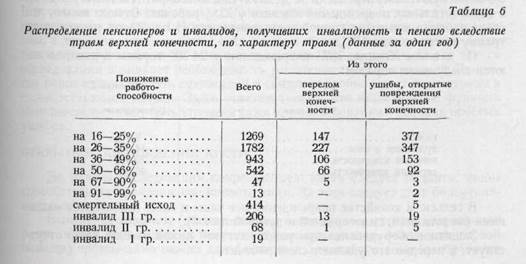
III. ПОВРЕЖДЕНИЯ КИСТИЧАСТОТА ПОВРЕЖДЕНИЙ КИСТИ В ПРОМЫШЛЕННОСТИ И В СЕЛЬСКОМ ХОЗЯЙСТВЕ Для определения частоты повреждения кисти в различных областях производства необходимо знание медицинской статистики. По нашим статистическим данным, повреждения кисти составляют 40% всех травм вообще. По данным Богораза и Гориневской, эта цифра равняется 40—70%. Локализация повреждений по пальцам показана на таблице 5. В таблице приведены данные частоты повреждений кисти за два года. Из материалов Центрального статистического управления по производственному травматизму выясняется, что из повреждений, излечивающихся в срок свыше трех дней,
Понижение трудоспособности на 67—90% и на 91—99% является временным, улучшение состояния верхней конечности ведет к восстановлению трудоспособности пострадавших до 50%. В 1957 году вследствие травм верхней конечности был потерян приблизительно один миллион рабочих дней. В том же году было выплачено около 60—70 миллионов форинтов по больничным листам, на расходы больниц, на медикаменты, а также пенсионерам и инвалидам. Сравнительные данные Хенцла, относящиеся к травматизму в различных отраслях промышленности (таблица 7), показывают, что повреждения верхней конечности в любой отрасли промышленности преобладают над повреждением других частей тела (голова, туловище, нижние конечности). Статистические данные относительно повреждений кисти в горной промышленности в Венгрии собраны Конкой-Теге (Горный трест г. Печ, 1958). В 1958 году среди 1557 подземных рабочих 606 подверглись травме, причем у 300 из них имелась травма кисти, а у 32 — повреждения предплечья и плеча. Эта составляет больше чем 50%. Среди 1557 рабочих за три года наблюдалось ровно 1000 случаев травм кисти. Из них у 83 человек наблюдалась многократная, у 22 — трехкратная травма. Данные о повреждениях кисти у горных рабочих еще более показательны, если говорить о горняках, работающих в этой отрасли промышленности продолжительное время: из 100 рабочих однократную травму перенесли 32%, двух- или многократную травму— 26%, а незначительные повреждения имелись у 23% рабочих. Отсюда видно, что среди рабочих, занятых в горной промышленности от 1 до 23 лет, не получили травму кисти только 19%. По данным Хенцла, 7873 повреждения у 24 399 горняков распределяются следующим образом: В сельском хозяйстве повреждения все чаще и чаще вызываются машинами (молотилкой, силосорезкой и дуговой пилой). Защитное оборудование при работе дуговой пилой на селе часто отсутствует, а нередко его удаляют сами рабочие.
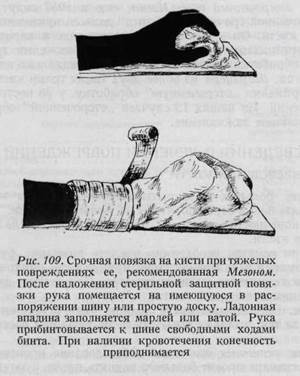
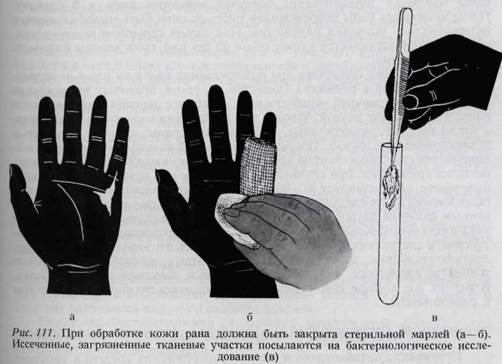
По статистике Хенцла, в 1955 году из 20 373 сельскохозяйственных рабочих 613 подверглись разному виду травм, причем из этого количества 42,3% травм падало на верхнюю конечность. В Австрии в 1955 году в лесном и сельском хозяйствах было занято 1 600 000 рабочих. Травмы, возникшие во время работы, наблюдались у 54 122 (3,4%) рабочих. 35,1% травм приходилось на верхнюю конечность. Первичный отсроченный шов: Изелен еще в 1957 году говорил, что принцип „отсроченной срочной обработки" должен применяться и при обработке травм кисти. Он имеет свои преимущества в первую очередь с точки зрения организации помощи, то есть при тяжелых травмах кисти окончательная обработка травмы производится специально подготовленной группой хирургов. Шарлцерл из более двух тысяч травм кисти в 43 тяжелых случаях применял „отсроченную" обработку, у 38 пострадавших безо всяких осложнений. Из наших 13 случаев „отсроченной" обработки в 11 достигнуто первичное заживление. ОБЩИЕ СВЕДЕНИЯ О ЛЕЧЕНИИ ПОВРЕЖДЕНИЙ КИСТИ ЗАКРЫТЫЕ ПОВРЕЖДЕНИЯ КИСТИ Обследование больных с закрытыми повреждениями кисти следует проводить внимательно и бережно, чтобы не причинять боли. Врач должен осмотреть всю конечность, начиная с плеча, и только после этого перейти к обследованию кисти. Осмотр. При осмотре необходимо уделять внимание функции мышц, осмотреть деформации,заболевания кожи, припухлости, опухоли, цианоз или бледность, а также выявить наличие тремора. Полученные данные следует сравнивать с данными здоровой кисти. Ощупывание. Ощупывание кисти должно быть осторожным. Особенно нужно следить за тем, чтобы не вызывать боли, даже при пассивных движениях. Исследование активных движений. Обследование производится следующим образом: сначала просят больного поднять плечо, а затем переходят к проверке сгибания, разгибания, супинации и пронации в локтевом суставе. В лучезапястном суставе кроме сгибания и разгибания проверяются и ульнар-ное и лучевое отведение. После этого рука обследуется в вытянутом положении, а затем просят больного сжать кисти в кулак. При этом врач не помогает больному, пациент должен сам выполнять все движения. После такого обследования возникает необходимость рентгеновского исследования. Закрытые повреждения костей, сухожилий и связок подробно будут рассмотрены в соответствующих главах. Здесь отметим только, что исследование функции конечности не может быть упущено даже при обследовании в случаях простых ушибов. ОТКРЫТЫЕ ПОВРЕЖДЕНИЯ КИСТИ До начала обследования поврежденную кисть следует поднять, чтобы способствовать прекращению кровотечения. За этим следует дача болеутоляющих средств. Выяснение анамнеза (обстоятельства, место травмы, степень загрязнения раны, время, прошедшее с момента травмы, характер оказанной первой помощи) чрезвычайно важно для диагноза и для выбора способа обработки раны. Способы очищения кожи кисти, постановка диагноза, документация, подготовка к операции, проведение обескровливания, необходимого при обработке каждого более или менее значительного открытого повреждения кисти, уже изложены нами в соответствующих главах данного руководства. В тех случаях, когда больному предстоит ждать рентгеновского исследо- вания, перевода в другое лечебное учреждение или же подготовки к операции, необходимо оказать первую помощь, порядок которой таков: 1. сухая стерильная повязка; 2. марлевая или ватная подкладка, которая служит и для всасывания крови; 3. шина для иммобилизации кисти и предплечья; 4. эластическая повязка с компрессией для уменьшения кровотечения (рис. 109); 5. придание конечности горизонтального положения с помощью косынки. Если после возникновения раны прошло более 12 часов, то необходимо приготовить мазок из отделяемого раны (рис. 111). При обнаружении в мазке большого количества лейкоцитов и бактерий наложение первичного шва не рекомендуется. При наложении отсроченного шва рана зашивается в зависимости от результата бактериологического исследования, то есть она зашивается только при отсутствии патогенных бактерий.
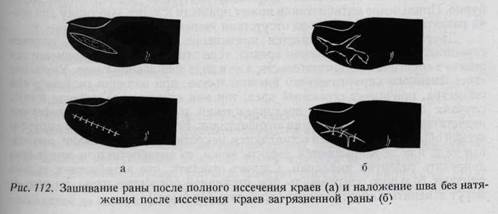
ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАН КИСТИ Вся дальнейшая судьба поврежденной кисти во многом зависит от первичной хирургической обработки ее. Основные принципы правильного лечения ран: 1. предупреждение развития инфекции в ране, 2. уменьшение кровотечения в зависимости от условий, 3. закрытие дефектов, 4. восстановление функций (по мере возможности). Целью первичной хирургической обработки раны мирного времени является закрытие ее путем наложения первичного шва; И. П. Павлов в своих трудах писал, что при этом только создаются наиболее благоприятные условия для биологического процесса заживления раны в наиболее короткий срок. Любая «случайная» рана должна рассматриваться как инфицированная. Латентный период раневой инфекции, как правило, длится 6—8 часов. При первичной обработке раны необходимо создавать благоприятные условия для ее заживления, это достигается путем очищения кожи в окружности раны, в случае необходимости иссечением краев раны, наложением швов и созданием покоя для пострадавшей части тела. Дефект кожи длиннее 1 см при расхождении краев соединяется швами (рис. 112а—б). Способы наложения швов на рану приводим здесь лишь схематично: а) первичный шов с иссечением или без иссечения краев раны; б) первичный отсроченный шов, в) вторичный шов. Техника иссечения раны. Острым скальпелем производится последовательное иссечение одной половины раны, и только после этого можно перейти к иссечению другой ее половины, причем по возможности новыми, чистыми инструментами. Идеальное иссечение раны «одним лоскутом», предложенное Фридрихом, может быть осуществлено только при наличии небольших ран кисти. Края раны иссекаются лишь на расстоянии 1 — 2 мм; иссечения кожи следует избегать или, по крайней мере, его следует производить крайне бережно, особенно на пальцах. При зашивании раны надо стремиться получить гладкую поверхность, без оставления полости в глубине раны, так как гематома, заполняющая оставленную полость, создает хорошую почву для бактерий. Как иссечение раны, так и зашивание ее производится при соблюдении требований асептики. Кожа в окружности раны должна быть побрита, прилегающая кожа — дезинфицирована. Хирург производит операцию стерильными руками, стерильными инструментами и работает в маске. Создание покоя для поврежденной конечности совершенно необходимо, потому что движение играет роль «насоса лимфы», увеличивая количество отделяемого из раны, что препятствует отграничению инфекции и заживлению раны. Общепрактикующему врачу не следует браться за лечение повреждений сухожилий, нервов, размозженной раны, кожных дефектов, повреждений суставов, сопровождаемых кровотечением, а также открытых переломов. Задача общепрактикующего врача в таких случаях — оказание первой помощи (защитная давящая повязка, иммобилизация, дача болеутоляющих
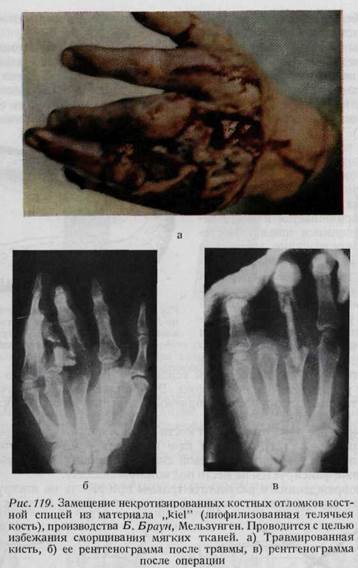
средств, заполнение специальной карточки) и отправление больного в специальное учреждение с сопровождающим персоналом. В случае так называемых банальных, мелких повреждений общепракти-кующий врач должен принимать во внимание все обстоятельства. Поврежде- ния рабочих, занятых очищением труб городской канализации, в кожевен-нообрабатывающей промышленности и вообще соприкасающихся с распадающимися органическими веществами, рассматриваются как инфицированные крайне вирулентными бактериями. Сюда же относятся и уличные травмы, а
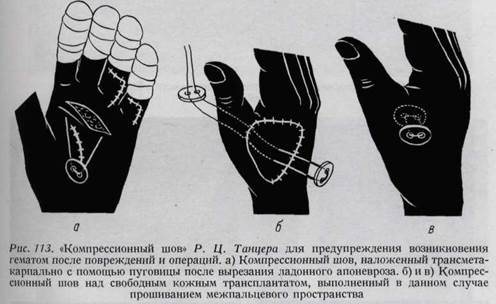
также повреждения у ветеринарных врачей и медицинских работников. Раны, загрязненные почвой (садоводы, крестьяне), должны насторожить врача в отношении возможности развития столбняка и газовой гангрены. Нужно помнить, что колотые раны имеют наклонность к анаэробным инфекциям. Флинн после обработки 618 повреждений кисти первичным иссечением раны наблюдал возникновение ползучей инфекции лишь в 5 случаях. После зашивания раны поврежденная кисть должна быть иммобилизована в функционально выгодном положении. При любом серьезном повреждении кисти больной оставляется в стационаре до тех пор, пока имеется опасность раневой инфекции. Профилактика столбняка при повреждениях кисти ни в чем не отличается от указанной в решениях Общества хирургов, принятых на заседании по вопросу «О первичной обработке ран». Почти все ранения кисти, особенно раны, загрязненные почвой, навозом или предметами городского транспорта, а также колотые, размозженные, огнестрельные раны, чреваты опасностью возникновения столбняка. Повреждения верхней конечности по частоте возникновения столбняка стоят на втором месте после нижней конечности. Смертность все еще высока: при столбняке, развившемся на почве ранения верхней конечности, она составляет 30—60%. Поэтому к профилактике столбняка при повреждении кисти следует относиться серьезно. Предварительно вакцинированным больным дается «напоминающая» инъекция анатоксина (injection га-pell), а остальным больным производится комбинированная инъекция антитоксина и анатоксина. Конечно, нельзя забывать и о хирургической профилактике столбняка, то есть об удалении мертвых, не снабженных кровью тканей и инородных тел, которые являются гнездами спор столбняка. В тканях же, хорошо снабженных кровью, палочки столбняка не способны к размножению. ПРИМЕНЕНИЕ АНТИБИОТИКОВ И ХИМИОТЕРАПЕВТИЧЕСКИХ СРЕДСТВ Применение антибиотиков и химиотерапевтических средств в хирургии кисти значительно продвинуло вперед дело борьбы с инфекцией. Помимо неоспоримой пользы, эти средства при лечении заболеваний приводят и к некоторым трудностям, так как картина отдельных заболеваний под влиянием антибиотиков изменяется и течение отклоняется от обычной, «классической» формы (панариции!). Преимуществом антибиотиков является то, что после их применения инфекции протекают изолированно, менее бурно. Применение антибиотиков может привести к менее заметному для врача развитию осложнений из-за отсутствия явных симптомов. Другой опасностью является применение антибиотиков без наличия серьезных показаний. Особенно вредно, если эти медикаменты применяются вместо хирургических вмешательств, а не в виде дополнения к ним. Упущение своевременного хирургического вмешательства, при наличии гнойника или секвестра, причиняет серьезный вред, так как оперативное лечение в этих случаях обязательно. Для предупреждения развития раневой инфекции недостаточно лишь применения антибиотиков. Если при первичной хирургической обработке раны в ней оставляются некротизированные ткани, инородные тела или не закрываются дефекты кожи, то антибиотики не могут предупредить развития инфекции. Следует отметить, что антибиотики только придают большую уверенность при первичной обработке раны, но они не могут заменить хирургическую обработку (Рубанъи). Антибиотики, согласно Рубаньи, могут оказаться бездейственными в следующих случаях: 1. при резистентности возбудителя заболевания. В хирургии кисти приобрел особенно большое значение тот факт, что по всему миру с каждым годом возрастает резистентность прежде чувствительных к пенициллину штаммов стафилококка. В 1953 году из исследованных штаммов стафилококка (Фюрес, Кубиньи, Кош) резистентным к пенициллину оказалось 40%, а в 1958 году — 82% (Кош, Вотин). Лечения не действующими ввиду резистентности бактерий антибиотиками можно избежать при высеивании возбудителя и определении его чувствительности к антибиотикам, вести лечение следует, опираясь на данные этих исследований («прицельное» лечение антибиотиками). 2. Антибиотическое лечение может быть бездейственным и при наличии псевдорезистентности, которая наступает вследствие технических ошибок, неправильной дозировки и в случаях несвоевременного начала лечения. 3. В случаях недостаточности кровообращения в тканях, наличия не-кротизированных тканей или демаркационной зоны антибиотики не поступают в места инфекции и бактерий. 4. Чувствительность бактерий может меняться в процессе лечения (увеличение резистентности или резистентная вторичная инфекция). 5. Лечение антибиотиками остается бездейственным при упущении необходимых хирургических вмешательств (например не оперированный абсцесс). 6. Лечение антибиотиками не сопровождается успехом и в тех случаях, если не уделяется внимание поднятию резистентности всего организма, для чего необходимы переливания крови, питание богатой белками пищей и создание равновесия водного и солевого обменов. Ввиду опасности сращения скользящих поверхностей рекомендуется избегать местного применения антибиотиков в хирургии кисти. Исключение составляют вскрытые панариции. ОБЩИЕ СВЕДЕНИЯ О ЛЕЧЕНИИ ТЯЖЕЛЫХ ПОВРЕЖДЕНИЙ КИСТИ При наличии тяжелых повреждений кисти, так же как при тяжелых повреждениях других органов, врачу предстоит обследование общего состояния больного по следующему плану: 1. пульс, 2. дыхание, 3. сознание, 4. кровяное давление, 5.температура, 6. исследование мочи, 7. количество белых и красных кровяных телец, 8. обнаружение других (кроме видимых на кисти) повреждений. При тяжелых и обширных повреждениях кисти нужно помнить о возможности наступления шока. В таких случаях необходимо измерять кровяное давление каждые полчаса. Следует определить количество гемоглобина, протеина сыворотки и показателя гематокрита. Эти исследования проводятся до переливания крови. При хирургической обработке тяжелых повреждений кисти, по сути дела, делаются попытки спасения способных восстановить функцию частей кисти. Разумеется, что при любом тяжелом повреждении кисти вся кожа, мышцы, сухожилия, нервы, кости, которые имеют кровоснабжение, должны быть сохранены. При оставлении тканей, не имеющих кровоснабжения, создается благоприятная почва для развития инфекции, угрожающей и здоровым тканям. Необходимо отметить, что в случае ушибленных повреждений удается спасать большие участки тканей, чем это представляется в первый момент, так как в этих случаях, как правило, больше страдает не артериальное, а венозное кровообращение. Для лечения тяжелых повреждений кисти требуется выработка перспективного плана, детали которого необходимо выработать уже в ходе первой операции. Несомненно, это требует больших усилий и означает больший риск, чем проведение ампутации. Однако выдержка хирурга не остается без вознаграждения. Для успешности таких операций от него требуется большой навык и сообразительность. Все же всегда следует помнить, что при удалении многого жертвуют функцией, а при удалении малого рискуют возникновением гангрены и инфекции. Спасение полезных, обладающих кровоснабжением и иннервацией тканевых участков, культей пальцев может принести неоценимую пользу, так как они могут способствовать сохранению части кисти, обеспечивающей восстановление функции. Такие участки могут служить также основой для последующих восстановительных операций. При наличии тяжелых повреждений кисти удается спасти большую часть ее, если при первичной обработке не производится слишком длительная операция. Продолжительное вмешательство приводит к усталости и потере жизнеспособности и без того травмированных тканей, и в этих случаях успех дальнейших мероприятий становится сомнительным. Если имеют место ампутации пальцев с резаными ранами на конце или предположительно малозагрязненные повреждения жизнеспособных тканей, то можно сделать попытку пластического восстановления (при помощи сдвинутых лоскутов, перекрестных лоскутов пальцев, фалангизации и т. д.), чтобы как можно раньше возвратить кисти способность захвата, а больному -трудоспособность. Выздоровление ускоряется путем закрытия кожных дефектов при помощи тонкого эпидермального кожного лоскута даже в тех случаях, если позже обнаруживается необходимость замещения его кожным лоскутом во всю толщу. В случаях сильно загрязненных, инфицированных и размозженных повреждений кисти первоочередной задачей является достижение гладкого заживления сохраненных участков тканей, и только после этого ставится вопрос о восстановительных операциях. Итак, важнейшим моментом является предупреждение развития инфекции. Поэтому омертвевшие ткани следует непременно удалять, переломы и вывихи репониро-вать и в случае надобности фиксировать с помощью проволочного шва или же тонкими, перекрещенными спицами Киршнера. Края кожных ран кисти должны быть сшиты без натяжения. Для свободного отхождения отделяемого Дюбен предлагает дренировать рану на 24 часа при помощи резинового выпускника. Восстановительные операции — трансплантация сухожилий, наложение шва на нервы, артродезы и замещение костных дефектов — планируются на более поздние сроки, когда восстановится или улучшится кровоснабжение кисти. После операции накладывается давящая повязка и кисть переводится в поднятое положение (см. рис. 70). Давящая повязка не должна препятствовать артериальному кровотоку, но в то же время должна предупреждать образование гематом. Наложение давящей повязки чрезвычайно важно с практической точки зрения, так как гематома, сдавливая окружающие ткани, вместо снабжения кровью препятствует их кровоснабжению и создает хорошую почву для инфекции. Многими авторами с хорошими результатами применяется давящая повязка из губки. Танцер с целью предупреждения образования в ране полостей и гематом применяет метод «давящего шва». Применение этого метода наиболее целесообразно в области ладони (рис. 113). Давящий шов в нескольких случаях успешно был применен и нами. Среди последствий тяжелых травм кисти на первом месте стоит посттравматический отек. Он часто является как бы ранним признаком синдрома
Зудека. Дальнейшая иммобилизация в функционально выгодном положении, снятие болей, сосудорасширяющие средства, прокаиновая блокада звездчатого узла и особенно применение ахимотрипсина способствуют исчезновению отека. Массаж и активные движения оказывают неблагоприятное влияние. Другим последствием тяжелых травм кисти является образование контрактуры. Если контрактура является следствием кожного дефекта (например при травме сухожилия), то необходимо замещение дефекта кожным лоскутом. Контрактура, вызванная рубцами кожи, нередко обусловлена неправильными разрезами или замещением кожного дефекта недостаточным по размеру лоскутом. Эти недостатки должны быть в короткий срок исправлены, так как они могут привести к артрогенным и тендогенным изменениям. Сморщивание эластических тканей кисти является необратимым процессом. При лечении тяжелых повреждений кисти для предупреждения контрактур, образующихся вследствие временного отсутствия движений, следует обращать особое внимание на функциональное лечение.
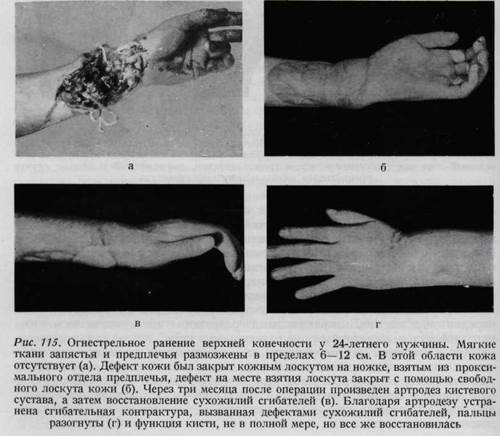
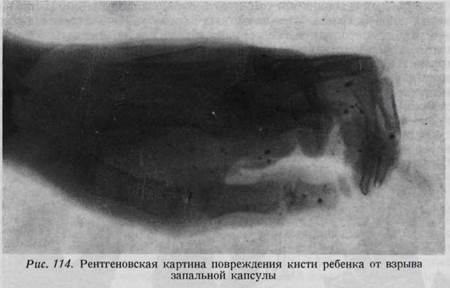
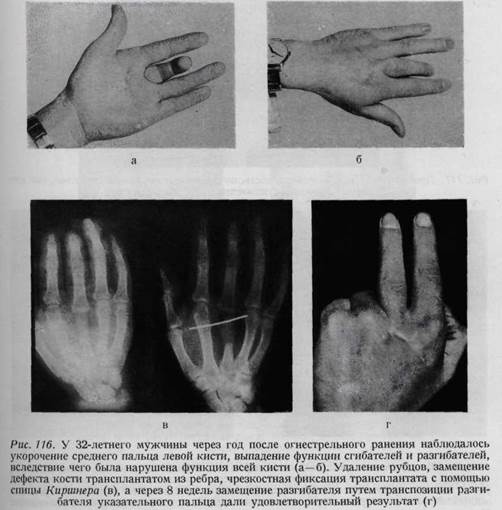
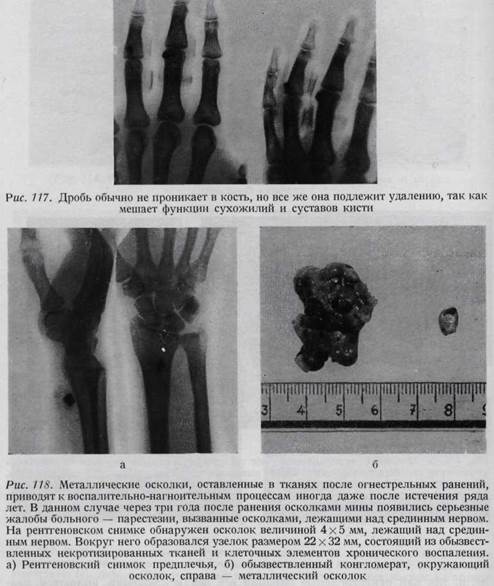
ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ КИСТИ Огнестрельные ранения кисти нередки даже в условиях мирного времени. Наиболее часто встречаются повреждения от запальных капсулей у детей (рис. 114). Принципы лечения этих ран такие же, как ран военного времени, так как огнестрельные ранения все без исключения являются размозженными и инфицированными. Лечение этих ранений нередко затруднено из-за наличия значительных дефектов кожи (рис. 115, 116). Наименьший вред причиняют ранения дробью, полученные на охоте (рис. 117). В воен
ных условиях при первичной обработке ран не может стоять вопрос о каких-либо пластических операциях или о первичном закрытии раны. При любом огнестрельном ранении требуются введение большого количества антибиотиков и иммобилизация пострадавшей конечности! Удаление пули из тканей кисти не является срочной операцией, показаниями к ее удалению в более поздние сроки служат жалобы больного (рис. 118). В отношении подробностей хирургической техники при обработке ранений мы ссылаемся на 18-й том «Опыта советской медицины в Великой Отечественной войне 1941 — 1945 г.г.».
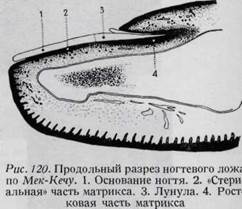
ПОВРЕЖДЕНИЯ НОГТЕЙ Ногти имеют большое значение в функции кисти, они помогают при поднятии мелких предметов с гладкой поверхности. При щипцевом захвате создают опору для мякоти пальцев и вместе с фалангами обеспечивают постоянство формы пальцев. Они защищают кончики пальцев от внезапных ударов и, хотя не обладают болевой чувствительностью, участвуют в передаче тактильных возбуждений. Способная к росту часть ногтя у конца дистальной фаланги соединена с надкостницей. Она заканчивается у кожного лоскута, расположенного под корнем ногтя. В пределах этой области ногтевое ложе, или матрикс, тесно связано с подлежащей надкостницей, связывая ноготь с костью. Лунула
является белым полулунием у проксимального края ногтя, обозначающим границу растущей части его (рис. 120). Ушибы ногтя приводят к возникновению подногтевой гематомы. В случае таких повреждений необходимо провести рентгеновское исследование,так как при этом нередки переломы фаланги пальца. Если подногтевая гематома сопровождается сильными болями и большой припухлостью, рекомендуется удалить ее или методом трепанации, или подведением под ноготь со стороны его края острого скальпеля, имеющего тонкое лезвие (например глазной скальпель). При разрушении ногтя свободная часть его срезается и на ногтевое ложе накладывается стерильная повязка. Нередко встречается отрыв ногтевого ложа от кости. В таких случаях оно пришивается к кости не-рассасывающимися швами. Ногтевое ложе чрезвычайно выносливо и хорошо удерживает шов. Соединение ногтевого ложа с кожей должно быть точным. При этом условии возможен рост ногтя, который покрывает рану и в результате приобретает нормальную форму. При переходе через рану вновь образованный ноготь может отделиться от ногтевого ложа, что приводит к усиленному росту дистально расположенной от раны части ногтевого ложа. Это придаёт ему бородавчатый вид. Бородавчатая часть ложа обычно подлежит удалению, а ноготь заклеивается коллодием или лаком. Если ногтевое ложе оторвано от кости у корня ногтя, оно присоединяется двумя швами (рис. 121). Каждый шов проходит через кожу, через край ногтевого ложа и выходит у ногтевой складки. Таким образом, выдвинутое ногтевое ложе фиксируется на место подкожную складку. При повреждениях в результате травмы при работе на инструментальных станках иногда бывают оторваны все ногтевое ложе, матрикс и корень
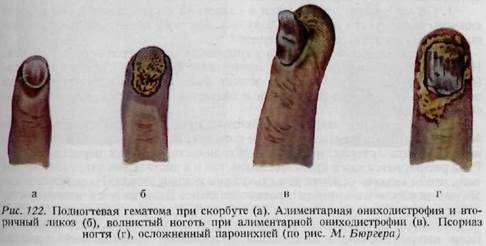
ногтя. В этих случаях пересадка тонкого эпидермального кожного лоскута восстанавливает кончик пальца, чем можно избежать ампутации. Для наложения швов на ногтевое ложе применяются самый тонкий шелк, нейлон или проволока. Полное отрастание ногтя в этих случаях происходит в течение 4—6 месяцев. Если имеется повреждение самого пальца, то этот срок удлиняется. Шёнбауэр наблюдал отрастание ногтя после его удаления у 134 больных в сроки через 4—5 месяцев. Этот срок у молодых людей, у женщин, а также после нагноительных процессов оказался более коротким, а в случаях дополнительных повреждений — более продолжительным. Повреждение росткового слоя ногтя приводит к образованию рубцов. Приподнятость ногтя, приобретение им волнообразной формы не всегда является следствием повреждения. Эти деформации могут быть вызваны и другими причинами (рис. 122). ПОВРЕЖДЕНИЯ СОСУДОВ Ушибленные и глубоко проникающие раны могут сопровождаться повреждением артериальных стволов. При глубоко проникающей ране
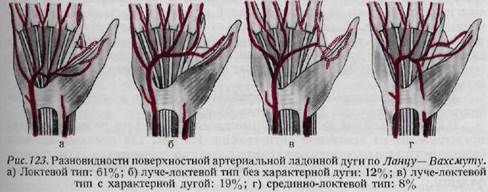
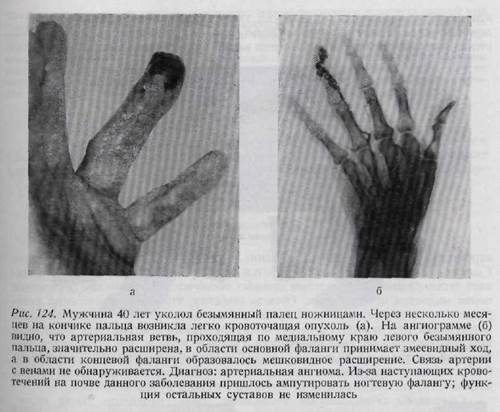
анатомической табакерки часто страдает лучевая артерия. Глубокая резаная рана ладони сопровождается повреждением поверхностной ладонной дуги (рис. 123). Распространенная травма кровеносных сосудов ладони может привести к стазу или к гангрене. Повреждения венозных сосудов хорошо поддаются консервативному лечению, включая терапию антикоагулянтами, создание покоя и поднятие поврежденного отдела конечности. Повреждение артериальных стволов нуждается в непременном оперативном вмешательстве. Лечение повреждений артериальных стволов выполняется в четыре этапа: 1. Первая помощь заключается в сдавлении сосуда, причем оно должно сниматься на минуту в течение получаса. На рану накладывается давящая повязка. Применение тепла запрещено! 2. После помещения больного в стационар начинается борьба с шоком. Необходимо переливание крови, применение формина, папаверина, антибиотиков и кислорода. Повязка может быть снята только тогда, когда полностью произведена подготовка к операции и нагнетена манжетка для обескровливания. 3. Окончательное лечение. Необходимо провести соответствующее обезболивание и приготовиться к борьбе с шоком. Задача заключается в устранении дефекта артерии, в случае необходимости — путем пересадки вены. Рана расширяется как в проксимальном, так и в дистальном направлении для того, чтобы создать условия для отыскания концов сосуда. Наложение сосудистых зажимов на артерию противопоказано. Если имеется возможность, сосуд соединяется конец-в-конец (end-to-end). Классический метод Карреля - наложение непрерывного матрацного шва — пережил все новые методы. Если артерия поражена на большой протяженности, лучше всего удалить пораженный участок и провести пересадку вены. Если наличие коллатерального кровообращения является сомнительным, то проверяется наличие кровотечения из дистальной культи артерии. Наложение лигатуры на лучевую или на локтевую артерию не приводит к расстройству кровоснабжения кисти. Опасность такого метода заключается в возможности повреждения другой, единственной сохранившейся артерии. Каждый палец, по сути дела, имеет четыре артерии. Помимо ладонной дуги на тыле запястья располагается дорзальная дуга, отдающая ветви в межкостные пространства пястных костей. Одна из ветвей лучевой артерии снабжает тыльную поверхность большого пальца. Помимо лучевой и локтевой артерии на предплечье существует и ладонная межкостная артерия, берущая начало недалеко от начала локтевой артерии и проходящая по межкостной перепонке. В отдельных случаях ладонная межкостная артерия и тыльная межкостная ветвь способны обеспечить кровоснабжение кисти даже тогда, когда лучевая и локтевая артерии повреждены. Иногда палец остается жизнеспособным даже в случае повреждения обеих ладонных пальцевых артерий. 4. Постоперационное лечение. Антибиотики, нередко и околопозвоночная симпатическая блокада. Тепло противопоказано. О кровообращении пальца и об изменениях сосудов его можно получить представление на основании ангиографии. На рис. 124 показана ангиома безымянного пальца, возникшая в связи с колотым ранением, и ангиограмма. На основании данных рентгенограммы произведена ампутация ногтевой фаланги. КОНТРАКТУРА ФОЛЬКМАНА Контрактурой Фолькмана называется ишемическое сморщивание мышц руки. Нередко она встречается у детей после надмыщелкового перелома плеча. Причина возникновения контрактуры, по мнению Буннелм, заключается в повышении давления в подфасциальном пространстве, приводящем к препятствию артериальному и венозному кровотоку. Фолькман указывает на препятствие артериальному кровотоку как на причину заболевания. При полной закупорке сосуда в течение одного дня конечность омертвевает. При наличии менее продолжительных препятствий кровотоку или же неполной закупорки просвета сосуда наступает ишемическая контрактура. Препятствием для кровотока может служить чрезмерно туго наложенная гипсовая повязка. Однако в большинстве случаев главная причина заключается не в давлении гипсовой повязки. Лериш связывает данное заболевание со спазмом артерий. Тромбоз, эмболия, ушиб или разрыв артериальной стенки также могут явиться этиологическим фактором ишемической контрактуры. Ввиду расстройства кровообращения конечности мускулатура претерпевает патологические изменения. В ранней стадии в мышечных элементах наблюдаются некротические очаги. В хронических случаях ядра мышечных
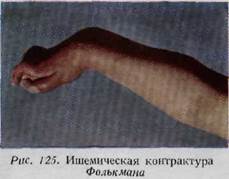
клеток почти полностью отсутствуют, так что Нигст даже говорит о мышечном секвестре. При контрактуре Фолькмана не удается наблюдать межфибриллярного фиброза, характерного для постденервационной мышечной
атрофии. Непосредственное сдавление нервных стволов, предположенное Гильдебрантом и Лексером, отмечается очень редко. Однако ишемия вызывает дегенерацию аксонов и миелиновых оболочек. Ишемическое поражение нерва является необратимым. Отсюда понятно, что после нарушения артериального кровотока в течение продолжительного времени нельзя ожидать нормальной регенерации. С целью предупреждения контрактуры Фолькмана при повреждении верхней конечности в первые часы и дни проводится постоянный контроль за больными, чтобы вовремя заметить начало ишемии. Объективными признаками последней являются: изменение цвета кожи конечности, уменьшение или исчезновение пульса лучевой артерии. Симптомы контрактуры Фолькмана: боль, изменение цвета кожи, отсутствие пульса лучевой артерии, выпадение чувствительности и контрактура глубокого сгибателя предплечья. Ранние симптомы: изменение цвета кожи, появление цианоза, иногда набухание пальцев. Качество пульса лучевой артерии всегда изменяется, он ослабевает или полностью исчезает. Наступают онемение конечности, изменения вида парастезии и анастезии, особенно в области иннервации срединного нерва. Вследствие ишемического сморщивания сгибательных мышц возникает характерная контрактура: наблюдается гиперэкстензия в пястнофаланговых и флексия в межфаланговых суставах (рис. 126а). При тыльном сгибании кисти деформация увеличивается, а при ладонном — уменьшается. Уатсон Джонс в случаях острой формы заболевания после установления диагноза предлагает следующий метод лечения: 1. анестезия плечевою сплетения для того, чтобы последующее вмешательство было безболезненным; 2. непременная репозиция, если локтевой сустав еще не репонирован; 3. удаление с конечности любой циркулярной повязки; 4. иммобилизация в положении умеренного сгибания для уменьшения давления в локтевом изгибе; 5. если эти мероприятия не приводят к улучшению кровообращения в течение 1—2 часов, то артерию следует освободить на уровне повреждения путем оперативного вмешательства. Если артериальный пульс не восстанавливается и после этого, то прибегают к внутриартериальному введению папаверина. По мнению Буннелла, важнейшим видом вмешательства является разрез глубокой фасции предплечья в пределах локтевого сгиба. При развившейся контрактуре Фолькмана применяется как консервативное, так и оперативное лечение. Сначала производится попытка исправления положения конечности. Нужно попытаться разогнуть пальцы при сгибательном положении в лучезапястном суставе. После выпрямления пальцев кисть переводится в положение тыльного сгибания. Такой метод может быть применен в случае контрактуры незначительной степени. Среди хирургических методов наиболее старым является метод Аберле (1906): перемещение точки начала мышц в дистальном направлении (Slide operation). Этот же способ был рекомендован позже Педжетои (1913). Другие авторы для исправления контрактуры производят удлинение сухожилий. К другим методам относится укорочение костей предплечья путем остеотомии или артродеза. ПОВРЕЖДЕНИЯ КОЖИ КИСТИ Нормальная функция кисти возможна только при целости ее кожи (Бефф). Каждый рубец, имеющий порочное направление, создает препятствие для функции кисти. Рубец, по сути дела, вызывает контрактуру окружаю-
щих тканей, так как он оказывает давление на кровеносные сосуды, нервы и лимфатические сосуды, другими словами, — ухудшает питание тканей. Кожа в области рубцов обладает, как правило, пониженной чувствительностью и легко повреждается. Поэтому одной из важнейших задач в хирургии кисти является предупреждениеобразованиярубцов. Это достигается наложением на рану первичного шва и профилактикой вторичного заживления раны. Основным принципом лечения раны является первичное закрытие кожного дефекта. Наложение первичного шва на кисти возможно только при наличии резаной раны, имеющей ровные края. Ушибленные раны подвергаются иссечению. Если на ладони имеет место дефект кожи, наложение первичного шва не представляется возможным, так как требуется замещение дефекта кожи. Если первичный шов накладывается при насильственном сближении краев раны, то имеющееся натяжение приводит к некрозу краев кожи и образованию обширных рубцов. При выборе метода лечения всегда следует стремиться к замещению дефектов соответствующей кожей. В строении и функции кожи ладонной и тыльной поверхности кисти имеются большие различия. На ладонной
поверхности подкожная клетчатка является подстилкой для кожи, подвергнутой влиянию различных факторов, и ложем для проходящих в ней нервов, сосудов и сухожилий. Защитная функция подкожной клетчатки тыла выражена значительно меньше. В ней проходят главным образом вены. Она создает условия для свободного скольжения кожи и нормальной функции
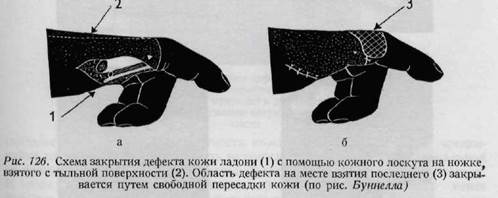
скольжения сухожилий. Целостность кожи ладонной поверхности чрезвычайно важна, так как эластичность является основным условием нормальной ее функции. Пересадка эпидермальной кожи на ладонь противопоказана. К коже тыльной поверхности кисти предъявляются значительно менее высокие требования, поэтому на тыльную поверхность допустима пересадка эпидермальных лоскутов (рис. 126).
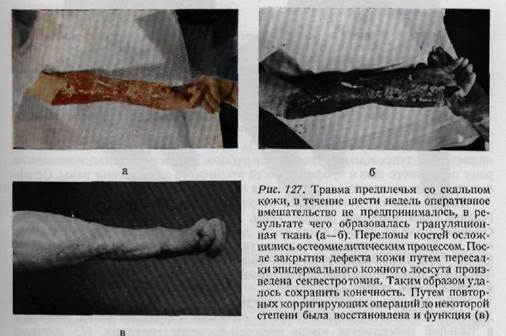
Если по какой-либо причине наступил некроз краев кожной раны и образуются грануляции, то последние срочно должны быть закрыты. Ждать, пока подобные раны становятся бактериологически стерильными, не имеет смысла. Исход лечения с каждым потерянным днем ухудшается (рис. 127). При пересадке кожи по Тиршу (свободная пересадка топкого эпидермального лоскута, взятого при помощи ножа Гемби или дерматома) необходимо
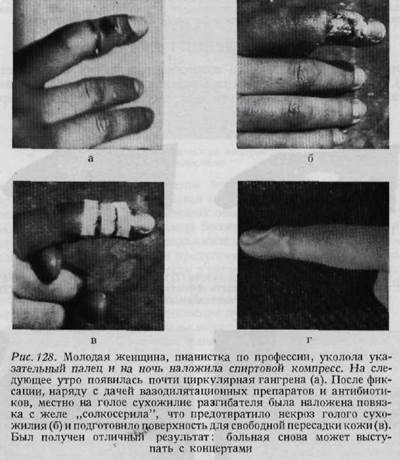
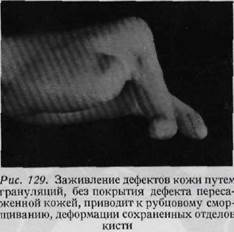
принимать во внимание опасность инфекции. Если имеется чистая рана, то возможна пересадка кожного трансплантата в виде одного лоскута, однако если в ране имеет место эксудация, то лучше пересаживать трансплантаты в виде мелких кусочков (пластика в виде марок) для того, чтобы обеспечить отток из раны. При лечении, некротических, плохо кровоснабжепных, вялогранулирующих поверхностей исключительно хорошие результаты дает местное применение желе солкосерила. Оно улучшает кровообращение, снижает потребность в кислороде и уменьшает образование раневого отделяемого. Поэтому, успешно применяется при подготовке поверхностей для свободной пересадки кожи. Применением Солкосерила нам удалось предотвратить некроз голого сухожилия, располагающегося в пределах язвы. (рис. 128). Пластика по методу Ревердена, или мозаичная пластика, на кисти нецелесообразна, она приводит к неудовлетворительным функциональным и косметическим результатам. Для вторичной реконструкции поврежденной кисти необходимым условием является наличие неповрежденной кожи. При наличии на коже кисти рубцов трудно ожидать хороших результатов (рис. 129). Поэтому любой рубец подлежит радикальному удалению, а образующийся дефект закрытию здоровой кожей. При рубцевании на почве инфекционного процесса
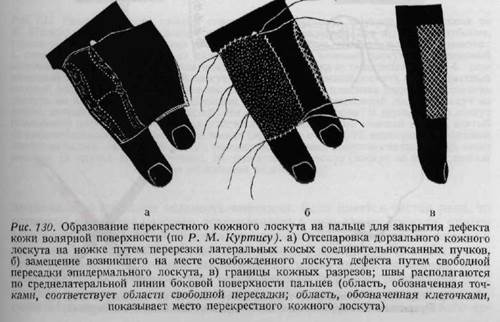
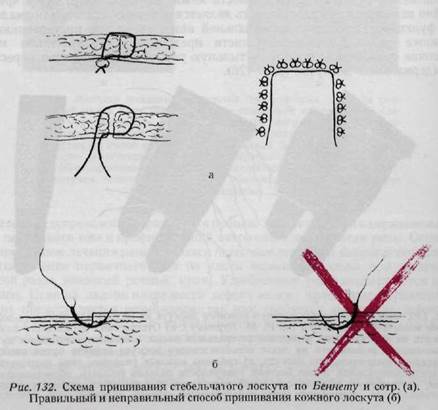
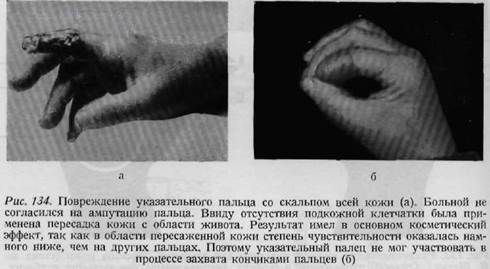
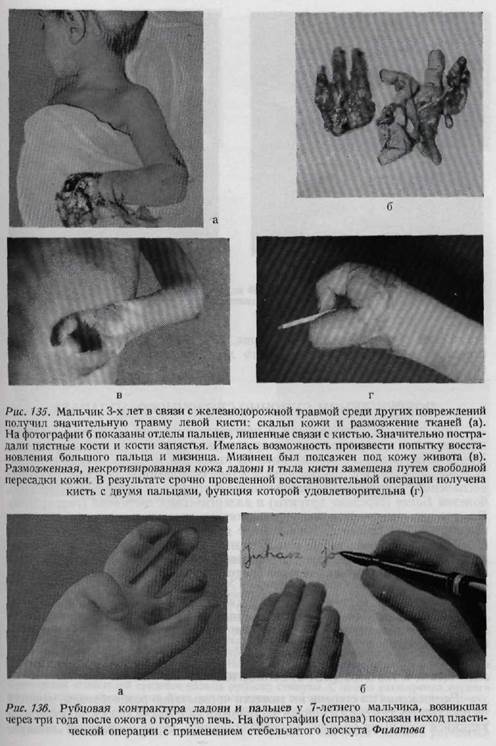
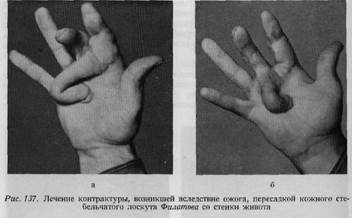
в рубец вовлекаются и подлежащие ткани. В этих случаях дефект кожи на месте иссеченного рубца может быть закрыт кожей во всю толщу, с подкожной клетчаткой, путем лоскутной пластики. При обработке свежих повреждений кисти в сочетании с кожной пластикой, а также при пластике после иссечения рубцов чрезвычайно большое значение имеет расположение линии шва (рис. 130, 131, 132). При обработке повреждений кожи следует строго придерживаться принципов, изложенных в главе о разрезах кожи, так как разрезы, проведенные в неправильном направлении, приводят к образованию контрактуры. На рис. 133 схематично показаны способы пластики, рекомендуемые для замещения дефектов кожи в различных областях кисти. На рис. 134, 135 представлены фотографии двух таких случаев. Для замещения больших дефектов кожи применяемая ранее нами пластика в виде муфты в настоящее время уже считается устарелой. Наконец, необходимо помнить о применении трубчатого лоскута Филатова, который при дефектах кожи ладони часто бывает незаменим, особенно после глубоко проникающих ожогов (рис. 136а, б), однако на других поверхностях кисти пересадка трубчатого лоскута применяется только при
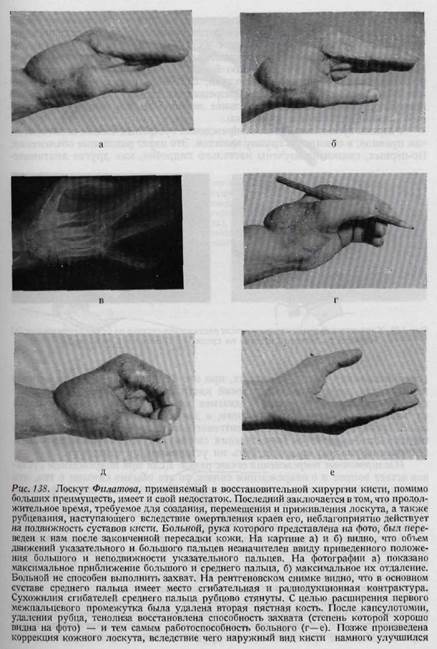
отсутствии других возможностей (рис. 137, 138). (В отношении техники пересадки его и свободного кожного лоскута можно сослаться на руководства по пластической хирургии.) ПОВРЕЖДЕНИЯ СУМОЧНО-СВЯ3ОЧНОГО АППАРАТА При диагнозе повреждений и посттравматических состояний суставов пальцев кисти следует помнить и о других, довольно частых их заболеваниях. Кроме ревматического полиартрита на кисти наблюдается острое воспалительное заболевание суставов вследствие скарлатины, сепсиса (серозное воспаление), гриппа (синовит, гриппозный артрит), гонорреи (моноартрит), болезни Банга (серозные артриты) и аллергических состояний (гидрартроз). Боли в суставах кисти могут появляться как продромальные явления эпидемического гепатита. Хроническое набухание суставов может иметь в своей основе сифилис, туберкулез, болезнь Стиля, подагру, деформирующую артропатию и эндокринные артропатии (разъедающий периартрит). При лечении этих заболеваний суставов следует принимать во внимание основное заболевание. Повреждения суставов разделяются на закрытые и открытые. К закрытым повреждениям относятся: растяжения, разрывы связок, вывихи и внутрисуставные переломы. Последние два вида повреждений подробно будут изложены в главе о переломах. ЗАКРЫТЫЕ ПОВРЕЖДЕНИЯ СУСТАВОВ КИСТИ Растяжения по степени их тяжести чрезвычайно разнообразны, начиная от простых растяжений и кончая частичными надрывами связок, сопровождающимися сильными болями, кровоизлияниями, веретенообразной припух-
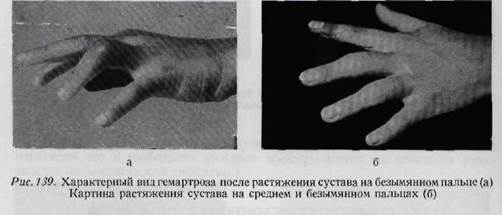
лостью сустава (рис. 139). Наш опыт говорит о том, что растяжения суставов, которые не выявляются рентгенологически, весьма трудно диагностируются, чем объясняется недостаточное их лечение без применения иммобилизации. Однако движения поврежденным пальцем приводят при этом к возникновению отека и к усилению болей. Любое растяжение сустава, сопровождаемое припухлостью и болями, следует иммобилизовывать в течение 8 дней. Движения пальцем разрешаются только после исчезновения припухлости и болей. Дополнительное лечение: теплые ванны и постепенный переход от покоя к движению. Разрывы суставных связок. Повреждения суставных связок включаются, как правило, в обширную группу вывихов. Это имеет различные объяснения. Во-первых, связки не изучены настолько подробно, как другие анатомиче-
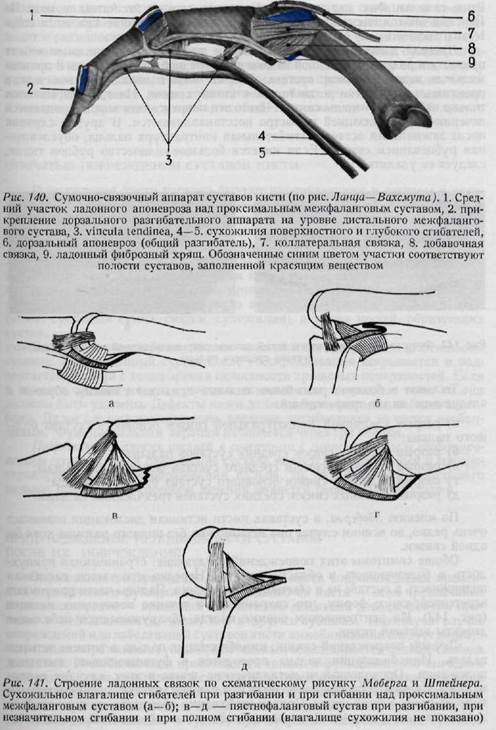
ские образования кисти. Во-вторых, при отсутствии специфических методов лечения для различных повреждений кисти не требовалось точного диагноза. В-третьих, определенный диагноз может быть установлен только на основании осмотра и ощупывания, а для такого углубленного исследования требуется много времени. Рентгенограмма может служить только для подтверждения диагноза повреждения связок. На основании только рентгенограммы диагноз не может быть ни установлен, ни отвергнут. Изолированные повреждения связок редки. Если при повреждении суставов встает вопрос и о повреждении связок, то это обычно связано с тем, что они являются препятствием для репозиции. В случае нарушения функции пястнофалангового сустава большого пальца Бейли, Лоу (1946) и Буннелл (1948) не придают значения тому, что изолированное повреждение связки сустава может привести к потере его функции. Анатомическое строение коллатеральных связок пястнофаланговых и межфаланговых суставов показано на рис. 140. То, что на ладонной поверхности этих суставов располагается широкая, крепкая связка, не является общеизвестным (рис. 141). Фик (1904) охарактеризовал эту связку как четырехугольную пластинку, которая в пястнофаланговых суставах имеет ширину 1 см и длину 1, 5 см. По его мнению, она образована поперечными волокнами, тесно связанными дистальными концами с основанием фаланги. У проксимального конца фаланги связка имеет слабое прикрепление. К волярной пластинке присоединяются и другие волокна, укрепляющие связку.
Этим связкам Фик дал название ligamenta capituli arciformia volaria. По Йенской анатомической номенклатуре они имеют название ligamenta collateralia accessoria. Буннелл доказал, что насильственное переразгибание пальцев может привести к разрыву описанной связки или передней части капсулы в проксимальном межфаланговом суставе. Разрыв может локализоваться как в проксимальном, так и в дистальном конце связки. Иногда разрываются только небольшие отделы связки. Часто эти повреждения хорошо поддаются лечению иммобилизацией и быстро восстанавливаются. В других случаях после заживления остается сгибательная контрактура пальца, обусловленная рубцеванием связок. Если имеется большое количество рубцов ткани, следует ее удалять.
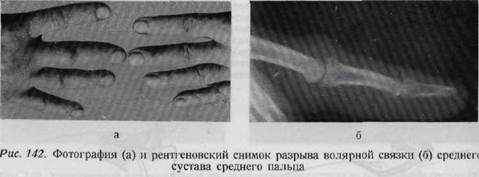
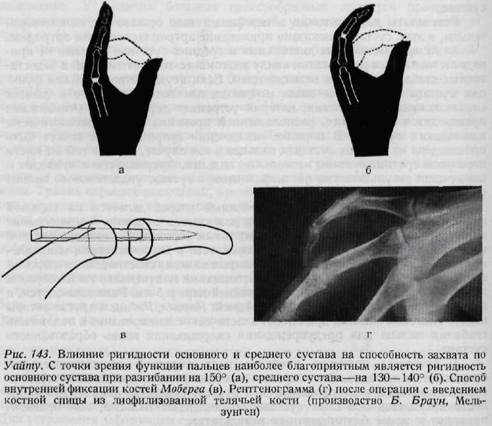
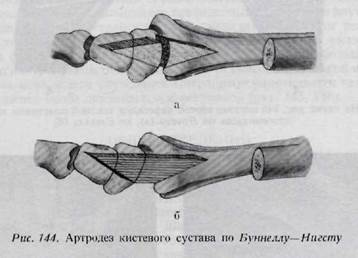
Тыльное и боковое разгибание пальцев приводит главным образом к следующим видам повреждений: а) разрыв ульнарной коллатеральной связки основного сустава большого пальца, б) разрыв боковых связок средних суставов пальцев; в) разрыв ладонной связки среднего сустава безымянного пальца; г) разрыв ладонной связки основного сустава большого пальца; д) разрыв ладонных связок средних суставов трехчленных пальцев. По мнению Моберга, в суставах кисти истинная дислокация возникает очень редко, во всяком случае она невозможна без полного разрыва хотя бы одной связки. Общие симптомы этих повреждений следующие: ограниченная припухлость и болезненность в области сустава. Нередко отмечается пассивная подвижность в суставе не в обычном направлении. Пальцы часто принимают веретенообразную форму, что сохраняется в течение нескольких месяцев (рис. 142). На рентгеновском снимке иногда обнаруживаются небольшие дефекты костной ткани. Лечение повреждений связок: иммобилизация пальца в течение четырех недель. Иммобилизация пальца проводится в функционально выгодном положении. Проволочные и металлические шины в этих случаях неприменимы. Иммобилизация производится при помощи гипсово-алюмипиевой или гипсово-проволочной шины. Причем необходимо обеспечить полную свободу движения неповрежденных пальцев. Наиболее частой ошибкой при иммобилизации является неправильное положение сильного сгибания в среднем суставе, недостаточного сгибания в основном суставе; это положение приводит к ригидности суставов. Неподвижность концевой фаланги при 10—30° сгибания не является большим недостатком, если основные суставы подвижны. В случае застарелых повреждений можно попытаться сшить связку удаляемым проволочным швом по Буннеллу или произвести артродез. Осложненное заживление раны приводит к неблагоприятным последствиям, а именно, к развитию артроза, особенно в основном суставе большого пальца. ОТКРЫТЫЕ ПОВРЕЖДЕНИЯ СУСТАВОВ КИСТИ Повреждения кисти нередко бывают проникающими в суставы и осложняются развитием инфекции. Первичное закрытие поврежденных суставов до антибиотической эры часто приводило к инфекции и к ампутации конечности. Колотые повреждения суставов чаще всего возникают на дорзальной или латеральной поверхности кисти. После обработки раны удаляются инородные тела (заноза, игла и т. д.), затем кисть фиксируется в функционально выгодном положении. Необходимо применение антибиотиков. При повреждении межфаланговых суставов часто имеется повреждение мягких тканей (кожа, суставная сумка, связки, сухожилия), а также костей, образующих сустав. Возможно повреждение мягких тканей и без нарушения целостности сустава. Поврежденный сустав после обескровливания вскрывается и подвергается ревизии с точки зрения целостности хрящевых поверхностей. Если в полости сустава имеются костные осколки или инородные тела, то они должны быть удалены. Дефекты кожи должны быть закрыты любыми способами. Далее следует шинирование, введение антибиотиков является необходимым. Функциональная терапия начинается через три недели. Повреждение мягких тканей в сочетании с повреждением и инфицированием суставов. Если разрушение сустава является значительным и распространяется на другие образования пальца, то, за исключением большого пальца, правильным способом лечения является первичная ампутация. ПРЕДУПРЕЖДЕНИЕ НЕПОДВИЖНОСТИ СУСТАВОВ ПОСЛЕ ИХ ПОВРЕЖДЕНИЙ Заболевание и повреждение любой ткани кисти сопровождается временным ограничением функции суставов. Однако на кисти — этом чрезвычайно подвижном органе — временное ограничение движений довольно легко приводит к неподвижности, чаще, чем в других суставах. Поэтому в случае повреждений или заболеваний суставов кисти иммобилизации следует подвергать только пораженные суставы, а остальным обеспечивается полная свобода движений. Иммобилизация производится только в функционально выгодном положении, о чем уже говорилось в главе об иммобилизации. Иммобилизация в поврежденных суставах не должна быть длительной. Продолжительные вытяжения и иммобилизация, шинирование в неправильном положении при переломах, проникающих в сустав, при открытых повреждениях суставов часто приводят к образованию анкилоза. При продолжительном лечении кисти никогда нельзя забывать о функции локтевого и плечевого суставов. В локтевом суставе особенно важно производить движения пронации и супинации. После повреждения кисти ввиду щажения конечности в плечевом суставе может возникать аддукционная контрактура. Положение конечности на аддукционной подставке чрезвычайно неудобно, это мешает дыханию и покою больного. Поэтому кисть лежачего больного следует уложить на подставку Кондона—Коша или же на валик, придающий кисти абдукционное положение. У ходячих больных целесообразным является применение предложенного Хенцлом валика, который укладывают в подмышечную впадину больного. Строение суставов пальцев изложено в главе об иммобилизации. Важнейшие связки суставов пальцев — коллатеральные связки — расслабляются при разогнутом положении и допускают боковые движения фаланг пальцев. При согнутых пальцах эти связки напрягаются, удлиняются приблизительно на 2 мм и препятствуют боковому движению. Итак, при иммобилизации пальцев в выпрямленном положении расслабленные коллатеральные связки сморщиваются, что приводит в короткий срок к необратимым изменениям в суставах, к анкилозам, особенно у больных пожилого возраста. В связках суставов пальцев и в суставных сумках имеется множество нервных окончаний, которые при разрыве этих образований также повреждаются. Травма нервных окончаний, кровоизлияния, а также реактивный отек околосуставной ткани причиняют сильнейшие боли, появляющиеся вскоре после травмы. Болевые ощущения, идущие по восходящим путям, вызывают возбуждение симпатического нерва и тем самым сосудосуживающий эффект. За сужением может следовать расширение сосудов и отек. Нарушение равновесия вазомоторных нервов и дистрофия тканей может закончиться возникновением синдрома Зудека. В возникновении последнего, а также неподвижности суставов решающее значение имеет боль. Если боль является продолжительной, то она поддерживает патологическую цепь (рис. 147) со всеми ее последствиями. ВОССТАНОВИТЕЛЬНЫЕ ОПЕРАЦИИ ПРИ НЕПОДВИЖНОСТИ СУСТАВОВ При ригидности суставов пользование кистью становится почти невозможным. Положение ухудшается, если неподвижность наступает в функционально невыгодном положении, так как она нарушает функцию всей кисти. Для устранения деформации суставов пальцев применяются следующие виды оперативных вмешательств. 1. Эксцизия сухожилия поверхностного сгибателя пальцев дает хорошие результаты в том случае, если ограничение движения обусловлено сращением сухожилия с подлежащими тканями. При этом делается средний латеральный разрез, выделяется влагалище сухожилия и сухожилие освобождается от места сращения (например в области перелома). Затем сухожилие выделяется до места его прикрепления, оставляется приблизительно б мм дистальногоегоконцаи сухожилие поверхностного сгибателя резецируется. 2. Капсулотомия является одним из методов исправления тугоподвиж-ности, вызванной сморщиванием суставной капсулы. Она показана в том случае, если рентгенологически доказано, что причина ригидности сустава заключается не в повреждении суставных поверхностей, а в периартикулярных тканях. Если вмешательство производится на пястнофаланговых суставах, находящихся в состоянии переразгибания, то результаты будут далеко не блестящими. Применяется разрез кожи на тыльной поверхности сустава. Тыльный апоневроз надсекается с обеих сторон и отсепаровывается от суставной сумки. Затем производится разрез капсулы по всей ширине и отделение коллатеральных связок с обеих сторон. Чтобы обеспечить успех вмешательства, на суставной сумке вырезаются овальные отверстия (капсулоэктомия). Зашивание раны и иммобилизация производятся при согнутом положении сустава. Результаты капсулотомии в межфаланговых суставах неудовлетворительны, в этих суставах показано применение артропластики или артродеза. 3. Артропластика на дистальных и средних суставах пальцев не приводит к желаемым результатам ввиду анатомических соотношений и недостаточных стабилизирующих возможностей. Если неудовлетворительная функция сустава обусловлена лишь неправильным положением, то в данном случае показана остеотомия, которая устраняет деформацию. Остеотомия производится на фаланге, расположенной проксимально от патологически измененного сустава. В порядке исключения артропластика может быть произведена на средних суставах пальцев в том случае, если на той же кисти поражены средние суставы нескольких пальцев. Артропластика приводит к наилучшим результатам на пястнофаланговом суставе указательного пальца у молодых людей. При операции артропластики кожный разрез делается на тыльной поверхности сустава. Суставная сумка разрезается по длине. Формирование анкилозированного сустава происходит таким образом, что головке пястной кости придается форма несколько сплюснутого в дорзо-волярном направлении клина, она покрывается листком, взятым из поверхностного слоя широкой фасции бедра (fascia lata). Между поверхностями полученного таким образом псевдоартроза оставляется щель по крайней мере в 5 мм. Рана зашивается, и накладывается гипсовая повязка на 14 дней. Каролл, Робине и другие авторы вместо гипсовой повязки применяют эластическое шинирование в положении сгибания пальца для предупреждения сморщивания вновь образованного сустава. 4. Артродез является наиболее целесообразной восстановительной операцией на суставах. Эта операция особенно рекомендуется на межфаланговых суставах и в пястно-фаланговом суставе большого пальца. Анкилозы после артродезов основных суставов трёхчленных пальцев, как правило, приводят к менее благоприятным результатам. Артродез показан в следующих случаях: а) анкилоз в функционально невыгодном положении; б) болезненная неподвижность периартикулярного происхождения в средних суставах пальцев; в) деформация суставов пальцев травматического происхождения, нарушающая функцию пальца; г) привычный вывих сустава; д) необратимый паралич локтевого нерва; при этом целью вмешательства является изменение сгибательного положения в средних суставах для того, чтобы улучшить функциональные возможности сгибателей; е) неустойчивость сустава, в первую очередь на почве застарелого разрыва сухожилия разгибателя в дистальных суставах пальцев. Операция артродеза концевых суставов под углом 20° намного улучшает функциональное положение пальца. Артродез в среднем суставе пальца производится при условии подвижности основного сустава и сохранении чувствительности и целостности ладонной поверхности пальца. (Палец с неподвижными средним и основным суставами затрудняет функции остальных пальцев, поэтому его желательно ампутировать). Функционально выгодное положение в среднем суставе для каждого пальца различно; если выпрямленное положение берется за 0, то у указательного пальца функциональное положение соответствует 60°, у среднего пальца — 70°, у безымянного паль- ца — 80° и у мизинца — 90°. Среднее положение при артродезе, рекомендованное Виттом, показано на рис. 143 и 144. При артродезе кости, составляющие средний сустав, укорачиваются, так как палец с неподвижным средним суставом, но в функционально выгодном положении менее препятствует движению остальных пальцев. По мнению Зрубецкого, артродез среднего сустава указательного пальца благоприятен с точки зрения щипцового захвата, а среднего сустава мизинца --с точки зрения укрепления сжатия кисти в кулак. Однако на среднем и на безымянном пальцах с точки зрения функции кисти ампутация является более целесообразной, чем артродез. Но при выборе операции необходимо принимать во внимание желание и профессию больного, его возраст, а также косметические соображения.
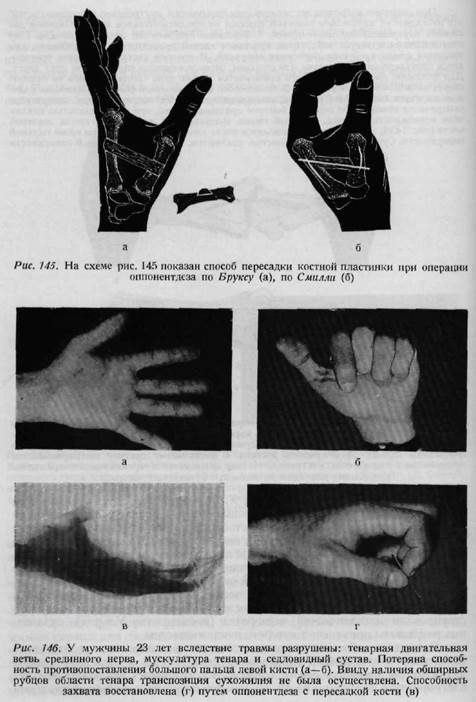
При операции артродеза мы рекомендуем производить внутреннюю фиксацию костей' что избавляет от наложения гипсовой повязки на продолжительное время. Имеются два способа внутренней фиксации костей. ]. Фиксация при помощи спицы Киршнера. При атом операция является небольшой, срастание костей происходит быстро. Однако для удаления спицы требуется повторная операция. В среднем суставе фиксация производится перекрещенными спицами или спицами, расположенными параллельно дру! другу. Для фиксации дистальной фаланги применяемся только одна спица, хотя она не препятствует должным образом ротации. 2. Из способов внутрикостной фиксации наиболее удачным является способ Моберга, так как предложенный им костный гвоздь квадратного поперечного сечения обеспечивает быстрое сращение костей, при этом полностью исключена возможность ротации. Костный i воздь выпиливается из верхнего конца локтевой кости (рис. 143 в, г). Операции производятся после штыкообразного разреза кожи тыльной поверхности. Суставные хряши полностью удаляются, из костной суставной поверхности вырезается клиновидный участок таким образом, чтобы при необходимом сгибательыом положении пальцев костные поверхности хорошо соприкасались. Введение спицы Киршнера или же образование канала для костного гвоздя проводится именно при согнутом положении пальца. Для лучшего доступа к дистальному суставу отсепаровывается прикрепление разгибателя, а в среднем суставе надсекается в вертикальном направлении сухожилие разгибателя, чтобы ею функция не пострадала. 5. Пересадка сустава. В 1910 году X. Вольф для замещения сустава кисти произвел пересадку сустава пальца стопы. Лексер, Кюпипнер, Ру осуществили свободную пересадку полусустава стопы. Буннелл замещал пораженный вследствие огнестрельного ранения основной сустав среднего пальца свободной пересадкой основного сустава поврежденного указательного пальца. Зрубецки и Келлер (1960) для замещения среднего сустава пальцев успешно применяли пересадку сустава пальца стопы. 6. Бурманн (1940) предпринял попытку восстановления движений в суставе с помощью эндопротеза. В последнее время Бреннен и Клейн сконструировали металлический эндопротез (производство Ульрих), отдаленные результаты применения которого пока неизвестны. Потеря способности противопоставления большого пальца наступает вследствие повреждений, рубцевания, контрактуры и паралича нервов мускулатуры I межпальцевого промежутка. Возникает исключительно неблагоприятное положение кисти, так как при отсутствии противопоставления
карпальной кости большого пальца захват становится невозможным. Если противопоставлению препятствует аддукционная контрактура большого пальца, то для восстановления этой функции в пястнофаланговом и седловидном суставах большого пальца производится капсулотомия, отсепаровывание сморщенной приводящей мышцы большого пальца и тыльных межкостных мышц от пястных костей, а затем при втором этапе операции производится транслокация поверхностного сгибателя безымянного пальца по Буннеллу. Для восстановления противопоставления транспозиция сухожилий неэффективна, возникает вопрос об остеотомии I пястной кости или об оппонент-дезе. Последний осуществляется путем применения костного трансплантата, взятого из локтевого отростка одноименной кости или из большеберцовой кости. Фиксация трансплантата осуществляется при помощи спицы Циршнера в течение 8 недель. Оппонентдез, проведенный при помощи внутрипястно пересаженного костного трансплантата, приводит к хорошим результатам только в том случае, если имеется сгибание большого и указательного пальцев и сохранена и абдукция последнего. До операции большой палец фиксируется в требуемом положении пробной гипсовой повязкой и оценивается степень возможного улучшения. Операция осуществляется только в том случае, если эта проба оказывается эффективной (рис. 145, 146). Дата добавления: 2015-12-16 | Просмотры: 2492 | Нарушение авторских прав |