|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
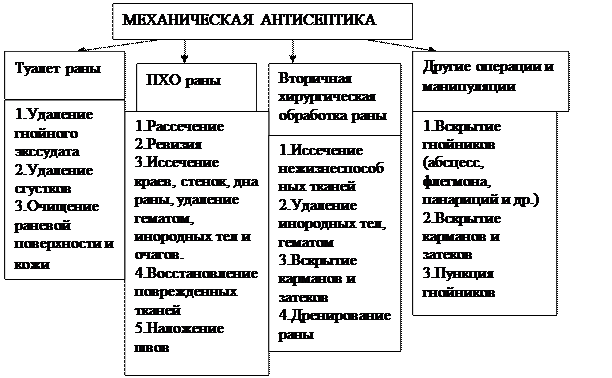
Механическая антисептика.Основой механической антисептики является удаление из инфицированной, гнойной раны, гнойного очага нежизнеспособных тканей, гноя, фибрина, являющихся средой обитания и питания микробной флоры (первична хирургическая обработка, перевязка). Вторичная хирургическая обработки отличается от ПХО: выполняется при наличии раны, в которой уже развилась инфекция. Первичная хирургическая обработка инфицированных ран- иссечение краев, стенок и дна раны в пределах здоровых тканей.. Вместе с иссекаемыми тканями из раны удаляются кровоизлияния, гематомы, сгустки крови, инородные микротела, а также находящаяся в них микрофлора. Чем раньше выполнена такая операция, тем больше вероятность добиться стерильности раны. Если в инфицированной ране начала развиваться микробная флора, что возможно при несвоевременной или неполной первичной хирургической обработке, или рана с самого начала носит гнойный характер (после вскрытия абсцессов, флегмон), применяют вторичную хирургическую обработку раны. Иссечение краев, стенок, дна раны при этом не производят, а удаляют из нее механическим путем (скальпель, ножницы, вакуумирование, промывание струей жидкости под давлением) некротизиро-ванные ткани, гной, фибрин, вскрывают гнойные карманы, затеки. Хотя стерильности раны добиться не удается, количество микрофлоры в ней уменьшается и создаются благоприятные условия для заживления раны. Любая перевязка раны носит элементы механической антисептики.Удаление пропитанных кровью, гноем повязок, тампонов, промывание раны струей жидкости, удаление свободно лежащих некротизированных тканей, секвестров, просушивание раны шариками и тампонами способствуют удалению из нее микробной флоры, количество которой уменьшается в 10—20 раз. Билет 26 1. Современные принципы лечения переломов костей конечностей. Осложнения переломов. Как при консервативном, так и при оперативном лечении переломов должны быть соблюдены 3 основных принципа: 1) репозиция костных отломков; 2) удержание, создание неподвижности сопоставленных костных отломков и иммобилизация органа; 3) применение средств и методов, ускоряющих образование костной мозоли и сращение (консолидация) кости. Успех устранения смещения и сопоставления отломков обеспечивается достаточным обезболиванием, позволяющим снять рефлекторное сокращение мышц. Обезболивание при переломах достигается введением в гематому в области перелома раствора новокаина, лидокаина, тримекаина. Репозиция отломков заключается в устранении их смещения и точном сопоставлении кости по линии перелома. Для устранения смещения отломков по длине иногда необходимо приложить значительные усилия, чтобы преодолеть тягу рефлекторно сократившихся мышц, особенно при переломе бедренной кости. Наибольшие сложности возникают при устранении смещения отломков по ширине. Пользуются теми же приемами тяги и противотяги в среднем физиологическом положении конечности. При поперечных диафизарных переломах бедра и плеча со смещением отломков по ширине чаще встречается интерпозиция тканей. Сопоставление отломков затрудняют костные шипы и выступы на отломках кости по линии перелома. Такие виды переломов служат относительным показанием к оперативному лечению - открытой репозиции отломков. Иммобилизация гипсовой повязкой.При консервативном лечении переломов широко применяется иммобилизация с помощью гипсовой повязки, которая является лучшим средством для внешней фиксации отломков и иммобилизации конечности. Гипсовая повязка широко применяется как самостоятельный метод лечения переломов, а также используется для дополнительной иммобилизации после снятия вытяжения. После наложения гипсовой повязки необходимо наблюдение как за общим состоянием больного, так и за конечностью. После сращения перелома гипсовую повязку снимают. Конечность моют водой с мылом, ссадины смазывают раствором йода. Метод постоянного вытяжения. Этот метод предусматривает как репозицию, так и удержание отломков. Используют накожное и скелетное вытяжение. Скелетное вытяжение позволяет постоянно наблюдать за состоянием конечности, осуществлять движения в суставах при неподвижности в зоне перелома, что улучшает кровоснабжение конечности и создает благоприятные условия для сращения костных отломков. Этот метод лечения называют функциональным. Метод внеочагового компрессионного остеосинтеза применяют для лечения не только свежих переломов, но и ложного сустава, медленно срастающихся переломов, остеомиелита концов костей. Внеочаговый остеосинтез способствует предупреждению гнойного осложнения, позволяя обойтись без металлических спиц (инородное тело в кости и мягких тканях в очаге воспаления). 2. Разорвать порочный круг (мышечный спазм и дистрофия) помогают улучшение кровообращения в ПДС и новокаиновые блокады. Эпи- и перидуральные блокады обеспечивают орошение новокаином сдавленного корешка или несдавленного, но проводящего болевые импульсы от рецепторов пораженного ЦНС. Эти блокады обеспечивают также нормализацию эпидуральных тканей и диска. Хороший эффект отмечают при введении 20 мл 0,25%-го раствора новокаина или 0,5 мл 1%-ного прокаина, или дикаина в разведении 1:3000. В смесь добавляют раствор витамина B1 или B12 или 1-2 мл векотона, 25-75мг гидрокортизона либо (что еще эффективнее) 1-2 мл дексаметазона, 10000 ЕД пенициллина, а при спайках - и 32 ЕД лидазы. Лучше вводить раствор не через секральное отверстие, а перидурально - на уровне пораженного сегмента. Перидуральшме блокады. Пользуются иглой для подкожных инъекций, но не самой короткой. Использование тонкой иглы позволяет обойтись без предварительного обезболивания кожи, а относительно небольшая длина иглы страхует от возможного попадания ее кончика в субарахноидальное пространство. Иглу сначала вводят, как при спинно-мозговой пункции. Как только игла протыкает межостистую связку, исчезает сопротивление и поршень шприца легко продвигается - раствор свободно вливается в эпидуральное пространство. Если раствор поднимается достаточно высоко, то он проникает через межпозвонковые отверстия в зарошенное пространство, омывая соединительные ветви и пограничный ствол. Эпидуральные - сакральную блокаду делают в коленно-локтевом положении больного. Ведя пальцем по гребню крестца вниз, доходят до пальпируемого углубления, которое соответствует крестцовому отверстию, по его краям прощупывают бугорки. Иглу длиной 7-8 см вкалывают у верхнего края сакрального отверстия под углом 18- 20° к оси позвоночника. Когда игла попадает в канал (о чем можно судить по исчезновению сопротивления), ее опускают до горизонтальной линии и осторожно проталкивают дальше, но не более чем на 5-6 см, так как на расстоянии 7 см начинается уже дуральный мешок. Прежде чем производить вливание, проверяют, не попала ли игла в вену или дуральный мешок (вынимают мандрен); если этого не случилось, то на иглу насаживают шприц и вводят жидкость под легким давлением. Процедура может быть почти безболезненной, если соблюдать два условия: 1) пользуясь тонкой иглой, предварительно обезболить кожу и фиброзную пленку сакрального отверстия; 2) вводить обезболивающий раствор прерывисто, по 2-3 мл. Как только больной сообщает о появившемся ощущении распирания, на 40-60 с прерывают введение раствора. Блокады в зависимости от их эффективности можно повторять несколько раз с перерывами на 2-4 дня. Специальных противопоказаний (не считая непереносимости вводимых лекарств) к данному виду лечения нет. 3. Первичный и первично-отсроченный, вторичные швы. Сроки их наложения и показания. Первичный шов накладывают на рану в 1-е сутки после ранения. При определенных условиях первичным швом закрывают гнойные раны после вскрытая подкожных абсцессов, флегмон и иссечения некротизированных тканей, обеспечив в послеоперационном периоде хорошие условия для дренирования и длительного промывания ран антисептическими растворами и растворами протеолитических ферментов. Первично-отсроченный шов накладывают в сроки до 5—7 дней после первичной хирургической обработки ран (до появления грануляций) при условии, что не произошло нагноения раны. Отсроченные швы можно накладывать в виде провизорных. Операцию заканчивают накладыванием швов на края раны и затягивают их спустя несколько дней, если не произошло нагноения раны. В ранах, зашитых первичным швом, воспалительный процесс слабо выражен, и заживление происходит первичным натяжением. При первых признаках развития инфекции в ране необходимо частично или полностью снять швы. Заключительным этапом первичной хирургической обработки ран, отсроченным на некоторое время, является вторичный шов. Его накладывают на гранулирующую рану в условиях, когда опасность нагноения миновала. Сроки наложения вторичного шва — от нескольких дней до нескольких месяцев, после травмы. Применяют его для ускорения заживления ран. Ранний вторичный шов накладывают на гранулирующие раны в сроки от 8 до 15 дней. Края раны обычно подвижны, иссечение их не производят. Поздний вторичный шов накладывают в более поздние (спустя 2 нед) сроки, когда произошли рубцовые изменения в краях и стенках раны. Сближение краев, стенок и дна раны в таких случаях невозможно, поэтому производят мобилизацию краев и иссечение рубцовой ткани. При большом дефекте кожи делают пересадку кожи. Показаниями к применению вторичного шва являются нормализация температуры тела, состава крови, удовлетворительное общее состояние больного, а со стороны раны - исчезновение отека и гиперемии кожи вокруг нее, полное очищение от гноя и некротизированных тканей, наличие здоровых, ярких, сочных грануляций. Дата добавления: 2015-12-16 | Просмотры: 870 | Нарушение авторских прав |