|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
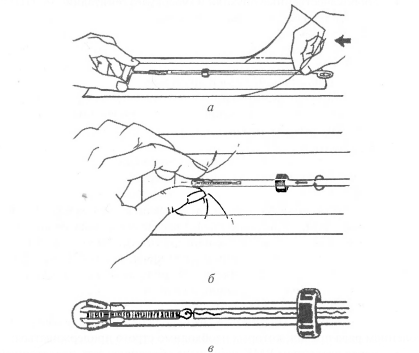
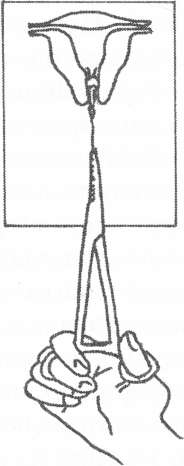
Введение внутриматочного контрацептиваНеобходимо подчеркнуть, что ВМК должны отвечать основным требованиям к противозачаточным средствам: быть высокоэффективными (99%); не оказывать системного влияния на организм женщины; быть простыми в использовании, доступными для любых социальных групп населения; экономически удобными. Внутриматочная контрацепция показана: • здоровым женщинам репродуктивного возраста, беременность которым противопоказана в связи с экстрагенитальными заболеваниями; • женщинам с повышенной плодовитостью; • многорожавшим; • имевшим в прошлом неоднократные аборты, осложнения в родах; • женщинам с резус-отрицательным типом крови. • женщинам, успешно пользовавшимся ВМК в прошлом; • кормящим матерям и женщинам после родов, которые не кормят грудью; • пациенткам, которые не могут помнить о необходимости приема таблеток ежедневно; • женщинам, которые имеют одного полового партнера и минимальный риск заражения ЗППП. Противопоказания. Противопоказания к применению ВМК делятся на абсолютные и относительные. Абсолютные: • острые, подострые и хронические воспалительные процессы половых органов; • рак тела и шейки матки. • Относительные: • анемия (кроме ВМК, содержащих прогестины); • нарушения менструального цикла; • болезненные месячные; • инфекционные заболевания; • повышения температуры тела любого происхождения; • доброкачественные опухоли и туберкулез гениталий; • аномалии развития половой системы; • миома матки; • рубец на матке; • аденомиоз; • эндометриоз шейки матки и яичников; • деформация шейки матки; • доброкачественные и предопухолевые заболевания шейки и тела матки; • кольпит; • тяжелые формы аллергии, особенно к меди; • наличие двух и более половых партнеров. Условия: 1. Пациентка должна пройти обследование, включающее: сбор анамнеза; бактериоскопическое исследование материала из половых путей (мазок должен быть 1-2 степени чистоты); цитологическое исследование, кольпоскопия; общий анализ крови и мочи. Необходимо выполнить УЗ И для определения размера полости матки, исключения аномалий развития половых органов, опухолей. 2. Опорожнить мочевой пузырь. Правила введения. Постановка ВМК должна производиться с соблюдением ряда правил, которых необходимо строго придерживаться: • перед введением ВМК пациентке объясняют суть предстоящей манипуляции и предупреждают о возможных неприятных ощущениях и осложнениях; • все манипуляции должны производиться тщательно и с большой осторожностью; • врач обязан проверить срок годности и целостность упаковки ВМК; • извлечение контрацептива из упаковки и снаряжение его к постановке производится согласно инструкции и с соблюдением всех правил асептики и антисептики (рис. 1.30а, б); • ВМК готов к постановке после введения его в проводник и установки измерителя на расстоянии, равном длине полости матки (рис. 1.30в); • введение ВМК не требует обезболивания. При низком пороге восприятия боли, неадекватном психоэмоциональном напряжении пациентки, тяжелой экстрагенитальной патологии необходимо производить манипуляцию с использованием парацервикальной или внутривенной анестезии.
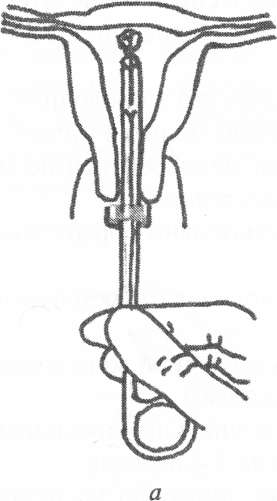
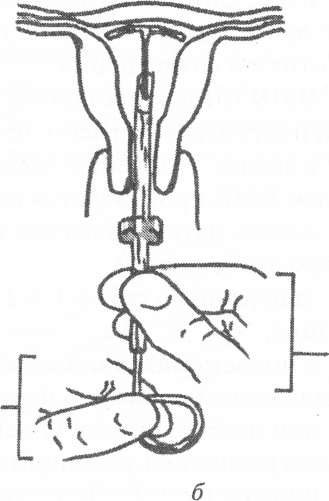
Рис. 1.30. Правила подготовки ВМК к постановке: а, б) извлечение контрацептива из упаковки; в) ВМК готов к постановке. Способы введения ВМК. Существует два способа введения ВМК: способ "выталкивания" и способ "вытягивания", последний считается более безопасным. Принципиально способы отличаются манипуляциями, которые должен произвести врач после введения проводника со спиралью в полость матки. Способ "выталкивания" Способ осуществляется в следующей последовательности; • извлечение контрацептива из упаковки и снаряжение его к постановке производится согласно инструкции и с соблюдением всех правил асептики и антисептики; • ВМК готов к постановке после введения его в проводник и установки измерителя на расстоянии, равном длине полости матки; • с целью уточнения положения матки непосредственно перед введением ВМК производится влагалищное исследование; • шейка матки оголяется в зеркалах, тщательно обрабатывается раствором антисептика; • за переднюю губу, в 1,5-2 см от наружного зева, берется на пулевые щипцы; • в полость матки осторожно вводится маточный зонд и отмечается длина полости матки и цервикального канала; • при необходимости (у нерожавших женщин) цервикальный канал можно расширить расширителями Гегара до 3-4 номера; • проводник с ВМК осторожно вводят примерно на половину длины полости матки и внутренним стержнем плавно, без усилий выталкивают ВМК в полость матки (послышится щелчек, означающий раскрытие горизонтальных частей ВМК); • проводник можно осторожно подтолкнуть вверх к дну матки, чтобы расположить ВМК глубоко в полости матки; • извлекается внутренний стержень; • проводник, и нити ВМК обрезают, оставив приблизительно 3-5 см за пределами наружного зева. Способ "вытягивания" Способ осуществляется в следующей последовательности: • проводник со спиралью вводится почти до дна матки (контролем служит соприкосновение измерителя с шейкой матки) (рис. 1.31а); • одной рукой неподвижно фиксируется стержень, а проводник вытягивается на себя, пока он не коснется кольца стержня. Плечики при этом выходят из проводника, расправляются и оказываются в правильном положении в матке (1.316); • удерживая неподвижно проводник, извлечь внутренний стержень; • проводник повторно ввести вверх ко дну матки. Этим движением удается поправить спираль, если она не достигла дна матки при предыдущей манипуляции; • вывести проводник из шеечного канала и обрезать нити на необходимую длину.
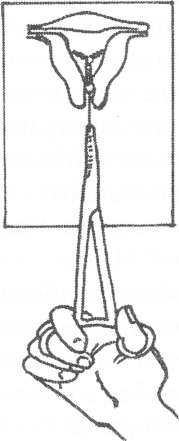
Рис. 1.31. Установка ВМКспособом "вытягивания": а) введение проводника со спиралью; б) вытягивание проводника. В первую неделю после постановки ВМК женщине рекомендуют исключить половую жизнь, спринцевания и ограничить физические нагрузки. При первом врачебном контроле, который назначают через 5-6 дней, нити можно подравнять до длины не менее 2-х см. При удовлетворительных данных осмотра и отсутствии жалоб женщине разрешается жить половой жизнью. Пациентки с ВМК подлежат обязательному диспансерному наблюдению с регулярными осмотрами один раз в 6 месяцев и обязательным взятием материала из цервикального канала для цитологического исследования. Это связано с увеличением риска развития гиперпластических процессов эндометрия при ношении ВМК. Приятным исключением в этом плане являются прогестеронсодержащие внутриматочные контрацептивы. Длительность нахождения в матке ВМК следует ограничить 3 годами при первичном и 5 годами при повторном введении. На время перерыва женщине должна быть рекомендована контрацепция другими методами. В случае, если женщина после использования ВМК хочет забеременеть и родить ребенка, ей необходимо воздержаться от беременности в течение 3-4 месяцев после извлечения контрацептива. Удаление ВМК. Наиболее частой причиной удаления ВМК до истечения срока являются жалобы на маточные кровотечения или постоянные боли. Кроме того, женщина может настаивать на удалении ВМК по личным причинам, или в том случае, если она йланирует забеременеть. Экстренное удаление ВМК может быть выполнено в любое время менструального цикла. Удалять ВМК следует (в плановом порядке) во время месячных с соблюдением правил асептики. Методика. ВМК, которые имеют нити, обычно удаляют корнцангом. Для предупреждения обрыва нитей, ВМК следует удалять медленно, с легкой и постоянной тракцией (рис. 1.32а,б). При невозможности удаления необходимо произвести зондирование полости матки, или расширить шейку матки специальными расширителями под парацер- викальной анестезией. При этом на шейку матки для выпрямления матки необходимо наложить пулевые щипцы.
Рис. 1.32. Уладение ВМК. Если нити нет, контрацептив может быть удален с помощью кюретки, абортцанга с двойным зажимом. Обезболивание (местное или общее) может понадобиться в случаях, когда удаление ВМК осложнено или сопровождается сильными болями. При невозможности удаления необходимо провести гистероскопию. Под гистероскопическим контролем проводится удаление ВМК. После запланированного удаления контрацептива из его поверхности на предметное стекло наносится мазок — отпечаток для цитологического исследования. Побочные явления. Пользование ВМК сопряжено с возможными побочными явлениями: • пользование гормонсодержащим ВМК может сопровождаться побочными эффектами в виде ежедневных скудных кровянистых выделений в первые 3 месяца. Наличие обильных кровянистых выделений может указывать на неправильное положение ВМК или перфорацию матки. Исключительно редко возможны жалобы на головную боль, тошноту, депрессию, которые легко снимаются назначением эстрогенных препаратов;
· различной степени выраженности боли внизу живота, кровянистые выделения из влагалища после введения контрацептива свидетельствуют о реакции матки на введение инородного тела и обычно проходят через 7-14 дней. Осложнения. Пользование ВМК может сопровождаться возникновением ряда осложнений. Боли у женщин с ВМК чаще возникают при начавшемся изгнании контрацептива из матки. При наличии подобных симптомов можно применить свечи с белладонной, папаверином или приложить теплую грелку на низ живота. Всем женщинам с риском экспульсии контрацептива в день введения спирали следует назначить нестероидное противовоспалительное и обезболивающее средство Месулид (фирма Sanofi) (по 100 мг 2 раза в сутки) во внутрь или в ректальных свечах (по 200 мг 2 раза в сутки) в течение 5 дней и повторять прием Месулида в критические сроки до трех месяцев после введения ВМК. При наличии жалоб на схваткообразные боли следует произвести вагинальное исследование для исключения воспаления, частичной экспульсии ВМС, перфорации шейки, тела матки или эктопической беременности, Важная информация может быть получена при использовании инструментальных методов исследования (УЗИ и т. д.). При подозрении на одну из перечисленных причин болей ВМК следует извлечь и в зависимости от тяжести процесса выбрать амбулаторное или стационарное лечение пациентки. Если причина болей не обнаружена, следует успокоить пациентку и назначить ей месулид в таблетках (100 мг 2 раза в день) или ректальных свечах (200 мг 2 раза в день) в течение 1 недели. Отсутствие эффекта от проводимой терапии является показанием для удаления ВМК и выбора другого метода конрацепции. Отсутствие усиков. Отсутствие усиков может быть установлено женщиной при самообследовании после очередной менструации или при профилактическом осмотре врачом. У пациентки следует выяснить, когда у нее была последняя менструация, когда она последний раз нащупывала усики, использовала ли она другие конрацептивные средства после установления отсутствия усиков и имеются ли у нее субъективные признаки беременности. Ультразвуковое исследование органов малого таза позволит определить наличие ВМК в матке или вне ее. При нахождении ВМК в полости матки и отсутствии жалоб ношение контрацептива не противопоказано. Если ВМК находится в стенке матки, шейке или вне ее, следует предупредить пациентку о возможности беременности и решить вопрос об удалении ВМК в стационарных условиях оперативным путем. Если ВМК отсутствует, она могла выпасть незаметно. В этом случае следует поставить другую ВМК или заменить метод контрацепции, В случае обрыва нитей контрацептива или длительного использования удаление ВМК необходимо произвести в условиях стационара при обязательном обезболивании и последующей профилактикой воспалительных осложнений. Удаление ВМК в этом случае производится специальным крючком или маточной кюреткой № 1 с последующим выскабливанием слизистой полости матки и последующим патогистологическим исследованием соскоба слизистой. Подозрение на перфорацию матки. Перфорация может возникнуть во время зондирования матки или введения ВМК. Пациентка жалуется на резкую боль, возникшую при проведении процедуры. Врач отмечает прохождение зонда или аппликатора на длину более 8-10 см, не встречая при этом сопротивления со стороны дна матки. При подозрении на перфорацию матки следует прекратить процедуру, извлечь ВМК (если он введен) и госпитализировать пациентку в гинекологический стационар. Динамическое наблюдение за общим состоянием, показателями гемодинамики (артериальное давление, частота пульса, гемограмма), перитонеальными симптомами, температурой тела, наличием свободной жидкости в брюшной полости (УЗИ), назначение холода на низ живота и антибактериальная терапия позволяют избежать лапаротомии. Пациентка должна быть поставлена в известность о возникшем осложнении и проведенных мероприятиях. Это имеет важное значение для предотвращения осложнений при последующих беременностях и родах. Наступление аменореи. В первую очередь необходимо выяснить у женщины, когда у нее были последние месячные, когда она последний раз проверяла наличие у нее нитей ВМК и есть ли у нее симптомы беременности» Учитывая данные анамнеза и жалобы пациентки, необходимо исключить маточную или эктопическую беременность по данным вагинального осмотра (наличие нитей ВМК, цвет слизистой и т. д.), УЗИ, анализам на беременность (биологические, иммунологические и т. д.). Если пациентка использует ВМК, содержащий прогестерон, ей необходимо объяснить, что аменорея является результатом действия гормонов, выделяемых ВМК. В случае, если женщина старше 45 лет, аменорея может быть обусловлена наступлением менопаузы. В других случаях, если беременность не подтверждена, следует успокоить женщину и для исключения других возможных причин аменореи необходимо углубленно ее обследовать и при этом не удалять ВМК. Если после осмотра и дополнительного обследования врачом установлен диагноз маточной беременности менее 12 недель и видны нити ВМК, необходимо объяснить женщине, что контрацептив следует удалить, чтобы уменьшить риск возможного инфицирования тазовых органов. При получении согласия необходимо удалить ВМК и произвести искусственное прерывание беременности в условиях стационара. Если пациентка заинтересована в беременности и отказывается от прерывания беременности, ВМК следует удалить в условиях стационара и провести лечение, направленное на сохранение беременности. В случае, если нити ВМК не видны, срок беременности 12-13 недель, пациентка не хочет удалять контрацептив и хочет сохранить беременность, ей необходимо объяснить, что она подвергает себя повышенному риску выкидыша и инфицирования. В данном случае пациентка и врач берут на себя обязательства более тщательного наблюдения за течением данной беременности. При подозрении на наличие внематочной беременности женщина должна быть немедленно госпитализирована в гинекологическое отделение для динамического наблюдения и более углубленного обследования. Нерегулярные кровотечения являются причиной удаления ВМК в 5- 15% случаев. Чаще всего это осложнение встречается в 1 год ношения конрацептива. Кровотечения могут быть продолжительными и обильными, межменструальными мажущимися и т. д. При этом пациентки жалуются на слабость, повышенную утомляемость. При обследовании выявляются признаки анемии - бледные конъюнктивы или ногтевые ложа, низкий гемоглобин (< 100 г/л) и гематокрит (< 27%). В этих случаях необходимо произвести осмотр женщины в зеркалах и бимануально, провести лабораторные исследования для исключения воспалительных заболеваний и признаков маточной или внематочной беременности. Обильное маточное кровотечение может быть следствием эктопической беременности, воспаления или неполного аборта. При малейшем подозрении на внематочную беременность или неполный аборт пациентку следует немедленно госпитализировать в стационар. Если при обследовании выявлены признаки нерезко выраженной анемии и женщина пользуется внутриматочным контрацептивом непродолжительное время (менее 3-х месяцев), следует ей назначить железосодержащие препараты (FeS04, не менее 100 мг элементарного железа ежедневно в течение 1-3 месяцев). Для уменьшения кровопотери, устранения признаков воспаления целесообразно использовать месулид в виде таблеток (100 мг) 2 раза в день или ректальных свечей (200 мг) 2 раза в день в течение 1-2 недель. Если интервал между кровотечениями менее 3-х или более 6 недель, следует заподозрить ановуляторный цикл или персистенцию фолликула. У женщины старше 45 лет кровотечения могут сочетаться с "приливами", что похоже на менопаузу. В этих случаях следует предложить пациентке эндокринологическое обследование, предварительно удалив спираль со взятием и исследованием мазков-отпечатков. В случае, если проводимые мероприятия не дают эффекта в течение 3-х месяцев, имеются кровотечения, анемия, следует удалить ВМК и выбрать другой метод конрацепции. Решением проблемы во многих случаях может быть постановка прогестинсодержащего ВМК (Мирена). Жалобы партнера на ощущение усиков при половом акте. Наличие данных жалоб является показанием для подрезания усиков до уровня наружного зева шейки матки. При этом женщина должна об этом знать и в диспансерной карте должна быть сделана соответствующая запись. Вагинальные выделения. Жалобы и результаты дополнительных методов исследования подтверждают наличие специфической или неспецифической инфекции во влагалище. Подозрение или наличие гонореи или хламидий является показанием для удаления ВМК. Воспалительные заболевания органов малого таза. Жалобы на боли в животе, боль при половом акте, повышение температуры, общее недомогание, тошноту, рвоту, напряжение мышц передней брюшной стенки являются показанием для срочной госпитализации пациентки в гинекологический стационар. Гинекологическое обследование (осмотр, УЗИ, бактериоскопия и бактериология мазков) подтверждают воспалительный процесс органов малого таза. Ведущей причиной воспалительных заболеваний является нарушение показаний и игнорирование противопоказаний при постановке ВМК. Частота данных осложнений увеличивается после 3-х летнего непрерывного ношения котрацептива (А.В. Чурилов, 2001). В структуре воспалительных осложнений на фоне ВМК преобладают эндомиометриты (31,8%). Сочетанные поражения матки и придатков отмечаются у 30,9% больных и чаще всего (37,9%) они обусловлены специфической микрофлорой (И.К. Богатова, И.П. Амидонова, 1999). Лечение воспаления следует проводить после удаления ВМК.
Дата добавления: 2015-12-16 | Просмотры: 1693 | Нарушение авторских прав |