|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
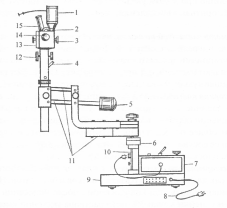
Методика проведения гинекологического обследования у девочекГинекологическое обследование показано, если у девочки есть жалобы, причиной которых могут быть заболевания половых органов. Возрастные особенности - на фоне низкой секреции эстрогенов возможна легкая гиперемия девственной плевы и преддверия влагалища. Методика: - девочек младшего возраста лучше обследовать на кушетке в позе жабы, самых маленьких (до 2 лет) - на руках у матери. Возможна другая методика - мать одетая ложится на гинекологическое кресло с приподнятым головным концом и держит дочь на коленах, вытянув ее ноги вдоль своих. Обследование также удобно проводить в коленно-грудном положении; - если гинекологическое обследование проводится в связи с кровянистыми выделениями и при осмотре преддверия влагалища источник кровотечения не выявляется, показан осмотр шейки матки и влагалища под общей анестезией. Для этого можно использовать эндоскоп, например гистероскоп или цистоскоп. Методика проведения гинекологического обследования у подростков Показания: - при высоком уровне (β-субединиц ХГ в сыворотке крови; - боли в животе; - выраженная анемия и кровотечения из половых органов; - обследование подростков, которые ведут половую жизнь. Условия. Соблюдение врачебной тайны — важнейшее условие предоставления помощи подросткам. Особенно важно сохранение тайны в отношении всего, что касается половой жизни подростков. Недопустимо разговаривать об этом в присутствии их родителей. Методика: - перед обследованием врач знакомит девушку с последовательностью обследования, объясняет, как надо расслаблять мышцы тазового дна; - обследование может быть полным (осмотр шейки матки в зеркалах и бимануальное обследование), а может состоять только из бимануального обследования. Для смазывания пальцев и зеркал лучше использовать лидокаиновый гель. - при подозрении на тяжелую травму, выраженной болезненноети осмотр проводят под общей анестезией. Перед этим следует сопоставить риск общей анестезии с ценностью информации, полученной во время гинекологического обследования. Кольпоскопия Кольпоскопия - усовершенствованный метод визуального исследования шейки матки, влагалища и наружных половых органов с помощью специального аппарата - кольпоскопа. Различают простую (обзорную) и расширенную кольпоскопию, кольпоскопию с цветными фильтрами и кольпомикроскопию (под большим увеличением и с использованием красителей). Существуют различные системы кольпоскопа: для выполнения световой кольпоскопии, флюоресцентной кольпоскопии (изучение первичной и вторичной флюоресценции слизистой оболочки), а также фотокольпоскоп (рис. 2). Основное назначение кольпоскопии состоит в проектировании мощного пучка света на изучаемый объект, который исследуется с помощью бинокулярной лупы, увеличивающей изображение в 10-30 раз при обязательном соблюдении условия - совпадение световой и оптической оси на заданном расстоянии. Характер изменений в исследуемом объекте виден гораздо лучше, чем при осмотре невооруженным глазом.
Рис. 2. Фотокольпоскоп. Противопоказания к применению метода отсутствуют. Подготовка больной. Перед проведением кольпоскопии врач должен успокоить больную и психологически подготовить ее к предстоящему исследованию. Необходимо убедить пациентку в том, что: - вероятность рака шейки матки у нее невелика; - у большинства женщин при кольпоскопии шейки матки выявляется дисплазия; - дисплазия шейки матки — это не рак; - дисплазию шейки матки можно лечить амбулаторно, не прибегая к большим операциям. Методика. Кольпоскопию можно проводить в незатемненной комнате, а флюоресцентную кольпоскопию только в затемненной. Больную укладывают на гинекологическое кресло. Исследование проводят в следующей последовательности: - наружный осмотр. Тщательно осматривают вульву сначала невооруженным глазом, затем при малом увеличении (вульвоскопия). Обращают внимание на проявления дерматита, язвы, кондиломы и другие изменения. Вульвоскопия позволяет с высокой степенью достоверности диагностировать признаки малигнизации, поэтому ее значение при выборе участков для прицельной биопсии бесспорно; - введение зеркал. При введении влагалищного зеркала осматривают влагалище при малом увеличении. Отмечают наличие и характер выделений, признаки воспаления, язвы, кондиломы и другие изменения; - осмотр слизистой шейки матки, для чего ее осторожно выводя стараясь не повредить слизистую. Выделения удаляют стерильными ватными тампонами и осматривают шейку матки при малом увеличении. Оценивают цвет слизистой и топографию. Обращают внимание на язвы, повышенную кровоточивость, объемные образования; - обзорная кольпоскопия предполагает изучение характера выделений (цвет, наличие пузырьков воздуха и др.), осмотр шейки матки без предварительной обработки ее какими-либо веществами, что позволяет получить общее представление об особенностях строения слизистой оболочки и ее сосудистого компонента. Определяют локализацию многослойного плоского и цилиндрического эпителиев; - расширенная кольпоскопия позволяет выделить участки с подозрением на рак для прицельного взятия мазков и биоптатов. Наибольшее распространение получила кольпоскопия после нанесения на слизистую оболочку шейки матки 3%-ного раствора уксусной кислоты и 2%-ного раствора Люголя (проба Шиллера). Слизистую влагалищной части шейки матки и сводов влагалища обрабатывают тампоном, смоченным 3% раствором уксусной кислоты в течение 20-30 с. Чем дольше уксусная кислота контактирует со слизистой, тем лучше видны изменения. При обработке уксусной кислотой участки дисплазии становятся белыми (положительная проба). Окрашивание тем ярче, чем глубже проникает уксусная кислота, и чем больше белка коагулируется. Уксусная кислота не проникает глубже верхней трети многослойного плоского эпителия, поскольку его клетки содержат много гликогена и имеют маленькое ядро. После обработки уксусной кислотой расширенные в связи с патологией сосуды суживаются и исчезают из поля зрения при воспалительных процессах. Оценивают состояние цилиндрического эпителия. Под действием уксусной кислоты ворсинки сначала набухают, а затем, особенно после повторного нанесения кислоты, бледнеют, сглаживаются и становятся плотнее. Во время кольпоскопии необходимо полностью осмотреть переходную зону. Отмечают наружную и внутреннюю границы белых пятен, появившихся после обработки уксусной кислотой. Их внутренняя граница совпадает с активной переходной зоной. Выявляют пятнистость и мозаичность эпителия. Лейкоплакия. В переводе с греческого лейкоплакия означает «белая бляшка». При кольпоскопии так называют белые очаги, видимые до обработки уксусной кислотой. Лейкоплакия возникает в результате ороговения эпителия. Незрелые клетки плоского эпителия влагалища и влагалищной части шейки матки могут превращаться как в клетки, синтезирующие гликоген, так и в клетки, синтезирующие кератин. Первое считается нормой, второе - патологией. Лейкоплакия может наблюдаться при инфекции, вызываемой вирусом папилломы человека (самая частая причина), дисплазии, плоскоклеточном раке, применении влагалищных диафрагм, маточных колец и влагалищных тампонов, после лучевой терапии. Лейкоплакию дифференцируют с кандидозом. При кандидозе также наблюдаются белые бляшки, однако в отличие от лейкоплакии они легко удаляются тампоном. Очаги лейкоплакии подлежат биопсии для исключения рака шейки матки, поскольку при кольпоскопии в этих участках невозможно увидеть сосуды. Пятнистость. Эта кольпоскопическая картина возникает в результате расширения концевых сосудистых петель. Если пятнистость появляется на участке, где положительна проба с уксусной кислотой, то это признак патологии, чаще всего дисплазии. При плоскоклеточной метаплазии центральные капилляры ворсинок в норме исчезают. При дисплазии они сохраняются и просвечивают через эпителий, что и формирует картину пятнистости. Мозаичность. Мозаичность эпителию придают расширенные концевые сосудистые петли, окружающие округлые или многоугольные белые участки, образующиеся после обработки уксусной кислотой. При этом сосуды как бы обрамляют участки измененного эпителия. Патологические сосуды. Этот симптом характерен для рака шейки матки. Патологическими считаются извитые, неправильно ветвящиеся сосуды. Осматривают шейку матки через зеленый фильтр. При этом четче видны белые пятна после обработки уксусной кислотой и патологические сосуды. Проба Шиллера предусматривает осмотр шейки матки после обработки ее 2% раствором Люголя. Зрелые клетки поверхностного эпителия, богатые гликогеном, окрашиваются в темно-коричневый цвет. Патологически измененные участки (доброкачественные или злокачественные) обычно не окрашиваются, либо приобретают слегка желтый цвет. Результаты кольпоскопического исследования можно документировать с помощью общепринятой символики и зарисовывать в виде схемы (рис. 3).
Исследование можно считать завершенным, если удалось ответить на следующие вопросы: - имеется ли какая-либо патология? - полностью ли осмотрены зона превращения и все патологические очаги? - откуда необходимо произвести прицельную биопсию? Кольпоскопия с использованием цветных фильтров расширяет диагностические возможности кольпоскопии. Исследование слизистой влагалищной части шейки матки проводится с помощью зеленого, голубого и желтого фильтров, а также ультрафиолетовых лучей для выявления более четких контуров кровеносных сосудов и изменений эпителиального покрова. Одной из разновидностей расширенной кольпоскопии является хромокольпоскопия - окраска влагалищной части шейки матки различными красителями (гематоксилин, метиленовый, фиолетовый и др.) с последующей кольпоскопией. Наиболее современным методом документации является кольпофотография, которая отражает все многообразие кольпоскопических картин, однако не всегда это возможно. С целью уточнения локализации, характера поражения, места взятия биопсии, для удобства динамического наблюдения за эффективностью лечения и сокращения записи полученных данных рекомендуют использовать схему условных кольпоскопических обозначений. При кольпоскопическом исследовании нормальная слизистая шейки матки имеет гладкую, блестящую поверхность. Цвет слизистой зависит от возраста, физиологического состояния женщины. В норме слизистая имеет светло-розовый оттенок, перед менструацией – цианотичный, при беременности - синюшно-багровый. У рожавших женщин отмечаются разрывы и рубцы различных размеров в виде белесых полос. При атрофии слизистая оболочка обычно тускло-розового цвета без ярких границ. У большинства женщин сосуды при десятикратном увеличении не определяются. Иногда они видны в виде нежной мелко-петлистой сети. Однако в климактерическом периоде в результате атрофии многослойного плоского эпителия очень четко видна подлежащая ткань с сосудами. При обработке раствором уксусной кислоты в нормальной слизистой больших изменений не происходит. Нормальный многослойный плоский эпителий, клетки которого богаты гликогеном, равномерно окрашивается раствором Люголя в темно-коричневый цвет (проба Шиллера положительная). Результаты кольпоскопических и гистологических исследований, произведенных Е. В. Коханевич и соавт. (1998), позволили классифицироать патологические процессы шейки матки.
Дата добавления: 2015-12-16 | Просмотры: 1318 | Нарушение авторских прав |