 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ГЛАВА 4. ДВИЖЕНИЯ И ИХ РАССТРОЙСТВА4.1. Пирамидная система Различают два основных вида движений - непроизвольные и произвольные. К непроизвольным относятся простые автоматические движения, осуществляемые за счет сегментарного аппарата спинного мозга и мозгового ствола по типу простого рефлекторного акта. Произвольные целенаправленные движения - это акты двигательного поведения человека. Специальные произвольные движения (поведенческие, трудовые и др.) осуществляются при ведущем участии коры большого мозга, а также экстрапирамидной системы и сегментарного аппарата спинного мозга. У человека и высших животных осуществление произвольных движений связано с пирамидной системой, состоящей из двух нейронов - центрального и периферического. Центральный мотонейрон. Произвольные движения мышц происходят в результате импульсов, идущих по длинным нервным волокнам из коры большого мозга к клеткам передних рогов спинного мозга. Эти волокна формируют двигательный (корково-спинномозговой), или пирамидный, путь. Тела центральных мотонейронов расположены в прецентральной извилине в цитоархитектонических полях 4 и 6 (рис. 4.1). Эта узкая зона тянется вдоль центральной щели от латеральной (сильвиевой) борозды к передней части парацентральной дольки на медиальной поверхности полушария, параллельно чувствительной области коры постцентральной извилины. Подавляющее большинство мотонейронов залегает в 5-м кортикальном слое поля 4, хотя они встречаются и в соседних кортикальных полях. Преобладают малые пирамидные, или фузиформные (веретенообразные), клетки, дающие основу для 40% волокон пирамидного пути. Гигантские пирамидные клетки Беца имеют аксоны с толстой миелиновой оболочкой, обеспечивающие точные, хорошо скоординированные движения. Нейроны, иннервирующие глотку и гортань, расположены в нижней части прецентральной извилины. Далее в восходящем порядке идут нейроны, иннервирующие лицо, руку, туловище, ногу. Таким образом, все участки тела человека спроецированы в прецентральной извилине как бы вверх ногами.
А - Пирамидный путь: 1 - кора большого мозга; 2 - внутренняя капсула; 3 - ножка мозга; 4 - мост; 5 - перекрест пирамид; 6 - латеральный корково-спинномозговой (пирамидный) путь; 7 - спинной мозг; 8 - передний корково-спинномозговой путь; 9 - периферический нерв; III, VI, VII, IX, X, XI, XII - черепные нервы. Б - Конвекситальная поверхность коры большого мозга (поля 4 и 6); топографическая проекция двигательных функций: 1 - нога; 2 - туловище; 3 - рука; 4 - кисть; 5 - лицо. В - Горизонтальный срез через внутреннюю капсулу, расположение основных проводящих путей: 6 - зрительная и слуховая лучистость; 7 - височно-мостовые волокна и теменно-затылочно-мостовой пучок; 8 - таламические волокна; 9 - корково-спинномозговые волокна к нижней конечности; 10 - корково-спинномозговые волокна к мышцам туловища; 11 - корково-спинномозговые волокна к верхней конечности; 12 - корково-ядерный путь; 13 - лобно-мостовой путь; 14 - корково-таламический путь; 15 - передняя ножка внутренней капсулы; 16 - колено внутренней капсулы; 17 - задняя ножка внутренней капсулы. Г - Передняя поверхность мозгового ствола: 18 - перекрест пирамид Аксоны мотонейронов формируют два нисходящих пути - корковоядерный, направляющийся к ядрам черепных нервов, и более мощный - корково-спинномозговой, идущий к передним рогам спинного мозга. Волокна пирамидного пути, покидая двигательную зону коры, проходят через лучистый венец белого вещества мозга и конвергируют к внутренней капсуле. В соматотопическом порядке они проходят внутреннюю капсулу (в колене - корково-ядерный путь, в передних 2/3 заднего бедра - корково-спинномозговой путь) и идут в средней части ножек мозга, нисходят через каждую половину основания моста, будучи окруженными многочисленными нервными клетками ядер моста и волокнами различных систем. На границе продолговатого и спинного мозга пирамидный путь становится видимым извне, его волокна образуют удлиненные пирамиды по обе стороны от средней линии продолговатого мозга (отсюда его название). В нижней части продолговатого мозга 80-85% волокон каждого пирамидного пути переходит на противоположную сторону, образуя латеральный пирамидный путь. Остальные волокна продолжают спускаться в гомолатеральных передних канатиках в составе переднего пирамидного пути. В шейном и грудном отделах спинного мозга его волокна соединяются с двигательными нейронами, обеспечивающими двустороннюю иннервацию мышц шеи, туловища, дыхательной мускулатуры, благодаря чему дыхание остается сохранным даже при грубом одностороннем поражении. Волокна, перешедшие на противоположную сторону, спускаются в составе латерального пирамидного пути в латеральных канатиках. Около 90% волокон образуют синапсы со вставочными нейронами, которые, в свою очередь, соединяются с большими α- и γ-мотонейронами переднего рога спинного мозга. Волокна, формирующие корково-ядерный путь, направляются к двигательным ядрам, расположенным в стволе мозга (V, VII, IX, X, XI, XII) черепных нервов, и обеспечивают двигательную иннервацию лицевой мускулатуры. Двигательные ядра черепных нервов являются гомологами передних рогов спинного мозга. Заслуживает внимания и другой пучок волокон, начинающийся в поле 8, обеспечивающем корковую иннервацию взора, а не в прецентральной извилине. Импульсы, идущие по этому пучку, обеспечивают содружественные движения глазных яблок в противоположную сторону. Волокна этого пучка на уровне лучистого венца присоединяются к пирамидному пути. Затем они проходят более вентрально в задней ножке внутренней капсулы, поворачивают каудально и идут к ядрам III, IV, VI черепных нервов. Следует иметь в виду, что лишь часть волокон пирамидного пути составляет олигосинаптический двухнейронный путь. Значительная часть нисходящих волокон формирует полисинаптические пути, несущие информацию от различных отделов нервной системы. Наряду с афферентными волокнами, входящими в спинной мозг через задние корешки и несущими информацию от рецепторов, олиго- и полисинаптические модулируют активность двигательных нейронов (рис. 4.2, 4.3). Периферический мотонейрон. В передних рогах спинного мозга лежат мотонейроны - большие и малые а- и 7-клетки. Нейроны передних рогов мультиполярны. Их дендриты имеют множественные синаптические связи с различными афферентными и эфферентными системами. Большие α-клетки с толстым и быстро проводящим аксоном осуществляют быстрые сокращения мышц и связаны с гигантскими клетками коры больших полушарий. Малые а-клетки с более тонким аксоном выполняют тоническую функцию и получают информацию от экстрапирамидной системы. 7-Клетки с тонким и медленно проводящим аксоном иннервируют проприоцептивные мышечные веретена, регулируя их функциональное состояние. 7-Мотонейроны находятся под влиянием нисходящих пирамидных, ретикулярно-спинномозговых, вестибулоспинномозговых путей. Эфферентные влияния 7-волокон обеспечивают тонкую регуляцию произвольных движений и возможность регуляции силы ответа рецепторов на растяжение (система 7-мотонейрон - веретено). Помимо непосредственно мотонейронов, в передних рогах спинного мозга имеется система вставочных нейронов, обеспечивающих
1 - клиновидный пучок; 2 - тонкий пучок; 3 - задний спинно-мозжечковый путь; 4 - передний спинно-мозжечковый путь; 5 - латеральный спинно-таламический путь; 6 - спинно-покрышечный путь; 7 - спинно-оливный путь; 8 - передний спинно-таламический путь; 9 - передние собственные пучки; 10 - передний корково-спинномозговой путь; 11 - покрышечно-спинномозговой путь; 12 - преддверно-спинномозговой путь; 13 - оливо-спинномозговой путь; 14 - красноядерно-спинномозговой путь; 15 - латеральный корковоспинномозговой путь; 16 - задние собственные пучки
регуляцию передачи сигналов от вышерасположенных отделов ЦНС, периферических рецепторов, отвечающих за взаимодействие расположенных рядом сегментов спинного мозга. Некоторые из них оказывают облегчающее, другие - тормозящее действие (клетки Реншоу). В передних рогах мотонейроны образуют группы, организованные в колонки в нескольких сегментах. В этих колонках имеется определенный соматотопический порядок (рис. 4.4). В шейном отделе латерально расположенные мотонейроны переднего рога иннервируют кисть и руку, а мотонейроны дистально лежащих колонок - мышцы шеи и грудной клетки. В поясничном отделе мотонейроны, иннервирующие стопу и ногу, также расположены латерально, а иннервирующие мускулатуру туловища - медиально. Аксоны мотонейронов выходят из спинного мозга в составе передних корешков, объединяются с задними, формируя общий корешок, и в составе периферических нервов направляются к поперечнополосатой мускулатуре (рис. 4.5). Хорошо миелинизированные быстро проводящие аксоны больших а-клеток идут непосредственно к поперечнополосатой мускулатуре, формируя нервно-мышечные синапсы, или концевые пластинки. В состав нервов входят также эфферентные и афферентные волокна, исходящие из боковых рогов спинного мозга. Волокно скелетной мышцы иннервируется аксоном только одного а-мотонейрона, но каждый а-мотонейрон может иннервировать разное число волокон скелетной мышцы. Количество мышечных волокон, иннервируемых одним α-мотонейроном, зависит от характера регуляции: так, у мышц с тонкой моторикой (например, глазные, артикулярные мышцы) один а-мотонейрон иннервирует лишь несколько волокон, а у
мышц проксимальных отделов конечностей или у прямых мышц спины один α-мотонейрон иннервирует тысячи волокон. α-Мотонейрон, его двигательный аксон и все иннервируемые им мышечные волокна образуют так называемую двигательную единицу, которая является основным элементом двигательного акта. В физиологических условиях разряд α-мотонейрона приводит к сокращению всех мышечных волокон двигательной единицы. Скелетные мышечные волокна одной двигательной единицы называются мышечной единицей. Все волокна одной мышечной единицы принадлежат к одному и тому же гистохимическому типу: I, IIB или IIA. Двигательные единицы, сокращающиеся медленно и устойчивые к утомлению, классифицируются как медленные (S - slow) и состоят из волокон I типа. Мышечные единицы группы S обеспечиваются энергией за счет окислительного метаболизма, им свойственны слабые сокращения. Двигательные единицы, приводящие к быстрым фазическим одиночным сокращениям мышц, делятся на две группы: быстрые утомляемые (FF - fastfatigable) и быстрые, устойчивые к утомлению (FR - fast fatigue resistant). Группа FF включает мышечные волокна типа IIB с гликолитическим энергетическим метаболизмом и сильными сокращениями, но быстрым утомлением. Группа FR включает мышечные волокна типа IIA с окислительным метаболизмом и высокой устойчивостью к утомлению, сила их сокращения промежуточная. Помимо больших и малых α-мотонейронов, передние рога содержат многочисленные 7-мотонейроны - клетки меньшего размера с диаметром сомы до 35 мкм. Дендриты γ-мотонейронов менее ветвисты и ориентированы преимущественно в поперечной плоскости. 7-Мотонейро- ны, проецирующиеся к конкретной мышце, расположены в том же двигательном ядре, что и α-мотонейроны. Тонкий медленно проводящий аксон γ-мотонейронов иннервирует интрафузальные мышечные волокна, составляющие проприорецепторы мышечного веретена. Большие а-клетки связаны с гигантскими клетками коры полушарий большого мозга. Малые а-клетки имеют связь с экстрапирамидной системой. Через 7-клетки происходит регуляция состояния мышечных проприорецепторов. Среди различных мышечных рецепторов наиболее важными являются нервно-мышечные веретена. Афферентные волокна, называемые кольцеспиральными, или первичными, окончаниями, имеют довольно толстое миелиновое покрытие и относятся к быстро проводящим волокнам. Экстрафузальные волокна в расслабленном состоянии имеют постоянную длину. При растяжении мышцы растягивается веретено. Кольцеспиральные окончания реагируют на растяжение генерацией потенциала действия, который передается в большой мотонейрон по быстро проводящим афферентным волокнам, а затем опять по быстро проводящим толстым эфферентным волокнам - экстрафузальной мускулатуре. Мышца сокращается, ее исходная длина восстанавливается. Любое растяжение мышцы приводит в действие этот механизм. Постукивание по сухожилию мышцы вызывает ее растяжение. Немедленно реагируют веретена. Когда импульс достигает мотонейронов переднего рога спинного мозга, они реагируют, вызывая короткое сокращение. Эта моносинаптическая передача является базовой для всех проприоцептивных рефлексов. Рефлекторная дуга охватывает не более 1-2 сегментов спинного мозга, что имеет значение при определении локализации поражения. Многие мышечные веретена имеют не только первичные, но и вторичные окончания. Эти окончания также отвечают на стимулы растяжения. Потенциал их действия распространяется в центральном направлении по тонким волокнам, сообщающимся со вставочными нейронами, ответственными за реципрокные действия соответствующих мышц-антагонистов. Только небольшое число проприоцептивных импульсов достигает коры больших полушарий, большинство передается по кольцам обратной связи и не достигает коркового уровня. Это элементы рефлексов, которые служат основой произвольных и других движений, а также статических рефлексов, противодействующих силе тяжести. Как при произвольном усилии, так и при рефлекторном движении в активность в первую очередь вступают наиболее тонкие аксоны. Их двигательные единицы генерируют очень слабые сокращения, что позволяет осуществлять тонкую регуляцию начальной фазы сокращения мышцы. По мере вовлечения двигательных единиц постепенно включаются α-мотонейроны с аксоном все большего диаметра, что сопровождается увеличением мышечного напряжения. Очередность вовлечения двигательных единиц соответствует порядку увеличения диаметра их аксона (принцип соразмерности). Методика исследования Проводят осмотр, пальпацию и измерение объема мышц, определяют объем активных и пассивных движений, мышечную силу, мышечный тонус, ритмику активных движений и рефлексы. Для установления характера и локализации двигательных нарушений при клинически незначительно выраженных симптомах используют электрофизиологические методы. Исследование двигательной функции начинают с осмотра мышц. Обращают внимание на атрофию или гипертрофию. Измеряя сантиметровой лентой окружность мышц, можно оценить выраженность трофических расстройств. Иногда можно заметить фибриллярные и фасцикулярные подергивания. Активные движения проверяют последовательно во всех суставах (табл. 4.1) и выполняются обследуемым. Они могут отсутствовать или быть ограниченными в объеме и ослабленными. Полное отсутствие активных движений называют параличом, или плегией, ограничение объема движений или снижение их силы - парезом. Паралич или парез одной конечности носит название моноплегии, или монопареза. Паралич или парез обеих рук называют верхней параплегией, или парапарезом, паралич, или парапарез ног - нижней параплегией, или парапарезом. Паралич или парез двух одноименных конечностей, называют гемиплегией, или гемипарезом, паралич трех конечностей - триплегией, четырех конечностей - квадриплегией, или тетраплегией. Таблица 4.1. Периферическая и сегментарная иннервация мышц
Исследуют объем пассивных движений в суставах верхней конечности: плечевом, локтевом, лучезапястном (сгибание и разгибание, пронация и супинация), движения пальцев (сгибание, разгибание, отведение, приведение, противопоставление i пальца мизинцу), пассивные движения в суставах нижних конечностей: тазобедренном, коленном, голеностопном (сгибание и разгибание, вращение кнаружи и внутрь), сгибание и разгибание пальцев. Силу мышц определяют последовательно во всех группах при активном сопротивлении больного. Например, при исследовании силы мышц плечевого пояса больному предлагают поднять руку до горизонтального уровня, оказывая сопротивление попытке исследующего опустить руку; затем предлагают поднять обе руки выше горизонтальной линии и удерживать их, оказывая сопротивление. Для определения силы мышц предплечья больному предлагают согнуть руку в локтевом суставе, а исследующий пытается ее разогнуть; оценивают также силу абдукторов и аддукторов плеча. Для оценки силы мышц предплечья пациенту дают за- дание выполнить пронацию и супинацию, сгибание и разгибание кисти при сопротивлении во время выполнения движения. Для определения силы мышц пальцев больному предлагают сделать «колечко» из I пальца и последовательно каждого из остальных, а исследующий пробует его разорвать. Проверяют силу при отведении V пальца от IV и сведении других пальцев, при сжатии кисти в кулак. Силу мышц тазового пояса и бедра исследуют при задании поднять, опустить, привести и отвести бедро, оказывая при этом сопротивление. Исследуют силу мышц бедра, предлагая больному согнуть и разогнуть ногу в коленном суставе. Чтобы проверить силу мышц голени, больному предлагают согнуть стопу, а исследующий удерживает ее разогнутой; затем дают задание разогнуть согнутую в голеностопном суставе стопу, преодолев сопротивление исследующего. Определяют также силу мышц пальцев стопы при попытке исследующего согнуть и разогнуть пальцы и отдельно согнуть и разогнуть i палец. Для выявления пареза конечностей проводят пробу Барре: паретичная рука, вытянутая вперед или поднятая кверху, постепенно опускается, поднятая над постелью нога также постепенно опускается, а здоровая удерживается в приданном положении (рис. 4.6). Выявить легкий парез позволяет проба на ритмику активных движений: больного просят пронировать и супинировать руки, сжимать руки в кулаки и разжимать их, двигать ногами, как при езде на велосипеде; недостаточность силы конечности проявляется в том, что она скорее устает, движения выполняются не так быстро и менее ловко, чем здоровой конечностью. Тонус мышц - рефлекторное мышечное напряжение, которое обеспечивает подготовку к выполнению движения, сохранение равновесия и позы, способность мышцы сопротивляться растяжению. Выделяют два компонента мышечного тонуса: собственный тонус мышцы, который за- висит от особенностей происходящих в ней метаболических процессов, и нервно-мышечный тонус (рефлекторный), который вызывается растяжением мышцы, т.е. раздражением проприорецепторов и определяется нервной импульсацией, которая достигает этой мышцы. В основе тонических реакций лежит рефлекс на растяжение, дуга которого замыкается в спинном мозге. Именно этот тонус лежит в
Паретичная нога опускается быстрее основе различных тонических реакций, в том числе антигравитационных, осуществляемых в условиях сохранения связи мышц с ЦНС. На тонус мышц влияют спинномозговой (сегментарный) рефлекторный аппарат, афферентная иннервация, ретикулярная формация, а также шейные тонические, в том числе вестибулярные центры, мозжечок, система красного ядра, базальные ядра и др. Мышечный тонус оценивают при ощупывании мышц: при снижении мышечного тонуса мышца дряблая, мягкая, тестообразная, при повышенном тонусе она имеет более плотную консистенцию. Однако определяющим является исследование тонуса мышц путем ритмичных пассивных движений (сгибатели и разгибатели, приводящие и отводящие мышцы, пронаторы и супинаторы), выполняемых при максимальном расслаблении обследуемого. Гипотонией называют снижение тонуса мышц, атонией - его отсутствие. Снижение мышечного тонуса сопровождается появлением симптома Оршанского: при поднимании вверх (у лежащего на спине больного) разогнутой в коленном суставе ноги происходит ее переразгибание в этом суставе. Гипотония и атония мышц возникают при периферическом параличе или парезе (нарушение эфферентного отдела рефлекторной дуги при поражении нерва, корешка, клеток переднего рога спинного мозга), поражении мозжечка, ствола мозга, полосатого тела и задних канатиков спинного мозга. Гипертония мышц - напряжение, ощущаемое исследующим при пассивных движениях. Различают спастическую и пластическую гипертонию. Спастическая гипертония - повышение тонуса сгибателей и пронаторов руки и разгибателей и аддукторов ноги вследствие поражения пирамидного пути. При спастической гипертонии во время повторных движений конечности тонус мышц не изменяется или уменьшается. При спастической гипертонии наблюдается симптом «перочинного ножа» (препятствие пассивному движению в начальной фазе исследования). Пластическая гипертония - равномерное повышение тонуса мышц, сгибателей, разгибателей, пронаторов и супинаторов встречается при поражении паллидонигральной системы. В процессе исследования при пластической гипертонии тонус мышц нарастает, отмечается симптом «зубчатого колеса» (ощущение толчкообразного, прерывистого движения во время исследования тонуса мышц в конечностях). Рефлексы Рефлексом называется реакция на раздражение рецепторов в рефлексогенной зоне: сухожилиях мышц, кожи определенного участка те- ла, слизистой оболочки, зрачка. По характеру рефлексов судят о состоянии различных отделов нервной системы. При исследовании рефлексов определяют их уровень, равномерность, асимметрию; при повышенном уровне отмечают рефлексогенную зону. При описании рефлексов применяют следующие градации: живые рефлексы; гипорефлексия; гиперрефлексия (с расширенной рефлексогенной зоной); арефлексия (отсутствие рефлексов). Выделяют глубокие, или проприоцептивные (сухожильные, надкостничные, суставные), и поверхностные (кожные, со слизистых оболочек) рефлексы. Сухожильные и надкостничные рефлексы (рис. 4.7) вызываются при поколачивании молоточком по сухожилию или надкостнице: ответ проявляется двигательной реакцией соответствующих мышц. Исследовать рефлексы на верхних и нижних конечностях необходимо в положении, благоприятном для рефлекторной реакции (отсутствие напряжения мышц, среднее физиологическое положение). Верхние конечности: рефлекс с сухожилия двуглавой мышцы плеча (рис. 4.8) вызывается постукиванием молоточка по сухожилию этой мышцы (рука больного должна быть согнута в локтевом суставе под углом около 120°). В ответ сгибается предплечье. Рефлекторная дуга - чувствительные и двигательные волокна мышечно-кожного нервов. Замыкание дуги происходит на уровне сегментов Cv-Cvi. Рефлекс с сухожилия трехглавой мышцы плеча (рис. 4.9) вызывается ударом молоточка по сухожилию этой мышцы над локтевым отростком (рука больного должна быть согнута в локтевом суставе под углом 90°). В ответ разгибается предплечье. Рефлекторная дуга: лучевой нерв, сегменты Cvi-Cvii. Лучевой рефлекс (карпорадиальный) (рис. 4.10) вызывается при перкуссии шиловидного отростка лучевой кости (рука больного должна быть согнута в локтевом суставе под углом в 90° и находиться в положении, среднем между пронацией и супинацией). В ответ происходят сгибание и пронация предплечья и сгибание пальцев. Рефлекторная дуга: волокна срединного, лучевого и мышечно-кожного нервов, Cv-Cviii. Нижние конечности: коленный рефлекс (рис. 4.11) вызывается ударом молоточка по сухожилию четырехглавой мышцы. В ответ происходит разгибание голени. Рефлекторная дуга: бедренный нерв, Lii-Liv. При исследовании рефлекса в положении лежа на спине ноги больного должны быть согнуты в коленных суставах под тупым углом (около 120°) и предплечье поддерживаться исследующим в области подколенной ямки; при исследовании рефлекса в положении сидя голени больного должны находиться под углом 120° к бедрам, или, если больной не упирается стопами в пол, свобод-
Знаком «+» (плюс) обозначен процесс возбуждения, знаком «-» (минус) - торможения
но свисать за край сиденья под углом 90° к бедрам, или одна нога больного перекинута через другую. Если рефлекс вызвать не удается, то применяют метод Ендрашика: рефлекс вызывают в то время, когда больной растягивает в стороны крепко сцепленные кисти. Пяточный (ахиллов) рефлекс (рис. 4.12) вызывается постукиванием по ахиллову сухожилию. В ответ происхо-
дит подошвенное сгибание стопы в результате сокращения икроножных мышц. У лежащего на спине больного нога должна быть согнута в тазобедренном, коленном и голеностопном суставах под углом 90°. Исследующий держит стопу левой рукой, а правой поколачивает по ахиллову сухожилию. В положении больного на животе обе ноги сгибают в коленном и голеностопном суставах под углом 90°. Исследующий держит одной рукой стопу или подошву, а другой производит удар молоточком. Исследование пяточного рефлекса можно производить, поставив больного на колени на кушетку так, чтобы стопы были согнуты под углом 90°. У больного, сидящего на стуле, можно согнуть ногу в коленном и голеностопном суставах и вызвать рефлекс, постукивая по пяточному сухожилию. Рефлекторная дуга: большеберцовый нерв, сегменты SI-SII. Суставные рефлексы вызываются при раздражении рецепторов суставов и связок на руках: Майера - оппозиция и сгибание в пястно-фаланговом и разгибание в межфаланговом сочленении I пальца при форсированном сгибании в основной фаланге III и IV пальцев. Рефлекторная дуга: локтевой и срединный нервы, сегменты CVIII-ThI. Лери - сгибание предплечья при форсированном сгибании пальцев и кисти, находящейся в положении супинации. Рефлекторная дуга: локтевой и срединный нервы, сегменты CVI-ThI. Кожные рефлексы. Брюшные рефлексы (рис. 4.13) вызываются быстрым штриховым раздражением от периферии к центру в соответствующей кожной зоне в положении больного лежа на спине со слегка согнутыми ногами. Проявляются односторонним сокращением мускулатуры передней брюшной стенки. Верхний (эпигастральный) рефлекс вызывается при раздражении вдоль края реберной дуги. Рефлекторная дуга - сегменты ThVII-ThVIII. Средний (мезогастральный) - при раздражении на уровне пупка. Рефлекторная дуга - сегменты ThIX-ThX. Нижний (гипогастральный) при нанесении раздражения параллельно паховой складке. Рефлекторная дуга - подвздошно-паховый и подвздошно-подчревный нервы, сегменты ThIX-ThX.
Кремастерный рефлекс вызывается при штриховом раздражении внутренней поверхности бедра. В ответ наблюдается подтягивание кверху яичка вследствие сокращения мышцы, поднимающей яичко. Рефлекторная дуга - бедренно-половой нерв, сегменты LI-LII. Подошвенный рефлекс - подошвенное сгибание стопы и пальцев при штриховом раздражении наружного края подошвы. Рефлекторная дуга - большеберцовый нерв, сегменты LV-SIII. Анальный рефлекс - сокращение наружного сфинктера заднего прохода при покалывании или штриховом раздражении кожи вокруг него. Вызывается в положении обследуемого лежа на боку с приведенными к животу ногами. Рефлекторная дуга - половой нерв, сегменты SIII-SV. Патологические рефлексы появляются при поражении пирамидного пути. В зависимости от характера ответа выделяют разгибательные и сгибательные рефлексы. Разгибательные патологические рефлексы на нижних конечностях. Наибольшее значение имеет рефлекс Бабинского (рис. 4.14) - разгибание I пальца стопы при штриховом раздражении наружного края подошвы. У детей в возрасте до 2-2,5 лет является физиологическим рефлексом. Рефлекс Оппенгейма (рис. 4.15) - разгибание I пальца стопы в ответ на проведение пальцами исследователя по гребню большеберцовой кости вниз к голеностопному суставу. Рефлекс Гордона (рис. 4.16) - медленное разгибание I пальца стопы и веерообразное разведение других пальцев при сдавлении икроножных мышц. Рефлекс Шефера (рис. 4.17) - разгибание I пальца стопы при сдавлении ахиллова сухожилия. Сгибательные патологические рефлексы на нижних конечностях. Наиболее часто выявляется рефлекс Россолимо (рис. 4.18) - сгибание пальцев стопы при быстром касательном ударе по подушечкам пальцев. Рефлекс Бехтерева-Менделя (рис. 4.19) - сгибание пальцев стопы при ударе молоточком по ее тыльной поверхности. Рефлекс Жуковского (рис. 4.20) - сги-
бание пальцев стопы при ударе молоточком по ее подошвенной поверхности непосредственно под пальцами. Рефлекс Бехтерева (рис. 4.21) - сгибание пальцев стопы при ударе молоточком по подошвенной поверхности пятки. Следует иметь в виду, что рефлекс Бабинского появляется при остром поражении пирамидной системы, а рефлекс Россолимо - позднее проявление спастического паралича или пареза. Сгибательные патологические рефлексы на верхних конечностях. Рефлекс Тремнера - сгибание пальцев кисти в ответ на быстрые касательные раздражения пальцами исследующего ладонной поверхности концевых фаланг II-IV пальцев больного. Рефлекс Якобсона-Ласка - сочетанное сгибание предплечья и пальцев кисти в ответ на удар молоточком по шиловидному отростку лучевой кости. Рефлекс Жуковского - сгибание пальцев кисти при ударе молоточком по ее ладонной поверхности. Запястно-пальцевой рефлекс Бехтерева - сгибание пальцев руки при постукивании молоточком по тылу кисти. Патологические защитные рефлексы, или рефлексы спинального автоматизма, на верхних и нижних конечностях - непроизвольное укорочение или удлинение парализованной конечности при уколе, щипке, охлаждении эфиром или проприоцептивном раздражении по способу Бехтере- ва-Мари-Фуа, когда исследующий производит резкое активное сгибание пальцев стопы. Защитные рефлексы чаще сгибательные (непроизвольное сгибание ноги в голеностопном, коленном и тазобедренном суставах). Разгибательный защитный рефлекс проявляется непроизвольным разгибани-
ем ноги в тазобедренном, коленном суставах и подошвенным сгибанием стопы. Перекрестные защитные рефлексы - сгибание раздражаемой ноги и разгибание другой обычно отмечаются при сочетанном поражении пирамидного и экстрапирамидного путей, главным образом на уровне спинного мозга. При описании защитных рефлексов отмечают форму рефлекторного ответа, рефлексогенную зону, т.е. область вызывания рефлекса и интенсивность раздражителя. Шейные тонические рефлексы возникают в ответ на раздражение, связанное с изменением положения головы по отношению к туловищу. Рефлекс Магнуса-Клейна - усиление при повороте головы экстензорного тонуса в мышцах руки и ноги, в сторону которых голова обращена подбородком, флексорного тонуса в мышцах противоположных конечностей; сгибание головы вызывает усиление флексорного, а разгибание головы - экстензорного тонуса в мышцах конечностей. Рефлекс Гордона - задержка голени в положении разгибания при вызывании коленного рефлекса. Феномен стопы (Вестфаля) - «застывание» стопы при ее пассивном тыльном сгибании. Феномен голени Фуа-Тевенара (рис. 4.22) - неполное разгибание голени в коленном суставе у больного, лежащего на животе, после того как голень некоторое время удерживали в положении крайнего сгибания; проявление экстрапирамидной ригидности. Хватательный рефлекс Янишевского на верхних конечностях - непроизвольное захватывание предметов, соприкасающихся с ладонью; на нижних конечностях - усиленное сгибание пальцев и стопы при движении или другом раздражении подошвы. Дистантный хватательный рефлекс - попытка захватить предмет, показываемый на расстоянии; наблюдается при поражении лобной доли. Резкое повышение сухожильных рефлексов проявляются клонусами - серией быстрых ритмичных сокращений мышцы или группы мышц в ответ на их растяжение (рис. 4.23). Клонус стопы вызывают у больного, лежащего на спине. Исследующий сгибает ногу больного в тазобедренном и коленном суставах, удерживает ее одной рукой, а дру-
гой захватывает стопу и после максимального подошвенного сгибания толчкообразно производит тыльное сгибание стопы. В ответ возникают ритмичные клонические движения стопы в течение времени растяжения пяточного сухожилия. Клонус надколенника вызывают у больного, лежащего на спине с выпрямленными ногами: I и II пальцами захватывают верхушку надколенника, подтягивают его кверху, затем резко сдвигают в дистальном направлении и удерживают в таком положении; в ответ появляются ритмические сокращения и расслабления четырехглавой мышцы бедра и подергивание надколенника. Синкинезия - рефлекторное содружественное движение конечности (или другой части тела), сопутствующее произвольному движению другой конечности (части тела). Существуют физиологические и патологические синкинезии. Патологические синкинезии делят на глобальные, имитационные и координаторные. Глобальная (спастическая) - синкинезия тонуса сгибателей парализованной руки и разгибателей ноги при попытке движения парализованными конечностями, при активных движениях здоровыми конечностями, напряжении мускулатуры туловища и шеи, при кашле или чиханье. Имитационная синкинезия - непроизвольное повторение парализованными конечностями произвольных движений здоровых конечностей другой стороны тела. Координаторная синкинезия - выполнение паретичными конечностями дополнительных движений в процессе сложного целенаправленного двигательного акта (например, сгибание в лучезапястном и локтевом суставах при попытке сжать в кулак пальцы). Контрактуры Стойкое тоническое напряжение мышц, вызывающее ограничение движений в суставе, называется контрактурой. Различают сгибательные, разгибательные, пронаторные контрактуры; по локализации - контрактуры кисти, стопы; моно-, пара-, три- и квадриплегические; по способу проявления - стойкие и непостоянные в виде тонических спазмов; по сроку возникновения после развития патологического процесса - ранние и поздние; по связи с болью - защитно-рефлекторные, анталгические; в зависимости от поражения различных отделов нервной системы - пирамидные (гемиплегические), экстрапирамидные, спинальные (параплегические). Поздняя гемиплегическая контрактура (поза Вернике-Манна) - приведение плеча к туловищу, сгибание предплечья, сгибание и пронация кисти, разгибание бедра, голени и подошвенное сгибание стопы; при ходьбе нога описывает полукруг (рис. 4.24). Горметония характеризуется периодическими тоническими спазмами преимущественно в сгибателях верхних и разгибателях нижних конечностей, характеризуется зависимостью от интеро- и экстероцептивных раздражений. Одновременно имеются выраженные защитные рефлексы. Семиотика двигательных расстройств Выделяют два основных синдрома поражения пирамидного тракта - обусловленного вовлечением в патологический процесс центральных или периферических двигательных нейронов. Поражение центральных мотонейронов на любом уровне корково-спинномозгового пути обусловливает центральный (спастический) паралич, а поражение периферического мотонейрона вызывает периферический (вялый) паралич. Периферический паралич (парез) возникает при поражении периферических мотонейронов на любом уровне (тело нейрона в переднем роге спинного мозга или двигательное ядро черепного нерва в стволе мозга, передний корешок спинного мозга или двигательный корешок черепного нерва, сплетение и периферический нерв). Повреждение может захватывать передние рога, передние корешки, периферические нервы. В пораженных мышцах отсутствует как произвольная, так и рефлекторная активность. Мышцы не только парализованы, но и гипотоничны (мышечная гипоили атония). Наблюдается угнетение сухожильных и периостальных рефлексов (арефлексия или гипорефлексия) вследствие прерывания моносинаптической дуги рефлекса на растяжение. Через несколько недель развивается атрофия, а также реакция перерождения парализованных мышц. Это свидетельствует о том, что клетки передних рогов оказывают на мышечные волокна трофическое влияние, которое является основой для нормальной функции мышц. Наряду с общими чертами периферических парезов существуют особенности клинической картины, позволяющие точно определить, где локализуется патологический процесс: в передних рогах, корешках, сплетениях или в периферических нервах. При поражении переднего рога страдают мышцы, иннервируемые из этого сегмента. Нередко в атрофирующихся
мышцах наблюдаются быстрые непроизвольные сокращения отдельных мышечных волокон и их пучков - фибриллярные и фасцикулярные подергивания, являющиеся следствием раздражения патологическим процессом еще не погибших нейронов. Поскольку иннервация мышц полисегментарная, полный паралич наблюдается только при поражении нескольких соседних сегментов. Поражение всех мышц конечности (монопарез) наблюдается редко, так как клетки переднего рога, снабжающие различные мышцы, сгруппированы в колонки, расположенные на некотором расстоянии друг от друга. Передние рога могут вовлекаться в патологический процесс при остром полиомиелите, боковом амиотрофическом склерозе, прогрессирующей спинальной мышечной атрофии, сирингомиелии, гематомиелии, миелите, нарушениях кровоснабжения спинного мозга. При поражении передних корешков (радикулопатия, радикулит) клиническая картина сходна с таковой при поражении переднего рога. Также происходит сегментарное распространение параличей. Паралич корешкового происхождения развивается только при одновременном поражении нескольких соседних корешков. Так как поражение передних корешков нередко обусловливается патологическими процессами, одновременно вовлекающими и задние (чувствительные) корешки, двигательные расстройства часто сочетаются с нарушениями чувствительности и болями в зоне иннервации соответствующих корешков. Причиной являются дегенеративные заболевания позвоночника (остеохондроз, деформирующий спондилез), новообразования, воспалительные заболевания. Поражение нервного сплетения (плексопатия, плексит) проявляется периферическим параличом конечности в сочетании с болями и анестезией, а также вегетативными расстройствами в этой конечности, поскольку стволы сплетения содержат двигательные, чувствительные и вегетативные нервные волокна. Нередко наблюдаются частичные поражения сплетений. Плексопатии, как правило, обусловлены локальными травматическими повреждениями, инфекционными, токсическими воздействиями. При поражении смешанного периферического нерва возникает периферический паралич мышц, иннервируемых этим нервом (нейропатия, неврит). Возможны также чувствительные и вегетативные нарушения, вызванные перерывом афферентных и эфферентных волокон. Повреждение единственного нерва обычно связано с механическим воздействием (сдавление, острая травма, ишемия). Одновременное поражение многих периферических нервов приводит к развитию периферических парезов, чаще всего двусторонних, преимущественно в дис- тальных сегментах конечностей (полинейропатия, полиневрит). Одновременно могут возникать двигательные и вегетативные нарушения. Больные отмечают парестезии, боль, выявляются снижение чувствительности по типу «носков» или «перчаток», трофические поражения кожи. Заболевание обусловлено, как правило, интоксикацией (алкоголь, органические растворители, соли тяжелых металлов), системными заболеваниями (рак внутренних органов, сахарный диабет, порфирия, пеллагра), воздействием физических факторов и др. Уточнение характера, выраженности и локализации патологического процесса возможно при помощи электрофизиологических методов исследования - электромиографии, электронейрографии. При центральном параличе поражение двигательной области коры больших полушарий или пирамидного пути приводит к прекращению передачи импульсов для осуществления произвольных движений от этой части коры до передних рогов спинного мозга. Результатом становится паралич соответствующих мышц. Основными симптомами центрального паралича являются снижение силы в сочетании с ограничением объема активных движений (геми-, пара-, тетрапарезы; спастическое повышение мышечного тонуса (гипертонус); повышение проприоцептивных рефлексов с повышением сухожильных и периостальных рефлексов, расширением рефлексогенных зон, появлением клонусов; снижение или утрата кожных рефлексов (брюшных, кремастерных, подошвенных); появление патологических рефлексов (Бабинского, Россолимо и др.); появление защитных рефлексов; возникновение патологических синкинезий; отсутствие реакции перерождения. Симптоматика может различаться в зависимости от локализации поражения в центральном двигательном нейроне. Поражение прецентральной извилины проявляется сочетанием парциальных двигательных эпилептических припадков (джексоновская эпилепсия) и центральным парезом (или параличом) противоположной конечности. Парез ноги, как правило, соответствует поражению верхней трети извилины, руки - средней ее трети, половины лица и языка - нижней трети. Судороги, начавшись в одной конечности, нередко переходят на другие участки той же половины тела. Этот переход соответствует порядку расположения двигательного представительства в прецентральной извилине. Субкортикальное поражение (лучистый венец) сопровождается контралатеральным гемипарезом. Если очаг расположен ближе к нижней половине прецентральной извилины, то больше поражается рука, если к верхней - нога. Поражение внутренней капсулы приводит к развитию контралатеральной гемиплегии. Вследствие одновременного вовлечения корковоядерных волокон наблюдается центральный парез контралатеральных лицевого и подъязычного нервов. Поражение восходящих чувствительных путей, проходящих во внутренней капсуле, сопровождается развитием контралатеральной гемигипестезии. Кроме того, нарушается проведение по зрительному тракту с выпадением контралатеральных полей зрения. Таким образом, поражение внутренней капсулы клинически можно описать «синдромом трех геми» - гемипарезом, гемигипестезией и гемианопсией на стороне, противоположной очагу поражения. Поражение мозгового ствола (ножка мозга, мост мозга, продолговатый мозг) сопровождается поражением черепных нервов на стороне очага и гемиплегией на противоположной - развитием альтернирующих синдромов. При поражении ножки мозга на стороне очага имеется поражение глазодвигательного нерва, а на противоположной - спастическая гемиплегия или гемипарез (синдром Вебера). Поражение моста мозга проявляется развитием альтернирующих синдромов с вовлечением V, VI, VII черепных нервов. При поражении пирамид продолговатого мозга выявляется контралатеральный гемипарез, при этом бульбарная группа черепных нервов может оставаться интактной. При повреждении перекреста пирамид развивается редкий синдром круциантной (альтернирующей) гемиплегии (правая рука и левая нога или наоборот). В случае одностороннего поражения пирамидных путей в спинном мозге ниже уровня поражения выявляется спастический гемипарез (или монопарез), при этом черепные нервы остаются интактными. Двустороннее поражение пирамидных путей в спинном мозге сопровождается спастической тетраплегией (параплегией). Одновременно выявляются чувствительные и трофические нарушения. Для распознавания очаговых поражений головного мозга у больных, находящихся в коматозном состоянии, имеет значение симптом ротированной кнаружи стопы (рис. 4.25). На стороне, противоположной очагу поражения, стопа повернута кнаружи, вследствие чего покоится не на пятке, а на наружной поверхности. С целью определения этого симптома можно использовать прием максимального поворота стоп кнаружи - симптом Боголепова. На здоровой стороне стопа сразу же возвращается в исходное положение, а стопа на стороне гемипареза остается повернутой кнаружи. Необходимо иметь в виду, что если перерыв пирамидного пути произошел внезапно, рефлекс растяжения мышц подавлен. Это означает, что мы-
шечный тонус, сухожильные и периостальные рефлексы сначала могут быть сниженными (стадия диашиза). Могут пройти дни и недели, прежде чем они восстановятся. Когда это произойдет, мышечные веретена станут более чувствительными к растяжению, чем раньше. Особенно это проявляется в сгибателях руки и разгибателях ноги. Ги- перчувствительность рецепторов растяжения вызвана повреждением экстрапирамидных путей, которые оканчиваются в клетках передних рогов и активируют γ-мотонейроны, иннервирующие интрафузальные мышечные волокна. В результате этого импульсация по кольцам обратной связи, регулирующим длину мышц, изменяется так, что сгибатели руки и разгибатели ноги оказываются фиксированными в максимально коротком состоянии (положение минимальной длины). Больной утрачивает способность произвольно тормозить гиперактивные мышцы. 4.2. Экстрапирамидная система Термином «экстрапирамидная система» (рис. 4.26) обозначают подкорковые и стволовые внепирамидные образования, моторные пути от которых не проходят через пирамиды продолговатого мозга. Важнейшим источником афферентации для них является моторная зона коры больших полушарий. Основные элементы экстрапирамидной системы - чечевицеобразное ядро (состоит из бледного шара и скорлупы), хвостатое ядро, миндалевидный комплекс, субталамическое ядро, черная субстанция. К экстрапирамидной системе можно отнести ретикулярную формацию, ядра покрышки ствола, вестибулярные ядра и нижнюю оливу, красное ядро. В этих структурах импульсы передаются на вставочные нервные клетки и затем спускаются как покрышечно-, красноядерно-, ретикулярно- и преддверно-спинномозговые и другие пути к мотонейронам передних рогов спинного мозга. Через эти пути экстрапирамидная система влияет на спинномозговую двигательную активность. Экстрапирамидная система, состоящая из проекционных эфферентных нервных путей, начинающихся в коре большого мозга, включающая ядра полосатого тела, неко-
1 - двигательная область большого мозга (поля 4 и 6) слева; 2 - корковопаллидарные волокна; 3 - лобная область коры большого мозга; 4 - стриопаллидарные волокна; 5 - скорлупа; 6 - бледный шар; 7 - хвостатое ядро; 8 - таламус; 9 - субталамическое ядро; 10 - лобно-мостовой путь; 11 - красноядерно-таламический путь; 12 - средний мозг; 13 - красное ядро; 14 - черное вещество; 15 - зубчато-таламический путь; 16 - зубчато-красноядерный путь; 17 - верхняя мозжечковая ножка; 18 - мозжечок; 19 - зубчатое ядро; 20 - средняя мозжечковая ножка; 21 - нижняя можзечковая ножка; 22 - олива; 23 - проприоцептивная и вестибулярная информация; 24 - покрышечно-спинномозговой, ретикулярно-спинномозговой и красноядерно-спинномозговой пути торые ядра ствола мозга и мозжечок, осуществляет регуляцию движений и мышечного тонуса. Она дополняет кортикальную систему произвольных движений. Произвольное движение становится подготовленным, тонко «настроенным» на выполнение. Пирамидный путь (через вставочные нейроны) и волокна экстрапирамидной системы в конечном итоге встречаются на мотонейронах переднего рога, на α- и γ- клетках и влияют на них путем как активации, так и торможения. Пирамидный путь начинается в сенсомоторной области коры большого мозга (поля 4, 1, 2, 3). В то же время в этих полях начинаются экстрапирамидные двигательные пути, которые включают кортикостриарные, кортикорубральные, кортиконигральные и кортикоретикулярные волокна, идущие к двигательным ядрам черепных нервов и к спинномозговым двигательным нервным клеткам через нисходящие цепи нейронов. Экстрапирамидная система является филогенетически более древней (особенно ее паллидарная часть) по сравнению с пирамидной системой. С развитием пирамидной системы экстрапирамидная система переходит в соподчиненное положение. Уровень нижнего порядка этой системы, наиболее древние фило- и отногенетически структуры - рети- кулярная формация покрышки ствола мозга и спинной мозг. С развитием животного мира палеостриатум (бледный шар) стал главенствовать над этими структурами. Затем у высших млекопитающих ведущую роль приобрел неостриатум (хвостатое ядро и скорлупа). Как правило, филогенетически более поздние центры доминируют над более ранними. Это означает, что у низших животных обеспечение иннервации движений принадлежит экстрапирамидной системе. Классическим примером «паллидарных» существ являются рыбы. У птиц появляется достаточно развитый неостриатум. У высших животных роль экстрапирамидной системы остается очень важной, хотя по мере формирования коры большого мозга филогенетически более старые двигательные центры (палеостриатум и неостриатум) все больше контролируются новой двигательной системой - пирамидной системой. Полосатое тело получает импульсы от различных областей коры большого мозга, в первую очередь - моторной коры (поля 4 и 6). Эти афферентные волокна, соматотопически организованные, идут ипсилатерально и по действию являются ингибиторными (тормозящими). Полосатого тела достигает и другая система афферентных волокон, идущих от таламуса. От хвостатого ядра и скорлупы чечевицеобразного ядра основные афферентные пути направляются к латеральному и медиальному сегментам бледного шара. Существуют связи ипсилатеральной коры большого мозга с черным веществом, красным ядром, субталамическим ядром, ретикулярной формацией. Хвостатое ядро и скорлупа чечевицеобразного ядра имеют два канала связей с черным веществом. Нигростриарные дофаминергические нейроны оказывают ингибиторное влияние на функцию полосатого тела. Вместе с тем ГАМКергический стрионигральный путь оказывает угнетающее действие на функцию допаминергических нигростриарных нейронов. Это закрытые кольца обратной связи. Масса эфферентных волокон от полосатого тела проходит через медиальный сегмент бледного шара. Они образуют толстые пучки волокон, один из которых называется лентикулярной петлей. Ее волокна проходят вентромедиально вокруг задней ножки внутренней капсулы, направляясь к таламусу и гипоталамусу, а также реципрокно - к субталамическому ядру. После перекреста они соединяются с ретикулярной формацией среднего мозга; нисходящая от нее цепь нейронов формирует ретикулярно-спинномозговой путь (нисходящая ретикулярная система), заканчивающийся в клетках передних рогов спинного мозга. Основная часть эфферентных волокон бледного шара идет к таламусу. Это паллидоталамический пучок, или поле Фореля HI. Большинство его волокон заканчивается в передних ядрах таламуса, которые проецируются на кортикальное поле 6. Волокна, начинающиеся в зубчатом ядре мозжечка, заканчиваются в заднем ядре таламуса, которое проецируется на кортикальное поле 4. В коре таламокортикальные пути образуют синапсы с кортикостриарными нейронами и формируют кольца обратной связи. Реципрокные (сопряженные) таламокортикальные соединения облегчают или ингибируют активность кортикальных двигательных полей. Семиотика экстрапирамидных расстройств Основными признаками экстрапирамидных нарушений являются расстройства мышечного тонуса и непроизвольных движений. Можно выделить две группы основных клинических синдромов. Одна группа представляет собой сочетание гипокинеза и мышечной гипертонии, другая - гиперкинезы, в ряде случаев в сочетании с мышечной гипотонией. Акинетико-ригидный синдром (син.: амиостатический, гипокинетически-гипертонический, паллидонигральный синдром). Этот синдром в классической форме обнаруживается при болезни Паркинсона. Клинические проявления представлены гипокинезией, ригидностью, тремором. При гипокинезии все мимические и экспрессивные движения резко замедляются (брадикинезия) и постепенно утрачиваются. Начало движения, например ходьбы, переключение с одного двигательного акта на другой, очень затруднены. Больной сначала делает несколько коротких шагов; начав движение, он не может внезапно остановиться и делает несколько лишних шагов. Эта продолженная активность называется пропульсией. Возможна также ретроили латеропульсия. Обедненной оказывается вся гамма движений (олигокинезия): туловище при ходьбе находится в фиксированном положении антефлексии (рис. 4.27), руки не участвуют в акте ходьбы (ахейрокинез). Ограничены или отсутствуют все мимические (гипомимия, амимия) и содружественные экспрессивные движения. Речь становится тихой, маломодулированной, монотонной и дизартричной. Отмечается мышечная ригидность - равномерное повышение тонуса во всех мышечных группах (пластический тонус); возможно «восковое» сопротивление всем пассивным движениям. Выявляется симптом зубчатого колеса - в процессе исследования тонус мышц-антагонистов снижается ступенчато, непоследовательно. Осторожно приподнятая исследующим голова лежащего больного не падает, если ее внезапно отпустить, а постепенно опускается. В противоположность спастическому параличу, проприоцептивные рефлексы не повышены, а патологические рефлексы и парезы отсутствуют. Мелкоразмашистый, ритмичный тремор кистей рук, головы, нижней челюсти имеет малую частоту (4-8 движений в секунду). Тремор возникает в покое и становится результатом взаимодействия мышцагонистов и антагонистов (антагонистический тремор). Его описывают как тремор «катания пилюль» или «счета монет». Гиперкинетико-гипотонический синдром - появление избыточных, неконтролируемых движений в различных мышечных группах. Выделяют локальные гиперкинезы, вовлекающие отдельные мышечные волокна или мышцы, сегментарные и генерализованные гиперкинезы. Существуют гиперкинезы быстрые и медленные, со стойким тоническим напряжением отдельных мышц Атетоз (рис. 4.28) обычно вызывается повреждением полосатого тела. Происходят медленные червеобразные движения с тенденцией к переразгибанию дистальных частей конечностей. Кроме того, наблюдается нерегулярное повышение мышечного напряжения в агонистах и антагонистах. В результате этого позы и движения пациента становятся вычурными. Произвольные движения значительно нарушены вследствие спонтанного возникновения гиперкинетических движений, которые могут захватывать лицо, язык и, таким образом, вызывать гримасы с ненормальными движениями языка, затруднениями речи. Атетоз может сочетаться с контралатеральным парезом. Он также может быть двусторонним. Лицевой параспазм - локальный гиперкинез, проявляющийся тоническими симметричными сокращениями мимических мышц, мускулатуры языка, век. Иногда наблюдает-
ся изолированный блефароспазм (рис. 4.29) - изолированное сокращение круговых мышц глаз. Провоцируется разговором, едой, улыбкой, усиливается при волнении, ярком освещении и исчезает во сне. Хореический гиперкинез - короткие, быстрые, беспорядочные непроизвольные подергивания в мышцах, вызывающие различные движения, иногда напоминающие произвольные. Сначала вовлекаются дистальные части конечностей, затем проксимальные. Непроизвольные подергивания лицевой мускулатуры вызывают гримасы. Возможно вовлечение звуковоспроизводящей мускулатуры с непроизвольными вскрикиваниями, вздохами. Кроме гиперкинезов, отмечается снижение тонуса мышц. Спастическая кривошея (рис. 4.30) и торсионная дистония (рис. 4.31) - наиболее частые формы мышечной дистонии. При обоих заболеваниях обычно поражаются скорлупа и центромедианное ядро таламуса, а также другие экстрапирамидные ядра (бледный шар, черное вещество и др.). Спастическая кривошея - тоническое расстройство, выражающееся в спастических сокращениях мышц шейной области, приводящих к медленным, непроизвольным поворотам и наклонам головы. Больные часто используют компенсаторные приемы для уменьшения гиперкинеза, в частности поддерживают голову рукой. Помимо других мышц шеи, особенно часто вовлекаются в процесс грудинно-ключично-сосцевидная и трапециевидная мышцы. Спастическая кривошея может представлять собой локальную форму торсионной дистонии или ранний симптом другого экстрапирамидного заболевания (энцефалит, хорея Гентингтона, гепатоцеребральная дистрофия).
Торсионная дистония - вовлечение в патологический процесс мускулатуры туловища, грудной клетки с вращательными движениями туловища и проксимальных сегментов конечностей. Они могут быть настолько выраженными, что без поддержки больной не может ни стоять, ни ходить. Возможна идиопатическая торсионная дистония или дистония как проявление энцефалита, хореи Гентингтона, болезни Галлер- вордена-Шпатца, гепатоцеребральной дистрофии. Дата добавления: 2015-12-16 | Просмотры: 2167 | Нарушение авторских прав |
 Рис. 4.1. Пирамидная система (схема).
Рис. 4.1. Пирамидная система (схема). Рис. 4.2. Проводящие пути спинного мозга (схема).
Рис. 4.2. Проводящие пути спинного мозга (схема). Рис. 4.3. Топография белого вещества спинного мозга (схема). 1 - передний канатик: синим цветом обозначены пути от шейных, грудных и поясничных сегментов, фиолетовым - от крестцовых; 2 - боковой канатик: голубым цветом обозначены пути от шейных сегментов, синим - от грудных, фиолетовым - от поясничных; 3 - задний канатик: голубым цветом обозначены пути от шейных сегментов, синим - от грудных, темно-синим - от поясничных, фиолетовым - от крестцовых
Рис. 4.3. Топография белого вещества спинного мозга (схема). 1 - передний канатик: синим цветом обозначены пути от шейных, грудных и поясничных сегментов, фиолетовым - от крестцовых; 2 - боковой канатик: голубым цветом обозначены пути от шейных сегментов, синим - от грудных, фиолетовым - от поясничных; 3 - задний канатик: голубым цветом обозначены пути от шейных сегментов, синим - от грудных, темно-синим - от поясничных, фиолетовым - от крестцовых Рис. 4.4. Топография двигательных ядер в передних рогах спинного мозга на уровне шейного сегмента (схема). Слева - общее распределение клеток переднего рога; справа - ядра: 1 - заднемедиальное; 2 - переднемедиальное; 3 - переднее; 4 - центральное; 5 - переднелатеральное; 6 - заднелатеральное; 7 - зазаднелатеральное; I - гаммаэфферентные волокна от мелких клеток передних рогов к нервно-мышечным веретенам; II - соматические эфферентные волокна, дающие коллатерали к медиально расположенным клеткам Реншо; III - студенистое вещество
Рис. 4.4. Топография двигательных ядер в передних рогах спинного мозга на уровне шейного сегмента (схема). Слева - общее распределение клеток переднего рога; справа - ядра: 1 - заднемедиальное; 2 - переднемедиальное; 3 - переднее; 4 - центральное; 5 - переднелатеральное; 6 - заднелатеральное; 7 - зазаднелатеральное; I - гаммаэфферентные волокна от мелких клеток передних рогов к нервно-мышечным веретенам; II - соматические эфферентные волокна, дающие коллатерали к медиально расположенным клеткам Реншо; III - студенистое вещество Рис. 4.5. Поперечный срез позвоночника и спинного мозга (схема). 1 - остистый отросток позвонка; 2 - синапс; 3 - кожный рецептор; 4 - афферентные (чувствительные) волокна; 5 - мышца; 6 - эфферентные (двигательные) волокна; 7 - тело позвонка; 8 - узел симпатического ствола; 9 - спинномозговой (чувствительный) узел; 10 - серое вещество спинного мозга; 11 - белое вещество спинного мозга
Рис. 4.5. Поперечный срез позвоночника и спинного мозга (схема). 1 - остистый отросток позвонка; 2 - синапс; 3 - кожный рецептор; 4 - афферентные (чувствительные) волокна; 5 - мышца; 6 - эфферентные (двигательные) волокна; 7 - тело позвонка; 8 - узел симпатического ствола; 9 - спинномозговой (чувствительный) узел; 10 - серое вещество спинного мозга; 11 - белое вещество спинного мозга Продолжение таблицы 4.1.
Продолжение таблицы 4.1. Продолжение таблицы 4.1.
Продолжение таблицы 4.1.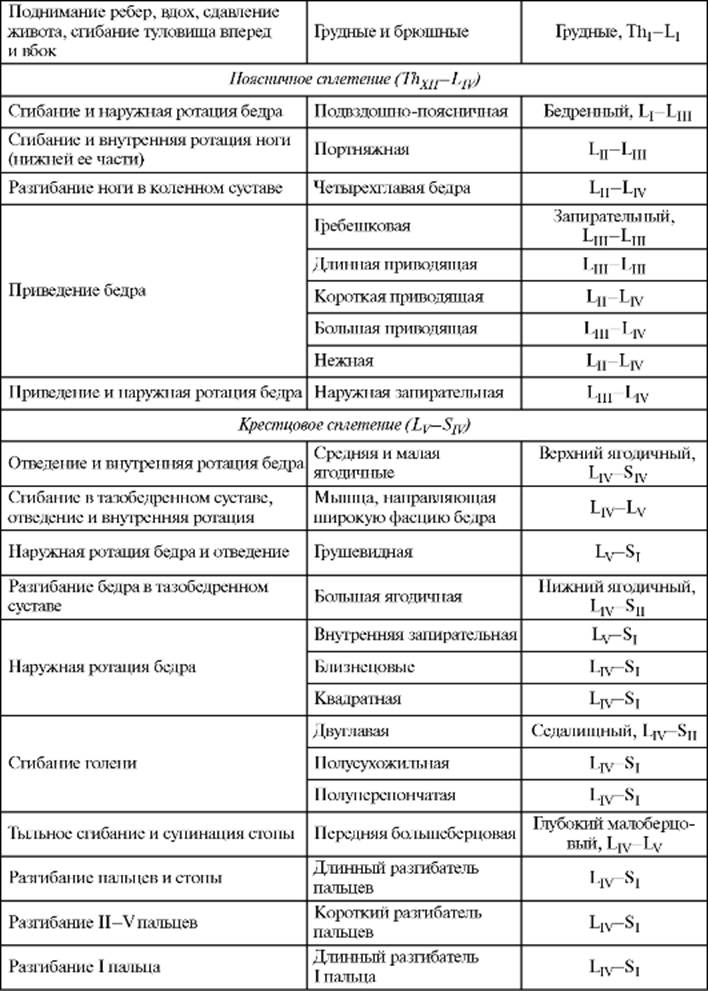 Окончание таблицы 4.1.
Окончание таблицы 4.1. Пассивные движения определяются при полном расслаблении мышц обследуемого, что позволяет исключить местный процесс (например, изменения в суставах), ограничивающий активные движения. Исследование пассивных движений - основной метод исследования тонуса мышц.
Пассивные движения определяются при полном расслаблении мышц обследуемого, что позволяет исключить местный процесс (например, изменения в суставах), ограничивающий активные движения. Исследование пассивных движений - основной метод исследования тонуса мышц. Рис. 4.6. Проба Барре.
Рис. 4.6. Проба Барре. Рис. 4.7. Сухожильный рефлекс (схема). 1 - центральный гамма-путь; 2 - центральный альфа-путь; 3 - спинномозговой (чувствительный) узел; 4 - клетка Реншо; 5 - спинной мозг; 6 - альфамотонейрон спинного мозга; 7 - гамма-мотонейрон спинного мозга; 8 - альфа-эфферентный нерв; 9 - гаммаэфферентный нерв; 10 - первичный афферентный нерв мышечного веретена; 11 - афферентный нерв сухожилия; 12 - мышца; 13 - мышечное веретено; 14 - ядерная сумка; 15 - полюс веретена.
Рис. 4.7. Сухожильный рефлекс (схема). 1 - центральный гамма-путь; 2 - центральный альфа-путь; 3 - спинномозговой (чувствительный) узел; 4 - клетка Реншо; 5 - спинной мозг; 6 - альфамотонейрон спинного мозга; 7 - гамма-мотонейрон спинного мозга; 8 - альфа-эфферентный нерв; 9 - гаммаэфферентный нерв; 10 - первичный афферентный нерв мышечного веретена; 11 - афферентный нерв сухожилия; 12 - мышца; 13 - мышечное веретено; 14 - ядерная сумка; 15 - полюс веретена. Рис. 4.8. Вызывание сгибательно-локтевого рефлекса
Рис. 4.8. Вызывание сгибательно-локтевого рефлекса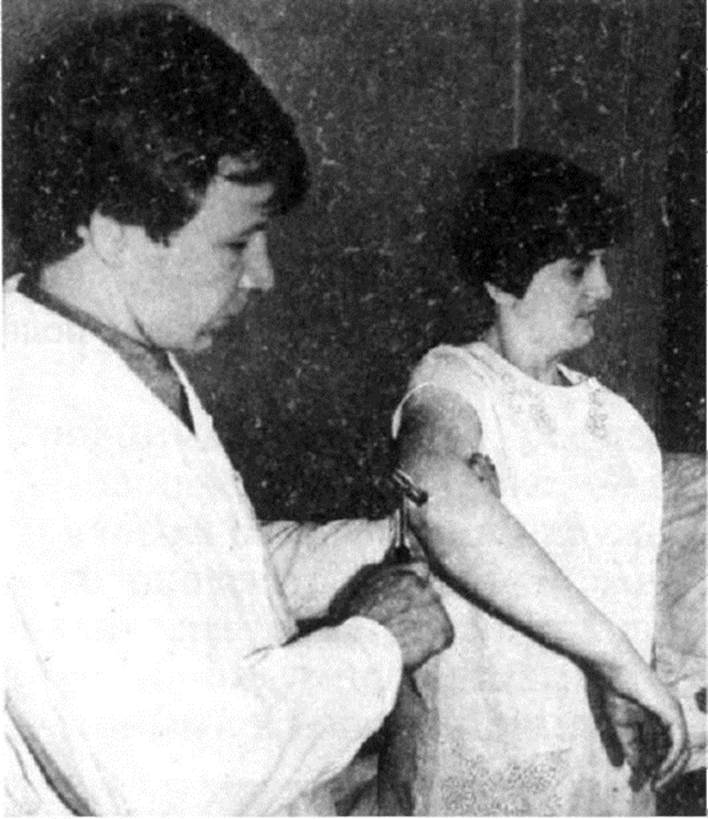 Рис. 4.9. Вызывание разгибательнолоктевого рефлекса
Рис. 4.9. Вызывание разгибательнолоктевого рефлекса Рис. 4.10. Вызывание пястно-лучевого рефлекса
Рис. 4.10. Вызывание пястно-лучевого рефлекса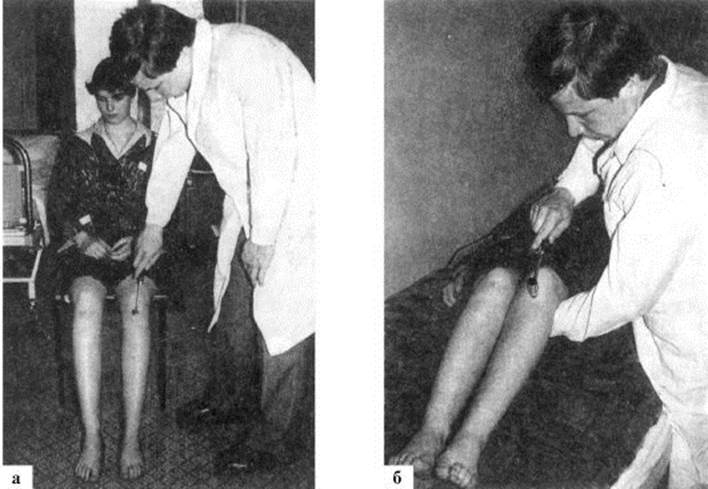 Рис. 4.11. Вызывание коленного рефлекса в положении больного сидя (а) и лежа (6)
Рис. 4.11. Вызывание коленного рефлекса в положении больного сидя (а) и лежа (6) Рис. 4.12. Вызывание пяточного рефлекса в положении больного на коленях (а) и лежа (6)
Рис. 4.12. Вызывание пяточного рефлекса в положении больного на коленях (а) и лежа (6)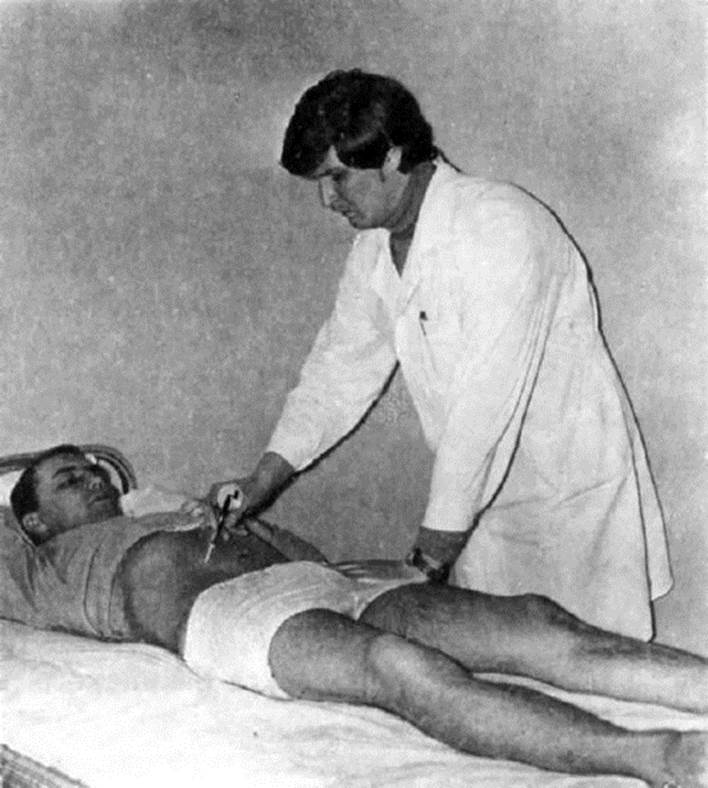 Рис. 4.13. Вызывание брюшных рефлексов
Рис. 4.13. Вызывание брюшных рефлексов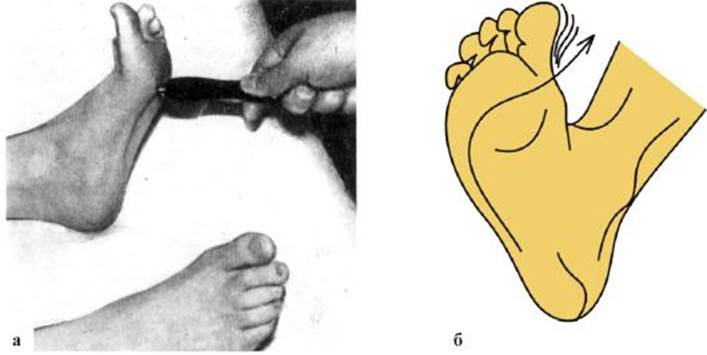 Рис. 4.14. Вызывание рефлекса Бабинского (а) и его схема (б)
Рис. 4.14. Вызывание рефлекса Бабинского (а) и его схема (б) Рис. 4.15. Вызывание рефлекса Оппенгейма
Рис. 4.15. Вызывание рефлекса Оппенгейма Рис. 4.16. Вызывание рефлекса Гордона
Рис. 4.16. Вызывание рефлекса Гордона Рис. 4.17. Вызывание рефлекса Шефера
Рис. 4.17. Вызывание рефлекса Шефера Рис. 4.18. Вызывание рефлекса Россолимо
Рис. 4.18. Вызывание рефлекса Россолимо Рис. 4.19. Вызывание рефлекса Бехте- рева-Менделя
Рис. 4.19. Вызывание рефлекса Бехте- рева-Менделя Рис. 4.20. Вызывание рефлекса Жуковского
Рис. 4.20. Вызывание рефлекса Жуковского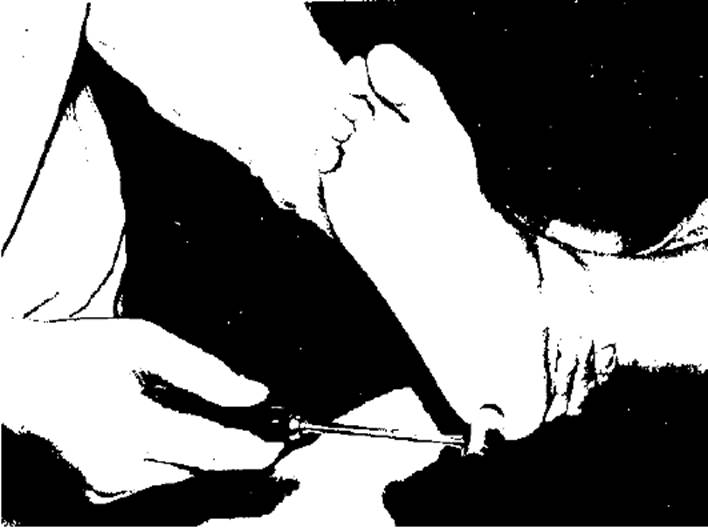 Рис. 4.21. Вызывание пяточного рефлекса Бехтерева
Рис. 4.21. Вызывание пяточного рефлекса Бехтерева Рис. 4.22. Исследование постурального рефлекса (феномен голени)
Рис. 4.22. Исследование постурального рефлекса (феномен голени) Рис. 4.23. Вызывание клонусов надколенной чашечки (а) и стопы (б)
Рис. 4.23. Вызывание клонусов надколенной чашечки (а) и стопы (б) Рис. 4.24. Поза Вернике-Манна
Рис. 4.24. Поза Вернике-Манна Рис. 4.25. Ротация стопы при гемиплегии
Рис. 4.25. Ротация стопы при гемиплегии Рис. 4.26. Экстрапирамидная система (схема).
Рис. 4.26. Экстрапирамидная система (схема).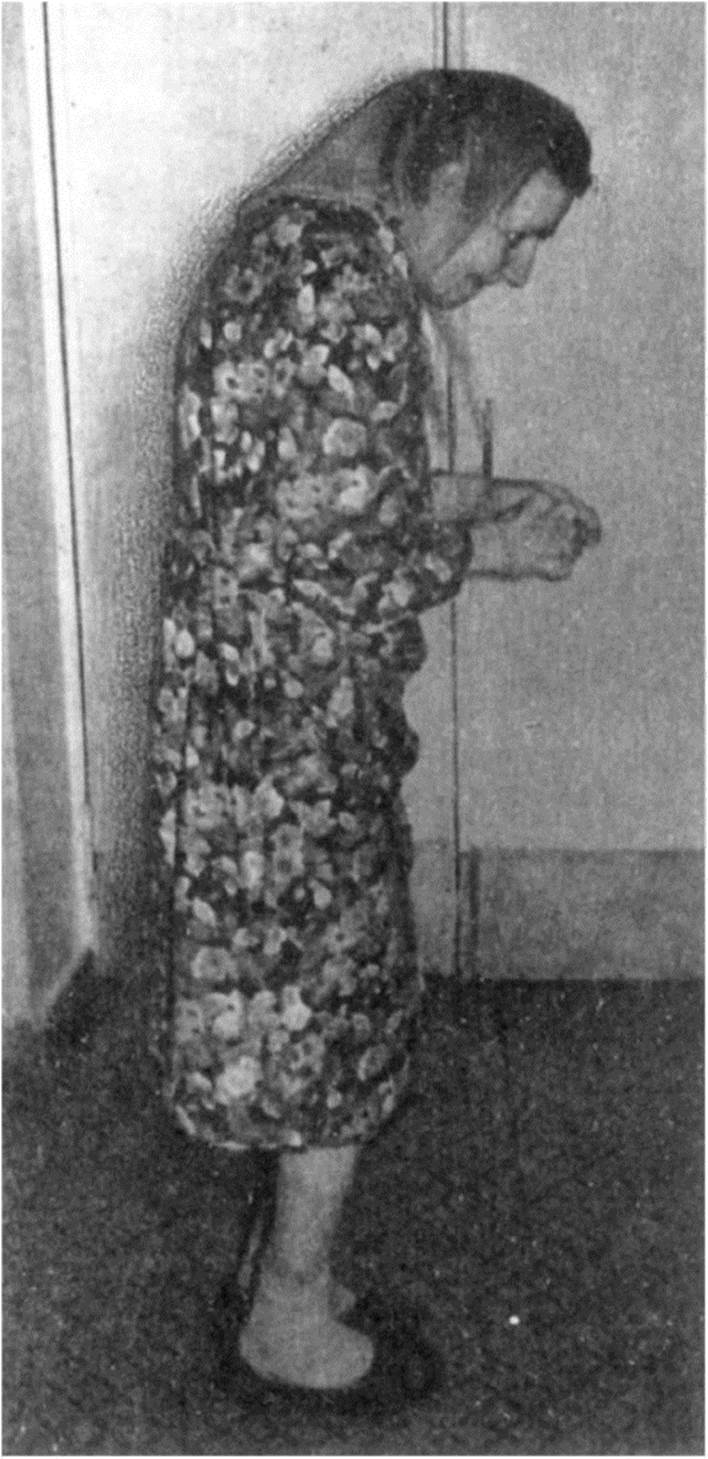 Рис. 4.27. Паркинсонизм
Рис. 4.27. Паркинсонизм Рис. 4.28. Атетоз (а-е)
Рис. 4.28. Атетоз (а-е) Рис. 4.29. Блефароспазм
Рис. 4.29. Блефароспазм Рис. 4.30. Спастическая кривошея
Рис. 4.30. Спастическая кривошея