|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Структура и организация работы детской хирургической клиникиРабота хирургического стационара как единого «организма» обеспечивается взаимодействием множества отделений. Структура хирургической клиники зависит от статуса и специализации учреждения, однако есть несколько структурных подразделений, которые должны обязательно входить в состав любой хирургической клиники: 1) приемное отделение, 2) лабораторно-диагностическое отделение, 3) хирургические отделения, 4) отделение реанимации и интенсивной терапии, 5) операционный блок, 6) физиотерапевтическое отделение, 7) центральное стерилизационное отделение (ЦСО), 8) пищеблок. Первое знакомство больного со стационаром происходит в приемном отделении. Оно размещается на первом этаже с изолированным входом для приема больных и выполняет следующие задачи. 1. Оформление документации на поступающих, организация приема, выписки и учета движения больных по больнице в целом. 2. Первичное обследование, сортировка и направление больных в различные подразделения лечебного учреждения или на амбулаторное лечение, оказание экстренной амбулаторной помощи, проведение интенсивной терапии и реанимации при неотложных состояниях. 3. Санитарная обработка поступающих в лечебное учреждение. 4. Связь со станцией скорой помощи и другими лечебными учреждениями, оповещение соответствующих учреждений о травмах и происшествиях, информирование о поступающих больных. В крупных больницах приемные отделения могут иметь децентрализованный характер и создаются отдельно для каждого корпуса. В структуру приемного покоя входят помещения общего пользования (комната ожидания, регистратура-справочная, комната для выписки из стационара, комнаты персонала, кладовая, санитарно-гигиенические узлы и т.д.), смотровые кабинеты, санитарный пропускник, диагностические палаты. Оснащение приемного покоя детского хирургического стационара должно ориентироваться на детей разных возрастных групп (весы для новорожденных и для «взрослых» детей, пеленальный столик, кушетка и т.д.), а так же, учитывая экстренность поступающий больных, в смотровых кабинетах и в диагностических палатах приемных отделений должны быть подводы кислорода. Лабораторно-диагностические подразделения обслуживают все отделения больницы. В их составе выделяют: общеклинические, биохимические, экстренные, плановые лаборатории и др. К диагностическим подразделениям относят отделения рентгенодиагностики, ультразвуковой диагностики, эндоскопические отделения, паталогоанатомическое отделение и т.д. Диагностика должна быть своевременной и точной, это достигается четкой организацией и профессионализмом специально подготовленного персонала. Результаты исследований обсуждаются с лечащим врачом, что определяет тактику лечения. Хирургические отделения являются центральными подразделениями стационара. Основным требованием к стационарам хирургического профиля является наличие как минимум двух хирургических отделений – экстренной и плановой хирургии (гнойного и «чистого» отделения), в которых должны быть предусмотрены профильные койки. В крупных клиниках хирургические отделения специализируются по профилю, например: травматологическое, ортопедическое, ожоговое, абдоминальное, торакальное, урологическое, нейрохирургическое и т.д. Отделения хирургического профиля должны размещаться в одном корпусе с приемным покоем, операционным блоком, отделением интенсивной терапии и реанимации, поскольку функционально они зависят друг от друга. Палатные отделения организуются, как правило, на 30-60 коек. В палатных секциях отводятся помещения под процедурную, манипуляционную, перевязочную, игровую, столовую, буфет, санитарно-гигиенический узел, ординаторскую, кабинеты заведующего отделением, старшей медицинской сестры и мед. персонала. Профиль отделения может накладывать отпечаток и на его структуру. Так в состав современного детского урологического отделения должен входить цистоскопический кабинет. В клинических больницах предусматриваются кабинеты профессора, доцента, ассистентов, учебные комнаты. Детское хирургическое отделение должно быть хорошо освещено естественным светом, иметь гладкий блестящий пол, температура в отделении должна поддерживаться около 20-22º С, оптимальная влажность 55-65%. В коридоре, столовой, игровой комнате разрешены комнатные растения, там же может быть уголок с художественными работами детей. Основным местом пребывания ребенка в стационаре является палата, распределение детей в которых построено по возрастному принципу – дети до года, дети от 1-6 лет и дети старшего возраста. Детей последней возрастной группы предпочтительно также разделять и по полу. По принятым нормативам на одну койку в хирургическом отделении приходится 7 м², оптимальное число коек в палате - 3, в любом случае не более 4. Для детей до года предусмотрены палаты со специальным оснащением: 1) функциональные кроватки из металлических конструкций, к которым можно прикрепить штатив для внутривенных вливаний и приспособления для скелетного вытяжения, кроватки должны быть с опускающимися боковыми стенками и иметь свободный доступ со всех сторон; 2) централизованная подача кислорода к каждой койке; 3) пеленальный столик; 4) весы для ежедневного контроля массы тела; 5) койки для матерей; 6) умывальник с зеркалом; 7) местное и общее освещение; 8) система вызова мед. персонала. Детей до года размещают в палаты, рассчитанные на 2 койки, если палата больших размеров, то возможно разделить ее на отдельные боксы по 1-2 койки в каждом боксе. Обычно в детском хирургическом отделении организуют 2-3 сестринских поста, каждый из которых рассчитан на 15 коек. Посты располагаются в коридоре так, чтобы обеспечить хороший обзор палат. Пост оборудован шкафами для хранения медикаментов, инструментов, медицинского оборудования (тонометр, стетоскоп, небулайзер, термометры, линиамат и др.), предметов ухода и документации. Рядом с постом располагают весы, ростомер, холодильник. На рабочем столе постовой сестры размещают: телефон, табло-нумератор сигнализации, настольную лампу. В ящиках стола хранят письменные принадлежности, вкладыши в медицинскую карту, температурные листы, направления на анализы и истории болезни детей. Для выполнения перевязок и выполнения различных манипуляций в хирургическом отделении предусмотрены перевязочные и манипуляционные кабинеты, которые оснащены естественным и искусственным освещением, раковиной, централизованной подачей кислорода, кроме того, они оснащены специальным оборудованием и инструментарием. В процедурном кабинете находится: 1) шкаф для хранения медикаментов, шприцов, игл, систем для вливаний, одноразовых перчаток; 2) сейф для хранения медикаментов, относящиеся к группам А и Б (яды и сильнодействующие лекарственные средства); 3) холодильник для хранения лекарств; 4) неснижаемый запас медикаментов; 5) кушетка для проведения инъекций, инфузий; 5) медицинский столик. Оснащение перевязочного кабинета включает: 1) перевязочный стол; 2) бестеневую лампу; 3) сухожаровой шкаф; 4) шкаф для хранения медикаментов и расходного материала; 5) стол для стерильного инструментария; 6) медицинский столик 7) наркозный аппарат. В современном хирургическом стационаре отделений реанимации и интенсивной терапии (ОРИТ) может быть несколько, различают как внутрибольничные, так и смешанные отделения. Внутрибольничные отделения размещают вблизи операционного блока, а смешанные отделения располагаются рядом с приемным отделением. Считается оптимальным отделение рассчитанное на 12-15 коек, в нем предусматриваются: реанимационный зал, предреанимационная, палаты интенсивной терапии, пост дежурной сестры (1 пост на 3 койки), ординаторская, аппаратная, санузел, лаборатория экспресс-диагностики. Отделение реанимации и интенсивной терапии снабжается централизованной подводкой кислорода к каждой койке, оснащается функциональными кроватями (для маленьких детей кювезы), аспираторами, различными аппаратами (наркозные и аппараты для проведения ИВЛ, контрольно-диагностические – кардиомониторы, манометр Вальдмана для измерения ЦВД и т.д.). Для оказания реанимационного пособия в арсенале врачей этого отделения имеется малый реанимационный набор, который включает: дыхательный мешок «Амбу» с маской и коннектором, ларингоскоп с клинками, шприцы, воздуховоды, наборы для интубации трахеи, катетеры для аспирации из ротовой полости и трахеи, системы для внутривенных вливаний, вакуумный отсос, наборы стерильных салфеток и инструментария, тонометр, набор лекарственных препаратов (папаверин, атропин, адреналин, эуфилин, гидрокортизон и др.). Для хранения препаратов крови и некоторых лекарственных средств в ОРИТ предусмотрены 2 холодильника с различными температурными режимами. Операционный блок относится к помещениям ограниченного доступа, в нем выделяют две зоны – «стерильную» и «чистую». «Стерильная» зона отделена от «чистой», обычно границу этих зон выделяют красной линией. В составе операционного блока выделяют: предоперационную, операционный зал, стерилизационную, материальную, аппаратную, комнаты операционных сестер и старшей сестры, душевую. Операционный зал оснащен централизованной подачей кислорода, закиси азота и вакуума. Система отопления пенального типа – батареи замурованы в стене. Оптимальным считается, если операционная имеет централизованную приточно-вытяжную систему кондиционирования.
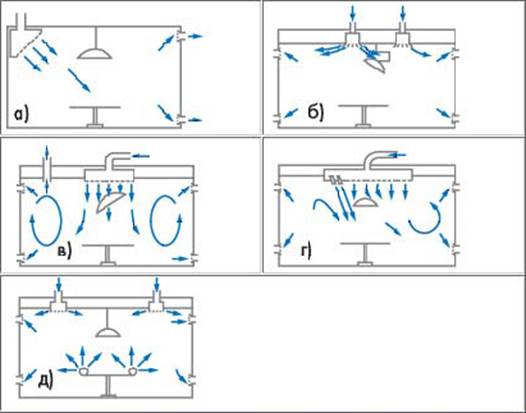
Рис. 2. Схема кондиционирования операционных залов.
Операционный зал рассчитан на один операционный стол и оснащен следующим основным оборудованием: · операционным столом, · бестеневой потолочной лампой и передвижным светильником, · аппаратом для диатермокоагуляции, · столом анестезиста и наркозным столом, · аппаратурой анестезиологов-реаниматологов (наркозный аппарат, кардиомониторы, пульсоксиметры, дефибриллятор и т.д.), · большим инструментальным столом Боброва и передвижным столиком Кохера для инструментов, · настенными бактерицидными лампами, · негатоскопом, · эндоскопической стойкой. Операционная должна иметь связь со всеми подразделениями лечебного учреждения, а также в современных операционных отделениях предусматривается наличие видеозаписывающей аппаратуры и аппаратуры, позволяющей транслировать изображение в учебные комнаты. На современном этапе развивается методика дистанционных оперативных вмешательств по средствам робототехники (аппарат «Давинчи»). Физиотерапевтическая помощь является разновидностью специализированной медицинской помощи, оказываемой населению с использованием природных и искусственных лечебных физических факторов. Физиотерапевтическое отделение развертывается в наземных этажах лечебного учреждения. Аппаратурное оснащение, организационно-штатная структура и объем работы физиотерапевтического отделения определяются коечной мощностью стационара и его медицинским профилем. В его состав могут входить кабинеты постоянных, импульсных, низко- и высокочастотных токов, фототерапии, лечебного массажа, лечебной физкультуры, термотерапии, баротерапии, ингаляторий. Физические факторы для лечения больных назначаются врачом-физиотерапевтом по согласованию с лечащим врачом больного, о чем делается соответствующая подробная запись в истории болезни, графе назначений с указанием названия процедуры, зоны воздействия, методики, дозировки и количества процедур. Врач-физиотерапевт заполняет процедурную карту, и в ней медицинская сестра ведет учет каждой проведенной процедуры с указанием фактических дозировок физических факторов и продолжительности воздействия. После окончания курса лечения процедурная карта хранится в физиотерапевтическом отделении в течение года. Для количественного и структурного анализа работы физиотерапевтического отделения медицинские сестры ведут журналы ежедневного учета работы отдельных кабинетов. Вся эта документация хранится в течение года. Центральное стерилизационное отделение (ЦСО) обеспечивает лечебные учреждения стерильными мединструментами, бельём, перевязочными и шовными материалами. В ЦСО осуществляют приём и хранение до обработки объектов, подлежащих стерилизации; разборку, бракераж и учёт неисправных изделий; предстерилизационную очистку мединструментов; комплектование, упаковку и стерилизацию изделий медицинского назначения; контроль качества предстерилизационной очистки и стерилизации. Все помещения ЦСО должны быть разделены на две зоны – нестерильную и стерильную. К стерильной зоне относятся автоклавная, склад стерильных материалов, экспедиция. Все остальные помещения относятся к нестерильной зоне. Центральная стерилизационная должна быть оснащена необходимым оборудованием: стерилизаторами, ультразвуковыми мойками, ёмкостями для ручной или моющее-дезинфицирующими машинами для механизированной предстерилизационной очистки. ЦСО оснащают сушильными шкафами, часами, термометром, дистилляторами, транспортными тележками, лотками, столами, шкафами для хранения изделий, упаковочными машинами. В учреждениях амбулаторного звена может быть предусмотрено децентрализованное стерилизационное отделение. Дата добавления: 2015-12-16 | Просмотры: 5831 | Нарушение авторских прав |