|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Физиологическая плазменная концентрация тромбоцитов 150 000-300 000 в мкл.Тромбоциты выполняют две основных функции: формирование тромбоцитарного агрегата, первичной пробки, закрывающей место повреждения сосуда; предоставление своей поверхности для ускорения ключевых реакций плазменного свертывания. Физиологическая плазменная концентрация тромбоцитов 150 000-300 000 в мкл. Особенностью тромбоцита является его способность к активации — быстрому и как правило необратимому переходу в новое состояние. Стимулом активации может служить практически любое возмущение окружающей среды, вплоть до простого механического напряжения. Однако основными физиологическими активаторами тромбоцитов считаются коллаген (главный белок внеклеточного матрикса), тромбин (основной белок плазменной системы свертывания), АДФ (аденозиндифосфат, появляющийся из разрушенных клеток сосуда или секретируемый самими тромбоцитами) и тромбоксан А2 (вторичный активатор, синтезируемый и выбрасываемый тромбоцитами; его дополнительная функция заключается в стимуляции вазоконстрикции). Тромбоцитозом называют состояние, при котором у человека увеличивается число тромбоцитов в крови. Их становится более 400 000 на кубический миллиметр. Тромбоцитопени́я — состояние, характеризующееся снижением количества тромбоцитов ниже 150·109/л, что сопровождается повышенной кровоточивостью и проблемами с остановкой кровотечений.
6 Определение групповой принадлежности крови В эритроцитарных, сывороточных и ферментных системах крови содержится большое число передающихся по наследству антигенов (белков), определенное сочетание которых в каждой системе характеризует ту или иную группу крови. Методика определения группы крови системы АВО Группа крови определяется в хорошо освещенном помещении при температуре 15-25 ° На тарелке или пластинке пишут фамилию и инициалы больного, которому определяют группу крови. Затем по кругу или слева направо пишут обозначения групп крови: О(I), A(II), В(III). Под этими обозначениями наносят по капле соответствующих сывороток. Для сыворотки каждой группы пользуются отдельной пипеткой. К сывороткам добавляют кровь больного. Кровь для определения ее группы берут из пальца или мочки уха. Необходимо, чтобы количество стандартной сыворотки было примерно в 10 раз больше, чем количество добавляемой крови. Затем капли перемешивают отдельными стеклянными палочками и в течение 5 мин наблюдают появление реакции гемагглютинации, осторожно покачивая при этом тарелку или пластинку. Агглютинация выражается в появлении мелких красных комочков, которые из мелких постепенно сливаются в более крупные. При этом сыворотка почти полностью обесцвечивается. Возможно образование ложной гемагглютинации простого склеивания эритроцитов. Поэтому через 3 мин к каплям, где произошла агглютинация, добавляют по одной капле физиологического раствора. Если через 5 мин агглютинация сохранилась, значит она истинная. Трактовка результатов. При определении группы крови могут получиться 4 возможных реакции: 1) агглютинации не наступило ни с одной из стандартных сывороток; кровь 1-й группы - О(I); 2) агглютинация наступила с сыворотками I(ab) и III(a) группы; кровь 2-й группы - А(II); 3) агглютинация наступила с сыворотками I(ab) и II(b) групп; кровь 3-й группы - В(III); 4) агглютинация со всеми тремя сыворотками; в этом случае обязательно дополнительное исследование со стандартными сыворотками группы АВ(IV); лишь отсутствие агглютинации в этой капле позволяет считать, что это - 4-я группа крови - АВ(IV).
7 Система гемостаза — это сложная биологическая система, основными функциями которой являются: 1.остановка кровотечений путем поддержания структурной целостности стенок кровеносных сосудов и достаточно быстрого их тромбирования при повреждениях 2.сохранение жидкого состояния крови Эти функции обеспечиваются тремя функционально-структурными компонентами системы гемостаза: 1.стенками кровеносных сосудов 2.форменными элементами крови - тромбоцитами (в первую очередь) 3.плазменными ферментными системами - свертывающей, фибринолитической, калликреин-кининовой и др. Различают два основных механизма остановки кровотечения при повреждении сосудов, которые могут функционировать одновременно и сопряженно: I. Первичный, или сосудисто-тромбоцитарный гемостаз, обусловленный спазмом сосудов и их механической закупоркой агрегатами тромбоцитов, с образованием так называемого «белого тромба». II. Вторичный, или коагуляционный гемостаз, протекающий с использованием многочисленных факторов свертывания крови и обеспечивающий плотную закупорку поврежденных сосудов фибриновым тромбом (красным кровяным сгустком). Сосудисто-тромбоцитарный гемостаз У здорового человека кровотечение из мелких сосудов при их повреждении останавливается за 1-3 минуты за счет: •адгезии (прилипания) тромбоцитов - начальный этап сосудисто-тромбоцитарного гемостаза •агрегации тромбоцитов •спазма микрососудов (в меньшей степени) Пусковую роль в этом процессе играет повреждение стенок кровеносных сосудов и обнажение субэндотелиальных тканевых структур, в частности, коллагена. Под действием коллагена и содержащегося в субэндотелии так называемого фактора Виллебранда происходит быстрая активация тромбоцитов, которые, изменяя свою форму, набухая и образуя шиповидные отростки, прилипают (адгезируют) к волокнам соединительной ткани по краям раны. Цель коагуляционного гемостаза ( свертывания крови) заключается в образовании прочного фибринового тромба. Основу этого тромба составляют нити нерастворимого белка фибрина, формирующие прочную сеть, скрепленную со стенкой сосуда. В этой сети запутываются форменные элементы крови, и прежде всего, разумеется, преобладающие в крови эритроциты. Свертывание крови— это последовательность биохимических реакций, конечным этапом которой является образование фибрина. Фибринолиз (от Фибрин и греч. lýsis – разложение, растворение) - процесс растворения тромбов и сгустков крови, неотъемлемая часть системы гемостаза, всегда сопровождающая процесс свертывания крови и культивирующаяся факторами, принимающими участие в данном процессе. Является важной защитной реакцией организма и предотвращает закупорку кровеносных сосудов сгустками фибрина. Также фибринолиз способствует реканализации сосудов после прекращения кровотечения.
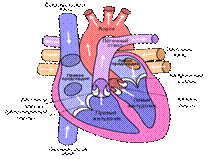
8 Иммунитет (лат. immunitas — освобождение, избавление от чего-либо) — невосприимчивость, сопротивляемость организма к инфекциям и инвазиям чужеродных организмов (в том числе — болезнетворных микроорганизмов), а также воздействию чужеродных веществ, обладающих антигенными свойствами. Иммунные реакции возникают и на собственные клетки организма, измененные в антигенном отношении. Неспецифические клеточные защитные механизмы. В их основе лежит способность лейкоцитов к фагоцитозу, наиболее выраженная у моноцитов и нейтрофилов. В этих клетках есть ферменты, с помощью которых они расщепляют микроорганизмы, остатки клеток, комплексы антиген-антитело. Нейтрофилы устремляются к очагу воспаления. Происходит фагоцитоз. Моноциты крови и тканевые макрофаги играют важную роль в первичном распознавании антигенов. На клеточных мембранах макрофагов располагаются рецепторы, с которыми соединяются иммуноглобулины, делая макрофаги способными связывать антигены. Последние расщепляются на более мелкие фрагменты, доступные для действия лимфоцитов. Кроме того, макрофаги выделяют монокины - вещества, стимулирующие рост лимфоцитов. Неспецифические гуморальные защитные механизмы. Реакции антиген-антитело происходят с участием особой группы нескольких белков, называемых комплементом. Некоторые из этих белков вырабатываются клетками печени - гепатоцитами, другие - клетками эпителия кишечника или макрофагами. Они присутствуют в крови в виде неактивных проферментов. Начальную активацию системы комплемента вызывают комплексы антиген-антитело и бактериальные агенты. В случае инфекции скорость их образования существенно возрастает в течение нескольких дней. Лизоцим. Во многих тканях и жидких средах организма присутствует лизоцим - белок, подавляющий рост и размножение бактерий и вирусов. В больших концентрациях он найден в гранулах лейкоцитов и макрофагах легочной ткани. Он содержится также в слизистой оболочке желудочно-кишечного тракта, носоглотке и в слезной железе. Он сдерживает в этих средах рост обитающих здесь сапрофитных микроорганизмов, т.е. бактерий, питающихся органическими веществами. С-реактивный белок. При бактериальных инфекциях его количество в плазме крови повышается. Он может активировать систему комплемента и способствовать фагоцитозу бактерий. Интерферон. Это группа видоспецифических гликопротеидов, обладающих антивирусным действием. Они тормозят размножение вирусов, подавляя синтез вирусных белков, и повышают активность макрофагов. Специфические иммунные системы. Специфический иммунитет формируется (приобретенный иммунитет) лишь после начального взаимодействия с чужеродными факторами. В специфическом клеточном иммунитете важнейшая роль принадлежит Т-лимфоцитам, а в специфическом гуморальном иммунитете - В-лимфоцитам. Органы иммунитета К органам иммунитета относится комплекс взаимосвязанных органов: вилочковая железа (тимус), костный мозг, лимфатические узлы, лимфоидная ткань селезенки, кишечника, соединительная ткань, а также система кровеносных и лимфатических сосудов. Функциональное значение этого лимфо-миелоидного комплекса - обеспечение кроветворения, т.е. размножение, развитие и созревание клеток крови в организме человека в результате последовательных изменений. Это многостадийный процесс специализации клеток. В миелоидной ткани костного мозга образуются эритроциты, гранулоциты, тромбоциты. Формирование клеток иммунной системы происходит в лимфоидной ткани. Т-лимфоциты образуются в вилочковой железе, В-лимфоциты - в красном костном мозге. Лимфоциты также образуются в селезенке, лимфатических узлах, лимфоидных фолликулах, по ходу пищеварительного и дыхательного трактов. Вилочковая железа (тимус) - центральный орган иммунной системы. Она расположена в верхней части грудной клетки за грудиной. Этот орган состоит из двух больших долей, каждая из которых включает в себя более мелкие дольки. Каждая долька состоит из коркового и мозгового вещества. В корковом веществе происходит образование Т-лимфоцитов, которые затем мигрируют в мозговое в и т.д.. 9 Стенка сердца состоит из трёх слоёв — эпикарда, миокарда и эндокарда. Эпикард состоит из тонкой (не более 0,3-0,4 мм) пластинки соединительной ткани, эндокард состоит из эпителиальной ткани, а миокард состоит из сердечной поперечно-полосатой мышечной ткани. Клетки миокарда принято называть кардиомиоцитами. Миокард густо пронизан кровеносными сосудами и нервными волокнами, образующими несколько нервных сплетений. На каждый капилляр миокарда приходится примерно четыре нервных волокна. Сердечный цикл Здоровое сердце ритмично и без перерывов сжимается и разжимается. В одном цикле работы сердца различают три фазы: 1 Наполненные кровью предсердия сокращаются. При этом кровь через открытые клапаны нагнетается в желудочки сердца (они в это время остаются в состоянии расслабления). Сокращение предсердий начинается с места впадения в него вен, поэтому устья их сжаты и попасть назад в вены кровь не может. 2 Происходит сокращение желудочков с одновременным расслаблением предсердий. Трехстворчатые и двустворчатые клапаны, отделяющие предсердия от желудочков, поднимаются, захлопываются и препятствуют возврату крови в предсердия, а аортальный и лёгочный клапаны открываются. Сокращение желудочков нагнетает кровь в аорту и лёгочную артерию. 3 Пауза (диастола) — это расслабление всего сердца, или короткий период отдыха этого органа. Во время паузы из вен кровь попадает в предсердия и частично стекает в желудочки. Когда начнётся новый цикл, оставшаяся в предсердиях кровь будет вытолкнута в желудочки — цикл повторится. 4 Один цикл работы сердца длится около 0,85 сек., из которых на время сокращения предсердий приходится только 0,11 сек., на время сокращения желудочков 0,32 сек., и самый длинный — период отдыха, продолжающийся 0,4 сек. Сердце взрослого человека, находящегося в покое, работает в системе около 70 циклов в минуту. Автоматизм — способность сердца возбуждаться под влиянием импульсов, возникающих в кардиомиоцитах без внешних раздражителей. Синусно-предсердный узел, называемый водителем ритма 1-го порядка и расположенный на своде правого предсердия, является важной частью ПСС. Путём отправки регулярных автоволновых импульсов он управляет частотой сердечного цикла. Эти импульсы через пути проведения предсердий поступают в предсердно-желудочный узел и дальше — в отдельные клетки рабочего миокарда, вызывая их сокращение. Местом выслушивания двухстворчатого клапана служит область верхушечного толчка, т. е. V межреберье на расстоянии 1—1,5 см кнутри от левой срединно-ключичной линии; клапана аорты — II межреберье справа у края грудины, а также 5-я точка Боткина — Эрба (место прикрепления III— IV ребра к левому краю грудины; клапана легочной артерии — II межреберье слева у края грудины; трехстворчатого клапана — нижняя треть грудины, у основания мечевидного отростка. Первый тон составляет сумма звуковых явлений, возникающих в сердце во время систолы. Поэтому он называется систолическим. Он возникает в результате колебаний напряженной мышцы желудочков (мышечный компонент), замкнутых створок двух- и трехстворчатого клапанов (клапанный компонент), стенок аорты и легочной артерии в начальный период поступления в них крови из желудочков (сосудистый компонент), предсердий при их сокращении (предсердный компонент). Второй тон обусловлен захлопыванием и возникающими при этом колебаниями клапанов аорты и легочной артерии. Его появление совпадает с началом диастолы. Поэтому он называется диастолическим. Третий тон вызывается колебаниями стенок желудочков, преимущественно левого (при быстром наполнении их кровью в начале диастолы). Он выслушивается при непосредственной аускультации на верхушке сердца или несколько кнутри от нее, причем лучше в положении больного лежа. Этот тон очень тихий и при отсутствии достаточного опыта аускультации может не улавливаться. Он лучше выслушивается у лиц молодого возраста (в большинстве случаев вблизи верхушечного толчка). Четвертый тон является результатом колебаний стенок желудочков при быстром их наполнении в конце диастолы за счет сокращения предсердий. Выслушивается редко.
10 Исследование артериального пульса дает возможность получить важные сведения о работе сердца и состоянии кровообращения. Это исследование проводится в определенном порядке. Вначале нужно убедиться, что пульс одинаково хорошо прощупывается на обеих руках. Для этого пальпируют одновременно обе лучевые артерии и сравнивают величину пульсовых волн на правой и левой руке (в норме она одинакова). Величина пульсовых волн на одной руке может оказаться меньше, чем на другой, и тогда говорят о различном пульсе (pulsus differens). Он наблюдается при односторонних аномалиях строения или расположения артерии на периферии, ее сужении, сдавлении опухолью, рубцами etc. Определяются следующие свойства пульса: ритм, частота, напряжение, наполнение, величина и форма. Ритм. У здорового человека сокращение сердца и пульсовые волны следуют друг за другом через равные промежутки времени, то есть пульс ритмичен (pulsus regularis). Частота. Частота пульса в нормальных условиях соответствует частоте сердечных сокращений и равна 60-80 сокр/мин. При тахикардии увеличивается число пульсовых волн в минуту, появляется частый пульс (pulsus frequens); при брадикардии пульс становится редким (pulsus rarus). Напряжение. Напряжение пульса определяется той силой, которую нужно приложить исследующему для полного сдавления пульсирующей артерии. Это свойство пульса зависит от величины систолического артериального давления. Наполнение. Наполнение пульса отражает наполнение исследуемой артерии кровью, обусловленное в свою очередь тем количеством крови, которое выбрасывается в систолу в артериальную систему и вызывает колебание объема артерии. Оно зависит от величины ударного объема, от общего количества крови в организме и ее распределения. Величина. Величина пульса, то есть величина пульсового толчка, - понятие, объединяющее такие его свойства, как наполнение и напряжение. Она зависит от степени расширения артерии во время систолы и от ее спадения в момент диастолы. Это в свою очередь зависит от наполнения пульса, величины колебания артериального давления в систолу и диастолу и способности артериальной стенки к эластическому расширению. Форма. Форма пульса зависит от скорости изменения давления в артериальной системе в течение систолы и диастолы. Если во время систолы в аорту выбрасывается много крови и давление в ней быстро возрастает (а в диастолу оно так же быстро падает), будет наблюдаться быстрое расширение и спадение стенки артерии. Такой пульс называется скорым (pulsus celer), или подскакивающим (pulsus saliens). Синусовая тахикардия - это учащение сердечных сокращений свыше 90 ударов в минуту. Такое состояние может быть вызвано физической нагрузкой, эмоциями, сердечно-сосудистыми заболеваниями (миокардит, пороки сердца, сердечная недостаточность и т. д.), а также при употреблении кофе, алкоголя, некоторых лекарственных препаратов и после курения. Субъективно больной ощущает сердцебиения, тяжесть, неприятные ощущения в области сердца. Синусовая тахикардия может возникать в виде приступов. Синусовая брадикардия - это уменьшение частоты сердечных сокращений до 40-50 ударов в минуту. Такой ритм может наблюдаться у здоровых людей занимающихся физическим трудом, а также у спортсменов. Иногда такой ритм бывает врождённым и наблюдается у членов одной семьи. Брадикардия отмечается при опухолях головного мозга, менингите, нарушении мозгового кровообращения, передозировке лекарственных средств, при различных поражениях сердца. Гипертония –повыш артер давл.Гипотония – понижение.
11 Электрокардиография (см.) имеет большое значение в диагностике инфаркта миокарда, в определении его локализации и распространенности, в динамическом наблюдении за его течением. Она помогает в диагностике аритмий, пороков сердца, поражений миокарда, перикарда и др. Дополнением к электрокардиографическому методу в изучении электрических процессов, происходящих в сердце, служит векторкардиография (см.) Сфигмография — метод графической регистрации пульсовых колебаний стенки артерий в виде кривой (сфигмограммы) аппаратом — сфигмографом. Флеботонометрия — это измерение венозного давления с помощью аппарата — флеботонометра. Реография (синоним: импедансплетизмография, электроплетизмография) — метод графической регистрации колебаний сопротивления участков тела человека переменному току.
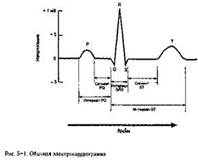
Основные характеристики электрокардиограммы Основными характеристиками электрокардиограммы являются зубец Р, комплекс QRS и зубец Т, которые вызваны деполяризацией предсердий, де поляризацией желудочков и реполяризацией желудочков соответственно. Промежу ток времени от начала зубца Я до начала комплекса QRS называется интервалом PQ и указывает на время, необходимое для прохождения потенциала действия через пред сердия и атриовентрикулярный (AV) узел. В течение последнего участка интервала PQ (сегмент PQ) электрического напряжения на поверхности тела не регистрирует ся. Это объясняется тем, что мышечные клетки предсердий деполяризированы (нахо дятся в фазе плато своих потенциалов действия), клетки желудочков все еще пребыва ют в состоянии покоя, а электрическое поле, которое образует потенциал действия, npov -дя через небольшой AV узел, слишком мало, чтобы его можно было зарегистри- рова;ь. Длительность интервала PQ в норме колеблется от 120 до 200 мс.
Сразу после того как сердечный импульс выходит из AV узла и поступает в систе му волокон Пуркинье с высокой скоростью проведения, все клетки желудочковой мускулатуры деполяризуются на протяжении очень короткого времени, что приводит к появлению комплекса QRS. Зубец R — это самая крупная отметка на электрокардиограмме, так как мышечные клетки желудочков очень многочисленны и деполяризуются почти одновременно. В норме комплекс QRS длится от 60 до 100 мс. [Реполяри- зация клеток предсердий также осуществляется на протяжении времени, в течение которого деполяризация желудочков вызывает появление комплекса QRS на элект рокардиограмме (см. рис. 3-5). Реполяризация предсердий невидна на электрокарди ограмме, так как она слабо синхронизирована и происходит в относительно неболь шой по массе ткани, полностью перекрываясь основными процессами, происходящими в это время в желудочках.]
За комплексом QRS следует сегмент ST. В норме во время регистрации сегмен та ST на поверхности тела не возникает никаких потенциалов, поскольку в это время ни в каких клетках сердца не происходит быстрых изменений мембранных потенциа лов; клетки предсердия уже вернулись в фазу покоя, а клетки желудочков находятся в фазе плато потенциала действия (однако повреждения миокарда или неадекватный кровоток могут привести к подъему или депрессии сеементаЭТ). Когда клетки желу дочков начинают реполяризироваться, еще раз появляется напряжение на поверхнос ти тела и на электрокардиограмме это фиксируется как зубец Т. Зубец Т шире и не такой высокий, как зубец R, так как реполяризация желудочков менее синхронизирована, чем деполяризация. К моменту завершения зубца Т все клетки сердца находятся в состоянии покоя. Потенциалы на поверхности тела не регистрируются, пока не воз никнет новый импульс в синоатриальном(5А) узле. Необходимо понять, что деятельность специализированной проводящей системы является важнейшим фактором, определяющим картину нормальной электрокардио-
графической записи Например, время проведения потенциала через AV узел определяет интервал PQ Также эффективность деятельности системы Пуркинье по синхро низации деполяризации желудочков отражается большой величиной и краткостью комплекса QRS Следует также отметить, что практически каждая клетка мышечной ткани сердца обладает врожденной способностью к ритмической активности и все клет ки сердца электрически взаимосвязаны с помощью вставочных дисков Таким образом, функциональный сердечный ритм способен и часто существует без участия части или всей специализированной проводящей системы сердца Однако такая ситуация не является нормальной и аномальных путей проведения в сердце со провождается появлением аномальной записи электрокардиограммы.
12 Кровообращение человека — замкнутый сосудистый путь, обеспечивающий непрерывный ток крови, несущий клеткам кислород и питание, уносящий углекислоту и продукты метаболизма. Состоит из двух последовательно соединённых кругов (петель), начинающихся желудочками сердца и впадающих в предсердия:
Кровено́сные сосу́ды — эластичные трубчатые образования в теле животных и человека, по которым силой ритмически сокращающегося сердца или пульсирующего сосуда осуществляется перемещение крови по организму: к органам и тканям по артериям, артериолам, артериальным капиллярам, и от них к сердцу — по венозным капиллярам, венулам и венам. Среди сосудов кровеносной системы различают артерии, артериолы, капилляры, венулы, вены и артериоло-венозные анастомозы; сосуды системы микроциркуляторного русла осуществляют взаимосвязь между артериями и венами. Сосуды разных типов отличаются не только по своей толщине, но и по тканевому составу и функциональным особенностям.
13 Микроциркуля́ция (греч. mikros малый + лат. circulatio круговращение) транспорт биологических жидкостей на уровне тканей организма: движение крови по микрососудам капиллярного типа (капиллярное кровообращение), перемещение интерстициальной жидкости и веществ по межклеточным пространствам и транспорт лимфы по лимфатическим микрососудам. Артериолы — мелкие сосуды диаметром 50-100 мкм, постепенно переходящие в капилляры. Основная функция артериол — регулирование притока крови в основное обменное звено МЦР — гемокапилляры. В их стенке еще сохраняются все три оболочки, свойственные более крупным сосудам, хотя они и становятся очень тонкими. Внутренний просвет артериол выстлан эндотелием, под которым лежат единичные клетки подэндотелиального слоя и тонкая внутренняя эластическая мембрана. В средней оболочке спиралевидно располагаются гладкие миоциты. Они образуют всего 1-2 слоя. Гладкие мышечные клетки имеют непосредственный контакт с эндотелиоцитами, благодаря наличию перфораций во внутренней эластической мембране и в базальной мембране эндотелия. Прекапилляры (прекапиллярные артериолы) — тонкие микрососуды (диаметром около 15 мкм), отходящие от артериол и переходящие в гемокапилляры. Их стенка состоит из эндотелия, лежащего на базальной мембране, гладкомышечных клеток, расположенных поодиночке и наружных адвентициальных клеток. В местах отхождения от прекапиллярных артериол кровеносных капилляров имеются гладкомышечные сфинктеры. Последние регулируют приток крови к отдельным группам гемокапилляров и при отсутствии выраженной функциональной нагрузки на орган большая часть прекапиллярных сфинктеров закрыта. В области сфинктеров гладкие миоциты формируют несколько циркулярных слоев. Эндотелиоциты имеют большое количество хеморецепторов и образуют множество контактов с миоцитами. Эти особенности строения позволяют прекапиллярным сфинктерам реагировать на действие биологически активных соединений и изменять приток крови в гемокапилляры. Гемокапилляры. Наиболее тонкостенные сосуды микроциркуляторного русла, по которым кровь транспортируется из артериального звена в венозное. Из этого правила есть исключения: в клубочках почек гемокапилляры располагаются между приносящими и выносящими артериолами. Такие атипично расположенные кровеносные капилляры образуют сети. Посткапилляры, или посткапиллярные венулы, — это сосуды диаметром около 12-30 мкм, образующиеся при слиянии нескольких капилляров. Посткапилляры по сравнению с капиллярами имеют больший диаметр и в составе стенки чаще встречаются перициты. Эндотелий фенестрированного типа. На уровне посткапилляров происходят также активные обменные процессы и осуществляется миграция лейкоцитов. Венулы образуются при слиянии посткапилляров. Начальным звеном венулярного отдела МЦР являются собирательные венулы. Они имеют диаметр около 30-50 мкм и не содержат в структуре стенки гладких миоцитов. Собирательные венулы продолжаются в мышечные, диаметр которых достигает 50-100 мкм. В этих венулах имеются гладкомышечные клетки (численность последних увеличивается по мере удаления от гемокапилляров), которые ориентированы чаще вдоль сосуда. В мышечных венулах восстанавливается четкая трехслойная структура стенки. В отличие от артериол, в мышечных венулах нет эластической мембраны, а форма эндотелиоцитов более округлая. Венулы отводят кровь из капилляров, выполняя отточно-дренажную функцию, выполняют вместе с венами депонирующую (емкостную) функцию. Сокращение продольно ориентированных гладких миоцитов венул создает некоторое отрицательное давление в их просвете, способствующее "присасыванию" крови из посткапилляров. По венозной системе вместе с кровью из органов и тканей удаляются продукты обмена веществ. В составе микроциркуляторного русла существуют также артериоло-венулярные анастомозы, или соустья, обеспечивающие прямой, в обход капилляров, переход крови из артериол в венулы. Путь кровотока через анастомозы короче транскапиллярного, поэтому анастомозы называют шунтами. Различают артериоло-венулярные анастомозы гломусного типа и типа замыкающих артерий.
14 Вены в целом сходны по строению с артериями, однако особенности гемодинамики (низкое давление и медленное движение крови в венах) придают структуре их стенки ряд особенностей. По сравнению с артериями одноименные вены имеют больший диаметр (в венозном звене сосудистого русла находится около 70% всей крови), тонкую, легко спадающуюся стенку, слабо развитый эластический компонент, более слабо развитые гладкомышечные элементы в средней оболочке, хорошо выраженную наружную оболочку. Вены, расположенные ниже уровня сердца, имеют полулунные клапаны. Границы между оболочками в венах менее отчетливы по сравнению с артериями. Внутренняя оболочка вен состоит из эндотелия и подэндотелиального слоя. Внутренняя эластическая мембрана слабо выражена. Средняя оболочка вен представлена гладкими мышечными клетками, которые не образуют сплошного слоя, как в артериях, а располагаются в виде обособленных пучков, отделенных прослойками волокнистой соединительной ткани. Эластических волокон мало. Наружная адвентициальная оболочка представляет собой наиболее толстый слой стенки вены. Она содержит коллагеновые и эластические волокна, сосуды, питающие вену, и нервные элементы. Толстая адвентиция вен, как правило, непосредственно переходит в окружающую рыхлую соединительную ткань и фиксирует вену в соседних тканях. В зависимости от степени развития мышечных элементов вены подразделяются на безмышечные и мышечные. Безмышечные вены располагаются в участках органов с плотными стенками (твердая мозговая оболочка, кости, трабекулы селезенки), в сетчатке глаза, плаценте. В костях и трабекулах селезенки, например, стенки вен сращены своей наружной оболочкой с интерстициальной тканью органов и, таким образом, не спадаются. Строение стенки вен безмышечного типа достаточно простое — эндотелий, окруженный слоем рыхлой соединительной ткани. Гладкомышечных клеток в стенке нет. В венах мышечного типа гладкомышечные клетки имеются во всех трех оболочках. Во внутренней и наружной оболочках пучки гладких миоцитов имеют продольное направление, в средней — циркулярное. Мышечные вены подразделяются на несколько видов. Вены со слабым развитием мышечных элементов — это мелкие вены верхней части туловища, по которым кровь движется, главным образом, вследствие собственной силы тяжести; вены со средним развитием мышечных элементов (мелкие вены, плечевая, верхняя полая вены). В составе внутренней и наружной оболочек этих вен присутствуют единичные продольно ориентированные пучки гладкомышечных клеток, а в средней оболочке — циркулярные пучки гладких миоцитов, разделенные рыхлой соединительной тканью. Эластических мембран в структуре стенки нет, а внутренняя оболочка по ходу вены образует немногочисленные полулунные складки — клапаны, свободные края которых направлены к сердцу. В основании клапанов находятся эластические волокна и гладкомышечные клетки. Предназначение клапанов — препятствовать обратному току крови под влиянием ее собственной силы тяжести. Клапаны открываются по ходу кровотока. Наполняясь кровью, они перекрывают просвет вены и препятствуют обратному движению крови. Вены с сильным развитием мышечных элементов это крупные вены нижней части туловища, например, нижняя полая вена. Во внутренней оболочке и адвентиции этих вен присутствуют множественные продольные пучки гладких миоцитов, а в средней оболочке — циркулярно расположенные пучки. Имеется хорошо развитый клапанный аппарат.
15 Регуляция деятельности сердечно-сосудистой системы Регуляция системы кровообращения осуществляется в первую очередь за счет изменений минутного объема крови и сопротивления регионарных отделов сосудистой системы. Механизмы, регулирующие кровообращение, условно делят на местные (периферические, или регионарные) и центральные — нейрогуморальные. Первые регулируют кровоток в органах и тканях в соответствии с их функциями и метаболизмом, вторые — системную гемодинамику при адаптационных реакциях организма. 16Дыха́тельная систе́ма челове́ка — совокупность органов, обеспечивающих функцию внешнего дыхания человека (газообмен между вдыхаемым атмосферным воздухом и циркулирующей по малому кругу кровообращения кровью). Система верхних дыхательных путей состоит из полости носа (лат. cavum nasi), носоглотки (лат. pars nasalis pharyngis) и ротоглотки (лат. pars oralis pharyngis), а также частично ротовой полости, так как она тоже может быть использована для дыхания. Система нижних дыхательных путей состоит из гортани (лат. larynx, иногда её относят к верхним дыхательным путям), трахеи (др.-греч. τραχεῖα (ἀρτηρία)), бронхов (лат. bronchi). Дата добавления: 2015-12-15 | Просмотры: 858 | Нарушение авторских прав |