|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Первая помощь при вывихах и переломах костей
9.1. Первая помощь при ушибах, растяжениях связок и вывихах
9.1.1. Первая помощь при ушибах
Ушибы возникают при падении, ударах тупым предметом; при этом повреждаются мягкие ткани, нередко разрываются мелкие кровеносные сосуды – образуется кровоподтек (синяк). Хотя целостность кожи не нарушена, но на месте ушиба она окрашивается в багровый или лиловый цвет, припухает и становится болезненной. Чаще всего ушибам подвержены конечности (верхние и нижние), голова и спина (позвоночник). Особенно страдают при сильном ударе мягкие ткани, придавливаемые в момент удара костям. При ушибе сустава, например коленного, через несколько часов после травмы его объем увеличивается, усиливается боль, нарушаются функции движения, нога в этом случае слегка согнута, разгибание ее резко болезненно. При ушибах головы на месте удара может возникнуть припухлость – «шишка», которая не причиняет особых хлопот, однако, если травма сопровождается потерей сознания, даже кратковременной, тошнотой, рвотой, то, скорее всего, произошло сотрясение головного мозга. При ушибах позвоночника может нарушиться кровоснабжение спинного мозга, при этом отмечается наряду с болезненностью снижение чувствительности в мышцах и конечностях. Первое, что необходимо сделать в случае ушиба, - это приложить холод, чтобы оказать сосудосуживающее действие и уменьшить кровоизлияние на месте ушиба. В зависимости от места и обширности ушиба можно приложить любой холодный предмет: монету, кусок ткани, сложенной в несколько слоев и смоченной в холодной воде, предварительно ее отжав. Такую примочку (компресс) необходимо менять по мере согревания. Можно приложить к месту ушиба пластиковый пакет, наполненной холодной водой или кусочками льда. В зимнее время к месту ушиба можно приложить снег или лед, завернув его в ткань или положив в пластиковый пакет. Нужно быть внимательным при ушибе грудной клетки и живота. Боль при глубоком дыхании в области грудной клетки может служить признаком трещины или перелома ребер, а боль в области живота может появиться при повреждении органов брюшной полости. При значительном ушибе конечностей с кровоподтеком, кроме прикладывания холода, необходимо создать им приподнятое положение и обеспечить покой. Создав удобное положение и приложив холод перед транспортировкой, необходимо убедиться, что у пострадавшего именно ушиб мягких тканей, без растяжения связок, вывиха и перелома, о которых речь пойдет дальше. Если повреждена рука, то ее подвешивают на косынке, как при вывихе или переломе. В случае повреждения ноги под нее подкладывают подушечку или валик из любой мягкой материи, сложенной одежды или куска свернутого поролона. При ушибах головы возникают повреждения мозга в виде: а) сотрясения мозга; б) ушиба мозга; в) сдавления мозга. Наиболее часто встречаются сотрясения головного мозга. Эта относительно легкая травма мозга сопровождается функциональными нарушениями мозговой ткани, полностью восстанавливающимися. При этом в мозгу возникают мелкие кровоизлияния, и мозговая ткань отекает. Сотрясение мозга наблюдается у 60-70% пострадавших, но проявляется моментальной потерей сознания, которая может быть кратковременной (несколько секунд или минут) или более длительной - от нескольких часов до нескольких дней. При потере сознания пострадавшему в первую очередь угрожает остановка дыхания при западении языка. У пострадавшего, лежащего на спине без сознания, язык западает и закрывает вход в дыхательные пути. Кроме этого возникает рвота. Рвотные массы могут попасть в дыхательные пути, что также может привести к остановке дыхания. Отсюда первая помощь такому пострадавшему: уложить его на бок или на спину, повернув голову на бок, проверить полость рта - не запал ли язык. На голову кладут холодный компресс. В случае поверхностного хриплого дыхания необходимо произвести искусственное дыхание, при ослаблении пульса - непрямой массаж сердца. Каждого пострадавшего с сотрясением мозга следует быстро, но со всеми мерами предосторожности, транспортировать в лечебное учреждение, обязательно с сопровождающим лицом. Если сознание восстановилось, то пострадавший жалуется на головную боль, головокружение, тошноту, слабость, шум в ушах. Транспортировка и в этом случае проводится на носилках с сопровождающим лицом. Ушиб головного мозга - это повреждение вещества мозга в точке приложения удара или на противоположной стороне. При ушибе мозга в его веществе появляются участки кровоизлияния с последующим развитием очагов размягчения и отмирания участков мозга. Об ушибах мозга говорят тогда, когда бессознательное состояние пострадавшего длится несколько часов. В отличие от сотрясения мозга, при его ушибе возникают как общие симптомы поражения (головная боль, головокружение, тошнота, шум в ушах, сердцебиение), так и очаговые, характерные для поражения определенного участка мозга, которые могут проявиться в виде нарушения памяти, отсутствия ориентировки в окружающей обстановке, замедленного мышления, расстройства функций жизненно важных органов, некоторых психических расстройствах; появления параличей (парезов). Нарушение сознания при ушибе головного мозга может выражаться в нескольких проявлениях: а) оглушение - характеризуется расстройством ориентировки на месте, во времени и в ситуации. У пострадавшего нарушается мышление. Он не может вспомнить, что с ним произошло, не может сосредоточить внимание на чем-либо; б) сопор - глубокое угнетение сознания. Пострадавший неподвижен, сознание отсутствует. В то же время резкое воздействие (громкий шум, яркий свет) может на некоторое время вывести пострадавшего из этого состояния, но вскоре он вновь впадает в такое же состояние; в) кома - бессознательное состояние с нарушением и расстройством функций жизненно важных органов, наступающее в результате глубокого торможения коры головного мозга. Нарушение сознания при ушибе головного мозга может сопровождаться рвотой, судорогами, нарушениями дыхания, редким пульсом, вялой реакцией зрачков на свет и расстройством функций тазовых органов (недержание мочи или ее задержка). В этот период может наступить смерть. Первая помощь, оказываемая на месте, должна быть очень бережной, щадящей, но в то же время быстрой. Находящегося без сознания пострадавшего необходимо уложить на ровном месте, при отсутствии дыхания немедленно начать искусственное дыхание, а при необходимости – непрямой массаж сердца. Основными действиями при оказании первой помощи пострадавшему является немедленное обеспечение бережной транспортировки его в лечебное учреждение. При транспортировке необходимо тщательно оберегать голову пострадавшего. Сопровождающий должен поддерживать ее руками или фиксировать голову с помощью шин или подручными средствами (скатанным одеялом, полотенцем или другими предметами). Сдавление головного мозга возникает при кровотечении из внутричерепных сосудов, вследствие давления отломков костей черепа при переломе или нарастающего отека мозга. Скопление крови в головном мозгу может быть в различных местах, чаще в месте удара. От расположения гематомы и продолжительности ее давления на вещество мозга зависит развитие необходимых процессов в клетках мозга и даже их отмирание. Ранними проявлениями гематомы являются заторможенность при сохранении сознания, головная боль в определенном месте. На стороне кровоизлияния зрачок расширен. При нарастании сдавливания пострадавший перестает реагировать на окружающих и впадает в бессознательное состояние. Симптомы сдавления мозга проявляются не сразу после травмы, а через некоторое время. Поэтому чем быстрее пострадавший будет доставлен в лечебное учреждение, тем больше шансов предотвратить тяжелые последствия травмы.
9.1.2. Первая помощь при растяжении связок и вывихах
Наиболее часто встречающиеся повреждения после ушибов - повреждения опорно-двигательного аппарата, к ним относятся растяжения связок и вывихи. Возникает растяжение связок у лиц, неловко ступивших, споткнувшихся обо что-то, спрыгнувших с небольшой высоты (ступеньки) или поскользнувшихся. Чаще всего поражается голеностопный сустав, реже коленный, локтевой и плечевой суставы. Растяжение связок возникает в связи с перерастяжением, часто при этом происходит разрыв отдельных волокон связки; как правило, это закрытое повреждение. При повреждении связки страдают расположенные рядом кровеносные сосуды, в результате чего имеет место кровоизлияние в окружающие ткани и скопление крови в полости сустава. В этом случае сустав увеличивается в размере (опухает), через кожу просвечивает синева излившейся крови, раненое место болезненно при ощупывании, но особенно при движении, однако пострадавший может передвигаться, несмотря на растяжение, но щадя поврежденную конечность. В случае полного отрыва или разрыва связки при осмотре и ощупывании можно обнаружить необычно большую подвижность в поврежденном суставе, особенно при повреждении коленного, бедренного, плечевого и локтевого суставов. В этом случае при попытке встать на ногу (при повреждении ноги) боль усиливается, нога подворачивается (неустойчива). При оказании помощи необходимо в первую очередь уменьшить боль, при этом поврежденный сустав следует зафиксировать. Если опухоль небольшая, достаточно забинтовать его - лучше всего эластичным бинтом, а при его отсутствии - любой тканью. При увеличении опухоли сустава надо положить холод (компресс или лед) на некоторое время, затем наложить тугую повязку. Транспортировка таких пострадавших производится как при вывихе сустава (см. ниже). Вывих - это полное, стойкое смещение суставных концов костей так, что они перестают соприкасаться, вызывая нарушение функции сустава. Различают врожденные, обусловленные нарушением формирования сустава (преимущественно тазобедренного) и приобретенные, или травматические вывихи. В этой главе будут рассмотрены только травматические вывихи. Наиболее часто встречаются травматические вывихи плеча и предплечья (в локтевом суставе), бедренной кости (вывих бедра), костей голени, надколенника, пальцев, ключицы, нижней челюсти. Обычно вывих возникает при падении на отведенную конечность. При этом сам пострадавший отмечает резкий «щелчок», сильную пронизывающую боль, с последующим ограничением или полным отсутствием движения в суставе и изменение формы сустава. Изредка травматический вывих сопровождается повреждением кожных покровов с образованием раны. В таких случаях образовавшаяся рана сообщается с полостью сустава (открытый вывих). В большинстве случаев вывих не является тяжелой травмой, представляющей угрозу для жизни пострадавшего. Но при вывихе в шейном отделе позвоночника может возникнуть угроза для жизни вследствие сдавления спинного мозга, с последующим параличом мышц конечностей, туловища, расстройством дыхания и сердечной деятельности. Вывих плеча чаще встречается при падении во время гололеда. Приэтом имеются характерные признаки, а именно: пострадавший испытывает сильную боль, рука согнута в локтевом суставе, несколько отведена назад. Пострадавший ее поддерживает здоровой рукой, а туловище наклонено в поврежденную сторону. Никогда не пытайтесь вправлять вывих, даже если вы обладаете определенными медицинскими навыками! При этом необходимо: 1. Уменьшить боль: дать выпить любой обезболивающий препарат (анальгин, немного алкоголя). 2. Зафиксировать поврежденную руку, согнутую в локтевом суставе, косынкой, привязав ее на шее (рис. 9.1.). 3. Как можно быстрее доставить пострадавшего в травматологический пункт.
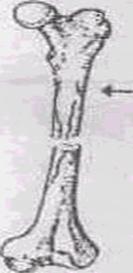
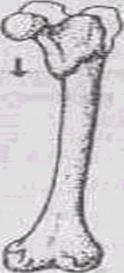
Рис. 9.1. Фиксация верхней конечности при помощи косынки Вывих локтевого сустава - происходит при падении на вытянутую руку, при этом пострадавший не испытывает сильной боли, конечность в области локтя изменена: на месте сустава западения рука согнута под тупым углом, движения невозможны. Часто во время вывиха повреждаются кровеносные сосуды и нервы. Тогда наблюдается посинение руки, отек, чувство онемения кисти. Первая помощь пострадавшему: 1. Оставить руку в том же положении и зафиксировать ее любым подручным материалом - большой салфеткой, полотенцем, частью одежды. 2. При наличии отека кисти создать возвышенное положение, а к месту отека приложить холод (грелку со льдом или пластиковую бутылку с холодной водой). 3. Как можно быстрее доставить пострадавшего в травматологический пункт или любое медицинское учреждение. Вывих бедра - редкое повреждение, происходит при ударах, травмах, когда удар приходиться на согнутую в колене ногу, или при падении с высоты. Основные признаки при повреждении сустава - это резкая боль и изменение длины и положения ноги, чаще нога становится короче, согнута в тазобедренном и коленном суставе. Если при этом осмотреть пострадавшего, то можно сзади прощупать выпирающее округлое плотное образование - это головка бедра (бедренной кости) (рис. 9.2.). Оказание первой помощи при вывихе бедра: 1) Уложить пострадавшего на спину, положив холод (как при ушибах) на поврежденный сустав. 2) По возможности зафиксировать сустав, подкладывая подушки, сделанные из одежды. 3) Дать любое обезболивающее (анальгин, немного алкоголя). Свежие вывихи вправлять значительно легче, а поэтому пострадавшего необходимо быстрее доставить в лечебное учреждение. Уже через 3-4 часа после травмы в области поврежденного сустава развивается отек тканей, накапливается кровь, что затрудняет вправление вывиха. При отсутствии другой возможности, больного, как и при переломах, травмах позвоночника, транспортируют на импровизированных носилках, сделанных из подручных средств.
Рис. 9.2. Вывих бедра с характерным изменением тазобедренного сустава. Деформация левого тазобедренного сустава
Пострадавший осторожно перекладывается на импровизированные носилки, а конечность вновь фиксируют. Вывих коленного сустава - чаще всего происходит вывих коленной чашечки и вывих голени. Вывих коленной чашечки - происходит при падении на колено и удара о твердую поверхность - лед, асфальт, пол в квартире. Вывих коленной чашечки сопровождается резкой болезненностью. При этом сама чашечка смещается кверху. Зачастую пострадавший самостоятельно может поставить чашечку на место. При этом он ощущает характерный «щелчок», а боль сразу уменьшается. Пострадавший может свободно продолжать двигаться. Этого делать нельзя! В случае несвоевременного или неправильного вправления коленной чашечки, колено быстро распухает, становится болезненным. Хотя пострадавший может сам передвигаться, ему требуется специализированная помощь. Главное в этом случае - первая само- и взаимопомощь: приложить к поврежденному колену холод, а затем через некоторое время, наложить тугую повязку из любого, имеющегося под рукой материала (бинт, полотенце или разорванная на полоски простыня). Пострадавший самостоятельно может добраться в медицинское учреждение. Вывих голени - относится к более тяжелым травмам, так как при этом происходит смещение костей и, соответсвенно наблюдается разрыв сосудов и нервов. Ощущение резкой боли в суставе, изменение его формы, невозможность движений в нем - вот характерные признаки вывиха голени. Конечностям необходимо создать покой с помощью шины и немедленно транспортировать пострадавшего в ближайшее медицинское учреждение. Вывих нижней челюсти - встречается редко и бывает односторонним и двусторонним. Односторонний вывих наблюдается при сильном ударе в челюсть, двусторонний возникает при чрезмерно широком открывании рта во время зевоты или рвоте. При этом пострадавший не может закрыть рот, не может жевать, его состояние сопровождается болью в височной области и постоянным слюнотечением. При этом челюсть выдвинута вперед и подбородок опущен. В таком состоянии пострадавшего необходимо немедленно доставить в лечебное учреждение, где только специалист проведет вправление челюсти. Угрозы для жизни вывих челюсти не представляет и специальных методов лечения не требует. Вывих пальцев относится к редким травмам. Чаще отмечается вывих 1 (первого) пальца в пястно-фаланговом суставе (рис. 9.3.), он возникает в результате падения с упором на разогнутый палец. Отмечается деформация за счет смещения пальца в тыльную сторону. Не меняя положения пальца, проводят фиксацию (можно подложить дощечку-шину) и доставляют пострадавшего в медицинское лечебное учреждение, где врач проводит вправление вывиха.
Рис. 9.3. Вывих 1 (первого) пальца кисти
9.2. Первая помощь при переломах костей
9.2.1. Общие понятия о костях и переломах
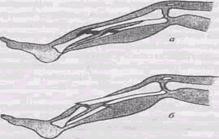
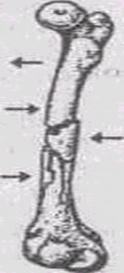
Кости являются опорным остовом организма человека, а совокупность всех костей составляет скелет. Кость - наиболее твердая ткань в организме человека, но, тем не менее, ее прочность имеет определенные пределы. Кость - сложное в биологическом и механическом отношении образование. Она состоит из костной ткани, костного мозга, суставных хрящей, кровеносных сосудов и нервов. Снаружи кость покрыта надкостницей - тонкой пленкой, благодаря которой происходит рост кости и способствующей ее восстановлению при повреждениях. Кости выполняют в организме механическую и биологическую функции. К механической относятся: функции опоры и движения тела, защита органов и систем от внешних повреждений. Так, головной мозг защищен довольно прочными костями черепа, спинной мозг - позвоночником, внутри которого он находится, сердце и легкие - грудной клеткой. Движения тела осуществляются с помощью органов движения, к ним относятся: кости, их соединения - суставы. Биологической функцией костей является их участие в обменных процессах. Известно, что кости содержат основную часть минеральных веществ всего организма (соли кальция, фосфора, магния и др.). Красный костный мозг служит основным источником клеток крови. В процессе жизнедеятельности человека кости подвергаются значительным изменениям. У плода кости полностью хрящевые, затем постепенно происходит их окостенение. У детей кости содержат больше органических веществ, чем у взрослых. Поэтому при повреждении кости срастаются гораздо быстрее. С возрастом прочность кости уменьшается. Большое значение для нормального функционирования кости имеют физические нагрузки, рациональное питание. При длительном обездвижении происходит снижение механической прочности костей. Недостаток в организме витаминов может привести к деформации костей, отставанию в росте. Дефицит солей кальция и фосфора в организме приводит к повышенной ломкости костей и их искривлению. Переломом называется полное или частичное нарушение целости кости под воздействием внешней силы. Различают переломы травматические и патологические. Патологические переломы развиваются вследствие нарушения структуры костной ткани, вызванное некоторыми заболеваниями, такими как туберкулез, опухоли, остеомиелит. Травматические переломы чаще всего возникают при ударе, толчке, падении или попадании в кость какого-либо брошенного предмета. Наиболее часто происходят переломы трубчатых костей - плечевой, локтевой, лучевой, бедренной, берцовых (малой и большой) и в типичных местах. Их мы рассмотрим в следующем порядке: а) костей верхних и нижних конечностей; б) костей черепа; в) переломы ребер; г) переломы костей таза. Различают переломы: а) открытые и закрытые (рис. 9.4.);
Рис. 9.4. Виды переломов: а) закрытый; б) открытый
Рис. 9.5. Основные виды переломов трубчатых костей: а) поперечный; б) вколоченный, или компрессионный; в) оскольчатый
б) полный и неполный; в) по форме различают: поперечные, косые, продольные, спиральные (винтообразные), оскольчатые (чаще при огнестрельных ранениях (рис. 9.5.), компрессионные (возникают от сжатия или сплющивания). Характерными общими симптомами для перелома любой кости являются: а) деформация и укорочение конечности; б) подвижность кости в месте повреждения; в) ощущение костного хруста при пальпации в месте перелома; г) боль в травмированном месте; д) нарушение функции конечности; е) припухлость тканей в области перелома. Кроме того, значительная часть переломов сопровождается нарушением общего состояния потерпевшего, так как при переломе может развиться острая кровопотеря и как следствие - шок. Теперь рассмотрим некоторые виды переломов и их особенности.
9.2.2. Первая помощь при переломах верхних и нижних конечностей
Различают переломы конечностей - закрытые, когда нет повреждения кожи и открытые - когда кожа повреждается либо обломком кости, либо предметом, вызвавшим перелом, при этом нередко в рану выступает обломок кости. В таких случаях наличие перелома не вызывает сомнений. Переломы также являются опасными для жизни пострадавшего вследствие часто развивающегося травматического шока, кровопотери и возможности инфицирования раны. Перелом плечевой кости - перелом кости, расположенной между локтем и ключицей. По основным признакам переломов, описанным выше, и согласно данным осмотра пострадавшего, обнаружив у него закрытый перелом данного участка кости, приступают к оказанию первой медицинской помощи: 1) Необходимо обеспечить неподвижность поврежденной руки, при этом уменьшается боль и устраняется возможность дальнейшего повреждения сломанной костью окружающих ее тканей - мышц, кровеносных сосудов, нервов. 2) Разрезать одежду или снять ее с поврежденной руки, но делать это надо крайне аккуратно: сначала снимают одежду со здоровой руки, а потом с поврежденной, все время поддерживая ее. 3) Осмотрев место перелома и убедившись, что он закрытый, приступают к наложению шины с целью иммобилизации. Под иммобилизацией понимают создание неподвижности поврежденной части тела. Слово «иммобилизация» - латинское и переводится как «неподвижный». Иммобилизация бывает двух видов: транспортная и лечебная. В 3 день рассматривается только транспортная. Основные принципы транспортной иммобилизации следующие: 1) Шина должна захватывать два сустава - выше и ниже перелома. 2) При иммобилизации необходимо придать конечности физиологическое положение, если это невозможно, то такое положение, которое менее всего травматично. 3) При открытых переломах вправление отломков не производят, а накладывают стерильную повязку. 4) Нельзя накладывать шину на тело, необходимо подложить одежду, вату, полотенце. 5) Во время перекладывания пострадавшего на носилки (или с носилок) поврежденную конечность необходимо держать дополнительно. 6) Правильно выполненная иммобилизация способствует быстрому выздоровлению и предотвращает осложнения. Шины применяются в любом случае создания неподвижности поврежденной части тела с целью обеспечения покоя. Они используются при вывихах, переломах, повреждениях нервов, ранениях крупных сосудов и обширных ожогах. Шины делятся на фиксирующие и сочетающие фиксацию с вытяжением. Из фиксирующих шин распространены фанерные, проволочные лестничные, дощатые и картонные. К шинам с вытяжением относят шину Дитерихса. Фанерные шины состоят из тонкой фанеры и применяются в случаях иммобилизации верхних и нижних конечностей. Проволочные шины, типа Крамера, изготавливают из стальной проволоки и имеют форму лестницы. Благодаря возможности придать шине любую форму, ее легкости и прочности лестничная шина очень распространена. Сетчатая шина изготавливается из легкой тонкой проволоки, она также хорошо моделируется, но недостаточно прочная, поэтому ее применение ограничено. Шина Дитерихса изобретена советским хирургом М. М. Дитерихсом и применяется при переломах бедра и травмах тазобедренного сустава. Изначально эта шина изготавливалась из дерева, в последнее время ее изготавливают из легкого нержавеющего металла. Все эти шины относятся к стандартным модификациям. В момент происшествия не всегда имеются под рукой медицинские шины для транспортной иммобилизации, а потому чаще всего приходится пользоваться подручными материалами или импровизированными шинами. Для этих целей обычно используют палки, дощечки и доски, куски фанеры, картона, отлично подойдут зонтики, лыжи, трости, костыли и даже плотно сплетенная одежда, одеяла и прочее. Также можно прибинтовать или привязать поврежденную верхнюю конечность к туловищу, а нижнюю - к здоровой ноге. Как же правильно наложить импровизированную шину? На руку, покрытую одеждой, накладывается импровизированная шина с таким расчетом, чтобы она захватывала два рядом лежащих сустава (выше и ниже перелома). Одна шина помещается с внутренней стороны руки так, чтобы верхний конец доходил до подмышки, а вторую шину накладывают с наружной стороны руки, при этом верхний ее конец должен выступать над плечевым суставом. После этого шины привязывают, между туловищем и рукой необходимо положить свернутую в виде подушечки одежду. Руку в таком случае подвешивают на косынке. Если нет материала для шины, согнутую в локте руку прибинтовывают к туловищу. В случае обнаружения открытого перелома необходимо рану перевязать. Ни в коем случае не вправлять обломки торчащих костей в рану! Наложив повязку из марли, бинта или платка, ее прикрывают сверху одеждой. Чтобы шина не давила, необходимо поверх повязки положить что-нибудь мягкое (часть одежды, платок), а далее, накладывается шина так же, как описано выше. Перелом локтевой кости - расположен между локтем и кистью, он наблюдается чаще всего в области локтевого отростка. Этот перелом всегда сопровождается быстро развивающейся гематомой в области локтевого сустава. Так как локтевой сустав хорошо снабжен кровеносной системой, при переломе происходит разрыв сосудов, с развитием травматического отека прилежащих к месту травмы тканей. При оказании первой помощи необходимо: 1) На область отека положить холод. 2) Затем произвести шинирование локтевого сустава. Одну шину наложить на внутреннюю сторону предплечья (со стороны ладони), рука при этом согнута в локте. Другую шину накладывают на наружную часть, при этом она должна выступать за локоть, а другой ее конец должен доходить до пальцев. Шину укрепляют в 2-3 местах, не затягивая пальцы. Предплечье подвешивают на косынке ладонью к телу. В случае открытого перелома и наличия кровотечения из раны необходимо наложить давящую повязку (из бинта, марли, платка) на кровоточащее место, забинтовать имеющимся под рукой материалом и далее, обычным методом наложить шину. Если шина из подручного материала, перед использованием необходимо тщательно осмотреть ее, ликвидировать, по возможности, заостренные участки, грязь, обернуть любым материалом и только после этого можно накладывать ее на место перелома. Перелом голени - чаще всего повреждается большая берцовая кость, реже - обе берцовые кости. Эти травмы наблюдаются при прямом ударе голени. При переломе без смещения костей пострадавший может на нее наступать и даже самостоятельно передвигаться. Однако чаще происходит смещение костей голени и повреждение связок коленного сустава, а также коленных сосудов и нервов. Быстро нарастает отек ноги и сустава, резкая боль, нарушение функции опороспособности. При осмотре ноги сбоку заметна деформация и укорочение конечности. Первая помощь должна быть направлена на уменьшение болевого синдрома, создание покоя поврежденной конечности. В данном случае в связи с быстро нарастающим отеком необходимо: срочно уложить пострадавшего; поместить холод на область отека; приступить к иммобилизации костных обломков. Переломы бедра - различают также открытые и закрытые. При переломе бедра имеются определенные места, где чаще всего они происходят; это область шейки бедра, головка бедренной кости и оба вертела бедренной кости. Чаще всего они наблюдаются у лиц пожилого и старческого возраста. Основные симптомы - это боль, укорочение конечности, неестественное положение ноги, патологическая подвижность, припухлость в области перелома. При оказании первой помощи пострадавшему с переломом бедра необходимы как минимум два человека. Как и при любых переломах, следует наложить шину, однако шина должна быть достаточной длины. Наружная шина накладывается от подмышечной впадины на всю длину конечности, она должна несколько выступать от стопы. Вторая шина накладывается с внутренней стороны конечности до паховой области. Из подручных средств для фиксирования нижней конечности хорошо использовать доски соответствующей длины; удобно с наружной стороны применение костыля или лыж, а с внутренней стороны - трости, зонта. Если имеется только одна из двух шин, можно поврежденное бедро прибинтовывать к здоровому, а с наружной стороны использовать имеющуюся шину. Транспортировка пострадавшего с переломом нижней конечности. Транспортировать следует на носилках, лежа на спине, с несколько приподнятым ножным концом. Транспортировка и особенно перекладывание пострадавшего, должны быть щадящими, так как при малейшем смещении отломков возникает сильнейшая боль. Кроме того, может произойти смещение отломком костей и повреждение мягких тканей, что приведет к новым тяжелым осложнениям. 9.2.3. Первая помощь при переломах ребер
Переломы ребер возникают при сильных прямых ударах в грудь, сдавлении грудной клетки, падении с высоты, в исключительных случаях - при кашле и чихании. Переломы ребер бывают неосложненными и осложненными. При неосложненных переломах ребер резко выражена боль при движениях, на вдохе и выдохе, а также при кашле и чихании. Поврежденная половина грудной клетки отстает при дыхании, так как пострадавший щадит ее. Первая помощь при таких состояниях должна быть направлена на создание покоя путем придания удобного положения. Иммобилизация грудной клетки при этом не нужна. Для уменьшения боли достаточно пострадавшему прижать рукой травмированное место в момент кашля или чихания. Первая помощь пострадавшему с множественными переломами ребер заключается в наложении тугой повязки на грудную клетку, при отсутствии бинта используют полотенце, простыню или куски ткани. Наиболее безболезненна транспортировка пострадавшего в положении сидя; в тяжелом состоянии, если пострадавший не может сидеть, его транспортируют на носилках в положении полусидя. Осложненные переломы ребер возможны при более тяжелых травмах (автомобильные аварии, сильное сдавление грудной клетки между двумя поверхностями с большой площадью, и др.). При этом отломки ребер смещены внутрь грудной клетки, повреждая кровеносные сосуды, плевру и ткань легкого. Пострадавший при такой травме старается сесть, уменьшая при этом экскурсию (движение) грудной клетки. Кроме сильной боли у него отмечается ощущение нехватки воздуха. Пострадавший бледнеет на глазах, слизистые оболочки синюшные, дыхание становится поверхностным. Число дыханий увеличивается до 28-30 в минуту, а пульс учащается до 100-110 ударов в минуту. У пострадавшего отмечается кровохарканье - примесь крови в мокроте (от прожилок до кровяного сгустка). При осторожном ощупывании грудной клетки под пальцами ощущается характерный «хруст снега» в месте повреждения. Это развилась подкожная эмфизема, что свидетельствует о наличии у пострадавшего пневмоторакса. Пневматоракс – это состояние, когда воздух скапливается в плевральной полости между внутренним и наружным листками плевры, что приводит к спадению (сжиманию) легкого. При травматическом пневмотораксе воздух в плевральную полость проникает из поврежденной отломками ребер ткани легкого или снаружи через отверстие в грудной клетке. Сердце смещается в здоровую сторону, резко уменьшается дыхательное движение. Пневмотораксы бывают: закрытые; открытые; клапанные. При закрытом пневмотораксе отсутствует сообщение между плевральной полостью и атмосферой. При этом одновременно в плевральной полости скапливаются воздух и кровь. Источником кровотечения являются ранения обломками ребер межреберных сосудов и сосудов ткани легкого. У пострадавшего появляются головокружение, слабость, «мушки» или «сеточки» перед глазами; положение вынужденное - полусидячее с ограничениями дыхательных движении. Кожные покровы бледные, холодный пот; губы синюшные, число дыханий 24-30 в одну минуту, пульс до 120 ударов в минуту. Крайне опасны для жизни так называемые оскольчатые переломы ребер, чаще всего они возникают при тяжелых автомобильных авариях, когда большой силы удар о руль автомобиля приходится на грудную клетку. При такой травме происходит двойной перелом каждого ребра. Тяжесть состояния пострадавшего обусловливается тем, что при дыхании - в момент вдоха - участки сломанных ребер смещаются внутрь, травмируя при этом жизненно важные органы, плевру, и препятствуют расправлению легких. Травмированный страдает от резкой боли, он бледен, нарастает синюшность видимых слизистых оболочек, выраженная одышка (число дыханий до 26 в одну минуту), вдох длится дольше выдоха, набухание шейных вен, лицо синеет; наблюдается интенсивное кровохарканье; быстро нарастает подкожная эмфизема. Если в первые минуты травмы подкожная эмфизема локализована зоной повреждения, то через 30 минут она распространяется на шею, лицо, затем область живота, мошонку и бедро. Грозный признак, когда эмфизема распространяется в средостение, так как в результате сдавливания сердца может произойти его остановка. Осматривая пострадавшего, необходимо освободить верхнюю часть туловища от одежды, тогда ясно видна припухлость грудной клетки за счет скопления воздуха в подкожной клетчатке и межмышечных промежутках. Необходима срочная госпитализация пострадавшего в лечебное учреждение, транспортировка осуществляется сидя. Открытый пневмоторакс характеризуется постоянным сообщением плевральной полости с атмосферным воздухом. При открытом пневмотораксе в момент вдоха поврежденное легкое спадается, и отработанный воздух перекачивается в здоровое легкое. Во время выдоха часть воздуха из легкого (неповрежденного) попадает в травмированное, при этом происходят колебательные движения средостения, что приводит к тяжелому осложнению – кардиопульмональному шоку (кардио – сердце, пульмонум – легкое). У пострадавшего развивается выраженная дыхательная недостаточность, число дыханий более 26 в минуту, дыхание поверхностное, наблюдается кровохарканье. Пульс до 140 ударов в минуту, слабый, кожные покровы пострадавшего вначале бледные, но быстро приобретают синюшный цвет. Первая помощь направлена на герметическое закрытие раны: вначале ладонью, затем с помощью перевязочного пакета. Транспортировать пострадавшего в положении полусидя. Следует помнить, что ввиду отсутствия возможности бороться с нарастающим закрытым и открытым пневмотораксом на месте происшествия, главным мероприятием в оказании первой помощи является скорейшая доставка пострадавшего в лечебное учреждение. Клапанный пневмоторакс - самое тяжелое повреждение грудной клетки. При клапанном пневмотораксе происходит прогрессирующее накопление воздуха в плевральной полости вследствие образования клапана из раненой ткани легкого, которая закрывает травмированный бронх при выдохе. Поступающий в плевральную полость атмосферный воздух с каждым вдохом повышает внутриплевральное давление, все больше поджимая ткань легкого, смещает средостение в здоровую сторону. При этом резко нарушается деятельность сердца, снижается насыщение крови кислородом. Состояние таких пострадавших очень тяжелое: резкая одышка (дыхание более 26 в минуту), вдох резко замедлен, развивается удушье; пострадавший боится следующего вдоха. С каждым вдохом состояние раненого резко ухудшается - набухают вены шеи, быстро нарастает подкожная эмфизема всего тела. Пульс - до 140 в минуту. На расстоянии прослушивается звук вхождения воздуха при вдохе. Первая помощь - наложение герметической давящей повязки (окклюзионной), и срочная транспортировка пострадавшего на носилках с приподнятой головой.
9.2.4. Первая помощь при переломах костей черепа
Возникают при прямом ударе по голове тяжелым предметом, сдавлении, падении с высоты (часто в состоянии алкогольного опьянения), автомобильных авариях. Все черепно-мозговые травмы делятся на две большие группы: 1) Закрытые травмы головного мозга: когда повреждения нанесены через мягкие ткани и кости черепа без нарушения целостности костей черепа. 2) Открытые черепно-мозговые травмы: когда имеются нарушения целостности костей. В свою очередь открытые черепно-мозговые травмы делятся на: непроникающие - при которых не нарушается целостность твердой мозговой оболочки, находящейся под костями черепа; проникающие - когда повреждается твердая мозговая оболочка и создаются условия для проникновения инфекции в головной мозг. В результате травмы черепа различают переломы свода черепа и основания черепа. При закрытом переломе свода черепа (это наружная его часть); если нет повреждений кожи, трудно определить наличие перелома. В любом случае первая помощь оказывается, как при переломе костей черепа. Необходимо пострадавшего уложить на носилки ровно, на голову - обязательно (!) холод и быстро транспортировать его в больницу. Перелом основания черепа – это очень тяжелое повреждение центральной части черепа, возникает чаще всего при падении с высоты на голову или ноги. Как правило, сочетается с ушибом мозга. При переломе основания черепа ушибы мягких тканей не наблюдаются. Характерными признаками перелома основания черепа является кровотечение из носа и ушей. Один из ранних симптомов перелома основания черепа - асимметрия лица в случае сдавления лицевого нерва, значительно учащенный пульс, так как происходит повышение внутричерепного давления. Все остальные признаки данного перелома развиваются через 18-24 часа после травмы. Первая помощь такая же, как и при ушибе головного мозга. При наличии кровотечения необходимо принять меры по его остановке: прикладывать холод на область переносицы и затылок; тампонада носовых ходов ватными или марлевыми тампонами. Транспортировать на носилках с опущенным головным концом. При открытых переломах черепа необходимо уделить внимание защите раны от инфицирования; одновременно провести обработку раны и наложить на нее асептическую повязку. Если рана и перелом костей находятся в затылочной части, то транспортировать пострадавшего необходимо лежа на боку в фиксированном положении.
9.2.5. Первая помощь при переломах позвоночника
Данное повреждение возникает при падении с высоты, прямом и сильном ударе в спину (столкновение автомобилей), при заваливании тяжелыми предметами. Перелом шейных позвонков чаще всего происходит при ударе головой о дно реки, моря при нырянии. Перелом позвоночника - чрезвычайно тяжелая травма, и ее характерными симптомами являются: боль, скованность тела, деформация позвоночника - выстояние остистых отростков поврежденных позвонков, припухлость и кровоизлияние в травмированном отделе позвоночника. При переломе позвоночника возможна травма спинного мозга в виде разрыва или сдавления. Перелом шейных позвонков - возникает при резком сгибании или переразгибании шеи, при падении на голову, у ныряльщиков, при автомобильных авариях, особенно если сидение автомобиля не оборудовано подголовниками. Характерными признаками перелома шейных позвонков является резкая боль в шее. Пострадавший придерживает голову руками. Движения головы в сторону невозможны, пострадавший поворачивается всем туловищем. Если прощупать область шеи сзади, то можно определить место перелома - остистый отросток поврежденного позвонка значительно выстоит, а при надавливании на него возникает резкая боль. При переломах позвонков может быть поврежден спинной мозг. При частичном его повреждении у пострадавшего наступают онемение, покалывание и мышечная слабость в одной или обеих руках. При полном разрыве спинного мозга наступают паралич верхних и нижних конечностей, полное отсутствие чувствительности и рефлексов, задержка мочи. Первая помощь: пострадавшего осторожно перекладывают на носилки на спину, под голову - плотный валик из одежды, одеяла или другого имеющегося под руками материала, и в сопровождении транспортируют в лечебное учреждение. В случае, если перелом шейных позвонков произошел у ныряльщика, одновременно проводятся мероприятия по очистке полости рта от тины, ила, делают искусственное дыхание и также укладывают на носилки. Если пострадавший находится в бессознательном состоянии, то транспортировать его необходимо на носилках, лежа на животе с подложенными под плечи и голову валиками. Перелом грудных и поясничных позвонков - наблюдается чаще всего при падении на спину, реже - при прямом ударе (наезд автомобиля, поезда, при падении с высоты, при резком сгибании туловища). При травме появляется боль в области сломанного позвонка, особенно при надавливании на остистый отросток и давлении на голову, выстоянии сломанного позвонка. У худых пострадавших можно видеть напряжение мышц спины и поясницы, так называемый «симптом вожжей». При переломах грудных позвонков может наблюдаться кратковременная задержка дыхания. Если травмированный находится в бессознательном состоянии, его укладывают на щит или носилки на живот, подкладывают под верхний отдел грудной клетки и лоб валики, с целью избежать удушения запавшим языком или рвотными массами. Перекладывание и погрузка лиц с травмами и переломами позвоночника должны производиться особенно осторожно. Основная задача состоит в предотвращении дополнительной травмы при переносе и транспортировке пострадавшего. Туловище, шея, голова при перекладывании пострадавшего на щит или носилки должны находиться в одной плоскости, для этого необходимо не менее 3-х человек: один поддерживает шею и голову, второй - туловище, третий — ноги. Пострадавшего нельзя поднимать за плечи и за ноги, так как в результате сгибания позвоночника может произойти сдавление спинного мозга. Транспортируют таких пострадавших в травматологическое отделение. При открытых повреждениях позвоночника на рану накладывается повязка, желательно стерильная. При кровотечении рану обрабатывают и тампонируют или накладывают давящую повязку
9.2.6. Первая помощь при переломах костей таза
Наблюдаются при сдавлении таза, падении с большой высоты, при прямом ударе в область таза. Перелом костей таза считается одной из наиболее тяжелых травм, так как часто сопровождается повреждением внутренних органов и тяжелым шоком. Клинические проявления переломов костей таза зависят от места повреждения. Так, при переломах крыльев подвздошной кости, которые могут быть при прямом ударе в область таза, на первое место выступают боль, припухлость, мышечное напряжение брюшной стенки. Боль усиливается при малейшем движении ноги. При переломе крестца (прямая травма) помимо боли, припухлости в месте травмы наблюдаются кровоподтек, деформация; боли, отдающие в пояс и ягодицы в связи с повреждением проходящих через них нервных корешков. Перелом копчика чаще наблюдается у лиц пожилого возраста при падении на ягодицы. Характерна боль в области повреждения, которая усиливается при попытке сесть и при акте дефекации. В результате прямого удара спереди или при сильном сдавлении таза происходят переломы лобковой и седалищной костей. В этом случае появляется боль в месте удара, усиливающаяся при ощупывают костей и при попытке пострадавшего пошевелить ногой; характерен «симптом прилипшей. пятки», когда пострадавший из-за резкой болезненности не может оторвать от постели (земли) выпрямленную ногу. При всех переломах костей таза возникают нарушения в органах, расположенных в нем, главные из них это: а) забрюшинные кровоизлияния - возникают вследствие разрыва кровеносных сосудов поясничной области, сосудов почек. Кровоизлияния - от небольших гематом до обширных, распространяющихся вниз и вперед до промежности. Главным являются болевой симптом и выбухание поясничной области, а также вздутие и напряжение брюшной стенки. Быстро нарастающий отек мягких тканей промежности может доходить до бедер. В большинстве случаев тяжелые переломы таза сопровождаются травматическим шоком и большой кровопотерей, что угрожает жизни пострадавшего. Его необходимо срочно доставить в больницу. О методах транспортировки таких пострадавших будет сказано ниже; б) разрыв почки - наблюдается при прямом ударе в поясницу или при переломах нижних ребер. Повреждение почки может быть от небольшой трещины до полного разрыва; возможны отрывы сосудов почки, лоханки или мочеточника. Характерные жалобы - сильная боль в области травмированной почки и гематурия (выделение крови с мочой); в) разрыв мочевого пузыря сопровождается болями в области лобка и паховой области, отсутствием мочеиспускания, так как моча затекает за брюшинное пространство и в пространство между петлями кишок. В этом случае появляются напряжение мышц живота и резкая болезненность; г) разрыв мочеиспускательного канала наблюдается преимущественно у мужчин, у женщин крайне редко. Основные симптомы - резкая боль в промежности при попытке мочеиспускания, частичная или полная задержка мочи, припухлость в области промежности. При полном разрыве - полная задержка мочи. Первая помощь при переломах костей таза: необходимо придать пострадавшему такое положение, при котором не усиливается боль и менее всего возможно травмирование внутренних органов отломками поврежденных костей. Лучше всего уложить пострадавшего на ровную твердую поверхность (фанеру, щит),ноги согнуть в коленях, бедра развести в стороны (так называемое «положение лягушки»), под колени подложить тугой валик из подушки, одеяла, одежды и в таком положении транспортировать в больницу. Для предупреждения соскальзывания валиков их фиксируют полотенцем или простыней.
Дата добавления: 2015-02-06 | Просмотры: 1512 | Нарушение авторских прав |