|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
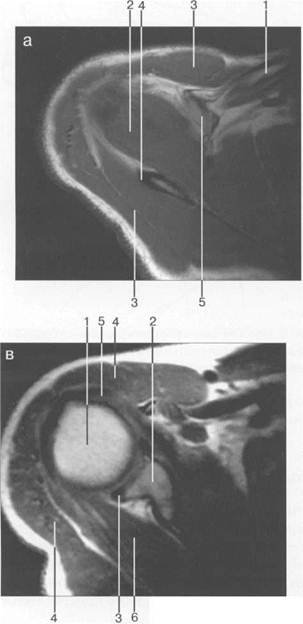
Глава 19. Рис. 19.20. MPT плечевого сустава в аксиальной плоскости
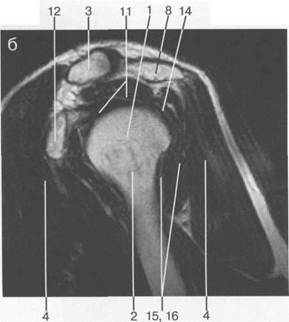
Рис. 19.20. MPT плечевого сустава в аксиальной плоскости. а: 1 — ключица; 2 — m. supraspinatus (надостная мышца); 3 — m. deltoideus (дельтовидная мышца); 4 — m. infraspinatus (подостная мышца); 5 — processus coracoideus лопатки, б: 1 — головка плечевой кости; 2 — суставная впадина; 3 — суставная губа; 4 — дельтовидная мышца (m. deltoideus); 5 — сухожилие двуглавой мышцы (сухожилие т. biceps); 6 — т. согасо-brachialis; 7 — т. subscapularis. в: 1 — головка плечевой кости; 2 — суставная впадина; 3 — край суставной губы; 4 — m. deltoideus; 5 — сухожилие двуглавой мышцы (сухожилие т. biceps); 6 — т. infraspinatus. к малому бугорку. Для визуализации надостной мышцы используются косая корональная и сагиттальная плоскости. В аксиальной плоскости передние и задние отделы суставной губы выглядят структурами с низкой интенсивностью сигнала (рис. 19.20). Они покрывают, как шапочки, поверхностный слой суставной впадины, имеющий высокую интенсивность сигнала, так как он представлен гиалиновым хрящом. Суставная губа может иметь ряд вариантов строения и в норме примерно в 8% случаев может не дифференцироваться. На форму переднего отдела суставной губы влияют ее морфологические особенности. Спереди и сзади суставная губа имеет преимущественно треугольную форму, однако встречаются и другие варианты: так, в 10% в верхнепередней части суставная губа может быть разделена ямкой костной части суставной впадины или может полностью отсутствовать — частичная аплазия суставной губы. При артроскопии или при МРТ любой такой вариант нормы может быть принят за повреждение. Зоны фокального или линейного повышения интенсивности сигнала в суставной губе иногда наблюдаются у пациентов, не предъявляющих жалоб и не имевших травм в анамнезе. Это объясняют либо физическими феноменами угла ориентации плоскости суставной губы к главному вектору магнитного поля, либо остаточной васкуляризацией суставной губы. Аналогичный эффект возможен при визуализации мениска коленного сустава. Такие случаи не должны расцениваться как повреждение. Капсула сустава обычно хорошо видна на аксиальных томограммах. Прикрепление переднего отдела капсулы к суставной губе достаточно разнообразно, и можно выделить три его типа. Суставной карман между лопаткой и передним отделом капсулы иногда принимают за повреждение капсулы. Более проксимальное прикрепление капсулы к шейке плечевой кости расценивается как фактор, предрасполагающий к передним подвывихам головки плечевой кости. Передний отдел капсулы укреплен тремя lig. glenohumerale. Они натянуты косо от переднего края суставной впадины до головки плечевой кости. Между связками существует два отверстия для сообщения верхней и нижней сумок плечевого сустава. Верхняя lig. glenohumerale небольшая, тонкая и не всегда визуализируется при МРТ. Средняя связка относительно широкая и обычно выглядит как свободная от сигналов изогнутая структура. Из-за косого по отношению к аксиальной плоскости расположения она часто видна фрагментарно. Подробно описан вариант сочетания утолщенной, хорошо дифференцируемой средней lig. glenohumerale с уменьшенным или отсутствующим передневерхним отделом суставной губы. Этот вариант известен как комплекс Буфорда. Нижняя lig. glenohumerale состоит из переднего и заднего пучков, которые формируют подмышечный карман плечевого сустава. Все три lig. glenohumerale представляют утолщение переднего отдела капсулы. Они обычно начинаются от передней части суставного края, включая суставную губу, и хорошо видны, когда капсула несколько смещена внутрисуставной жидкостью или при МР-артрографии. Сухожилие длинной головки двуглавой мышцы, так же как и его синовиальное влагалище, лучше визуализируется на аксиальных изображениях. Сухожилие проходит через плечевой сустав и через борозду сухожилия двуглавой мышцы, представляющую собой костную выемку на передней поверхности плечевой кости. В борозде сухожилие окружено сухожильным (синовиальным) влагалищем, сообщающимся с полостью сустава. Кпереди борозда покрыта поперечной связкой. Сухожилие визуализируется как округлая, свободная от сигналов структура, располагающаяся в межбугорковой борозде. Даже у здоровых людей оно может быть окружено небольшим количеством жидкости. МРТ плечевого сустава в косой корональной плоскости. Эта плоскость успешно используется для выявления места прикрепления надостной мышцы к большому бугорку. Фиброзная ткань сухожилий обычно видна как структура с низкой ИС во всех импульсных последовательностях. Патологические изменения обычно характеризуются повышением интенсивности сигнала. Вместе с тем этот феномен в 80% наблюдается в месте прикрепления сухожилия надостной мышцы у здоровых людей, при отсутствии данных о травматических или дегенеративных изменениях ротаторой манжетки; он особенно заметен на Т1-ВИ и изображениях, взвешенных по протонной плотности, при отсутствии повышения ИС на Т2-ВИ. Повышение сигнала может быть фокальным или линейным по конфигурации, располагаться в верхней, средней или нижней части сухожилия, внутри него. В ряде случаев описанная картина является ранним проявлением миксоидного (слизистого) перерождения, обусловленного обеднением кровоснабжения зоны (так называемая критическая зона). Эти изменения не яв-
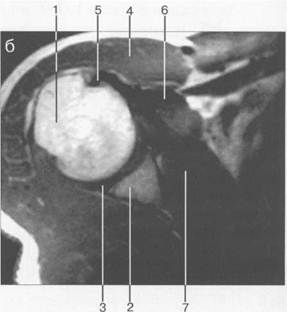
Рис. 19.21. MPT плечевого сустава в косой корональной плоскости. а: 1 — ключица; 2 — малый бугорок плечевой кости; 3 — m. deltoideus (дельтовидная мышца); 4 — сухожилие длинной головки m. biceps brachii; 5 — processus coracoideus лопатки; 6 — m. subscapularis; 7 — m. tra-pesius; 8 — lig. coracoclavicularae. 6: 1 — большой бугорок плечевой кости; 2 — головка плечевой кости; 3 — суставная впадина; 4 — m. deltoideus; 5 — суставная губа; 6 — m. trapesius; 7 — acromion (акромиальный отросток) лопатки; 8 — m. supra-spinatus; 9 — сухожилие т. supraspinatus. ляются возрастными стигмами. Их можно увидеть и у не предъявляющих жалоб людей молодого возраста. В других случаях они связаны с включением жировой или соединительной ткани между волокнами сухожилия и частичным объемным действием, оказываемым соседними мышечными волокнами. В настоящее время считают, что в большинстве случаев этот феномен обусловлен эффектом, связанным с ориентацией сухожилия к главному вектору магнитного поля. Известно, что неоднородные по структуре ткани (анизотропные ткани), такие как гиалиновый хрящ или коллагеновые волокна, изменяют свое время релаксации, если их продольные микроволокна расположены под определенным углом по отношению к магнитному полю. Этот угол был получен экспериментально, он составляет 55° и известен как «магический угол». Аналогичным образом объясняют патологические изменения сигнала, возникающие в других сухожилиях и хрящах, интактных с точки зрения патологоанатома. Другой важной структурой, оцениваемой на косых корональных срезах, является субакро-миально-субдельтовидная сумка. Сама сумка не видна, но она окружена внесуставной жировой клетчаткой, и в 70% случаев распознается при МРТ. Утолщение слоя этого жира вокруг субакромиально-субдельтовидной сумки прямо пропорционально связано с возрастом пациента и массой его тела, и обратно — с физической активностью и мышечной массой. Он визуализируется как полоска высокой ИС на Т1-ВИ. Смещение и исчезновение полоски жира и
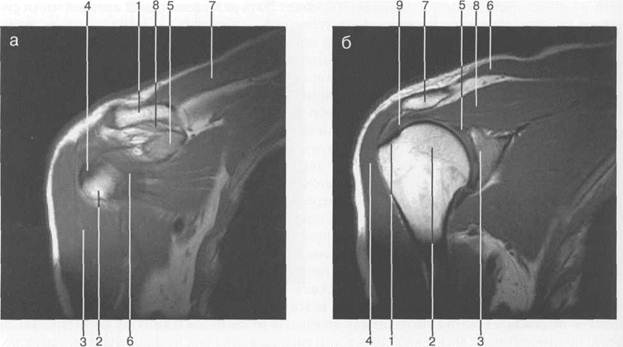
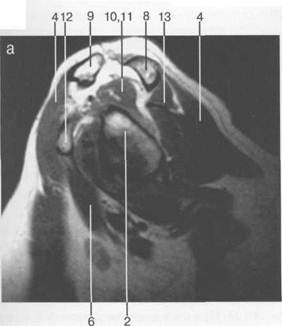
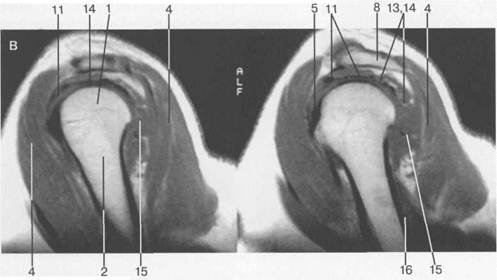
Рис. 19.22. МРТ плечевого сустава в косой сагиттальной плоскости. а — через суставную впадину: 2 — суставная впадина; 4 — дельтовидная мышца; 6 — m. coracobrachialis; 8 — acromion; 9 — ключица; 10, 11 — сухожилие и т. supraspinatus (надостная мышца и сухожилие); 12 — coracoid (клювовидный отросток лопатки); 13 — m. infraspinatus (подостная мышца). б: 1 — головка плечевой кости; 2 — метафиз плечевой кости; 3 — ключица; 4 — m. deltoideus (дельтовидная мышца); 8 — acromion лопатки; 11 — сухожилие m. supraspinatus; 12 — processus coracoideus; 14 — сухожилие т. infraspinatus; 15, 16 — тт. teres major et minor. в — через головку плечевой кости: 1 — головка плечевой кости; 4 — дельтовидная мышца; 5 — сухожилие m. biceps; 8 — acromion; 11 — сухожилие т. supraspinatus (надостной); 13,14 — сухожилие и m. infraspinatus; 15 — т. teres minor (малая круглая); 16 — т. teres major.
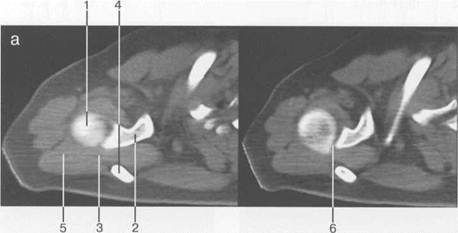
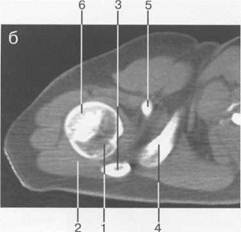
Рис. 19.23. КТ плечевого сустава. Аксиальная плоскость. а: 1 — головка плечевой кости; 2 — суставной отрос -токлопатки (верхний отдел); 3 — m. supraspinatus; 4 — часть ости лопатки; 5 — m. deltoideus; 6 — полость плечевого сустава. б: 1 — головка плечевого сустава; 2 — m. deltoideus; 3 — часть ости лопатки; 4 — центральные отделы cavum glenoidale; 5 — processus coracoideus лопатки; 6 — большой бугорок плечевой кости. скопления жидкости внутри сумки может служить диагностическим критерием различных заболеваний (рис. 19.21). Ключично-акромиальный сустав также лучше виден на косых корональных томограммах. МРТ плечевого сустава в косой сагиттальной плоскости. Эта плоскость используется для оценки состояния ротаторной манжетки. Характерное расположение четырех ротаторов вокруг суставного отростка и головки плечевой кости облегчает разграничение отдельных мышц и некоторых повреждений их сухожилий (рис. 19.22, 19.23) В этой же плоскости хорошо визуализируется клювовидно-акромиальная дуга, сформированная клювовидным отростком, клювовидно-акромиальной связкой и акромиальным отростком лопатки. Клювовидно-акромиальная связка в ряде случаев визуализируется в виде линейной структуры. Выделены различные типы прикрепления связки, что обусловлено вариабельностью формы и расположения акромиального отростка. Часто используется классификация по Bigliany, учитывающая форму нижней поверхности акромиального отростка: — тип 1 — плоская или прямая нижняя поверхность; — тип 2 — гладкая, изогнутая нижняя поверхность, близко прилежащая к поверхности головки плечевой кости в косой сагиттальной плоскости; — тип 3 — крючковидная передненижняя поверхность (рис. 19.22 а, б). Тип 3 встречается реже по сравнению с первыми двумя типами, и чаще всего связан с повреждениями ротаторной манжетки. Нормальный угол наклона акромиального отростка в этой плоскости варьирует между 10° и 40°. Дата добавления: 2015-02-02 | Просмотры: 1328 | Нарушение авторских прав |