|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология
|
ПОМОЩЬ ПРИ РВОТЕ
Цель: оказать помощь при рвоте.
Оснащение: таз, клеенчатый фартук, клеенка (или полотенце), малые салфетки для ухода за полостью рта, раствор для полоскания полости рта: 2% раствор натрия бикарбоната или 0,01 % раствор калия перманганата, электроотсос или грушевидный баллончик.
| ПОДГОТОВКА К ПРОЦЕДУРЕ
| | ПАЦИЕНТ В СОЗНАНИИ
| ПАЦИЕНТ ОСЛАБЛЕН ИЛИ БЕЗ СОЗНАНИЯ
| | 1. Усадить пациента, грудь прикрыть клеенкой. 2. Дать полотенце, поставить к ногам таз. 3. Сообщить врачу
| Повернуть пациента на бок, если невозможно изменить положение. Повернуть голову набок во избежание аспирации (попадания) рвотных масс в дыхательные пути Срочно вызвать врача. Убрать подушку Удалить зубные протезы (если они есть). Накрыть клеенкой шею и грудь пациента (или полотенцем) Подставить ко рту почкообраэный лоток
| | ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ
| | 1. Придерживать голову пациента во время акта рвоты, положив на его лоб свою ладонь. 2. Обеспечить полоскание полости рта водой после каждого акта рвоты. 3. Вытереть лицо пациента салфеткой.
| Отсосать электроотсосом или грушевидным баллончиком из полости рта, носа рвотные массы (при необходимости). Осуществить уход за полостью рта и носа после каждого акта рвоты.
| | ОКОНЧАНИЕ ПРОЦЕДУРЫ
| | Оставить рвотные массы до прихода врача.
|
| 
Рис. 1 Уход за пациэнтом при рвоте:
а - положение пациэнта сидя;
б - положение пациэнта лёжа
32.фракционное Цель: исследование секреторной функции желудка Оснащение: стерильно: лоток, сформированный для подкожной инъекции (для парентерального стимулятора желудочной секреции); тонкий желудочный зонд; шприц 20 мл (или вакуумный отсос); зажим; 9 маркированных баночек емкостью 0,2 л для порций желудочного сока; почкообразный лоток; парентеральный стимулятор желудочной секреции (пентагастрин); часы с зуммером, спецодежда, перчатки.
| ЭТАПЫ
| ПРИМЕЧАНИЕ
| | ПОДГОТОВКА К ПРОЦЕДУРЕ
| | 1.Установить с пациентом доверительные отношения, объяснить ход и цель процедуры, получить согласие. 2. Объяснить пациенту, что исследование проводится утром натощак. 3. Измерить длину вводимой части зонда в желудок (рост пациента - 100). 4. Усадить пациента на стул, снять зубные протезы (если они есть), слегка наклонить голову вперед. 5. Прикрыть шею и грудь пациента полотенцем, дать в руки лоток и салфетку.
| Убедиться,что нет противопоказаний: гипертонической болезни, декомпенсации сердечной деятельности, портальной гипертензии, наклонности к кровотечениям,аневризмы аорты, острого отравления, ожога слизистой оболочки пищевода и желудка и др. Вместо тонкого зонда лучше использовать вакуумный аспираторный отсос. Лоток - для сбора вытекающей слюны.
| | ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ
| | 1. Взять зонд в правую руку на расстоянии 10-15 см от слепого конца, смочить водой, левой рукой поддерживать свободный конец. 2. Предложить пациенту открыть рот, положить слепой конец зонда на корень языка; пациент в это время делает глотательные движения. 3. Продвигать активно зонд в желудок при каждом глотательном движении до нужной метки. 4. Предложить пациенту глубоко дышать через нос. 5. Присоединить к свободному концу зонда шприц, извлечь все содержимое желудка в банку (порция №0). 6. Извлекать желудочное содержимое через каждые 15 минут в течение 1 часа (порция 1, 2, 3, 4). 7. Наложить зажим на зонд на 15 минут. 8. Набрать в шприц стимулятор и ввести подкожно. 9. Через 15 минут извлечь в течение каждых 15 минут порции № 5,6, 7, 8.
| Свободный конец зонда не должен касаться окружающих предметов или одежды пациента. Следите, чтобы голова была наклонена слегка вперед (при наклоне головы вперед малый язычок открывает вход в пищевод). Продвижение зонда до желудка возможно только при участии пациента Прекратить процедуру и вызвать врача, если в содержимом желудка появились прожилки крови! Порция №0 - это порция с натощако-вой (базальной)секрецией. Дозу и вид стимулятора определяет врач. При появлении аллергической реакции на стимулятор сообщите врачу! Это порции со стимулированной секрецией желудочного содержимого.
| | ОКОНЧАНИЕ ПРОЦЕДУРЫ
| | 1.Извлечь зонд из желудка, дать пациенту прополоскать рот, обтереть кожу вокруг рта салфеткой. 2.Отправить в лабораторию 9 порций, сопроводить направлением с указанием стимулятора. 3.Обработать использованные изделия медицинского назначения, перчат-ки. сменить спецодежду.
| Согласно действующим приказам.
|
33.дуоденальное зондирование Цель: диагностическая, лечебная.
Оснащение: стерильный дуоденальный зонд с метками через каждые 10 см (9 меток), шприц 20 мл для однократного применения, зажим, почкообразный лоток, не менее 5—6 пробирок, полотенце, салфетка, резиновые перчатки, направление в лабораторию, грелка, мягкий валик или подушка, штатив для пробирок, низкая скамейка, один из стимуляторов для получения желчи из желчного пузыря: 25 — 50 мл 33% р-ра магния сульфата или 40% р-ра глюкозы (ксилит, сорбит) или растительное масло 40 мл; стакан с теплой водой для сохранения желчи в теплом виде, с целью определения в ней простейших.
| ЭТАПЫ
| ПРИМЕЧАНИЕ
| | ПОДГОТОВКА К ПРОЦЕДУРЕ
| | 1. Установить доверительные отношения, объяснить ход и цель процедуры, получить согласие. 2. Подготовить пациента за 3 дня до исследования: - исключать продукты, вызывающие метеоризм: - применять на ночь грелку на область правого подреберья. - выпивать на ночь ежедневно стакан очень сладкого чая. 3. Предложить пациенту легкий ужин накануне вечером, не позднее 19 часов. 4. Исследование проводится утром натощак.
| Назначается диета № 4 Если дуоденальное зондирование проводится с целью обнаружения лямблий или повторно, то грелка на ночь не применяется; Если нет сахарного диабета. Утром, в день исследования, нельзя есть, пить, принимать лекарственные средства, курить.
| | ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ
| | 1. Ввести зонд обычным способом. 2. Предложить пациенту заглатывать зонд до первой метки (примерно 45 см), на свободный конец зонда наложить зажим. 3. Уложить пациента на кушетку на правый бок без подушки, с согнутыми в коленях ногами. 4. Подложить под таз пациента валик или по- душку, а под правое подреберье - грелку, за- вернутую в полотенце. 5. Предложить пациенту заглатывать зонд до 7-8 метки. 6. Опустить конец зонда в пробирку, когда он продвинется до 9 метки, снять зажим, начнет выделяться золотисто-желтое прозрачное, вязкое содержимое щелочной реакции. 7. Наложить на конец зонда зажим, уложить пациента на спину. 8. Ввести теплый раствор 33% магния сульфата - 25-50 мл (раздражителя) через зонд, используя шприц как воронку. 9. Наложить зажим на свободный конец зонда на 10-20 минут 10. Предложить пациенту снова лечь на правый бок. 11. Опустить конец зонда в следующую пробирку, снять зажим - начнет поступать темная прозрачная, более вязкая желчь. 12. Переместить конец зонда в другую пробирку, как только появится прозрачная, свет пая, лимонно-жептая. менее вязкая желчь.
| Зонд продвигается в желудок. Пациент может сидеть или ходить. Можно удалить содержимое желудка шприцом, присоединенным к зонду. Продолжительность заглатывания зонда 40-60 мин. Зонд попадет в 12-персгную кишку. Это порция А. Можно собрать 2-3 пробирки порции А по 10-15 мл. В лаборатории исследуют истинную порцию А, без примеси желудочного сока. Пробирки помещаются в стакан с теплой водой. Доза определяется врачом. Это порция Б из желчною пузыря Собрать 10-15 мл. для исследования. Это порция С из желчных протоков печени Собрать 10-15 мл.
| | ОКОНЧАНИЕ ПРОЦЕДУРЫ
| | 1. Извлечь осторожно зонд обычным способом. 2. Провести дезинфекцию зонда и испопьзованных предметов. 3. Отправить порции в клиническую лабораторию.
| Согласно действующим приказам
|
36 дренажное положение. Цель: обеспечить отделение мокроты.
| ЭТАПЫ
| ПРИМЕЧАНИЕ
| | ПОДГОТОВКА К ПРОЦЕДУРЕ
| | 1. Объяснить пациенту смысл создания дренажного положения в постели.
| Для отделения мокроты самотеком.
| | 2. Получить согласие пациента.
|
| | 3. Приготовить плевательницу.
| Заполнить плевательницу на 1/3 - 1/4 дезраствором (5% р-р хлорамина), если нет необходимости для сбора мокроты на исследование.
| | ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ
| | 1. Поднять ножной конец кровати на 20 - 30 см выше уровня пола.
| Использовать устойчивые подставки.
| | 2. Наблюдать за состоянием пациента в постели.
| Убедиться, что увеличилось отхождение мокроты при появлении кашля.
| | 3. Повторить процедуру несколько раз с перерывом 10 - 15 минут.
|
| | ОКОНЧАНИЕ ПРОЦЕДУРЫ
| | 5. Придать кровати обычное положение.
| При появлении у пациента жалоб на неприятные ощущения, связанные с приподнятым положением тела.
| 
Дренажное положение:
а - положение Квинке (при патологии язычковых сегментов легочных зон):
б - на правом боку (при патологии боковых базальных сегментов нижних долей легочных зон);
в - на животе (при патологии заднебазальных сегментов легочных зон);
г - на спине (при патологии переднебазальных сегментов нижних долей легочных зон
37. сахар в моче глюкотест
Оснащение. Чистый сухой стакан, чистый горшок, «Глюкотест» в наборе.
1. Вымыть руки, надеть резиновые перчатки.
2. Собрать в чистый стакан или горшок свежую мочу ребенка.
3. Погрузить полоску из набора «Глюкотест» в мочу на 2-3 сек.
4. Положить эту полоску на пластинку, которая есть в наборе «Глюкотест».
5. Сравнить полученную окраску на полоске с цветной шкалой, которая есть в наборе. Если в моче есть глюкоза, то полоска меняет цвет.
6. По шкале ориентировочно установить уровень глюкозы. При наличии глюкозы в моче сообщить врачу.
7. Сделать отметку в медицинской документации.
38. введение гепарина
Сегодня вряд ли кому-то незнакомо название такого медицинского препарата как инсулин. Ведь диабет, при котором назначают этот препарат, является одним из наиболее распространенных заболеваний на нашей планете.
Итак, рассмотрим подробнее особенности техники подкожного введения инсулина больным диабетом.
Перед тем как ввести этот препарат нужно проверить его годность, тип, а также длительность его действия и дозировку. Нужно также уточнить, соответствует ли флакон выбранному вами шприцу. При маркировке на флаконе препарата «40 единиц в 1 мл», вам нужно будет использовать шприц, имеющий объем в 1 мл и градуированный на 40 единиц. При маркировке «100 единиц в 1 мл», нужен будет шприц объемом 1 мл, но, на этот раз, градуированный на 100 единиц.
Кстати, особенно удобными вспомогательными средствами введения инсулина являются специальные инсулиновые шприцы, инсулиновые ручки, а также насосы. Кроме того, ученные постоянно разрабатывают все новые средства и технологии по введению данного гормона в организм человека.
Правила и особенности техники введения инсулина
1. Перед тем, как приступить к подкожному введению инсулина, больному нужно заранее подготовить все необходимые для этой процедуры средства.
2. Далее тщательно вымыть руки и протереть их спиртом. Взять флакон с лекарством и убедиться, что это именно тот препарат, который необходим. Смочить спиртом ватный или марлевый тампон, подготовить инсулиновый шприц.
3. Осторожно прокатать между пальцами флакон с препаратом, но не встряхивать.
4. Протереть резиновый колпачок флакона пропитанной спиртом ваткой.
Допустим, что согласно методике введения инсулина, нам необходимо набрать в шприц 8ед.
5. Набираем в шприц воздух до отметки 8 единиц. Это делается для облегчения поступления жидкости в шприц.
6. С помощью иглы протыкаем резиновый колпачок и выпускаем воздух из шприца внутрь флакона.
7. Флакон переворачиваем дном вверх, и препарат начинает медленно набираться в шприц (на 2-3 больше необходимого количества единиц, т.е. 11-12ед).
8. Нажимаем на поршень до нужной отметки в 8 единиц и освобождаем шприц от лишнего воздуха.
 Мы бы посоветовали иметь две иглы. Одну для набора лекарства (толстую иглу), а другую – тонкую - для укола. Естественно, что смена одной иглы на другую должна происходить при строгом соблюдении правил безопасности, например, при помощи пинцета или других похожих средств. Мы бы посоветовали иметь две иглы. Одну для набора лекарства (толстую иглу), а другую – тонкую - для укола. Естественно, что смена одной иглы на другую должна происходить при строгом соблюдении правил безопасности, например, при помощи пинцета или других похожих средств.
Инсулин нужно вводить больному в подкожную ткань (между жировым слоем и мышцами). Это объясняется особенностями всасывания препарата.
Наиболее удобными зонами на теле человека для данного укола являются плечи, от начала руки до локтя, причем боковая и задняя поверхность, бедра, от колена до паха (передняя и боковая часть), область вокруг пупка. Если заметили, это все те участки тела, в подкожной клетчатке которых имеется жировая ткань.
9. Выбрав согласно технологии, правильный участок тела, подходящий для укола, приступаем к инъекции.
Еще раз напоминаем, что это могут быть ягодицы, бедра, от колена до паховой области, область вокруг пупка, а также плечевой пояс от локтя до начала руки и область между двумя лопатками по обеим сторонам позвоночника. Кстати, эта зона, в последнее время, считается малоэффективной.
10. Согласно методике, протираем участок кожи ватным тампоном, смоченным в спирте (не обязательно). Даем спирту высохнуть.
11. Большим и указательным пальцами левой руки слегка сжимаем и оттягиваем кожу.
12. Быстрым движением вводим иглу в кожную складку под углом 45 градусов.
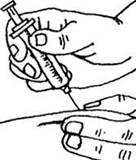 Главное в технологии введения инсулина это то, что препарат должен попасть в подкожную клетчатку. В обратном случае может появиться синяк и небольшое вздутие. К тому же, гормон из-за этого будет всасываться намного дольше. А этого нельзя допустить, особенно при сложных формах диабета. Кстати, попадание спирта в препарат также замедляет всасываемость инсулина. Поэтому, если ваши шприцы хранятся в спиртовом футляре, перед употреблением убедитесь, что спирт испарился, и только потом набирайте в шприц лекарство. Главное в технологии введения инсулина это то, что препарат должен попасть в подкожную клетчатку. В обратном случае может появиться синяк и небольшое вздутие. К тому же, гормон из-за этого будет всасываться намного дольше. А этого нельзя допустить, особенно при сложных формах диабета. Кстати, попадание спирта в препарат также замедляет всасываемость инсулина. Поэтому, если ваши шприцы хранятся в спиртовом футляре, перед употреблением убедитесь, что спирт испарился, и только потом набирайте в шприц лекарство.
Методика введения данного препарата предполагает разные способы введения инсулина для больных с разной комплекцией. Так, больным с нормальным весом тела правильно делать вертикальный укол, то же самое касается и тучных людей, а вот худым, с тонкой подкожной клетчаткой, препарат вводится под углом 45-60 градусов.
 Следующим шагом в алгоритме введения инсулина, естественно, является сам процесс ввода препарата. Следующим шагом в алгоритме введения инсулина, естественно, является сам процесс ввода препарата.
13. Нужно медленно надавить на поршень и ввести необходимое количество препарата в организм больного.
14. Согласно методике, сосчитать до 20 и только после этого вынуть иглу, заранее прижав место укола ватным тампоном.
Место укола, согласно правилам и технике введения инсулина, массировать не стоит.
Как видите, технология не самая сложная, поэтому особенно важно, чтобы больной научился делать уколы правильно самостоятельно.
Дата добавления: 2015-02-05 | Просмотры: 1555 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | 29 | 30 | 31 | 32 |
|



 Мы бы посоветовали иметь две иглы. Одну для набора лекарства (толстую иглу), а другую – тонкую - для укола. Естественно, что смена одной иглы на другую должна происходить при строгом соблюдении правил безопасности, например, при помощи пинцета или других похожих средств.
Мы бы посоветовали иметь две иглы. Одну для набора лекарства (толстую иглу), а другую – тонкую - для укола. Естественно, что смена одной иглы на другую должна происходить при строгом соблюдении правил безопасности, например, при помощи пинцета или других похожих средств. Главное в технологии введения инсулина это то, что препарат должен попасть в подкожную клетчатку. В обратном случае может появиться синяк и небольшое вздутие. К тому же, гормон из-за этого будет всасываться намного дольше. А этого нельзя допустить, особенно при сложных формах диабета. Кстати, попадание спирта в препарат также замедляет всасываемость инсулина. Поэтому, если ваши шприцы хранятся в спиртовом футляре, перед употреблением убедитесь, что спирт испарился, и только потом набирайте в шприц лекарство.
Главное в технологии введения инсулина это то, что препарат должен попасть в подкожную клетчатку. В обратном случае может появиться синяк и небольшое вздутие. К тому же, гормон из-за этого будет всасываться намного дольше. А этого нельзя допустить, особенно при сложных формах диабета. Кстати, попадание спирта в препарат также замедляет всасываемость инсулина. Поэтому, если ваши шприцы хранятся в спиртовом футляре, перед употреблением убедитесь, что спирт испарился, и только потом набирайте в шприц лекарство. Следующим шагом в алгоритме введения инсулина, естественно, является сам процесс ввода препарата.
Следующим шагом в алгоритме введения инсулина, естественно, является сам процесс ввода препарата.