|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Обезболивание родов
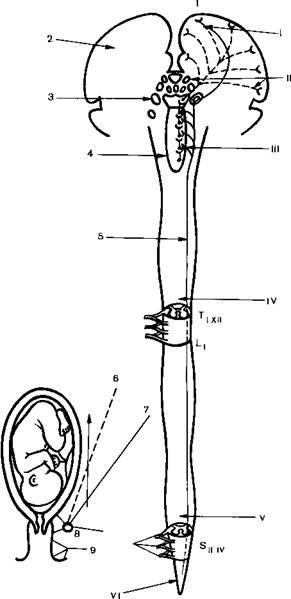
Если обезболивание родов уздоровых женщин является актом высокой гуманности и мерой предупреждения осложнении, то при тяжелых сопутствующих заболеваниях именно анестезиологическое пособие в сочетании с рациональной акушерской ыктикои сохраняет жизнь и здоровье матери и плода Современные анестезиологические методы позволяют воздействовать на всех уровнях проведения родовой боли. С помощью вариантов местной и проводниковой анестезии, а также транскутанной нейростимуляции возможен перерыв афферентной импульсации по периферическим нервным образованиям. Анальгетики и нейролептики меняют восприятие боли, воздействуя на уровень ретикулярной формации и ядер зрительных бугров. Обезболивающий эффект общих анестетиков обусловлен их воздействием на кору больших полушарий и развивающимся вследствие этого наркотическим состоянием. Пути проведения болевой импульсации в родах и уровни воздействия различных обезболивающих средств представлены на рис. 28.1.
Рис 28.1. Пути распространения родовой боли и вероятные уровни воздействия средств, применяемых при обезболивании родов (схема) 1 – задняя центральная извилина; 2 - чувствительная область коры; 3 - ядра зрительных бугров; 4 - peтикулярная формация; 5 –боковой спиноталамический путь; 6 – парацервикальный узел; 7-8 тазовые внутренностные (возбуждающие) нервы (7 - от тела матки; 8 - от шейки матки); 9 - половой нерв; I – анестетики; II – анальгетики; III – нейроплегики; IV - поясничная эпидуpaльная анестезиия; V - кауданьная анестезия; VI - пудендальная анестезия.
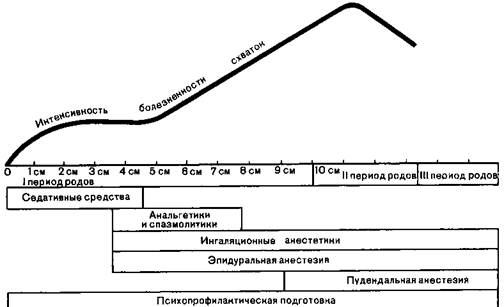
Рис. 28.2. Применение методов обезболивания в зависимости от интенсивности боли и степени раскрытия шейки матки (схема)
При очевидном стремлении уменьшить количество применяемых в родах медикаментозных средств методы психологического воздействия («естественные роды», «роды без принуждения», роды в воде, психофизиопрофилактика), а также белый шум, акупунктура, электроакупунктура, электроаналгезия имеют ограниченное применение даже у здоровых и легко внушаемых рожениц. Интенсивность боли в родах находится в прямой связи со степенью раскрытия шейки матки. На заимствованной у D. Moir (1985) схеме представлена зависимость времени применения методов обезболивания от интенсивности боли и степени раскрытия шейки матки (рис. 282). Ниже дана характеристика наиболее часто применяемых методов обезболивания родов. Особое внимание обращено на показания и противопоказания к их использованию, сравнительную эффективность, опасности и осложнения им присущие. Пудендальная анестезия. Ввиду того что данный вид анестезии не прерывает болевую импульсацию, связанную с сокращением полого мускула матки, его целесообразно применять для обезболивания во II периоде родов при операции наложения акушерских щипцов у тех рожениц, у которых не требуется выключать сознание и потуги, а также при рассечении промежности и пластических операциях на ней. Точка, в которую нужно ввести раствор местного анестетика для обеспечения блокады полового нерва, расположена на 0,5—1 см проксимальнее верхушки седалищной ости. Существуют два метода проведения блокады — через промежность и через боковые стенки влагалища. Транспромежностная методика. После соответствующей обработки проводят анестезию кожи в точке, расположенной на границе внутренней и наружной трети воображаемой линии, проведенной между задним проходом и наиболее близко к нему расположенной точкой на внутренней поверхности седалищного бугра. Через указанную точку иглу длиной 10 см подводят к внутренней поверхности седалищной ости, пальпируемой через влагалище. После идентификации правильности расположения конца иглы потягиванием за поршень шприца исключают попадание в сосуд и вводят 10 мл 0,5—1 % раствора новокаина. Затем все манипуляции повторяют с противоположной стороны. Эффективность блока значительно повышается, если дополнительно осуществляют анестезию промежностной ветви заднего кожного нерва бедра введением с каждой стороны подкожно по 5 мл раствора новокаина у наружной поверхности седалищного бугра. При эпизиотомии целесообразно провести также инфильтрацию тканей раствором новокаина вдоль линии будущего разреза. Трансвагинальная методика. Введенным во влагалище указательным пальцем пальпируют верхушку седалищной ости и крестцово-остистую связку. Иглу проводят через боковую стенку влагалища так, чтобы конец ее на глубине 1 см достиг точки, находящейся на 1 см кнутри от верхушки седалищной ости и на 1 см ниже нижнего края крестцово-остистой связки. После исключения случайного попадания иглы в сосуд вводят по 10 мл раствора местного анестетика с обеих сторон. Целесообразно также проведение описанных выше дополнительных инъекций. Заметными преимуществами ни один из описанных методов пудендальной анестезии не обладает. Хороший обезболивающий эффект отмечается в 50— 60% наблюдений. Возможные осложнения, общетоксические реакции при попадании местного анестетика в сосуд или при его передозировке, гематомы, инфекция. Парацервикальная анестезия — довольно эффективный метод обезболивания I периода родов: частота хорошего обезболивания достигает 80—90%. Метод основан на блокаде парацервикального ганглия (сплетение Франкенхаузена), что достигается введением раствора местного анестетика парацервикально в основание широких связок матки. Для проведения парацервикальной анестезии используют специальные иглы с ограничителями, так как иглу следует вводить на глубину всего 3 мм. Поскольку маточные артерии проходят в непосредственной близости от места пункции, необходимо убедиться в том, что попадания в сосуд не произошло. После того как потягиванием за поршень убеждаются в отсутствии крови в шприце, вводят по 5—10 мл 1% раствора новокаина с каждой стороны. Ввиду того что длительность анестезии колеблется в пределах 60—90 мин, может возникнуть необходимость в повторных инъекциях. При всей простоте и высокой эффективности парацервикальная анестезия после периода значительного ее распространения в настоящее время почти оставлена. Это связано с тем, что при использовании этой методики более чем в 50% наблюдений у плода развивается выраженная брадикардия. Описаны также токсические реакции, возникновение гематом. Длительная эпидуральная анестезия. К ее достоинствам относится высокая эффективность (полноценного обезболивания достигают в 92—95% наблюдений), отсутствие необходимости в дорогостоящем оборудовании, возможность сохранить сознание роженицы, наличие симпатической блокады с улучшением кровоснабжения матки и почек, отсутствие угнетающего воздействия на родовую деятельность. Эпидуральную анестезию применяют для обезболивания родов, как нормальных в отсутствие эффекта использованных ранее методов обезболивания, так и осложненных различной патологией — поздним токсикозом беременных, заболеваниями паренхиматозных органов, сердечно-сосудистой системы, легких и пр. Она может явиться методом выбора обезболивания при ряде малых акушерских операций и кесаревом сечении. Трудно переоценить значение длительной эпидуральной анестезии для послеоперационного обезболивания и в качестве компонента интенсивной терапии у больных с тяжелыми формами позднего токсикоза беременных [Lund P, 1966]. Помимо общеизвестных (инфекционное поражение кожи в месте пункции, применение антикоагулянтов, кровотечения, неврологические заболевания), специфическим акушерским противопоказанием к применению эпидуральной анестезии в родах является наличие рубца на матке. Проводить длительную эпидуральную анестезию в акушерской практике может только анестезиолог, в совершенстве овладевший этой методикой в операционных хирургического или гинекологического отделений. Техника ее выполнения у беременных затруднена следующими обстоятельствами при выраженных отеках и ожирении плохо контурируется позвоночник, увеличенная матка мешает больным принять необходимое положение с максимально выгнутой спиной, в силу размягчения связочного аппарата меняются ощущения, получаемые анестезиологом при продвижении иглы. Повышенное давление в центральном канале спинного мозга увеличивает риск случайной пункции твердой мозговой оболочки, а полнокровие венозных сплетений повышает риск их трав-матизации и, следовательно, возникновения гематом и токсических реакций из-за попадания местного анестетика в кровяное русло. Анатомо-физиологической основой эпидуральной анестезии в родах является блокада проводников от нервных сплетений матки, пояснично-аортальною и тазового, идущих в составе афферентных путей и входящих в спинной мозг в составе задних корешков на уровне TXI, XII и LI, а также SII-IV. Из двух доступов в эпидуральное пространство поясничного и каудаль-ного — первый обладает несомненными преимуществами и поэтому применяется более широко. При проведении эпидуральной анестезии должны неукоснительно соблюдаться требования асептики и антисептики. Врач обрабатывает руки, так же как перед полостной операцией, надевает стерильные перчатки. Техническое оснащение: 1) пункционная игла с закругленным концом типа иглы Туоха с мандреном, 2) одноразовый катетер диаметром 0,9 мм и длиной 50 см, 3) шприц объемом 10 мл, 4) набор игл для проведения местной анестезии и введения в дистальный конец катетера, 5) столик со стерильным материалом (простыня с разрезом, салфетки, палочки). Пункцию эпидурального пространства производят в положении женщины на боку на уровне TXII-LI или LI,III или LII,III промежутков. Место пункции анестзируют 2,5% раствором тримекаина по методу «лимонной корочки» не столько для обезболивания (эта область малоболезненна), сколько для выяснения переносимости местного анестетика. При повышенной чувствительности к препарату в месте иньекции сразу же возникают выраженная гиперемия и отек, что должно служить сигналом к отказу от применения данною препарата. Показателем попадания конца иглы в эпидуральное пространство является ощущение «провала» (при медленном и осторожном продвижении иглы оно бывает не всегда), а также исчезновение сопротивления при надавливании на поршень шприца. При обезболивании родов срез иглы разворачивают каудально, через просвет иглы вводят катетер, проксимальныи конец которою продвигают в эпидуральное пространство на 2—3 см. Место выхода катетера на коже герметизируют клеем БФ или клеолом и фиксируют полосками пластыря, иглу в дистальном конце катетера закрывают стерильным колпачком. Необходимо тщательно следить, чтобы область катетеризации не смачивалась околоплодными водами, мочой и пр. Дозу местного анестетика (2% раствор лидокаина или 2,5% раствор тримекаина) подбирают для каждой роженицы индивидуально сначала вводят пробную дозу — 2 мл, затем основную, величина которой колеблется в пределах 6—10 мл в зависимости от массы тела. Интервалы между введениями в начале активной фазы родов 60—90 мин, в конце I периода родов— 30—40 мин. Поскольку эпидуральная анестезия снимает рефлексы с тазового дна, если нет необходимости в выключении потуг, введение анестетика в эпидуральное пространство во II периоде родов прекращают. Начинают длительную эпидуральную анестезию, как правило, при установлении у роженицы регулярных схваток и открытии шейки матки на 3—4 см. Наиболее частыми осложнениями являются пункция твердой мозговой оболочки и выраженная артериальная гипотензия. При случайном попадании местного анестетика в цереброспинальную жидкость после пункции твердой мозговой оболочки возникает спинальный блок, который может сопровождаться нарушениями дыхания и резким падением артериального давления. В этом случае может понадобиться проведение интенсивной инфузионной терапии и ИВЛ. Как только пункция твердой мозговой оболочки распознана, иглу нужно извлечь. Если необходимо, то повторную попытку катетеризации эпидурального пространства осуществляют в другом межпозвоночном промежутке. Пункция твердой мозювои оболочки вследствие истечения цереброспинальной жидкости сопровождается головной болью, что требует соблюдения в течение нескольких суток постельного режима, проведения инфузионной терапии (1500—2000 мл в сутки) и обильного питья. Гипотония при зпидуральнои анестезии является тяжелым осложнением, так как приводит к нарушению маточно-плацентарного кровообращения, что неблагоприятно отражается на состоянии плода и сократительной деятельности матки. Необходимо выяснить причину артериальной гипотензии. Если она возникла вследствие синдрома нижней полой вены, то терапию ограничивают укладыванием роженицы на левый бок, если же вследствие длительной эпидуральной анестезии, то укладывание на бок дополняют введением вазопрессоров и инфузионной терапией. Препаратом выбора является эфедрин, так как он оказывает а- и бета-адренергическос действие, повышая как артериальное давление, так и сердечный выброс. Ввиду возможности возникновения тяжелых осложнений эпидуральную анестезию можно применять лишь в родовспомогательных учреждениях, распо-латающих высококвалифицированными круглосуточно дежурящими анестезио-тогами. Местная инфильтрационная анестезия. Возможности ее использования ограничены прежде всего тем, что в условиях повсеместного развития анестезиологическои службы все меньшее число акушеров и гинекологов владеют этой методикой. Однако даже при наличии специалиста местная анестезия может быть применена только при пластических операциях на промежности и при операции кесарева сечения у практически здоровых рожениц. В ситуациях, когда операция должна быть начата немедленно, а анестезиолога нет, методом выбора становится местная инфильтрационная анестезия. Ингаляционные методы обезболивания родов. С целью обезболивания родов в настоящее время наиболее широко используют закись азота, три-хлорэтилен и метоксифлуран в смеси с кислородом при помощи наркозных аппаратов типа НАПП. Кроме того, трихлорэтилен и метоксифлуран могут быть применены в смеси с воздухом с помощью портативных аналгезиров. Проведенная в родах сравнительная оценка выраженности обезболивающего эффекта указанных препаратов, примененных в безопасных дозах (смесь закиси азота с кислородом в соотношении 1:1, 1:2, 0,5 об. % трихлорэтилена и 0,35 об. % метоксифлурана), показала, что полное обезболивание наступает сравнительно редко. Удовлетворительный эффект получен в 70% наблюдений. Значительных преимуществ ни один из этих препаратов не имеет. Созданные специально для обезболивания родов наркозные аппараты типа НАПП снабжены системой, обеспечивающей подачу каждой порции газовой смеси в ответ на активный вдох роженицы при условии герметичности системы аппарат—роженица. Дюзные дозиметры обеспечивают подачу газовой смеси с содержанием кислорода не менее 25%. Наиболее распространенный вариант аутоаналгезии смесью закиси азота с кислородом состоит в том, что после подбора в течение нескольких схваток наиболее эффективной концентрации закиси азота роженица дышит данной газовой смесью только во время схватки, начиная ингаляцию при возникновении ощущений приближения схватки до появления выраженной болезненности. Возможна и постоянная ингаляция. В этом случае также можно не опасаться передозировки, поскольку при наступлении хирургической стадии анестезии роженица перестает прижимать маску к лицу, переходит на дыхание воздухом и просыпается. Ввиду отсутствия кумуляции закись азота может применяться на всем протяжении родов. До начала применения закиси азота, как и других анесте-тиков, роженице необходимо объяснить, как пользоваться аппаратом и какие ощущения возникают в процессе обезболивания. Аппараты типа НАПП создают сопротивление дыханию не менее 1,3 кПа (10 мм рт. ст.), поэтому могут применяться только у здоровых рожениц. При заболеваниях сердца, позднем токсикозе беременных и др. необходимо использовать универсальные наркозные аппараты, что подразумевает постоянное присутствие анестезиолога или анестезиста. Анальгетический эффект закиси азота может быть значительно усилен применением промедола. У возбужденных и эмоционально лабильных рожениц до начала ингаляции закиси азота целесообразно применять диазепам или дроперидол. Трихлорэтилен дает более выраженный, чем закись азота, анальгетический эффект. Оптимальный вариант его применения для обезболивания родов — периодическая ингаляция в концентрации не выше 1,5 об.%. Превышение данной концентрации, а также использование трихлорэтилена дольше 4 ч в силу его кумулятивного эффекта могут привести к ослаблению родовой деятельности, возникновению тахипноэ и нарушений ритма сердца. Фторотан является одним из наиболее мощных, управляемых и в то же время наиболее токсичных и опасных ингаляционных анестетиков. Кратковременное применение фторотана оправдано при необходимости быстро провести вводную анестезию на фоне выраженной артериальной гипертензии (преэклампсия и эклампсия) или с целью остановить родовую деятельность у больных с дискоординированными схватками или при угрозе разрыва матки. В высоких концентрациях (более 2 об %) фторотан оказывает выраженное угнетающее воздействие на миокард и миометрий. Последнее свойство его может быть причиной слабости родовой деятельности и кровотечений в послеродовом периоде. Применение фторотана в качестве единственною анестетика не оправдано. Он должен использоваться кратковременно в смеси с закисью азота и кислородом. Обезболивание родов с помощью анальгетиков. В настоящее время для обезболивания родов широко применяют различные комбинации анальгетиков, седативных и спазмолитических средств, наиболее постоянным компонентом которых является промедол. В качестве анальгетического компонента применяют также омнопон, фентанил, пиритрамид или пентазоцин и др. Как седативные средства используют димедрол, дроперидол, диазепам и пр., для достижения спазмолитического эффекта — изоверин, но-шпу, галидор. В частности, широко применяют следующие прописи: 1) промедол (20—40 мг) + димедрол (20 мг) + но-шпа (40 мг); 2) промедол (20—40 мг)+диазепам (10 мг)+изоверин (50 мг). В указанных прописях промедол и пиритрамид могут быть заменены 10 мг морфина или 20 мг омнопона. В приведенных дозах при подкожном или внутримышечном введении перечисленные анальгетики практически безопасны, однако считать, что они обеспечивают полноценную анестезию, не приходится: значительное уменьшение боли отмечает только 30—60% рожениц. Попытки добиться полноценного обезболивания с помощью значительного увеличения доз анальгетиков или уменьшения интервалов между их введениями чревато опасностью развития слабости родовой деятельности, особенно у ослабленных рожениц или на фоне исходной гиповолемии при позднем токсикозе беременных. Обезболивание с помощью анальгетиков нужно начинать при появлении выраженной болезненности (обычно при открытии шейки матки на 3—4 см), а прекращать за 2—3 ч до предполагаемого момента родов. Последнее необходимо для предупреждения угнетения дыхательного центра новорожденного. Если при внутримышечном введении анальгетиков остановки дыхания практически не бывает, то при их внутривенном введении угроза развития апноэ вполне реальна. Применение фентанила для обезболивания родов возможно, однако говорить о каких-либо преимуществах этого препарата не приходится, так как он, как и промедол, морфин и омнопон, проникает через плаценту, но действие его значительно короче, чем указанных препаратов. Схематически последовательность применения различных средств при проведении обезболивания родов можно представить следующим образом: 1. В начале родов при малоболезненных схватках для снятия напряжения и страха показано применение транквилизаторов: триоксазина (0,6 г), хлозепида (10—15 мг) или диазепама (10 мг). 2. При развитии регулярной родовой деятельности и появлении выраженной болезненности схваток показано сочетанное или самостоятельное применение ингаляционных анестетиков или прописей, содержащих наркотические анальгетики. У легко внушаемых рожениц возможно применение акупунктуры, электроакупунктуры или электроаналгезии. 3. При неэффективности указанных методов обезболивания родов или при наличии экстрагенитальной патологии целесообразна длительная эпиду-ральная анестезия.
«Лечебный акушерский наркоз» — поверхностная общая анестезия продолжительностью 2—3 ч, применяемая для устранения утомления рожениц. Показаниями к ее назначению являются затяжные роды, дискоординация родовой деятельности и др. Методика заключается в следующем: после внутримышечной премедикации промедолом (10—20 мг), димедролом (10 мг) и атропином (0,5 - 1 мг) внутривенно вводят натрия оксибутират (50—60 мг/кг) или диазепам (10 мг) и барбитураты (3—5 мг/кг). Для получения длительного эффекта введение барбитуратов приходится повторять На фоне эффективной эпидуральной анестезии достаточно внутривенно ввести 10—15 мг диазепама.
28.2. Анестезия при малых акушерских операциях и кесаревом сечении Обезболивание при операции наложения акушерских щипцов. Наложение акушерских щипцов остается наиболее часто применяемой при родоразрешении через естественные родовые пути акушерской операцией. Ее предпринимают для восполнения или замены потуг. Показания к этой операции могут быть как со стороны плода (внутриутробная гипоксия или асфиксия), так и со стороны матери (слабость родовой деятельности или тяжелая экстрагенитальная патология — декомпенсированные пороки сердца, тяжелые формы позднею токсикоза беременных, выраженная миопия и пр.). В тех случаях, когда активное участие женщины в родах целесообразно (слабость родовой деятельности или внутриутробная гипоксия плода у соматически здоровой роженицы), операция может быть проведена под эпидуральной или пудендальной анестезией или ингаляцией смеси закиси азота с кислородом. У рожениц, которым потуги противопоказаны, наложение акушерских щипцов должно быть выполнено под общей анестезией. Премедикация всегда включает атропин или метацин. Больным с исходной артериальной гипертензией показано применение смеси закиси азота с кислородом (2:1 или 3:1) с добавлением фторотана в концентрации не более 1,5—2,5 об.%. К операции приступают по достижении 1-го уровня хирургической стадии анестезии. Ингаляцию фторотана прекращают при извлечении головки плода до теменных бугров. Больным с артериальной гипотензией или нормальным артериальным давлением показана кетаминовая анестезия (1 мг/кг) в сочетании с диазепамом. В тех случаях, когда в родах была применена длительная эпидуральная анестезия, на фоне последней для выключения сознания достаточно внутривенно ввести 10—20 мг диазепама. Анестезия не должна оканчиваться сразу после извлечения ребенка, так как операция наложения акушерских щипцов всегда сопровождается контрольным ручным обследованием стенок полости матки (для исключения разрыва матки). После извлечения руки акушера из полости матки с целью профилактики кровотечения внутривенно вводят утеротонические средства окситоцин (5 ЕД) или метилэргометрин (1 мл). Обезболивание при операции классического акушерского поворота плода. Классический наружновнутренний поворот плода в настоящее время выполняют редко. Он применяется при поперечном или косом положении плода и включает его экстракцию. Условиями выполнения операции являются полное раскрытие маточного зева и подвижность плода в матке, что достигается релаксацией миометрия и мышц передней брюшной стенки и тазового дна. Поскольку мышечные релаксанты не действуют на гладкую мускулатуру, необходимая степень релаксации миометрия может быть обеспечена только с помощью мощных ингаляционных анестетиков. Методом выбора при операции классического акушерского поворота является общая анестезия фторотаном в сочетании с закисью азота и кислородом. Операцию начинают после достижения второго уровня хирургической стадии анестезии. Во избежание спазма шейки матки вокруг шеи плода в момент извлечения головки подачу фторотана прекращают только после извлечения плода. Обезболивание при ручных вхождениях в полость матки. Операцию ручного отделения и выделения последа производят при патологии отделения плаценты (полное или частичное плотное прикрепление плаценты), задержке в матке долей плаценты или ущемлении последа в шейке матки. Контрольное ручное обследование стенок полости матки показано после классического акушерского поворота, акушерских щипцов, плодоразрушающих операций. При ущемлении последа в маточном зеве, наступающем из-за мощного сокращения нижнею сегмента матки обычно вследствие нерационального ведения III периода родов или несвоевременного введения утеротонических средств, показана кратковременная ингаляция паров фторотана (до 2,5 об %) в потоке смеси закиси азота с кислородом (2:1 или 3:1). Ингаляцию фторотана следует прекратить сразу после введения акушером руки в полость матки. В остальных случаях выраженная релаксация матки не нужна (на фоне кровотечения она опасна), поэтому анестезия может быть осуществлена с помощью пропанидида или кетамина. Последний анестетик особенно показан больным с кровотечениями. На фоне функционирующей длительной эпидуральной анестезии для выключения сознания достаточно внутривенного введения 10—20 мг диазепама. Больным с кровотечениями эпидуральная анестезия противопоказана ввиду стремительного возникновения неуправляемой артериальной гипотензии. Обезболивание при плодоразрушающих операциях. Плодоразрушающие операции технически трудно выполнимы, травматичны, морально тяжелы для женщины. Иногда вследствие остро возникающих осложнений требуется расширить объем вмешательства. Кроме того, эти операции обычно производят на фоне физического и эмоционального истощения женщины, длительно находившейся в родах. Все сказанное позволяет считать методом выбора при этих операциях общую анестезию. В тех случаях, когда операция ограничивается перфорацией головки и эксцеребрацией с последующим подвешиванием груза, прибегают к использованию барбитуратов или кетамина в сочетании с диазепамом после премедикации атропином и препаратами для нейтролептаналгезии. Если вслед за перфорацией головки предполагают произвести краниоклазию и одномоментное извлечение плода, то предпочтение должно быть отдано эндотрахеальной общей анестезии. После стандартной премедикации, индукции, осуществляемой с помощью барбитуратов, пропанидида или кетамина, и перевода больной на ИВЛ анестезию поддерживают смесью закиси азота и кислорода с добавлением при необходимости препаратов для нейролептаналгезии. Поскольку мощные анестетики (фторотан, эфир) нарушают сократительную деятельность матки и мотут способствовать возникновению кровотечения, их применения в этой ситуации следует избегать. Обезболивание при эпизиотомии и перинеотомии, а также при восстановлении целости влагалища и промежности. Перинеотомия и эпизиотомия могут быть выполнены под местной инфильтрационной или пудендальной анестезией или под продолжающейся эпидуральной анестезией. В тех случаях, когда указанные операции должны быть выполнены экстренно, достаточно прибегнуть к ингаляции смеси закиси азота с кислородом. Как правило, операции, связанные с восстановлением целости влагалища и промежности, могут быть выполнены под одним из вариантов местной анестезии. Только в осложненных ситуациях (массивные разрывы, в частности разрыв промежности III степени, у ослабленных больных, перенесших массивную кровопотерю или с тяжелой зкстрагенитальной патологией) показана эндотрахеаль-ная общая анестезия. Анестезия при кесаревом сечении. В последние годы отмечается тенденция к расширению показании к кесареву сечению, причем все большее значение приобретают показания со стороны плода. Выбирая метод обезболивания при кесаревом сечении, исходят из показаний к операции (экстренности, состояния матери и плода, наличия сопутствующей экстрагенитальной или акушерской патологии, опытности анестезиолога и желания женщины [Абрамченко В.В., Ланцев Е.А., 1985] Применяемые в настоящее время методы анестезии при кесаревом сечении далеки от идеальных, однако если анестезиолог опытный, то они относительно безопасны для матери и плода и создают хорошие условия для работы хирургов. В настоящее время наибольшее распространение имеют различные варианты эндотрахеальной общей анестезии и эпидуральная анестезия. В исключительных случаях применяют местную инфильтрационную анестезию и внутривенную анестезию со спонтанной вентиляцией легких. Эндотрахеальная общая анестезия показана больным, которым предстоит экстренная операция в связи с уже возникшими осложнениями (тяжелые формы позднего токсикоза беременных, угроза или совершившийся разрыв матки, кровотечения или заболевания, чреватые их угрозой, и т.п.) или тяжелой экстрагенитальной патологией. Чем тяжелее состояние женщины, тем более показана ей эндотрахеальная общая анестезия. Под эндотрахеальной общей анестезией должны быть оперированы больные при наличии противопоказаний к эпидуральной анестезии, а также тогда, когда анестезиолог плохо владеет последней методикой. Подготовка к общей анестезии сводится к применению по показаниям корригирующей терапии, назначению седативных или нейролептических препаратов. У больных с полным желудком проводится его опорожнение, если к этой процедуре нет противопоказаний (кровотечения, угроза разрыва матки, предлежание плаценты, тяжелые формы позднего токсикоза, тяжелая сердечнососудистая патология). Таким образом, у наиболее тяжело больных и в наиболее экстренных ситуациях от промывания желудка следует отказаться. Как и перед проведением любой анестезии в родах, за 30 мин до начала кесарева сечения больная должна получить антацид: 1/2 столовой ложки порошка, содержащего в равных количествах магния карбонат, магния окись и натрия гидрокарбонат, или 15 мл микстуры, содержащей по 0,5 г магния трисиликата, магния карбоната и натрия гидрокарбоната. В операционную больную доставляют в положении на боку. На операционном столе ей придают положение, при котором матка смещается влево не менее чем на 15°. При выраженном синдроме нижней полой вены наклон приходится увеличивать. Стандартная премедикация состоит во внутривенном введении дроперидола в дозе 0,07—0,1 мг/кг или диазепама в дозе 0,15 мг/кг и атропина в дозе 0,5—1 мг. Поскольку наркотические анальгетики угнетающе действуют на дыхательный центр плода, перед операцией кесарева сечения их не применяют. При необходимости в премедикацию включают сердечные гликозиды, кортикостероиды и пр. При операции кесарева сечения вводная анестезия является основой для извлечения плода, в связи с чем выбор анестетика для индукции и проведения этого этапа анестезии очень ответственен. Анестезиолог должен, обеспечивая достаточную защиту матери и хорошие условия для работы хирургов, как можно меньше воздействовать на состояние плода. Выбор анестетика для вводной анестезии определяется состоянием матери, наличием или отсутствием экстрагенитальной патологии, показаниями к операции, ее экстренностью, акушерской ситуацией. У здоровых рожениц возможно применение пропанидида в дозе 10—15 мг/кг. Пропанидид в указанной дозе в смеси с 10 мл 10% раствора кальция глюконата вводят внутривенно в течение 50—60 с. Здоровым беременным и роженицам и в еще большей степени больным, у которых операцию выполняют на фоне развившегося кровотечения (отслойка плаценты, разрыв матки, предлежание плаценты и пр.) или артериальной гипотонии, показана диазепам-кетаминовая вводная анестезия: внутривенно диазепам в дозе 0,15 мг/кг, затем кетамин в дозе 1-1,5 мг/кг. Барбитураты (гексенал, тиопентал-натрий) могут быть применены у здоровых беременных и рожениц. Особенно они показаны больным с поздним токсикозом беременных. При применении барбитуратов в дозе до 5 мг/кг их депрессивное влияние на плод снижается до минимума. Барбитурат в виде 1% раствора вводят фракционно по 50 мг в течение 15—20 с с 15-секундными инервалами до утраты контакта с больной. На фоне предварительного введения диазепама общая доза барбитуратов обычно не превышает 300 мг. При необходимости остановить бурную родовую деятельность (угроза разрыва матки), предупредить припадок эклампсии или купировать выраженную артериальную гипертензию приходится прибегать к вводной анестезии фторотаном. Ингаляцию паров фторотана осуществляют в смеси с кислородом и закисью азота (1:1), постепенно увеличивая концентрацию фторотана обычно не более чем до 2,5 об.%. Ингаляцию фторотана прекращают сразу после утраты сознания больной. Независимо от того, какой препарат был использован для индукции, доза деполяризующих релаксантов, применяемых перед интубацией трахеи, стандартна — 2 мг/кг. Для предупреждения регургитации, опасность которой всегда существует у беременных, во время вводной анестезии и интубации трахеи головной конец операционного стола должен быть приподнят, а помощник должен тщательно выполнять прием Селлика. Операцию начинают сразу после введения интубационной трубки. До извлечения плода анестезию поддерживают ингаляцией смеси закиси азота с кислородом в соотношении 1:1 или 2:1. При необходимости повторно вводят дитилин по 40 мг, но не позже чем за 3—4 мин до извлечения плода. После извлечения плода анестезию поддерживают смесью закиси азота с кислородом в соотношении 2:1 или 3:1 в сочетании с препаратами для нейтролептаналгезии. Для уменьшения кровопотери вводят утеротонические средства. Поскольку метилэргометрия повышает артериальное давление, применение его у больных с поздним токсикозом беременных и с гипертензией другой этиологии противопоказано. Этой группе больных показан окситоцин (5 ЕД внутривенно). ИВЛ в процессе операции целесообразно проводить в режиме умеренной гипервентиляции. У значительного числа больных во время операции кесарева сечения возникает необходимость в переливании крови, показаниями к которому являются кровопотеря более 500 мл, исходная гиповолемия, тяжелые формы позднего токсикоза беременных, анемия беременных и пр. До начала операции должен быть обеспечен запас одногруппной, совпадающей по резус-принадлежности крови, а работа должна быть организована таким образом, чтобы известное запрещение анестезиологу одновременно проводить анестезию и переливать кровь не препятствовало своевременному началу гемотрансфузии. Длительная эпидуральная анестезия может быть применена у тех больных, которым операция проводится в плановом порядке, а также в экстренных ситуациях, когда задержка операции на 20—30 мин принципиального значения не имеет. Особенно показана эпидуральная анестезия больным с легочной патологией (бронхиальная астма, бронхоэктатическая болезнь и пр.) Эпидуральная анестезия противопоказана больным с кровотечениями или угрозой их развития, а также при любых декомпенсированных состояниях, чем бы они ни были вызваны. Премедикация включает подкожное введение 25—50 мг эфедрина и 0,5— 1 мг атропина, а также внутривенное введение 500—600 мл коллоидных или кристаллоидных растворов. Катетеризацию эпидурального пространства выполняют в положении больной на левом боку. Методика этой манипуляции описана выше. После введения в эпидуральное пространство пробной дозы местного анестетика (2—3 мл 2% раствора лидокаина или 2,5% раствора тримекаина) в отсутствие реакции на нее фракционно по 2—4 мл с интервалами по 2—3 мин вводят первую дозу местного анестетика, объем которой рассчитывают эмпирически: количество миллилитров вводимого раствора равно 1/2 должной массы тела больной в килограммах. При таком методе введения интервал между началом манипуляций анестезиолога и началом операции занимает около 40 мин. Поскольку длительность действия первой дозы анестетика колеблется в пределах 20—25 мин, начинать повторное введение (дробно по 3—4 мл с интервалами по 4—5 мин до достижения 1/2— 3/4первой дозы) нужно уже через 15 мин после окончания введения первой дозы. Постоянное введение местного анестетика с помощью автоматического дозатора лекарственных веществ позволяет ограничить поддерживающую дозу 20—25 мл/ч. Эффекта «отсутствия больной на операции» достигают внутривенным введением 10—20 мг диазепама. При недостаточном эффекте эпидуральной анестезии, несвоевременном введении повторной дозы местного анестетика целесообразно применять кетамин по 50—75 мг. Лабильность артериального давления у беременных и выраженный симпатолитический эффект эпидуральной анестезии подразумевают необходимость тщательного контроля (по возможности мониторного) за уровнем артериального давления. При введении первой дозы местного анестетика артериальное давление следует измерять каждые 2 мин, по достижении анестезии — каждые 5 мин. При возникновении артериальной гипотензии (снижение систолического артериального давления более чем на 20% по сравнению с исходным) вводят по 10 мг эфедрина внутривенно. Объем инфузий при эпидуральной анестезии больший, чем при эндотрахеальной общей анестезии, и ориентировочно составляет 0,3—0,4 мл/(кг мин). Если описанные методы анестезии применяет опытный анестезиолог, то они оказывают минимальное воздействие на плод и состояние новорожденного. В большей степени, чем от анестезии, состояние новорожденного зависит от исходного состояния плода, что связано с наличием или отсутствием заболеваний у матери, длительности интервалов начало операции — извлечение плода и разрез матки — извлечение плода, величина которых определяется техническими трудностями, возникающими по ходу операции, и квалификацией хирурга. Предупреждение осложнений анестезии в акушерстве. Парадоксом современной анестезиологии является то, что чем более эффективные средства и методы находят свое место в клинической практике, тем большую потенциальную опасность они представляют. Это одно из обстоятельств, которыми можно объяснить сообщения ряда зарубежных специалистов о том, что на фоне прогрессивного снижения материнской смертности в структуре ее причин все более заметное место занимают осложнения анестезии. Соблюдение следующих правил позволяет свести число осложнений анестезии в акушерстве к минимуму: 1. Анестезиолог родильного дома должен иметь специальную подготовку. 2. В родах анестезию любого вида должен проводить анестезиолог. 3. При обязательно проводимом анестезиологом сборе анамнеза особое внимание должно быть обращено на выяснение времени последнего приема пищи, получение данных об использованных препаратах, имевших ранее место операциях, анестезиях, гемотрансфузиях и осложнениях при них. Обязательно нужно выяснить, может ли больная находиться в положении на спине. 4. Все свои действия анестезиологу необходимо координировать с ведущим роды акушером, который в свою очередь должен постоянно информировать анестезиолога о плане ведения родов, используемых средствах и четко формулировать конкретные задачи. 5. В родильном стационаре анестезиологическая служба должна быть организована таким образом, чтобы анестезиологическое пособие любого вида могло быть начато с минимальными затратами времени на подготовку. Для этого постоянно готовую к работе наркозную и дыхательную аппаратуру, отсосы и необходимый инструментарий и медикаменты следует иметь во всех подразделениях, в которых может возникнуть необходимость в экстренном начале анестезии (приемный покой, родовой блок, операционные, послеоперационные палаты). 6. Практически в любом случае может возникнуть вопрос об экстренном начале анестезии, поэтому во время родов кормление следует полностью исключить. 7. Перед проведением любой анестезии в родах, а роженицам повышенного риска каждые два часа следует давать антацид. 8. Для предупреждения рвоты и регургитации в периоде индукции и перевода больной на ИВЛ необходимы: 1) ингаляции кислорода; 2) придание больной на операционном столе положения с приподнятым головным концом; 3) осуществление приема Селлика с началом вводной анестезии. 9. Постоянное наблюдение, проводимое анестезиологом или в исключительных случаях хорошо подготовленной сестрой-анестезистом, является обязательным условием проведения анестезии в родах. Это правило должно неукоснительно соблюдаться как при эндотрахеальной общей анестезии, так и при проведении лечебного акушерского наркоза с сохраненным спонтанным дыханием. Успешное введение больной в анестезию, каким бы препаратом оно ни осуществлялось, не гарантирует того, что осложнения не возникнут позже: угроза рвоты и нарушений дыхания существует постоянно до пробуждения больной. 10. Анестезиолог должен быть готов к немедленному проведению туалета верхних дыхательных путей и началу ИВЛ. 11. Роженицы после оперативного родоразрешения, а также родильницы с тяжелой экстрагенитальной патологией должны находиться в палатах интенсивной терапии под наблюдением специально обученного персонала. 12. Анестезиолог не имеет права применять какие бы то ни было методы анестезии и манипуляции, связанные с их проведением, если он не овладел ими в совершенстве в хирургическом или гинекологическом отделении.
Дата добавления: 2015-02-05 | Просмотры: 1856 | Нарушение авторских прав |