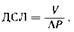|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Оценка функционального состояния основных систем организма и предоперационная коррекция нарушенных функций
Сердечно-сосудистая система. Сердечно-сосудистые заболевания значительно повышают риск общей анестезии и операции, требуют точной предоперационной диагностики, патогенетического лечения с участием анестезиолога и терапевта, правильного выбора метода анестезии, тщательного мониторного наблюдения и соответствующей терапии этих заболеваний во время и после операции. При опросе больного анестезиолог выясняет наличие или отсутствие одышки, болей и перебоев в области сердца при физической нагруже и в покое, отеков на ногах, повышенного артериального давления, инфаркта миокарда в анамнезе, ранее проводившегося лечения сердечно-сосудистыми средствами. Комплекс диагностических исследований состояния сердечно-сосудистой системы зависит от результатов первичного обследования. При благоприятных результатах опроса, осмотра, ЭКГ и измерения артериального давления анестезиолог этим и ограничивается. При выявлении нарушений и заболеваний необходимо обследование в специализированном отделении функциональной диагностики. В клинических учреждениях плановой хирургии для определения функциональных возможностей сердечно-сосудистой системы у гериатрических пациентов, больных с ишемической болезнью сердца (ИБС), гипертонической болезнью и аритмиями сердца применяются пробы с оценкой реакции ЭКГ на дозированную физическую (велоэргометрия) и фармакологическую (нитроглицерин, калий, бета-адреноблокаторы и др.) нагрузки. С диагностической целью используется также нагрузка кровяного русла объемом. При недостаточности кровообращения быстрое внутривенное введение даже небольших объемов жидкости (200—400 мл в течение 10 мин) вызывает подъем ЦВД, что указывает на необходимость медикаментозного поддержания сердечной деятельности и осторожного подхода к инфузионной терапии [Стручков В.И. и др., 1977; Долина О.А. и др., 1983; Савченко В.Б. и др., 1983]. Для оценки насосной функции сердца в хирургических клиниках широко применяют неинвазивные реографические методы (тетраполярная грудная реография), позволяющие достаточно точно судить о сердечном выбросе и сократительной способности миокарда. Исчерпывающие сведения о предоперационном состоянии гемодинамики дает прямой термодилюционный метод, позволяющий установить у больных со скрытой недостаточностью кровообращения тип его нарушений (нормо-, гипо- или гиперкинетический, гиповолемический) [Рябов Г.А., Серегин Ю. С., 1983] и провести патогенетическую коррекцию. Этот метод применяется в специализированных, преимущественно кардиологических учреждениях, как и ряд других специальных методов: эхокардиография, фонокардиография, ангиография с зондированием полостей сердца и магистральных сосудов. Большое диагностическое значение имеет поликардиографический анализ фазовой структуры систолы в условиях физической нагрузки [Ольбинская Л.И., Литвицкий П.Ф., 1986]. У больных с сердечно-сосудистой недостаточностью важную дополнительную информацию дает исследование газового состава крови (гипоксемия), КОС (ацидоз), электролитов крови (К+, Na+, Ca2+) на фоне терапии сердечными гликозидами, диуретиками, препаратами калия. Гипертоническая болезнь. Наиболее распространенным сердечнососудистым заболеванием, приводящим к осложнениям и смертельным исходам на разных этапах хирургического лечения, является гипертоническая болезнь. Самые типичные ее осложнения: инфаркт миокарда, острое нарушение мозгового кровообращения, сердечно-сосудистая недостаточность, почечная недостаточность. Новейшие исследования советских и зарубежных кардиологов показывают, что вероятность осложнений и смертельных исходов в связи с гипертонической болезнью значительно уменьшается при своевременном медикаментозном лечении больных с гипертонусом сосудов (диастолическое артериальное давление выше 90 мм рт. ст.). У больных, не получавших перед операцией гипотензивных средств, во время общей анестезии и операции значительно чаще, чем у подготовленных больных, развиваются резкое падение и повышение артериального давления, ишемия миокарда, аритмии сердца. Важным условием эффективности предоперационной антигипертензивной терапии является медикаментозное устранение отрицательного эмоционального фактора, связанного с предстоящей операцией и обследованием, нередко проводимым инвазивными методами. Это достигается применением малых доз транквилизаторов бензодиазепинового ряда (10—15 мг в сутки в пересчете на диазепам). У больных с транзиторной формой гипертонии или впервые выявленным повышением артериального давления нормализация его достигается с помощью дибазола, папаверина и эуфиллина в общепринятых дозах. Лечение длительно страдающих гипертонической болезнью целесообразно продолжать привычными для них антигипертензивными средствами. Необходимо иметь в виду анестезиологический аспект терапии препаратами раувольфии (резерпин). Действие этих препаратов основано на блокаде центральных моноаминергических структур мозга. Наступающее при длительном лечении истощение запасов моноаминов в ЦНС [Кудрин А.Н., 1977] осложняет течение общей анестезии на основе наркотических анальгетиков, эффект которых плохо проявляется при недостатке моноаминов в адренергических структурах ЦНС. Следствием этого является нестабильное течение общей анестезии с резкими колебаниями гемодинамики. Вместе с тем в предоперационном периоде не всегда есть возможность перейти на другие антигипертензивные средства, поскольку препараты этого типа дают кумулятивный эффект и характеризуются длительным последействием (более 10 дней). Более целесообразна антигипертензивная терапия центральными адренопозитивными средствами типа клофелина (индивидуальная доза от 0,1 до 0,3 мг в сутки), дополнительные преимущества которых заключаются в присущем им седативном эффекте и способности потенцировать действие наркотических анальгетиков [Игнатов Ю.Д. и др., 1986; Зайцев А.А. и др., 1986], что создает благоприятный фон для проведения общей анестезии. Антигипертензивную терапию следует продолжать до вечера накануне операции. Проводить ее во время операции при условии полноценной премедикации и правильного выбора метода анестезии и инфузионной терапии обычно не требуется. Исключение составляют больные с тяжелой гипертонической болезнью или с зарегистрированным на операционном столе резким подъемом артериального давления. Эффективными мерами в этих случаях являются быстрое выключение сознания больного (диазепам, а затем другие средства по выбранному плану), применение клофелина (1—2 мл 0,01% раствора внутривенно или внутримышечно), а при неэффективности — сильнодействующих вазодилататоров, нитроглицерина, натрия нитропруссида или ганглиоблокаторов (пентамин в дозе 0,25—0,5 мл 5% раствора внутримышечно или внутривенно капельно и др.). Для предоперационной подготовки молодых больных гипертонической болезнью, устойчивых к действию распространенных антигипертензивных средств, могут быть использованы бета-адреноблокаторы (анаприлин в суточной дозе 20—80 мг), дающие особенно хороший эффект при повышенном симпатическом тонусе [Метелица В.И., 1980]. В случае применения диуретиков в предоперационном периоде необходимы контроль и коррекция гиповолемии и гипокалиемии. При длительно существующей гипертонической болезни, трудно поддающейся лечению, необходимо уточнить состояние почек. Ишемическая болезнь сердца. Хроническая коронарная недостаточность, нередко с перенесенными ранее инфарктами миокарда, является распространенным сопутствующим заболеванием у больных хирургического профиля, резко повышающим риск общей анестезии и операции. Благодаря успехам клинической фармакологии имеется реальная возможность предоперационной коррекции коронарного кровотока и поддержания адекватного его уровня во время анестезии и операции и в послеоперационном периоде. Эта цель может быть достигнута только при комплексном подходе, предусматривающем наряду со специальной коронаролитической терапией множество других факторов: устранение предоперационного психоэмоционального стресса, коррекцию сопутствующей сердечно-сосудистой недостаточности, артериальной гипертензии, аритмии сердца, правильный выбор метода анестезии (высокая эффективность, устранение рефлексов, стимулирующих деятельность сердца и сосудистый тонус, снижение потребления миокардом кислорода), хорошо контролируемую инфузионную терапию, предотвращение развития резких гипо- и гипертензивных реакций. При хронической ИБС плановая операция может быть назначена при условии достижения на фоне проводимого лечения стабильной компенсации коронарного кровообращения по данным клинического и электрокардиографического исследований. Противопоказано выполнение плановых хирургических вмешательств у больных, перенесших инфаркт миокарда в течение последних 6 мес, ввиду риска повторного инфаркта. Отступление от этого правила допустимо только при операциях, выполняемых по жизненным показаниям. Внимательный опрос и осмотр больного имеют не меньшее значение, чем ЭКГ, нормальная картина которой не исключает наличия стеноза коронарных артерий. Точность электрокардиографической диагностики значительно возрастает при использовании пробы с дозированной велоэргометрической нагрузкой, которая считается положительной при снижении сегмента ST более чем на 1 мм [Larsen R., 1985]. Однако трактовку этой пробы следует проводить с учетом клинического состояния больного, принимая во внимание определенный процент ложноположительных и ложноотрицательных проб. На практике анестезиологу приходится проводить анестезию у больных с различной степенью тяжести (классом) ИБС — от легкой, проявляющейся только при сильных и длительных нагрузках, до тяжелой, характеризующейся болями в покое [Сумароков А.В., Моисеев В.С., 1986]. В последнем случае речь может идти о выполнении операций только по жизненным показаниям, превышающим противопоказания, связанные с высокой вероятностью повторного инфаркта. Медикаментозная предоперационная подготовка больных ИБС базируется на использовании средств, устраняющих чрезмерные психоэмоциональные реакции (транквилизаторы), способствующих экономной работе миокарда, снижению частоты сердечных сокращений и потребления им кислорода (антагонисты кальция типа верапамила внутрь по 40—80 мг 3 раза в сутки, бета-адреноблокаторы типа анаприлина внутрь по 10 мг 4 раза в сутки), улучшающих коронарное кровообращение (многочисленная группа нитратов, папаверин по 1—2 мл 2% раствора 3 раза в сутки) и реологические свойства крови (ацетилсалициловая кислота, индометацин, ибупрофен), а при необходимости — антиаритмических средств [Метелица В.И., 1980; Ольбинская Л.И., Литвицкий П.Ф., 1986]. Среди нитратов следует отдать предпочтение длительно действующим препаратам: нитросорбиду (по 5—10 мг 3—4 раза в сутки), сустаку (2,6—6,4 мг через 4—5 ч), нитронгу (по 6,5 мг 3—4 раза в сутки). К применению у больных с ИБС сердечных гликозидов, повышающих работу сердца, отношение в настоящее время осторожное [Мазур Н.А., 1988]. Чаще всего больным ИБС, особенно перенесшим ранее инфаркт миокарда, длительно проводят назначенную кардиологом привычную терапию. Ее следует продолжать в предоперационном периоде, в день операции и в послеоперационном периоде, применяя дополнительно транквилизаторы, антиагреганты и антикоагулянты (профилактическая гепаринизация). Бета-адреноблокаторы, используемые вплоть до дня операции в сочетании с премедикацией, дающей мощный седативный эффект, способствуют предотвращению стимуляции пораженного сердца в связи с предоперационным эмоциональным стрессом. Отмена бета-адреноблокторов перед операцией опасна развитием синдрома отмены, проявляющегося резким подъемом артериального давления и приступами стенокардии. Хроническая сердечно-сосудистая недостаточность любого происхождения требует предоперационной коррекции во избежание развития острой недостаточности кровообращения во время операции или в ближайшем послеоперационном периоде. При наличии клинических признаков сердечно-сосудистой недостаточности (отеки, расширение сердца, увеличение печени) обязательным условием является предоперационная дигитализация (дигоксин по 0,25—1 мг в сутки, целанид по 1—2 мг в сутки в 3 приема) в сочетании с применением диуретиков (гипотиазид в суточной дозе 25—50 мг) и препаратов калия (калия хлорид по 1 г 3—4 раза в сутки), динамическим контролем ЭКГ, электролитов крови и КОС для своевременного выявления и коррекции нарушений, связанных с передозировкой дигиталиса и потерей электролитов с мочой. Передозировке сердечных гликозидов способствуют гипокалиемия, гиперкальциемия, ацидоз, гипоксемия, сопутствующая почечная недостаточность. Признаки передозировки: появление желудочковой экстрасистолии, тахикардии, мерцания или трепетания предсердий, атриовентрикулярной блокады, узлового ритма. При профилактике и устранении дигиталисных аритмий эффективен дифенин (300—600 мг в сутки внутрь). Применение сердечных гликозидов в отсутствие отчетливых признаков сердечной недостаточности, в том числе у гериатрического контингента больных, не оправдано, так как резко ограничивает способность сердца в критических ситуациях реагировать компенсаторной тахикардией, часто приводит к передозировке. Подготовка к кардиохирургическим операциям больных с пороками сердца описана в соответствующем разделе. Аритмии сердца. Аритмии — часто встречающееся нарушение сердечной деятельности, требующее коррекции в предоперационном периоде во избежание острых расстройств кровообращения во время и после операции. Наименее опасна желудочковая экстрасистолия, встречающаяся в любом, в том числе молодом, возрасте. Редкие желудочковые экстрасистолы регистрируются часто и многими исследователями рассматриваются как вариант нормы. Частая экстрасистолия (свыше 5 экстрасистол в минуту), особенно би- или тригеминия, указывает на наличие стойкого патологического очага возбуждения в миокарде и требует специального лечения. Одним из наиболее эффективных средств лечения желудочковых аритмий является лидокаин (начальная доза 1—1,5 мг/кг внутривенно под контролем артериального давления и ЭКГ, общая доза не более 200 мг). Лидокаин лучше проявляет свое действие при одновременном применении препаратов калия: аспаркама (панангин), калия аспаргината, калия хлорида до 3—5 г внутрь в сутки. Прием новокаинамида также эффективен (по 0,25—0,5 г 3 раза в сутки внутрь), но сопровождается более значительной артериальной гипотензией. Суправентрикулярные аритмии опасны возможностью нарушений деятельности сердца при переходе предсердной экстрасистолии в тахисистолическую форму мерцания предсердий. В связи с этим даже при единичных предсердных экстрасистолах проводят предоперационную подготовку препаратами калия и антагонистами кальция или бета-адреноблокаторами. Эти препараты особенно эффективны при тахисистолической форме мерцательной аритмии. У больных с сердечной недостаточностью такие антиаритмические средства следует применять с осторожностью, чтобы не усугубить ее. Бета-адреноблокаторы ввиду присущего им бронхоконстрикторного действия противопоказаны больным бронхиальной астмой и астмоидным бронхитом. Различные виды нарушений проводимости сердца встречаются нередко, но большей частью не представляют серьезной опасности и не требуют специальной предоперационной подготовки. В случаях умеренной синусовой брадикардии (50—60 в минуту) и блокады ветвей предсердно-желудочкового пучка специальную подготовку обычно не проводят. В премедикацию обязательно включают атропин в общепринятой дозе. При выборе метода анестезии исключают средства с отчетливым ваготропным действием, например фторотан. Больные с полным поперечным блоком, слабостью синусового узла, резкой брадикардией и явлениями сердечно-сосудистой недостаточности должны быть консультированы кардиохирургом для решения вопроса о применении временной электрокардиостимуляции на период общей анестезии и операции. Система дыхания и газообмен. При опросе и осмотре больного выявляются основные симптомы респираторных заболеваний: кашель, повышенная секреция в дыхательных путях, одышка, хрипы, явления бронхоспазма при аускультации, акроцианоз. Риск анестезии и послеоперационных легочных осложнений особенно велик при обструктивных респираторных заболеваниях, сопровождающихся бронхоспазмом, повышенной секрецией, одышкой при нагрузке, цианозом, а также у длительно курящих. Желтый или зеленоватый цвет мокроты является признаком инфекции дыхательных путей и требует бактериологического исследования мокроты, определения чувствительности выделенной микрофлоры к антибактериальным препаратам и назначения соответствующей терапии для профилактики послеоперационной пневмонии. Дополнительную информацию дает рентгенологическое исследование легких. Наиболее широко применяемым, простым и неинвазивным методом оценки функции дыхания является спирография, позволяющая определить объемы и резервы дыхания, степень легочной недостаточности. Этот метод должен быть применен у всех больных с признаками респираторных нарушений и, независимо от этого, у всех больных перед торакальными вмешательствами. Важнейшие показатели спирограммы: дыхательный объем (ДО), частота дыхания (ЧД), минутный объем дыхания (МОД), жизненная емкость легких (ЖЕЛ) и форсированная жизненная емкость легких (ФЖЕЛ), потребление кислорода, коэффициент использования кислорода, максимальная вентиляция легких (МВЛ), резервные объемы вдоха и выдоха. В специальных руководствах [Шик Л.Л., Канаев Н.Н., 1980] приведена характеристика объемов и резервов дыхания в норме и при различных степенях дыхательной недостаточности. В целом по спирограмме можно достаточно точно определить степень обструктивных изменений, ориентируясь на наиболее важные показатели резервов дыхания — ЖЕЛ и резервные объемы. Необходимо иметь в виду, что дыхательные объемы зависят не только от состояния легких, но и от эластичности грудной клетки, функции дыхательной мускулатуры, подвижности диафрагмы, которые могут нарушаться при ряде внелегочных заболеваний, нередко являющихся объектом хирургического лечения. Обструктивное поражение легких приводит к снижению ЖЕЛ и увеличению ЧД. Расчет должной ЖЕЛ для взрослых производят с учетом роста, возраста и пола больного.
У мужчин ЖЕЛ = (0,052 • Р) - (0,028 • В) - 3,20,
у женщин: (0,049 - Р) - (0,019 X ХВ) — 3,76,
где Р — рост, см, В — возраст, годы [Канаев Н.Н., 1980].
Наибольшее клиническое значение имеют показатели механики дыхания, т.е. динамические легочные объемы, определяемые с учетом временного фактора. ФЖЕЛ (индекс Тиффно) представляет собой динамический показатель графической регистрации форсированного выдоха (после максимального вдоха) в течение 1—3 с. Для эффективного кашля показатель ФЖЕЛ должен не менее чем в 3 раза превышать ДО (норма 7 мл/кг). В норме в течение 1-й секунды происходит выдох 75—85% ЖЕЛ, а в течение последующих 2 с — всей остальной ее части. Больному с обструкцией дыхательных путей для этого требуется более длительное время. При предоперационном значении ФЖЕЛ менее50% нормы (1,75—2л) послеоперационная дыхательная недостаточность развивается у 30% больных [Larsen R., 1985]. В случае выявления обструктивного поражения легких целесообразна повторная регистрация спирограммы после введения бронходилататора (атропин, эфедрин) для определения эффективности фармакологической коррекции. Увеличение спирографических показателей более чем на 15% расценивается как положительная реакция. В специализированных учреждениях проводится более полное исследование функции легких. Для изучения механики дыхания используют метод пневмотахографии, позволяющий определить объемную скорость дыхания и при параллельной регистрации кривой внутригрудного давления измерить растяжимость, эластическое сопротивление легких и работу дыхания. Бронхиальную проходимость оценивают с помощью комплекса показателей, включающих аэродинамическое сопротивление дыхательных путей, определяемое методом общей плетизмографии, ряд спирографических показателей (объем форсированного вдоха за 1 с, индекс Тиффно, МВЛ), а также данные анализа кривой поток — объем максимального выдоха [Зильбер А.П., 1984; Путов Н.В. и др., 1987]. Оценку регионарных функций легких, характеризующих вентиляционно-перфузионные отношения — ВПО (VA/QC), производят с помощью радиоизотопных методов [Зильбер А.П., 1971]. ВПО отражает отношение альвеолярной вентиляции за 1 мин (VA) к количеству крови, протекающей за 1 мин через легочные капилляры (Qc). В норме эта величина равна 0,8. При значительной физической нагрузке у здорового человека она может возрастать до 3,0 и более, тогда как при вентиляционной дыхательной недостаточности не происходит необходимого повышения альвеолярной вентиляции и адекватного увеличения ВПО, что сопровождается артериальной гипоксемией и гиперкапнией. Величина VA/QC может значительно изменяться также при нарушениях распределения вентиляции и кровотока, когда вентилируются некровоснабжаемые и крово-снабжаются невентилируемые альвеолы. В связи с этим при характеристике ВПО необходимо учитывать также внутрилегочное шунтирование, объем кровотока по невентилируемым альвеолам и физиологическое мертвое пространство, т.е. объем вентиляции некровоснабжаемых альвеол [Шик Л.Л., 1980]. Содержание в крови оксигемоглобина определяют с помощью неинвазивных фотоэлектрических датчиков, методом капнографии регистрируют содержание углекислого газа в выдыхаемом воздухе, определяют альвеолярную концентрацию его и при параллельной записи спирограммы вычисляют объем анатомического мертвого пространства [Путов Н.Н. и др., 1978]. Важную диагностическую роль играет реакция дыхания на физическую нагрузку, требующую повышения энергетических потребностей организма и сопровождающуюся напряжением всех звеньев системы дыхания. Оценка этой реакции производится путем сопоставления динамики потребления кислорода, вентиляции, гемодинамики, газов и КОС крови при одновременном расчете энергозатрат [Канаев Н.Н., 1980]. Одной из важнейших функций является диффузионная способность легких (ДСЛ) — показатель скорости диффузии газов через альвеолярно-капиллярную мембрану. Нормальная величина ДСЛ, измеренная методом устойчивого состояния, составляет: (16,75- Р) — (0,16- В) мл/(мин- мм рт. ст.-1), где Р — рост, м; В — возраст, годы. Методы исследования ДСЛ основаны на определении объема газа, поглощаемого кровотоком в единицу времени, по отношению к альвеолярно-капиллярному градиенту парциального давления этого газа [А.П. Зильбер, 1984]. В качестве тест-газа чаще всего используют 0,05% окись углерода (СО), быстро поглощаемую гемоглобином. Для расчета ДСЛ необходимо знать среднее давление СО в альвеолах (Рсо) и количество СО, перешедшее из легких в кровь.
где V — объем скорости транспорта газа, АР — разность парциального давления газа по обе стороны мембраны. ДСЛ показывает, сколько миллилитров газа проходит через альвеолярно-капиллярную мембрану в минуту при разности парциального давления 1 мм рт.ст. У здорового человека в покое ДСЛ составляет 20 мл в минуту на 1 мм рт. ст. Наиболее частая причина снижения ДСЛ — диссеминированные процессы в легких, сопровождающиеся уплотнением альвеолярно-капиллярных мембран. Нарушения ДСЛ неизбежно развиваются при критических состояниях, сопровождающихся синдромом шокового легкого, основным проявлением которого служит интерстициальный отек, а следовательно, уплотнение альвеолярно-капиллярных мембран. Нарушения легочного газообмена являются неизбежным следствием серьезных заболеваний легких. Клинически состояние газообмена оценивают по данным напряжения кислорода и углекислоты в артериальной, венозной, капиллярной крови и показателям КОС. Уровень Ра02 зависит от напряжения кислорода во вдыхаемой смеси, состояния диффузии через альвеолярно-капиллярную мембрану, ВПО и уровня PV02, а последнее — в свою очередь от потребления кислорода тканями, производительности сердца, Ра02 и состояния диссоциации оксигемоглобина. Артериальная гипоксемия (PaO2 ниже 75 мм рт. ст.) развивается при нарушениях в указанных звеньях, причем с возрастом про исходит «физиологическое» снижение Рао2 У больных старше 70 лет Pa2i около 65 мм рт. ст. рассматривается как нижняя граница нормы. При хронических обструктивных заболеваниях легких развивается нарушение ВПО, ведущее к гипоксемии, повышению легочного сосудистого сопротивления и вследствие этого — к развитию легочного сердца. В таких условиях риск общей анестезии и операции сильно возрастает. Уровень РаO2 зависит от продукции углекислого газа тканями и альвеолярной вентиляции, непосредственно связанной с работой дыхания. Последняя в свою очередь обусловлена растяжимостью легких, сопротивлением дыханию, его глубиной и частотой. У больных с рестриктивной патологией растяжимость легких снижена, поэтому дыхание происходит малыми объемами с высокой частотой. При хронических обструктивных заболеваниях, характеризующихся повышенным дыхательным сопротивлением, дыхание редкое и глубокое. Постепенное увеличение работы дыхания в обоих случаях приводит к утомлению дыхательной мускулатуры и развитию вентиляционной дыхательной недостаточности с гиперкапнией и дыхательным ацидозом. Хроническая гиперкапния (Расо2 выше 45 мм рт. ст.) характеризуется снижением чувствительности мозговых рецепторов и физиологического ответа на повышение напряжения углекислого газа, вовлечением в процесс компенсаторного метаболического механизма (ретенция бикарбоната почками). Хроническая гиперкапния является фактором риска, особенно если предстоит торакальная операция. Своевременная предоперационная диагностика нарушений функции легких и соответствующая их коррекция являются основой профилактики послеоперационных легочных осложнений (пневмония, ателектазы, бронхоспазм). Прекращение курения перед операцией приводит к быстрому снижению уровня карбоксигемоглобина в крови и должно быть обязательным условием, поскольку улучшение функции дыхания и дренажа трахеобронхиального дерева наступает спустя несколько недель [Larsen R., 1985]. Лечение инфекции дыхательных путей антибиотиками проводят с учетом бактериологического исследования мокроты и чувствительности микрофлоры. При нарушении бронхиальной проходимости, связанном с хроническими обструктивными заболеваниями, назначают бронходилататоры, средства, лизирующие мокроту и облегчающие ее отхождение, а также дыхательную гимнастику. В специализированных учреждениях при необходимости проводят трахеобронхиальную санацию через бронхоскоп. При хроническом легочном сердце показаны предоперационный постельный режим, оксигенотерапия, осторожное применение диуретинов, эуфиллина. Дигитализация больных с легочным сердцем может быть опасной, так как у них легко развиваются гипоксемия и респираторный ацидоз (особенно во время операции), в условиях которых возрастает риск интоксикации дигиталисом. У больных с ограниченными легочными резервами и особенно с нарушениями газообмена в премедикацию не следует включать средства дыхательно-депрессорного и бронхоконстрикторного действия (наркотические анальгетики). При хронической обструктивной патологии рутинное применение атропина опасно в связи с опасностью сгущения мокроты и ухудшением ее транспорта [Larsen R., 1985]. Функция печени и почек. При анамнестических указаниях на ранее перенесенные заболевания печени или почек осмотр и рутинный комплекс биохимических исследований следует дополнить специальными исследованиями, позволяющими уточнить функциональное состояние этих органов. Дополнительное исследование функций печени проводят у больных, перенесших гепатит, тяжелую форму малярии, а также у длительно злоупотреблявших алкоголем (хронический гепатит-цирроз). Наряду с традиционным определением показателей билирубина наиболее информативна оценка активности клеточных ферментов крови, характеризующих степень повреждения печеночных клеток при гепатите и нарушении пассажа желчи (лактатдегидрогеназа, аланинтрансфераза, щелочная фосфатаза), уровней протромбина, белка и его фракций, отражающих состояние синтетической функции печени. При умеренных нарушениях функций печени проводят предоперационную подготовку: назначают диету с ограничением жиров и преобладанием углеводов и белков (диета № 5), инфузии глюкозы с инсулином. Суточный рацион должен содержать 100—200 г белков, 80 г жиров и 450—600 г углеводов, энергетическая ценность такого рациона составляет 13—15 МДж (3000—3500 ккал). Медикаментозное лечение, направленное на улучшение обмена печеночных клеток, включает применение витаминов группы В и С, кокарбоксилазы (50— 150 мг в сутки), глутаминовой кислоты (1—1,5 г в сутки), связывающей аммиак, способствующей его выведению с мочой и участвующей в синтезе АТФ [Подымова С.Д., 1984]. При активном гепатите показан длительный курс лечения гормональными кортикостероидными и другими препаратами. Выполнение плановых операций в этих условиях опасно, так как может развиться острая печеночная недостаточность. У больных с печеночной недостаточностью, к которой присоединяется и почечная, при показаниях к операции в предоперационном периоде могут потребоваться более интенсивные мероприятия, включающие форсированный диурез и даже экстракорпоральную детоксикацию. Даже незначительное нарушение функции почек (легкая азотемия, снижение концентрационной способности почек, умеренная анемия) вызывает повышение чувствительности организма к неблагоприятным воздействиям, в частности к гиповолемии и общей анестезии. Состояние хронической почечной недостаточности с картиной азотемии, изогипостенурии, полиурии (гипонатриемия, гиперхлоремия, гипокалиемия), нарастающей анемии резко повышает риск любого оперативного вмешательства с применением общей анестезии. У больных с нарушением функции почек наряду с общим анализом мочи и биохимическим определением азотистых шлаков проводят исследование концентрационной способности почек (проба Зимницкого), состояния фильтрации и реабсорбции (проба Реберга—Тареева), КОС, содержания электролитов крови (К+, Na+, C1-, Са2+). При инфекции мочевых путей (пиелонефрит, цистит, уретрит) уточняют масштабы воспалительного процесса (проба Нечипоренко), идентифицируют микрофлору и ее чувствительность к антибактериальным препаратам для проведения адекватной предоперационной терапиию. Риск еще более возрастает у больных в состоянии уремии (олигоанурия, гиперкалиемия, гипергидратация, артериальная гипертония, энцефалопатия, метаболический ацидоз, анемия). При ограничении функции почек со снижением фильтрации более чем на 50%, повышении содержания мочевины и креатинина выше верхней границы нормы плановое оперативное вмешательство без предварительной подготовки недопустимо. С целью снижения азотемии (распад белков) показаны диета, богатая углеводами (до 5 г/кг в сутки), лучше с преобладанием фруктозы, витамины группы В. Для улучшения почечного кровотока применяют эуфиллин по 10 мл 2,4% раствора 3—4 раза в сутки. При гиперкалиемии свыше 5,5 ммоль/л и азотемии проводят форсированный диурез (маннитол в дозе 1 г/кг, лазикс — 2—3 мг/кг), коррекцию водно-электролитного баланса и КОС. Гемотрансфузия в виде эритроцитарной массы допускается только при резкой анемии. Вопрос о плановой операции может быть решен положительно лишь при условии благоприятного результата лечения, строгого контроля и коррекции важнейших показателей функции почек во время и после операции, применения общей анестезии, при которой не повреждается паренхима и не ограничивается кровоток почек (нейролептаналгезия, кетамин, натрия оксибутират). При тяжелой почечной недостаточности плановые хирургические операции недопустимы, а экстренные выполняются в сочетании с указанными выше интенсивными мероприятиями, в случае необходимости с последующим гемодиализом [Рябов Г.А. и др., 1983]. Нервная система. Путем опроса и осмотра больного анестезиолог выясняет такие важные симптомы, как ранее перенесенные параличи или парезы и их остаточные явления, периодически возникающие судорожные припадки, головная боль, плохой сон, повышенная психоэмоциональная возбудимость или подавленность, психическая неадекватность, что может потребовать дополнительного привлечения специалистов (невропатолог, психиатр) для решения вопроса о предоперационной подготовке, а иногда и о допустимости выполнения операции в условиях соматического стационара. Особое значение имеют заболевания, связанные с длительным приемом нейротропных препаратов, способных осложнить течение общей анестезии. Цереброваскулярная недостаточность у больных пожилого возраста, особенно перенесших ранее нарушения мозгового кровообращения по ишемическому или геморрагическому типу и страдающих гипертонической болезнью, требует в предоперационном периоде исключения фактора эмоционального стресса (транквилизаторы), продолжения обычной терапии, направленной на нормализацию уровня артериального давления, мозгового кровообращения и реологических свойств крови. Непосредственная премедикация должна обеспечить глубокую седацию (см. раздел «Премедикация») и стабильный уровень артериального давления. Показана профилактическая гепаринизация (5000 ЕД гепарина подкожно за 2 ч до операции) [Ферстрате М., Фермилен Ж., 1986]. Э п и л е п с и я — заболевание, не представляющее большого риска при правильном проведении премедикации и наркоза. Обычно проводится постоянная поддерживающая терапия противосудорожными средствами, которые следует применять непосредственно до дня операции. Обязательным условием является включение в премедикацию транквилизатора бензодиазепинового ряда (диазепам в дозе 0,15 мг/кг внтуримышечно в ночь накануне операции, за 2 ч и за 40 мин до начала наркоза). Остальные компоненты премедикации применяют по показаниям. Транквилизатор, оказывающий мощное противосудорожное действие, предотвращает спонтанный приступ эпилепсии и свойственную наркотическим препаратам фазу судорожного возбуждения ЦНС, облегчая переход к толерантной стадии общей анестезии. У больных эпилепсией следует избегать применения общих анестетиков, способных вызывать конвульсивные явления (кетамин, пропанидид, натрия оксибутират, фентанил в больших дозах), хотя на фоне развившегося приступа эти препараты, напротив, дают противосудорожный эффект [Рачков Б.М., Федоренкова Ф.А., 1978; Myslobodsky М. S. et al., 1980; Sutterlin Rv., 1982]. Болезнь Паркинсона опасна осложнениями при ее медикаментозном лечении, основанном на применении предшественника норадреналина L-ДОФА, а также антихолинергических (холиноблокирующих) средств, уменьшающих характерную для этого заболевания недостаточность адренергических структур мозга [Кудрин А.Н., 1977; Харкевич Д.А., 1987]. Постоянный прием L-ДОФА может быть причиной нарушений ритма сердца и артериальной гипотензии во время общей анестезии, поэтому за несколько дней до операции целесообразно отменить лечение, несмотря на усиление выраженности симптомов паркинсонизма. Эффективными и безопасными средствами премедикации являются снотворные (накануне операции) и транквилизатор (в день вмешательства). Из схемы премедикации и общей анестезии следует исключить нейролептики (дроперидол) из-за возможной провокации ими экстрапирамидных явлений у таких больных. Следует указать на особые преимущества использования кетамина при болезни Паркинсона. При диазепам-кетаминовой анестезии с самостоятельным дыханием (без миорелаксации) у гериатрических больных с сопутствующей болезнью Паркинсона мы наблюдали полное прекращение дрожательных явлений в период действия кетамина, а иногда и в течение многих часов после анестезии. Вероятно, это обусловлено центральным адренергическим эффектом кетамина, аналогичным таковому L-ДОФА. Демиелинизирующие заболевания ЦНС. Наиболее тяжелое из них — рассеянный склероз, сопровождающийся атрофией мышц, миотониями, снижением массы тела, дыхательной недостаточностью, склонностью к эпилептическим приступам, чрезмерной лабильности вегетативной нервной системы. Учитывая это, не следует проводить у таких больных спинальную анестезию, применять анестетики с выраженными конвульсивными свойствами (кетамин, пропанидид, энфлуран). Осторожно надо использовать и деполяризующие миорелаксанты [Беляков В.А., 1983]. Вместе с тем опасных осложнений общей анестезии, в том числе при тимэктомии как одном из методов лечения этого тяжелого заболевания, не описано. Необходимо иметь в виду, что часто таким больным проводится постоянное лечение АКТГ и кортикостероидами, поэтому во время и после операции необходима соответствующая заместительная терапия. У больных порфирией, характеризующейся недостатком выработки печенью субстанции X, ответственной за нормальную миелинизацию нервных волокон, опасно применять гепатотоксичные общие анестетики (прежде всего барбитураты, фторотан) [Беляков В.А., 1983], а также деполяризующие миорелаксанты из-за возможности развития экстремальной гиперкалиемии и остановки сердца. Методом выбора является многокомпонентная общая анестезия с исключением указанных выше компонентов и применением, начиная с этапа индукции, антидеполяризующих релаксантов. Миастения как основное заболевание, по поводу которого выполняется операция (тимэктомия), или как сопутствующая патология при хирургических заболеваниях требует специальной предоперационной подготовки, определенной тактики общей анестезии и послеоперационной интенсивной терапии. Плановые хирургические операции у больных с миастенией можно выполнять только при условии хорошей компенсации мышечного тонуса на фоне адекватной антихолинэстеразной и стероидной терапии, достаточной компетенции анестезиолога-реаниматолога в этой специальной области и наличия необходимых условий для обеспечения длительной ИВЛ и соответствующей интенсивной терапии в случае развития миастенического криза (см. главу 34) Заболевание генетической природы опасно развитием тяжелого осложнения общей анестезии — злокачественной гипертермии, связанной с патологией мембран мышечных клеток. Для распознавания его в предоперационном периоде большое значение имеет выяснение анамнестических данных о тяжелых или смертельных осложнениях общей анестезии у кровных родственников больного. Биохимически выявляется значительное повышение уровня креатинфосфокиназы в плазме [Larsen R., 1985]. При общей анестезии с деполяризующими миорелаксантами может развиваться синдром злокачественной гипертермии. Наиболее безопасны регионарная анестезия и бензодиазепины. В последнее время проводятся исследования по определению эффективности дантролена с целью профилактики и лечения злокачественной гипертермии. Эндокринная система. Среди эндокринных заболеваний наиболее опасны для хирургического больного сахарный диабет, нарушения функции щитовидной железы и надпочечников. Сахарный диабет. Длительное заболевание диабетом приводит к многообразным патологическим процессам в организме: атеросклерозу, ангиопатиям, полиневропатиям, снижению сопротивляемости инфекциям, медленному заживлению ран. При нарушениях коррекции диабета возникают такие тяжелые осложнения, как острая гипо- и гипергликемия с кетоацидозом и гиперосмолярной комой. Существуют две основные формы сахарного диабета: инсулинозависимый, корригируемый инсулином и диетой, и инсулинонезависимый, корригируемый диетой и назначаемыми внутрь антидиабетическими препаратами. Несмотря на многообразие предоперационной тактики у больных инсулинозависимым диабетом, существуют некоторые общепринятые принципы. Главные из них: большая опасность гипо-, чем гипергликемии, обязательный переход на наиболее управляемое лечение простым инсулином за 5—7 дней до операции [Мазовецкий А.Г., Беликов В.К., 1987], обеспечение динамического контроля уровня глюкозы крови в день операции каждые 4 ч, а при необходимости чаще. В связи с опасностью гипогликемии представляются мало оправданными методики введения больным инсулина натощак перед операцией в расчете на последующую гипергликемическую реакцию, связанную с операционной травмой. Более целесообразны схемы предоперационного введения глюкозы с инсулином [Рябов Г.А., 1984; Larsen R., 1985] в сочетании с эффективной премедикацией, полностью устраняющей эмоциональный стресс. Утром в день операции начинают внутривенное введение натощак 10% раствора глюкозы с таким расчетом, чтобы в течение суток больному постепенно было трижды введено по 500 мл этого раствора. Инсулин можно вводить подкожно и внутривенно капельно или непрерывно с помощью автоматического дозатора. Подкожное введение инсулина осуществляют тотчас после начала инфузии глюкозы (1/3—1/2 обычной утренней дозы в зависимости от исходного содержания сахара в крови). В дальнейшем вводят подкожно через 4—6 ч с учетом содержания глюкозы в крови: при уровне ее ниже 8,1 ммоль/л (150 мг на 100 мл) инсулин не вводят, при 8,1 — 10,8 ммоль/л (150—200 мг на 100 мл) вводят 8—12 ЕД инсулина, при 10,8—16,2 ммоль/л (200—300 мг на 100 мл) — 12—16 ЕД, при 16,2—21,6 ммоль/л (300—400 мг на 100 мл) — 16—20 ЕД. При постоянной внутривенной инфузии инсулина скорость его введения устанавливают из расчета 2/3 обычной для больного суточной дозы в течение 24 ч под контролем уровня гликемии. Внутривенно инсулин не следует вводить в смеси с растворами глюкозы. Для этой цели пригодны малые объемы изотонических растворов кристаллоидов и альбумина. После малых хирургических операций вечером больному можно дать пищу и снова перейти к уменьшенным дозам привычного для больного депо-инсулина. При легкой степени диабета, корригируемой диетой, и приеме внутрь антидиабетических средетв, как и больным инеулинозависимым диабетом, в день операции натощак вводят глюкозу по описанной выше схеме и контролируют уровень гликемии. Антидиабетические средства, назначаемые внутрь, должны быть отменены накануне операции, так как их действие может продолжаться до 50 ч и способствовать развитию гипогликемии. При уровне глюкозы ниже 16,2 ммоль/л лучше обойтись без применения инсулина, чтобы предотвратить образование антител к нему; это может иметь значение при необходимости инсулинотерапии в будущем [Larsen R., 1985]. При более значительном повышении уровня глюкозы инсулин применяют по обычным правилам короткое время. Недостаточность функции коры надпочечников со снижением продукции кортикостероидных гормонов может быть следствием поражения органа каким-либо патологическим процессом, подавления естественной функции коры надпочечников в результате длительного приема кортикостероидных препаратов или иметь вторичное происхождение на почве недостаточности функции передней доли гипофиза. Синдром надпочечниковой недостаточности характеризуется артериальной гипотонией, гипонатриемией, гиперкалиемией, слабостью, уменьшением массы тела, низкой устойчивостью к стрессовым воздействиям. Во избежание тяжелых осложнений во время операции необходима подготовка к ней: устранение гиповолемии, гипонатриемии и гиперкалиемии, терапия глюкокортикоидами в суммарной дозе до 300 мг гидрокортизона в день операции с последующим постепенным снижением ее на протяжении нескольких дней до полной отмены. При выборе метода анестезии необходимо избегать применения общих анестетиков, значительно подавляющих функцию коры надпочечников: этомидата, фентанила и других наркотических анальгетиков в больших дозах [Stuttmann R., Allolio В., 1985]. Феохромоцитома - катехоламинпродуцирующая опухоль хромаффинной ткани надпочечников, характеризующаяся резкой артериальной гипертензией, тахикардией, головной болью, проливным потом. Выполнение каких-либо операций у этих больных, в особенности удаление самой опухоли без специальной подготовки, связано с чрезвычайно высоким риском. Симптоматическое лечение обычными антигипертензивными средствами эффекта не дает. Предоперационную подготовку проводят блокаторами а-адренорецепторов типа фентоламина. Начальные дозы составляют 20—30 мг, эффективные для стабилизации артериального давления — 60—200 мг в сутки. Для уменьшения выраженности тахикардии и нарушений ритма сердца показаны также бета-адреноблокаторы: анаприлин 80–200 мг в сутки [Метелица В.И., 1980]. Гипертиреоз, диагностированный у больного, подлежащего плановому оперативному вмешательству, должен быть устранен в предоперационном периоде путем медикаментозной терапии во избежание развития опасного для жизни больного интра- или послеоперационного тиреотоксического криза. Показаны препараты, тормозящие синтез тиреотропного гормона гипофиза: дийодтирозин (по 0,05 г 2 -3 раза в сутки) и калия йодид (по 0,005 г 2—3 раза в сутки), мерказолил, тормозящий синтез гормона в щитовидной железе (по 0,01 г 3—4 раза в сутки) [Кудрин Н.А., 1977]. Для нормализации деятельности сердца применяют бета-адреноблокаторы (анаприлин по 20—60 мг в сутки в 4 приема). Назначать операцию следует только после достижения эутиреоидного состояния. Такое лечение может продолжаться более месяца, поэтому лучше переводить больного в хирургический стационар уже после подготовки. Для предотвращения режих гипердинамических реакций кровообращения в связи с общей анескмией и операцией необходимы мощная премедикация (см раздел «Премедикация») и высокоэффективная общая анестезия (в сочетании с местной инфильтрационной анестезией в случае выполнения операции на самой железе). Гипотиреоз, сопровождающийся общим снижением обменных процессов, слабостью, апатией, снижением сердечной деятельности (артериальная гипотензия, брадикардия), анемией, требует предоперационного лечения препаратами гормонов щитовидной железы до достижения эутиреоидного состояния. Применяют тиреоидин в дозе 0,2 г 3 раза в сутки или более быстро действующий трийодтиронина гидрохлорид в дозе 10—30 мкг в сутки с постепенным повышением ее до 40—60 мкг [Кудрин А.Н., 1977]. Хорошая коррекция гипотиреоза позволяет избежать острой недостаточности кровообращения во время операции и в ближайшем послеоперационном периоде. Ожирение. Избыточная масса тела является источником повышенного операционного риска, приводя прежде всего к нарушению функции сердечнососудистой и дыхательной систем. Различают четыре степени первичного (алиментарного) ожирения: I степень — избыточная масса тела превышает нормальную на 15—29%, II — на 30—49%, III — на 50—100%, IV — более 100% [Беюл Е.А. и др., 1986]. Ожирению свойственны артериальная гипертензия, левожелудочковая недостаточность, ограниченные резервы кровообращения, сниженная функциональная остаточная емкость легких, нарушение процессов диффузии, артериальная гипоксемия, плохая переносимость нагрузок, часто возникающий сахарный диабет. В этих условиях значительно возрастает частота интра- и послеоперационных сердечно-сосудистых, легочных и тромбоэмболических осложнений. У чрезмерно полных лиц болевые пороги почти вдвое ниже, чем у людей с нормальной массой тела, что связывают с дефицитом у них эндогенных опиатов [Pradalier A. et al., 1980]. Это является дополнительным осложняющим фактором при проведении анестезии. В предоперационном периоде необходимы активный режим, дыхательная гимнастика с сеансами оксигенации и вспомогательной ИВЛ, нормализация сосудистого тонуса (антигипертензивная терапия), профилактическая антитромботическая терапия (применение дезагрегантов, профилактическая гепаринизация). Кахексия. При любом генезе это состояние сопровождается тяжелыми сдвигами в организме (гиповолемия, гипоэлектролитемия, гипотермия, кардио-миопатия, эндокринные нарушения), которые невозможно устранить за короткое время. Плановую операцию следует отложить до восстановления нормального состояния метаболизма и массы тела. При необходимости экстренной операции больному с кахексией проводят инфузионную терапию в соответствии с выявленными биохимическими нарушениями. Быстрое возмещение сосудистого объема опасно развитием отека легких, поэтому инфузионная терапия проводится осторожно, в течение нескольких часов при постоянном контроле гемодинамики и ЭКГ. Наиболее точную информацию об оптимальном объеме и скорости инфузии можно получить инвазивным методом термодилюции. Длительный прием медикаментов. Дополнительным фактором риска анестезии и операции может быть длительное применение лекарственных средств. Предоперационная тактика у больных, длительно получавших антигипертензивное лечение, бета-адреноблокаторы и кортикостероиды, была рассмотрена выше. У больных с депрессивными состояниями, принимающих ингибиторы моноаминоксидазы (МАО) и трициклические антидепрессанты, эти препараты могут явиться причиной тяжелых и даже смертельных осложнений общей анестезии. Ингибиторы МАО (ниаламид, парнат, сгелазин), обладающие антидепрессивными свойствами, вследствие блокады фермента МАО повышают содержание нейротрансмиттеров норадреналина, адреналина, дофамина, серотонина в ЦНС, резко усиливают действие общих анесгетиков и наркотических анальгетиков [Кудрин А.П., 1977; Usubiaga L., 1983] и при сочетании с ними, а также с вазопрессорами могут привести к длительной коме, резкой артериальной гипертензии и даже смертельному исходу [Беляков В.А., 1983]. Отменять ингибиторы МАО необходимо за 2—3 нед до плановой хирургической операции. При экстренных операциях у больных, принимающих ингибиторы, следует очень осторожно дозировать общие анестетики. В противном случае течение анестезии может сопровождаться нестабильностью показателей кровообращения. Наркотические анальгетики и вазопрессоры следует исключить из схемы общей анестезии. Трициклические антидепрессанты (амитриптилин, азафен и др.), стимулирующие адренергические процессы в ЦНС, потенцирующие действие норадреналина и серотонина и оказывающие антихолинергическое действие, могут приводить к нарушениям сердечной деятельности во время анестезии и операции (аритмии, нарушения проводимости), что также диктует необходимость их отмены за 2—3 нед до плановой операции. Длительный прием антикоагулянтов представляет опасность в плане повышенной кровоточивости во время и после операции. В чисто анестезиологическом аспекте он является противопоказанием к эпидуральной и спинномозговой анестезии из-за опасности кровотечения в зоне нахождения катетера. Профилактическая предоперационная гепаринизация малыми дозами (5000 ЕД) может быть проведена после выполнения пункции. Дата добавления: 2015-02-05 | Просмотры: 1315 | Нарушение авторских прав |