|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
МЕРОПРИЯТИЯ В ОТНОШЕНИИ БОЛЬНЫХЗаведующая кафедрой – доцент Ефремова Н.П.
МЕТОДИЧЕСКАЯ РАЗРАБОТКА Практических занятий Для слушателей цикла ОУ по специальности «Эпидемиология»" ЧАСТНАЯ ЭПИДЕМИОЛОГИЯ
Обсуждена на заседании кафедры «____» __________2009 г. Челябинск 2009 г. Цель занятия по разделу: изучение эпидемиологических особенностей отдельных классификационных групп и актуальных нозологических форм болезней, освоение системы эпидемиологического надзора, профилактических и противоэпидемических мероприятий. В результате изучения раздела слушатели должны знать: • общие эпидемиологические особенности группы инфекций, объединенных механизмом передачи; • эпидемиологическую характеристику конкретной нозологической формы, факторы, механизм развития и проявления эпидемического процесса; • содержание эпидемиологического надзора и системы профилактических и противоэпидемических мероприятий. В результате изучения темы слушатели должны уметь: • анализировать проявления эпидемического процесса; • осуществлять эпидемиологический надзор; • планировать и осуществлять комплекс профилактических и противоэпидемических мероприятий в очаге. АНТРОПОНОЗЫ
3.1. Кишечные инфекции 3.1.1. Эпидемиология и профилактика брюшного тифа Цель занятия: освоение научных и организационных основ эпидемиологического надзора и профилактики брюшного тифа с учетом его клинико-эпидемиологических особенностей, а также потенциальной эффективности профилактических и противоэпидемических мероприятий. В результате изучения темы слушатели должны знать: • классификационное положение и место брюшного тифа в инфекционной патологии; • механизмы развития и проявления эпидемического процесса брюшного тифа; • содержание и организацию эпидемиологического надзора; • основные противоэпидемические мероприятия, проводимые при брюшном тифе. В результате изучения темы слушатели должны уметь: • использовать нормативно-методические документы, регламентирующие профилактические и противоэпидемические мероприятия при брюшном тифе; • оценивать проявления эпидемического процесса брюшного тифа, выявлять условия, способствующие их формированию; • осуществлять эпидемиологический надзор за брюшным тифом; • организовывать и осуществлять противоэпидемические мероприятия в очагах брюшного тифа. Самоподготовка к занятию В процессе подготовки к занятию студент самостоятельно изучает рекомендованную литературу: раздел «Брюшной тиф» в учебнике В.И. Покровского, С.Г. Пака, Н.И.Брико, Б.К. Данилкина «Инфекционные болезни и эпидемиология», М.: ГЭОТАР-МЕД, 2003, С. 230—243 и приведенный в главе информационный материал. Вопросы, которые должны изучить слушатели в результате самоподготовки: · актуальность, медицинская и социально-экономическая значимость брюшного тифа; · распространенность брюшного тифа, характеристику источников инфекции и пути передачи, современные проявления эпидемического процесса (многолетняя и годовая динамика заболеваемости, распределение заболеваемости среди различных групп населения); · особенности клинического течения брюшного тифа; · методы лабораторной диагностики брюшного тифа;
· механизм развития и проявления эпидемического процесса; · нормативно-методические документы, регламентирующие профилактические и противоэпидемические мероприятия при брюшном тифе и других кишечных инфекциях; · основные положения, разделы и особенности проведения эпидемиологического надзора за брюшным тифом; · содержание и организация мероприятий по борьбе с брюшным тифом.
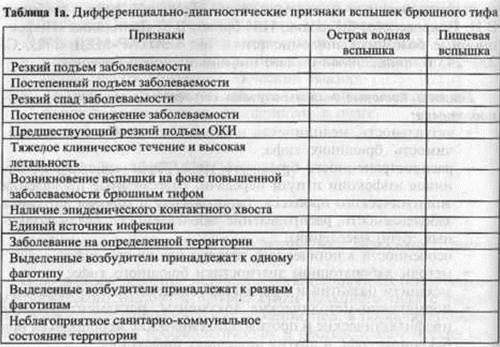
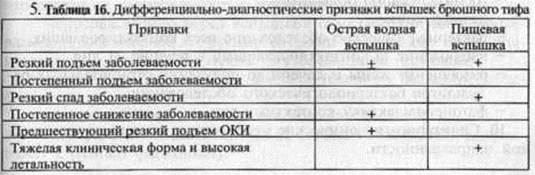
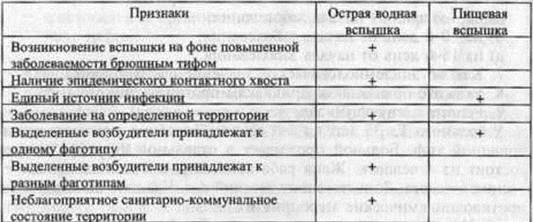
Контроль самоподготовки. Выполнить тестовые задания 1-13, приведенные в «сборнике тестовых заданий». Выполните следующие задания: 1. укажите роль больных и носителей в механизме развития эпидемического процесса брюшного тифа. 2. Оцените заразность больного в разные периоды заболевания. 3. Укажите, какими путями реализуется механизм передачи инфекции при брюшном тифе и какова их значимость в распространении заболевания. 4. Каковы проявления эпидемического процесса брюшного тифа. 5. По прилагаемой таблице дайте сравнительную характеристику водных и пищевых вспышек брюшного тифа.
6. Какими методами лабораторной диагностики необходимо воспользоваться при подтверждении диагноза брюшного тифа: а) на 4-й день от начала заболевания; б) на 10-й день от начала заболевания; в) на 16-й день от начала заболевания. 7. каково эпидемиологическое значение фаготипирования? 8. Укажите показания к прививкам против брюшного тифа. 9. Решите следующую задачу: У больного Т., 35 лет, на 6-й день заболевания диагностирован брюшной тиф. Больной проживает в отдельной квартире, семья состоит из 4 человек. Жена работает поваром в столовой, сын – ученик 6 класса. Дочь посещает детский сад. Укажите необходимые противоэпидемические мероприятия. 10. Укажите, какие мероприятия по борьбе с брюшным тифом являются ведущими? Эталоны ответов к заданию на самоподготовку: тестовые задания см. сборник тестовых заданий, с.234. Ответы к заданиям: 1. См. учебник «Инфекционные болезни и эпидемиология», М.: ГЕОТАР-МЕД, 2003, С.230-233. 2. В инкубационном периоде больной не заразен. Возбудитель выделяется во внешнюю среду практически на протяжении всего периода клинических появлений и периода реконвалесценции. Вместе с тем у большинства больных его выделение начинается лишь к концу 1-й недели заболевания. Максимальную опасность больной представляет на 2-3 неделе заболевания, после чего его заразность снижается. 3. Водный, пищевой, контактно- бытовой. Ведущими является водный путь. 4. См. учебник «Инфекционные болезни и эпидемиология», М.: ГЕОТАР-МЕД, 2003, с 230-233.
6. при подтверждении диагноза брюшного тифа необходимо воспользоваться следующим методами лабораторной диагностики: а) на 4-й день от начала заболевания посева крови; б) на 10-й день от начала заболевания посева крови, кала, мочи, реакцией гемагглютинации; в) на 16-й день от начала заболевания посевом кала, мочи, реакцией гемагглютинации. 7. метод фаготипирования дает возможность: а) установить или исключить предполагаемые источники инфекции; б) прослеживать эпидемиологические связи; в) отличать местные случаи от привозных; г) помогает при диагностике вспышек. 8. См. информационный материал 9. Необходимо провести: - госпитализацию больного; -дезинфекцию; -бактериологическое обследование всех контактировавших; -наблюдение за контактировавшими в течение 21 дня; - разобщение жены и дочери до получения отрицательных результатов бактериологического обследования; - фагопрофилактику контактных лиц. 10. Санитарно- гигиенические мероприятия противоэпидемической направленности. Информационный материал Брюшной тиф (typhus abdominalis) — антропонозное острое инфекционное заболевание с фекально-оральным механизмом передачи. Возбудитель - Salmonella typhi, грамотрицательная подвижная палочка рода Salmonella семейства Enterobacteriaceae. Одним из значимых проявлений эпидемического процесса брюшного тифа являются эпизодические водные или пищевые вспышки, возникающие на фоне спорадической заболеваемости. Каждому типу вспышки свойственны определенные признаки, на основании которых проводится их расшифровка. Признаки водных вспышек брюшного тифа определяются особенностями воды как фактора передачи, из которых основными являются: - постоянное и широкое использование воды для питья и бытовых нужд; - относительное постоянство источника водоснабжения, которым пользуется население, проживающее на определенной территории; - возможность загрязнения питьевой воды сточными водами, которые могут содержать различные патогенные микроорганизмы, — брюшнотифозные микробы разных фаготипов, другие сальмонеллы, шигеллы и т.д.; - сравнительно небольшая концентрация микроорганизмов в воде в связи с большим разбавлением и отсутствием у патогенных микробов способности размножаться в воде. К основным признакам водных вспышек относятся: - возникновение на неблагополучных по брюшному тифу территориях; - территориальная привязанность случаев брюшного тифа к определенному водоисточнику; - более или менее острый подъем заболеваемости (даже при одномоментном заражении подъем занимает приблизительно 2 нед., что связано с вариабельностью инкубационного периода); - непосредственно перед вспышкой отмечается подъем заболеваемости дизентерией и другими острыми кишечными инфекциями в связи с их более коротким инкубационным периодом; - относительное легкое клиническое течение у большинства заболевших; - низкая заболеваемость детей в возрасте до 2 лет; - полифаготипаж (выделенные от больных возбудители принадлежат к разным фаготипам); -связь вспышки с авариями на водопроводной и канализационной сети. Лабораторное исследование воды может обнаружить признаки фекального загрязнения; -устранение причины, вызвавшей вспышку, приводит к быстрому снижению заболеваемости, которая, однако, не сразу достигает уровня, предшествовавшего вспышке. Такая повышенная заболеваемость (эпидемический хвост) связана с контактно-бытовым путем передачи. Источниками инфекции в этом случае служат своевременно не выявленные больные с легким течением болезни. Присутствие и выраженность указанных признаков определяются водоисточником, массивностью и длительностью загрязнения воды, условиями водопользования и численностью населения, использовавшего инфицированную воду. Наиболее ярко эти признаки выражены при водопроводных вспышках. При колодезных вспышках у заболевших выделяют один фаготип (моно-фаготипаж). При купальных вспышках заболевание регистрируется среди мальчиков-подростков. Наоборот, при вспышках, связанных с употреблением воды технического водопровода, болеют лишь взрослые. При загрязнении уличных водоразборных колонок (чаще всего через смотровые колодцы) не наблюдается одномоментных массовых заболеваний, так как микроорганизмы проникают в колонку периодически. Основные условия возникновения пищевых вспышек: -источник инфекции на пищевом предприятии — невыявленный больной или бактерионоситель; -санитарно-технические недочеты - отсутствие или неправильная работа водопровода и канализации; -нарушение санитарно-гигиенического режима пищевого предприятия - мухи, плохое мытье посуды и др.; -нарушение технологического процесса приготовления пищи -неправильная термическая обработка, реализация готовой продукции и т.д. Многие пищевые продукты, особенно молоко и молочные продукты, являются питательной средой для микроорганизмов. Их инфицирование может произойти даже при незначительном фекальном загрязнении, приводящем к быстрому накоплению огромного числа возбудителей. Признаки пищевых вспышек брюшного тифа: - возникновение на фоне полного благополучия по брюшному тифу —отсутствие предшествующего вспышке брюшного тифа подъема заболеваемости дизентерией и другими острыми кишечными инфекциями; —быстрый подъем и резкий спад заболеваемости (продолжительность вспышки укладывается в период, близкий к длительности максимальной инкубации), что свидетельствует об одномоментном заражении всех заболевших. При несвоевременном выявлении источника инфекции и инфицировании новых порций пищи продолжительность вспышки увеличивается; — чаще отмечается тяжелое клиническое течение; — диффузное распределение случаев брюшного тифа по территории; — монофаготипаж; —возраст заболевших зависит от возрастной структуры потребителей инфицированных продуктов. При молочных вспышках чаще поражаются дети дошкольного возраста; —отсутствие или слабая выраженность эпидемического хвоста, поскольку большинство больных выявляются и изолируются; —общность источника питания (молокозавод, магазин, столовая и т.д.) у заболевших, выявляемая при тщательном эпидемиологическом обследовании; —отсутствие заболеваний в контрольной группе населения, не связанной с предполагаемым местом заражения. Выраженность и присутствие тех или иных признаков пищевых эпидемий зависит от вида инфицированного продукта, способа его инфицирования (руки, мухи, вода), условий хранения, использования и т.д. Извлечение из методических указаний «Эпидемиология и профилактика брюшного тифа и пара гифов». Приложение № 1 к Приказу Министерства здравоохранения СССР от 02.03.89 № 139 МЕРОПРИЯТИЯ В ОТНОШЕНИИ БОЛЬНЫХ Все выявленные больные брюшным тифом и паратифами подлежат обязательной госпитализации. Госпитализацию больных осуществляют в течение первых 3 ч, в сельской местности -6ч после получения извещения о заболевшем специальным медицинским транспортом, который затем обязательно обеззараживают. Принимая во внимание трудность постановки клинического диагноза этих заболеваний, а также наблюдающееся нередко легкое, атипичное течение заболеваний, все больные с лихорадочным состоянием невыясненного происхождения, продолжающимся более 3 дней, должны в амбулаторных условиях обследоваться методом гемокультуры. Такие больные на территориях с повышенной заболеваемостью подлежат провизорной госпитализации. С этой же целью выявления источников инфекции бактериологическому и серологическому (с целью ретроспективного установления диагноза или выявления носителей) обследованию подвергают всех общавшихся с больным в очаге по месту жительства, при необходимости контингента лиц, подвергающиеся обследованию, могут быть расширены. На территориях (микроучастках), неблагополучных по брюшному тифу и паратифам, оправданно проводить подворные обходы для раннего выявления лиц, подозрительных на заболевание, не только в период возникновения вспышек, но и в период сезонного подъема заболеваемости. Эпидемиологическое обследование очага, как правило, осуществляется врачом-эпидемиологом, в отдельных случаях допускается проведение обследования помощником эпидемиолога. За лицами, контактировавшими с больным, устанавливается медицинское наблюдение на протяжении 3 нед. при брюшном тифе, 2 нед. при паратифах с целью раннего выявления повторных заболеваний. В очаге проводится фагопрофилактика. Расследование причин возникновения заболевания осуществляется с использованием лабораторных методов. В условиях острого эпидемического неблагополучия, обусловленного действием массового фактора распространения инфекции, обследование контактных лиц в очагах на выявление бактерионосителей не проводится. Ведутся наблюдение и обследование с целью диагностики новых случаев заболеваний. При групповых заболеваниях и вспышках обследованию на бактерионосительство подвергаются в первую очередь лица, подозреваемые в качестве источника массового заражения - работники водопроводных сооружений, общественного питания, торговли и др., занимающиеся разными видами обслуживания населения. Изоляция больного прекращается после исчезновения клинических симптомов и трехкратного исследования кала и мочи. Первое исследование проводят спустя 5 дней после установления нормальной температуры, последующие - с 5-дневным интервалом. Реконвалесцентов, получавших антибиотики, выписывают из стационара не ранее 21-го дня нормальной температуры, а лица, не получавшие антибиотики, могут быть выписаны не ранее чем на 14-й день после установления нормальной температуры. Обнаружение у больного при контрольно-выписном обследовании возбудителей брюшного тифа или паратифов не является противопоказанием к выписке из стационара. Все переболевшие брюшным тифом и паратифами, независимо от профессии и занятости, после выписки из больницы подлежат диспансерному наблюдению в течение 2 мес. с проведением термометрии 1 раз в неделю в течение 1-го месяца и в последующем — не [реже 1 раза в 2 нед. В случае повышения температуры или ухудшения общего состояния проводится обследование больного (включая бактериологическое исследование крови, кала и мочи) и при установлении рецидива больные вновь госпитализируются. Реконвалесцентов брюшного тифа и паратифов из числа работников пищевых предприятий и лиц, к ним приравненных, не допускают к работе по своей специальности на протяжении месяца после выписки из больницы и проводят мероприятия в соответствии с требованиями «Инструкции по выявлению, учету и наблюдению за носителями бактерий брюшного тифа и паратифов» (Приложение № 2). Все переболевшие брюшным тифом и паратифами (за исключением работников пищевых предприятий и лиц, к ним приравненных) после выписки из больницы подлежат диспансерному наблюдению, по истечении 3 мес. проводится бактериологическое исследование проб кала, мочи, желчи для установления хронического носительства. Дата добавления: 2015-11-26 | Просмотры: 1057 | Нарушение авторских прав |