|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Нарушение моторной и секреторной функции желудка. Проявления гипер- и гипохлоргидрии. Патология пилорического рефлексаНарушение моторной функции желудка. Желудочными дискинезиями называют нарушения двигательной (моторной) функции желудка. Выделяют два варианта желудочных дискинезии: гипертонический и гипотонический. Гипертонический вариант – характеризуется увеличение тонуса мышц желудка (гипертония) и усиление его перистальтики (гиперкинезия), гипотонический вариант – характеризуется гипотонией и гипокинезией. Двигательные расстройства желудка гипертонического типа. Причины: • некоторые пищевые факторы (грубая пища, алкоголь); • повышение желудочной секреции; • увеличение тонуса блуждающего нерва; • некоторые гастроинтестинальные гормоны (например, мотилин). Последствия гипертонии и гиперкинезии желудка: • длительная задержка содержимого в желудке, что способствует повышению желудочной секреции и развитию язв на слизистой оболочке; • развитие антиперистальтики (обратной перистальтики) желудка, что обусловливает появление таких признаков диспепсии, как отрыжка, тошнота, рвота. Двигательные расстройства желудка гипотонического типа. Причины: • алиментарные факторы (жирная пища); • уменьшение желудочной секреции (гипоацидные гастриты); • уменьшение тонуса блуждающего нерва; • действие подавляющих моторику желудка гастроинтестинальных гормонов (например, секретина, гастроингибирующего пептида и др.); • удаление привратниковой части желудка; • общее ослабление организма, истощение, гастроптоз (опущение желудка). При гипотонических дискинезиях уменьшается время пребывания пищи в желудке, что ведет к нарушению ее переваривания. Действие непереваренных компонентов пищи на рецепторы слизистой оболочки кишок вызывает повышение их перистальтики и поносы. Нарушение секреторной функции желудка. Желудок выделяет до 2 л жидкости в сутки. Количественные изменения секреции желудочного сока выражаются в увеличении (гиперсекреции) и уменьшении (гипосекреции). Это может сочетаться с изменениями выработки соляной кислоты париетальными клетками (обкладочные клетки) и пепсиногена главными клетками, расположенными в трубчатых железах преимущественно дна и тела желудка. Выработка соляной кислоты может повышаться (гиперхлоргидрия) или понижаться (гипохлоргидрия). Возможны сочетания гиперсекреции с гиперхлоргидрией и гипосекреции с гипо- и ахлоргидрией. Гиперсекреция – увеличение количества желудочного сока, повышение его кислотности (гиперхлоргидрия) и переваривающей способности. Причины: увеличение массы секреторных клеток желудка (детерминируется генетически); активация влияний блуждающего нерва; повышение синтеза и эффектов гастрина; перерастяжение антрального отдела желудка; действие некоторых ЛС (например, нестероидных противовоспалительных средств – НПВС, кортикостероидов). Пищеварение при гиперсекреции и гиперхлоргидрии. Для желудочной гиперсекреции характерны: • увеличение количества желудочного сока как после приема пищи, так и натощак; • гиперацидитас и гиперхлоргидрия – соответственно увеличение общей кислотности и содержания свободной соляной кислоты в желудочном соке; • увеличение переваривающей способности желудочного сока. Нарушения пищеварения, связанные с желудочной гиперсекрецией, обусловлены длительной задержкой содержимого в желудке (привратник закрыт, потому что нейтрализация очень кислого содержимого, поступающего в двенадцатиперстную кишку, требует много времени). Это обстоятельство имеет такие следствия: • в кишечник поступает мало содержимого, что приводит к уменьшению перистальтики кишок и развитию запоров; • в желудке усиливаются процессы брожения и образование газов (это вызывает появление отрыжки и изжоги); • увеличивается двигательная активность желудка (развивается гипертонус и гиперкинезия гладкой мускулатуры желудка). Образование большого количества активного желудочного сока является важным фактором, способствующим образованию язв в желудке и двенадцатиперстной кишке. Гипосекреция – уменьшение количества желудочного сока, что обычно сопровождается снижением его кислотности (гипохлоргидрия, ахлоргидрия) и расщепляющей эффективности (ферментативной активности). Причины: уменьшение массы секреторных клеток (например, атрофический гастрит; рак желудка); снижение эффектов блуждающего нерва; снижение образования гастрина; дефицит в организме белков и витаминов; действие ЛС (снижающих или устраняющих эффекты блуждающего нерва, например, блокаторов холинорецепторов). Пищеварение при гипосекреции и гипохлоргидрии. Для желудочной гипосекреции характерны: • уменьшение количества желудочного сока натощак и после приёма пищи; • уменьшение или нулевая кислотность желудочного сока (гипо - или анацидитас), уменьшение содержания в нём или отсутствие свободной соляной кислоты (гипо- или ахлоргидрия); • уменьшение переваривающей способности желудочного сока вплоть до ахилии (полного прекращения образования соляной кислоты и ферментов), Уменьшение желудочной секреции приводит к расстройствам пищеварения по ходу всего пищеварительного канала. Это обусловлено тем, что в условиях недостаточного образования желудочного сока привратник постоянно открыт и содержимое желудка быстро переходит в двенадцатиперстную кишку, где среда в отсутствие поступающей из желудка соляной кислоты становится постоянно щелочной. Это обстоятельство тормозит образование секретина, вследствие чего уменьшается секреция поджелудочного сока и нарушаются процессы полостного пищеварения в кишках. Недостаточно переваренные компоненты пищи раздражают рецепторы слизистой оболочки кишок, что приводит к усилению их перистальтики – развиваются поносы. Кроме того, в отсутствие соляной кислоты в желудке усиленно развивается микрофлора. С этим связана активация процессов гниения и брожения в желудке и появление таких диспептических симптомов, как отрыжка, обложенный язык и др. Пилорический рефлекс. Переход содержимого желудка в двенадцатиперстную кишку, вызывается чередующимся открытием и закрытием пилорического сфинктера. Этот процесс получил название пилорический рефлекс. Механизм его состоит в следующем. Когда содержимое желудка, пропитанное желудочным соком, поступает в его пилорическую часть, рецепторы в этом месте раздражаются соляной кислотой и сфинктер открывается. Часть содержимого в результате сокращения мышц желудка переходит в двенадцатиперстную кишку. Реакция в кишечнике становится кислой вместо щелочной, и теперь соляная кислота, действуя на рецепторы слизистой оболочки двенадцатиперстной кишки, рефлекторно вызывает закрытие пилорического сфинктера. Когда под влиянием щелочных соков (поджелудочный и кишечный соки, жёлчь) соляная кислота нейтрализуется, а большая часть поступившей массы переместится дальше по кишечнику, весь процесс повторяется снова. Наряду с соляной кислотой закрытие пилорического сфинктера вызывает поступление жира в двенадцатиперстную кишку, поэтому жирная пища долго задерживается в желудке. Типы патологической желудочной секреции (рис. 1).Нарушение желудочной секреции в эксперименте выявляют путем определения количества желудочного сока и его состава после механического (введения зонда в желудок), а затем химического воздействия (подкожное введение раствора гистамина).
Рис. 1. Типы патологической желудочной секреции Различают следующие типы патологической желудочной секреции: • Возбудимый тип. Характеризуется увеличением секреции желудочного сока как на механические, так и на химические стимулы. • Астенический тип. Проявляется увеличением секреции желудочного сока на механические воздействия и уменьшением – на химические. • Инертный тип. Желудочная секреция уменьшена при действии механических стимулов и возрастает при химической стимуляции. • Тормозной тип. Характеризуется уменьшением секреции желудочного сока в условиях как механической, так и химической стимуляции. Установление типа желудочной секреции имеет диагностическое значение – необходимо для проведения эффективных лечебных мероприятий.
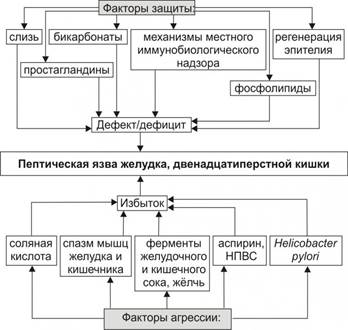
Язвенная болезнь желудка и 12-пёрстной кишки. Теории развития язвенной болезни. Современные представления об этиологии и патогенезе язвенной болезни. Роль Н. рylory в патогенезе заболевания Язвенная болезнь – это хроническое рецидивирующее заболевание, характеризующееся образованием язвы в желудке или двенадцатиперстной кишке. Язвенная болезнь встречается приблизительно у 10% взрослого населения, чаще у мужчин в возрасте до 50 лет. У 60-70% больных язвенная болезнь формируется в юношеском и молодом возрасте. Этиология язвенной болезни в настоящее время окончательно не установлена. Считают, что в возникновении язв желудка и двенадцатиперстной кишки имеют значение следующие факторы риска: • Длительное или часто повторяющееся психоэмоциональное перенапряжение, как правило, негативного характера (отрицательные эмоции, конфликтные ситуации, чувство постоянной тревоги, переутомление и т.п.). • Стресс. • Наследственная предрасположенность. Значение этого фактора подтверждается относительно высокой (40-60%) частотой заболевания у родителей и родственников больных, особенно молодого возраста. Установлено, что у больных с отягощенной наследственностью в слизистой оболочке желудка в 1,5-2 раза больше обкладочных клеток, чем у здоровых. Признаками генетической предрасположенности являются также 0(I) группа крови, часто встречающаяся у больных язвенной болезнью. • Погрешности в питании – еда всухомятку, нерегулярный приём пищи, употребление грубой или острой пищи, плохое её пережёвывание, быстрая еда, отсутствие зубов, недостаточное содержание в пищевых продуктах белков и витаминов. • Хронический гастрит и дуоденит с повышенной секреторной активностью желёз слизистой оболочки. • Микробный фактор – Helicobacter pylori (этот микроорганизм выделяют у 90-95% больных язвенной болезнью). • Вредные привычки – курение, употребление алкоголя. • Лекарственные средства. Ацетилсалициловая кислота и другие НПВС подавляют выработку защитных простагландинов (НПВС ингибируют активность циклооксигеназ → ↓ образование Pg). Глюкокортикоиды подавляют образование слизи и угнетают регенерацию слизистой оболочки желудка. Теории патогенеза язвенной болезни (исторический аспект). В каждой из этих теорий особая роль отведена определенному фактору, способному провоцировать «самопереваривание» желудка. • Сосудистая теория (Р.Вирхов). Согласно этой теории, язвы в желудке и двенадцатиперстной кишке возникают в результате нарушений кровоснабжения их стенки. • Механическая теория (Л.Ашофф). Возникновение язвы связано с травмированием грубой пищей слизистой оболочки желудка в области малой кривизны. • Воспалительная теория (Г.Конечный). В основе язвообразования лежат воспалительные изменения слизистой оболочки (гастрит и эрозии). • Пептическая теория (Е.Ригель). Объясняет возникновение язвы переваривающим действием желудочного сока на участки слизистой, наиболее подверженные влиянию протеолитических ферментов. • Нервно-вегетативная теория (Г.Бергман). Считает причиной образования язвы гиперсекрецию желудочного сока, гипермоторику желудка и сосудистые нарушения в нём у лиц с конституционально обусловленным преобладанием тонуса парасимпатической нервной системы. • Нервно-рефлекторная теория (И.Греков, Н.Стражеско). Объясняет возникновение язвы рефлекторными влияниями на желудок, например, при хроническом аппендиците, колите, жёлчнокаменной болезни. • Кортико-висцеральная теория (К.Быков, И.Курцин). Подчеркивает ведущую роль нарушений условно-рефлекторной деятельности головного мозга (неврозов) в язвообразовании. Современные представления об этиологии и патогенезе язвенной болезни. В настоящее время формируется концепция, в соответствии с которой образование язвы в желудке и двенадцатиперстной кишке происходит в результате возникающих изменений в соотношении факторов «агрессии» и «защиты» (рис. 2). К факторам «агрессии» относят повышение кислотности и ферментативной активности желудочного сока в условиях нарушения моторики желудка и двенадцатиперстной кишки. Уменьшение защитных свойств (факторов «защиты») обусловлено снижением продукции слизи, замедлением процессов физиологической регенерации поверхностного эпителия, нарушением местного кровообращения и нервной трофики слизистой оболочки.
Рис. 2. Основные этиологические факторы язвы желудка и двенадцатиперстной кишки
В основе патогенеза язвенной болезни лежит нарушение динамического равновесия между факторами агрессии (H. pylory, соляная кислота, спазм мышц желудка и кишечника, ферменты желудочного и кишечного сока, жёлчь, НПВС и др.) и факторами защиты слизистой оболочки желудка (слизь, бикарбонаты, простагландины, механизмы местного иммунобиологического надзора, регенерация эпителия, микроциркуляция и др.). В патогенезе язвенной болезни желудка преимущественную роль играет снижение эффективности факторов защиты, а в развитии пептических язв двенадцатипёрстной кишки – активация факторов агрессии. В развитии язвы у человека наибольшее значение имеют микробные факторы, в частности Helicobacter pylori. Австралийские ученые Р.Уоррен и Б.Маршалл в 2005г. получили Нобелевскую премию за открытие, которое они сделали в 1982 г. – установили, что причиной гастритов и язвенной болезни желудка и двенадцатиперстной кишки является бактерия Helicobacter pylori. В результате этого открытия появилась обоснованная возможность лечить язвенную болезнь антибиотиками. Helicobacter pylori попадает в желудок через рот, внедряется в защитный слой слизи и прикрепляется к апикальной поверхности клеток эпителия. Наиболее активно заселяется выходной отдел желудка и луковица двенадцатиперстной кишки. Внедрение возбудителя в слизистую вызывает локальный иммунный ответ, образовавшиеся антитела взаимодействуют с поверхностными антигенами бактерий. Это в свою очередь приводит к выходу в слизистую оболочку нейтрофилов – развивается воспаление, образуются вначале эрозии, которые со временем переходят в язву. Дата добавления: 2015-11-26 | Просмотры: 3309 | Нарушение авторских прав |