 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Формирование предверия полости рта.Френулоэктомия - иссечение уздечки. Целесообразно проводить френулоэктомию с углублением предверия. Для этого после анестезии проводят два сходящихся полуовальных разреза в области места прикрепления уздечки, отслаивают слизисто-надкостничный лоскут. Края раны подшивают к надкостнице у свода вновь сформированного предверия. Раневую поверхность покрывают иодоформной турундой. Заживление раны происходит вторичным натяжением, эпителизация наступает через 12-14 суток. При глубоком предверии полости рта проводят перемещение уздечки - френулопластику треугольными лоскутами. Особенности ведения больного после хирургических вмешательств. 1. Послеоперационный уход за больным проводится в течение 5-6 дней. Для этого ежедневно проводится гигиеническая обработка операционного участка с помощью слабых антисептиков. 2. Швы снимают на 5-6 день после операции. 3. Следующие 2 недели назначают вяжущие и дубящие полоскания, тщательные соблюдения правил гигиены, щадящая диета. 4. Зондирование зубодесневого кармана противопоказано в течение 3-х недель.
4. Больному, 33 года, проводилось удаление 37 зуба по поводу хронического периодонтита. Сразу после инфильтрационной анестезии образовалась гематома с вестибулярной стороны нижнего отдела щечной области слева, диаметром 4,0x5,0 см. Удаление зуба проведено без особых технических осложнений, но гематома осталась. От чего возникла гематома? Какие действия необходимы для предотвращения нарастания гематомы? Какие рекомендации должны быть даны пациенту? Чем может осложниться гематома и в чем состоит лечение этого осложнения? Ответ: гематома возникла от повреждения сосудов при неправильном обезболивании., первые 2-3ч. холод, ничем ни греть., на 2-3 день тепловые процедуры, УВЧ., осложниться гематома может нагноением., метод лечения-хирургическое вмешательство.
Билет 5 1. Операция удаление 16 зуба (обезболивание, инструмент, возможные осложнения при анестезии и удалении). Небная и туберальная. 2. Переломы скуловой кости, скуловой дуги. Принципы диагностики и лечения. Классификация неогнестрельных переломов скуловой кости и дуги: Переломы скуловой кости, дуги (со смещением и без смещения отломков).Переломы скуловой кости со смещением, как правило, являются открытыми. Переломы скуловой дуги чаще всего являются закрытыми. Клиника переломов скуловой кости (скуловерхнечелюстного комплекса). •Повреждения мягких тканей скуловой области (отеки, раны, кровоизлияния), которые маскирует западение в скуловой области. •Выраженный отек век и кровоизлияние в клетчатку вокруг одного глаза, что ведет к сужению или закрытию глазной щели. •Кровотечение из носа (из одной ноздри). •Ограниченное открывание рта вследствие блокировки венечного отростка нижней челюсти, смещенной скуловой. •Анестезия или парестезия мягких тканей в зоне иннервации подглазничного нерва на стороне повреждения (верхняя губа, крыло носа, подглазничная область и др.). •Нарушения бинокулярного зрения (диплопия или двоение в глазах) за счет смещения глазного яблока. •Западение, определяемое при пальпации в скуловой области. •Боль и симптом «ступеньки» при пальпации по нижнеглазничному краю, верхне-наружному краю орбиты, по ходу скуловой дуги и по скуло-альвеолярному гребню. Клиника переломов скуловой дуги: •Повреждения мягких тканей скуловой области (отеки, раны, кровоизлияния), которые маскирует западение в скуловой области. •Ограниченное открывание рта вследствие блокировки венечного отростка нижней челюсти смещенной скуловой дугой. •Отсутствие односторонних боковых движений нижней челюсти. •Западение, боль и симптом «ступеньки» при пальпации в области скуловой дуги. Рентгенологическое исследование. Производится изучение рентгенограмм придаточных пазух носа и скуловых костей в носо-подбородочной (полуаксиальной) и аксиальной проекциях.Определяется:•нарушение целостности костной ткани в местах соединения скуловой кости с другими костями лицевого и мозгового черепа; •затемнение верхнечелюстной пазухи с одной стороны в результате гемосинуса при переломах скуловой кости. Лечениебольных проводится в стационаре. При переломах скуловой кости и дуги без существенного смещения отломков и нарушения функций проводится консервативное лечение, ограничение приема твердой пищи.Показания к репозиции отломков скуловой дуги и кости: •деформация лица за счет западения тканей в скуловой области, •нарушение чувствительности в зоне иннервации подглазничного и скулового нерва, диплопия, •нарушение движений нижней челюсти. Методы хирургического лечения. Бескровный метод репозиции:Показан при свежих переломах скуловой кости (1-2 суток). Палец или штапель вводится в область верхнего свода преддверия полости рта за бугром верхней челюсти. Костные отломки репонируются. Метод Лимберга. Под скуловую кость (дугу) подводят однозубый острый крючок (Лимберга) и вытягивают костные отломки кнаружи и кверху. Критерии репозиции отломков: •характерный «щелчок»; •устранение симптома «ступеньки» по краю орбиты; •устранение деформации лица. Ревизия верхнечелюстной пазухи внутриротовым доступом: Показана при мелкооскольчатых переломах скуловой кости со смещением отломков и «вдавлением» их в верхнечелюстную пазуху. Этапы операции: 1.Разрез по переходной складке в области альвеолярного отростка верхней челюсти. 2.Обнажение передней стенки пазухи, ее остеотомия. 3.Ревизия пазухи и удаление свободно лежащих костных отломков, сгустков криви, инородных тел. 4.Репозиция скуловой кости с максимальным сохранением слизистой оболочки. 5.Фиксация костных отломков путем тампонады верхне-челюстной пазухи йодоформными марлевыми тампонами, введенными в пазуху через нижний носовой ход. 6.Рана во рту зашивается наглухо. Тампон удаляют через нижний носовой ход через 7-14 дней. При оскольчатых или застарелых переломах, если скуловая кость после репозиции ее, смещается в прежнее положение, то требуется остеосинтез при помощи проволочного костного шва или накостных титановых минипластин.Консервативное лечение: •антибиотикотерапия; •физиолечение, лечение, назначенное смежными специалистами (невропатолог, окулист, ЛОР-врач); •промывание верхнечелюстной пазухи через нос при наличии признаков воспаления. 3. Клиника, диагностика и лечение переломов челюстей. Лечебная иммобилизация челюстей. Виды шин. Методы и техника шинирования челюстей. Переломы в области нижней челюсти обусловлены чаще своеобразной формой челюсти — в виде дуги. Наиболее слабые места изображены на рисунке. К переломам нижней челюсти часто приводят патологические процессы в кости, истончающие кость (кисты, опухоли, остеомиелит, сверхкомплектные зубы) и травмы.
Рис. «Места слабости» нижней челюсти
Слизистая оболочка альвеолярного отростка плотно соединена с надкостницей, легко рвется при переломах, поэтому практически все переломы в области альвеолярного отростка являются открытыми, т. е. инфицированными. Клиника переломов нижней челюсти. Характерные жалобы больного и данные опроса позволяют предположить перелом челюсти и его расположение. Больные обычно жалуются на боли при движениях нижней челюсти, кровотечение из полости рта, нарушение смыкания зубов-антагонистов на одной стороне и невозможность пережевывать пищу на другой стороне (перелом бокового отдела тела нижней челюсти), невозможность откусить пищу передними зубами (перелом в области углов, шеек нижней челюсти) и др. При опросе больного выясняют направление удара, предмет, которым нанесена травма. Удар на небольшом протяжении (предмет с острым краем) дает возможность заподозрить перелом в месте его приложения. При нанесении удара предметом с широкой плоскостью можно предположить перелом с противоположной стороны (непрямой, или отраженный) в результате перегиба. Некоторые больные отмечают нарушения чувствительности в области подбородка из-за травмы нижнего альвеолярного нерва. Осмотр пострадавшего дает возможность выяснить некоторые особенности, характерные для перелома нижней челюсти. Нередко больной принимает вынужденное положение — наклоняет голову вперед, рот часто приоткрыт, из него вытекает слюна с примесью крови, иногда средняя линия подбородка смещается в сторону. Соответственно расположению перелома можно видеть припухлость мягких тканей за счет кровоизлияния в них, иногда изменяется окраска кожи — она становится синюшной, зеленоватой или желтоватой (гематома). Ощупывание производят одновременно (симметрично) с обеих сторон мякотью II, III и IV пальцев. Начинают пальпацию с заднего края ветви нижней челюсти и постепенно переходят на нижний край тела челюсти до подбородка. При переломе, особенно со смещением, при ощупывании обнаруживают неровности (ступенчатость). Обычно больной отмечает болезненность в этом месте. Для определения перелома мышелкового (суставного) отростка при прощупывании его области больного просят открыть и закрыть рот или сделать боковые движения нижней челюсти. При этом со стороны перелома обычно отмечается ограничение подвижности. Характер подвижности мышелкового (суставного) отростка можно определить также при введении указательного пальца в наружные слуховые проходы. При открывании и закрывании рта отмечается ограничение подвижности мышелкового отростка на стороне повреждения. Очень важное значение для определения места перелома нижней челюсти имеет симптом нагрузки. При надавливании на определенные участки челюсти возникает боль в области щели перелома. Больного следует предупредить об этом и попросить его одним пальцем указать на участок, где возникает боль. Дата добавления: 2015-12-15 | Просмотры: 920 | Нарушение авторских прав |
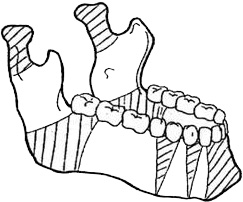 Характер и степень смещения отломков зависят от величины и направления силы, вызвавшей перелом, тяги мышц, прикрепляющихся к тому или иному отломку, тяжести отломков.
Характер и степень смещения отломков зависят от величины и направления силы, вызвавшей перелом, тяги мышц, прикрепляющихся к тому или иному отломку, тяжести отломков.