|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Негормональная терапия климактерического синдрома. Применение БАД
Климактерий (от греч. Climacter — ступень лестницы) — это физиологический период, в течение которого на фоне общих возрастных изменений в организме женщины преобладают инволюционные процессы в репродуктивной системе, характеризующиеся прекращением сначала детородной, а затем и менструальной функций. В связи с особой напряженностью системных изменений, обусловленных угасанием функции яичников, выделение перименопаузального периода и его фаз в жизненном цикле приобретает важное практическое значение. Клиническими критериями этапности развития возрастных изменений в организме женщины служат сроки появления и особенности изменений менструальной функции, на фоне которых установление срока менопаузы оказывается возможным только ретроспективно — по истечении одного года после последнего менструальноподобного кровотечения. В течение климактерия принято выделение трех фаз: I. Пременопауза — 2—5 лет перед прекращением менструаций. В течение этого периода постепенно угасает функция яичников, менструации становятся нерегулярными. II. Менопауза - собственно прекращение менструаций. III. Постменопауза (5 лет после менопаузы) - в течение этого периода организм женщины окончательно перестраивается для существования в новом качестве, наступает период покоя.
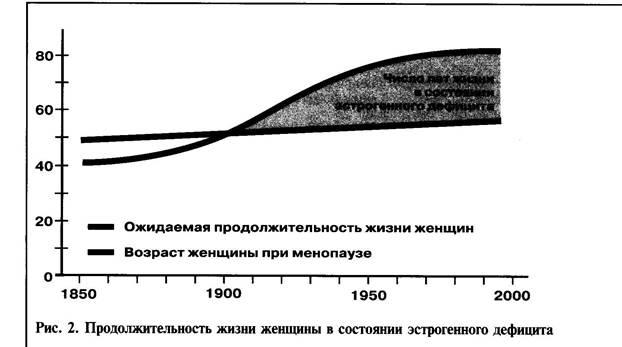
Согласно определению ВОЗ, менопауза — это полное прекращение менструаций в результате истощения функции яичников. Средний возраст менопаузы - 50 лет (45-55 лет). Отчетливо проявившаяся тенденция к увеличению продолжительности жизни послужила причиной того, что современная популяция женщин проводит одну треть жизни в состоянии постменопаузы — в переходном и старческом возрасте.
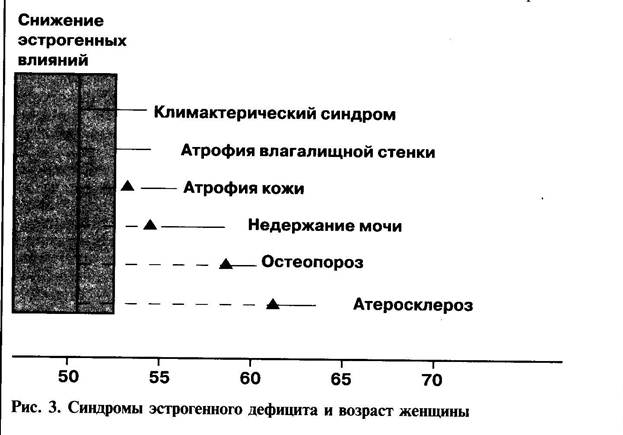
В яичниках женщины репродуктивного возраста секретируют все три вида эстрогенных гормонов — эстрон, 17В эстрадиол и эстриол. Несмотря на определенное структурное сходство, степень выраженности их сходства к специфическим рецепторным белкам в органах-мишенях различна, также как и реализация центральных и периферических эффектов. Снижение уровня секреции 17В эстрадиола, обладающего наибольшей биологической активностью, начинается за 5 лет до прекращения менструаций и вскоре после менопаузы достигает нулевых значений. Основным эстрогенным гормоном, циркулирующим в периоде постменопаузы, является эстрон. В течение первого года после менопаузы уровень содержания ФСГ в плазме периферической крови возрастает в 13 раз, ЛГ приблизительно в 3 раза. Спустя 30 лет после менопаузы содержание уровня гонадотропинов соответствует 40-50% от максимальных значений пост-менопаузального периода, но превышает уровень репродуктивного периода. После угнетения функции яичников и прекращения продукции 17В эстрадиола основным источником образования эстрона становится периферическая конверсия андростендиона, образующегося в коре надпочечников и ткани яичников. Два эндогенных фактора могут способствовать повышению образования эстрона: это повышенная секреция его предшественников и/или усиление периферической их конверсии в связи с заболеваниями печени, ожирением, опухолями яичников. К числу наиболее значимых последствий и клинических проявлений эстрогенного дефицита, оказывающих значительное влияние на качество жизни женщины пери- и постменопаузального возраста и объединяемых в понятие так называемого менопаузального синдрома, относятся следующие: I. Вегетоневротические нарушения: . Приливы . Ночные поты . Сердцебиение
. Головокружения . Мигренеподобная головная боль II. Психические нарушения: . Раздражительность . Подавленное настроение . Тревожность, повышенная возбудимость . Утомляемость . Головная боль . Слезливость . Снижение концентрации внимания . Снижение кратковременной памяти . Нарушения сна . Эмоциональная лабильность . Неуверенность в себе III. Атрофические нарушения: Частота развития урогенитальных расстройств весьма велика и достигает 30%. В перименопаузальном периоде урогенитальные нарушения встречаются у 10% женщин, тогда как в возрастной группе 55-60 лет частота их развития может достигать, по данным ряда исследователей, 50%. В дальнейшем риск их возникновения соответствует возрасту и после 75 лет превышает 80% в связи с прогрессированием атрофических изменений в нижних отделах мочевыделительной и половой систем, что обусловлено их эмбриологической общностью. Рецепторы к эстрогенам содержатся в слизистой оболочке и мышечном слое влагалищной стенки; в эпителиальной, мышечной, соединительнотканной и сосудистой структурах уретры; слизистой и мышцах-детрузорах мочевого пузыря; круглой маточной связке и мышцах тазового дна и соединительнотканных структурах малого таза. Наиболее частыми клиническими проявлениями возрастных урогенитальных расстройств являются явления атрофического вагинита, уродинамические нарушения и склонность к хроническому течению воспалительных процессов в нижних отделах мочеполовой системы. IV. Поздние обменные нарушения: Частота развития первичного остеопороза в развитых странах составляет 25—40% с преобладанием этого заболевания среди женщин белой расы. К 70-летнему возрасту 40% белых женщин имеют в анамнезе не менее одного костного перелома, обусловленного остеопорозом. Среди перенесших костные переломы женщин остеопороз обнаруживается в 70% случаев. В периоде достижения «пиковой» массы костной ткани в репродуктивном возрасте процессы ее формирования преобладают над процессами резорбции. Потеря же костной массы в пери- и постменопаузальном периоде сопровождается в первую очередь поражением костей с преобладанием губчатого вещества — тела позвонков, дистальные отделы костей предплечья, голени и пр. Дефицит половых гормонов в климактерии может оказывать и прямое, и опосредованное влияние на состояние костной ткани. Сенильный остеопороз развивается после 70 лет и характеризуется преимущественным поражением трубчатых костей с учащением переломов шейки бедра. Факторы риска первичного остеопороза нередко наследственно обусловлены и также связаны с особенностями семейного и/или личного анам-
неза. К их числу относятся: пожилой возраст, субтильный тип телосложения, указания на костные переломы в семейном анамнезе, позднее менархе (после 15 лет) и ранняя менопауза (до 50 лет), олиго- и аменорея в репродуктивном возрасте, ановулядия и эндокринное бесплодие, многократные роды и длительная лактация. V. Сердечно-сосудистые нарушения: Неблагоприятное влияние менопаузы на риск развития сердечно-сосудистых заболеваний связывают с происходящими в переходном возрасте изменениями в липидном секторе крови в «атерогенном» направлении — со снижением липопротеидов высокой плотности и повышением уровня содержания холестерина и липопротеидов низкой плотности. В условиях выраженного дефицита эстрогенных влияний эти изменения проявляются со стороны сердечно-сосудистой системы опосредованно через рецепторы к эстрогенам и через влияние на биохимические процессы в эндотелии кровеносных сосудов. С точки зрения биохимии это способствует снижению секреции простациклина и повышению уровня тромбоксана в системном кровотоке. В результате возрастает резистентность стенок артериальных сосудов кровотоку и появляется склонность к развитию микроциркулярных нарушений. Наряду с этим такие факторы, как ожирение, изменение диетических привычек и недостаточно подвижный образ жизни женщин переходного возраста, способствуют развитию таких метаболических нарушений, как изменение толерантности к глюкозе и снижение чувствительности к инсулину. Время появления и степень выраженности этих симптомов подвержены значительным индивидуальным колебаниям, но вместе с тем подчинены определенной хронологической закономерности в последовательности их проявления.
В патогенезе КС существенную роль играют изменения функционального состояния гипоталамических структур и вегетативного равновесия вследствие нарушений в выработке нейротрансмиттеров, участвующих в процессе терморегуляции. Повышение тонуса норадренергических структур и допами-нергических структур ЦНС обусловливает пароксизмальное расширение кожных сосудов и появление прилива жара. Различные по степени тяжести проявления КС встречаются у 40—60% женщин старше 40 лет. Первые симптомы заболевания появляются чаще в весеннее или осеннее время года. Почти у половины женщин с КС отмечается тяжелое течение заболевания (51%), у каждой третьей (33%) его проявления носят умеренный характер и только у 16% КС сопровождается легкими проявлениями. Более легкое течение наблюдается, как правило, у практически здоровых женщин; у больных с хроническими психосоматическими заболеваниями КС протекает атипично и имеет склонность к тяжелому продолжительному течению. В современной популяции только у 18% женщин острые проявления КС исчезают в течение первого года с момента их появления; в 56% заболевание продолжается 1—5 лет, а у каждой четвертой женщины (26%) заболевание имеет еще более длительное течение. Климактерический синдром относится к пограничным состояниям клинической медицины и потому больные нуждаются в комплексном обследовании врачами ряда специальностей. Вместе с тем первое слово в диагнозе остается за гинекологом, т.к. появляющиеся симптомы связаны прежде всего с угасанием функции яичников. Больные нуждаются в специальном обследовании для уточнения гормональной активности яичников, определения уровня эстрогенных влияний и выявления связи между появлением приливов жара и климактерическими изменениями менструальной функции. Ведущая роль врача-гинеколога в лечении больных с КС обусловлена также необходимостью выбора метода лечебного воздействия, препарата для ЗГТ соответствующих компонентов и дозового режима, соответственно меняющимся в ходе возрастной инволюции организма гормональных соотношениях. Развиваясь в процессе возрастной перестройки организма, клинические проявления климактерического синдрома нередко подвергаются спонтанному обратному развитию, в связи с чем необходимость в специальном лечении возникает не у каждой женщины с этой патологией. Показаниями к назначению ЗГТ служат тяжелые и средней тяжести проявления заболевания, вопрос же о лечении больных с легкими формами решается в процессе динамического наблюдения. Общеукрепляющее лечение женщин с данным синдромом является частью рационального гигиенического режима, рекомендуемого для лиц пожилого возраста. Аналогичные мероприятия рекомендуются и для профилактики климактерического синдрома. Рекомендуется регулирование диетического режима, включение в пищевой рацион овощей, фруктов и витаминных препаратов для пополнения естественного дефицита витаминов в пожилом возрасте. При этом следует учитывать эффект витамина А, обусловленный антигистаминными его свойствами и способностью ускорять внутриклеточные окислительные процессы, витамина С — воздействовать на нарушенный липидный обмен, витамина Е — способствовать улучшению 1 капиллярного кровообращения в области гипофиза, а также оказывающего 20 коферментативный эффект, с усилением синтеза холестерина и стероидных гормонов. При разработке и рекомендации диеты следует учитывать воз-
растные метаболические сдвиги в женском организме, в частности, выключение «защитного» эффекта эстрогенов с соответствующими изменениями толерантности к углеводам и жирам, повышение содержания сывороточного холестерина, триглицеридов и фосфолипидов. Рекомендуется лечебная физкультура. Значительно труднее и более длительно проходит лечение больных с давностью заболевания КС свыше 1—2 лет. На этой стадии его развития становятся более значительными и глубокими изменения динамики возбудительного и тормозного процессов в коре больших полушарий; происходит ослабление внутреннего активного торможения. В зависимости от времени начала лечения «выздоровление» больных наступает при различной степени компенсации возрастных системных нарушений, в первую очередь со стороны ЦНС. Рассмотрение особенностей развития отдельных клинических проявлений постменопаузального синдрома отчетливо свидетельствует о патогенетической обоснованности ЗГТ. Выбору способа лечения могут помочь представления о пути обменных превращений эстрогенных гормонов как основного лечебного фактора в зависимости от способа введения препарата. После перорального введения гормоны поступают в портальный кровоток и после прохождения через печень - в систему общего кровообращения. При чрескожном пути введения распределение препарата в общем кровотоке предшествует его метаболическим превращениям в печени. Соответственно особенностям обменных превращений при разных способах введения гормональных препаратов различается и биодоступность последних, которая высока при чрескожном пути введения и относительно низка при пероральном приеме. Принципы ЗГТ в перименопаузальном периоде основываются на последовательном назначении эстрогенов и прогестинов в циклическом режиме для облегчения климактерических симптомов и поддержания регулярных циклов. После менопаузы желательно избежать менструальноподобных выделений. Целью лечения в этом периоде является устранение симптомов климактерического синдрома, улучшение качества жизни в физическом и психическом отношении и предупреждение развития остеопороза и ишемической болезни сердца. В связи с этим в постменопаузальном периоде предпочтение отдается назначению гормональных препаратов в непрерывном режиме. При выраженных признаках старения урогенитальной системы средством выбора являются эстрогены, обладающие специфической кольпо- и уротропной активностью, — эстриол и его аналоги. При назначении ЗГТ пациенткам с локальными урогенитальными нарушениями преследуется цель восстановления нормального функционального состояния гормонозависимых тканей урогенитальной системы и стимуляции механизмов естественной биологической защиты в нижних отделах мочеполовой системы. Стратегия ЗГТ предусматривает выбор наиболее низкого, но обязательно адекватного дозового режима с учетом настоятельной необходимости предупреждения пролиферативного воздействия на эндометрий и молочные железы путем непременного использования прогестинов в циклическом или непрерывном режиме. Длительность курса ЗГТ вариабельна и зависит от времени развития и характера клинических проявлений менопаузального симп-томокомплекса. Непродолжительные курсы ЗГТ с положительным эффектом могут быть использованы у женщин с приливами жара, психологическими
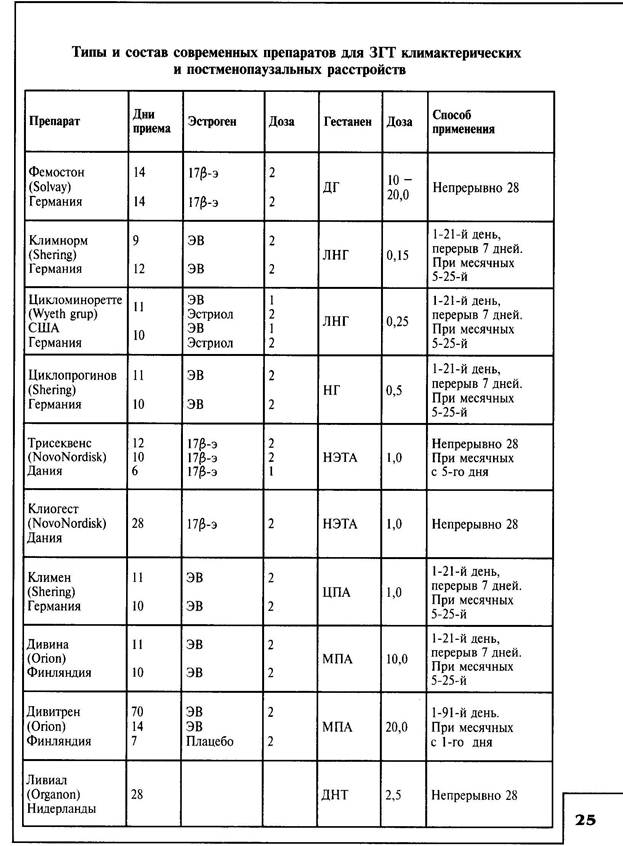
нарушениями, диспареунией, при нарушениях мочеиспускания. При выраженных системных нарушениях и в целях предупреждения их развития у женщин в группах риска продолжительность ЗГТ составляет обычно 6—8 лет. В этих условиях осуществляется защитный эффект эстрогенов в части благоприятного влияния на липидный спектр крови и толерантность к глюкозе. Предотвращается развитие атеросклероза, и риск развития нарушений со стороны сердечно-сосудистой системы снижается с 65 до 33%. При использовании чрескожной системы введения препаратов благоприятные сдвиги в липидном спектре крови наступают после 6 месяцев лечения; одновременно снижается АД и уменьшается риск развития остеопороза; нормализуются показатели свертывания крови. При проведении ЗГТ могут быть использованы различные лекарственные соединения, различные пути введения и дозовые режимы. В связи с необходимостью реализации защитного эффекта прогестагенов по отношению к гормонозависимым структурам на фоне применения эстрогенных гормонов все чаще применяются комбинированные препараты. Местно применяются влагалищные таблетки и суппозитории или влагалищные кремы с аппликаторами. Клинический эффект ЗГТ даже при тяжелых формах КС проявляется в первые месяцы лечебного воздействия. Возрастает число пациенток, не предъявляющих жалоб на приливы жара, потливость, депрессию, головные боли, сердцебиения, головокружения. У остальных же в ходе обратного развития КС большая часть этих симптомов приобретает легкое течение. Одновременно проявляется благоприятный эффект на липидный спектр крови и состояние сердечно-сосудистой системы. Выбор метода гормонального воздействия основывается на совокупности симптомов менопаузального синдрома к моменту начала лечебного воздействия, отсутствии или сохранении менструальноподобных кровотечений, что позволяет прогнозировать продолжительность ЗГТ — кратковременную или, наоборот, длительную и определить конечную ее цель — лечение больных по поводу только КС или одновременно лечебное воздействие при комплексе появившихся в пре- и/или постменопаузе системных нарушений — ЗГТ может быть также назначено в постменопаузальном возрасте женщинам группы риска системных нарушений. Проблема лечения урогенитальных расстройств (УГР) является диску-табельной. Обсуждается в основном вопрос о том, какой вид терапии можно считать оптимальным — системное или локальное введение эстрогенов. Существует несколько причин имеющихся до настоящего времени разногласий. Основная заключается в том, что врачи и ряд ученых рассматривают УГР как исключительно локальную проблему у женщин в постменопаузе, возникающую, когда уровень эндогенно образуемых эстрогенов не станет ниже эстрогенной активности, необходимой для стимуляции пролиферации эндометрия, что составляет около 50 нг/мл. Кроме того, длительное время считалось, что в отличие от эстрадиола, входящего в состав препаратов для ЗГТ, специфическим вагинотропным свойством обладает только эстриол. Было выяснено специфическое связывание эстриола в тканях влагалища женщин в постменопаузе, не обнаруженное в матке. Это и сделало его предпочтительным препаратом УГР. Исследованиями последних лет было доказано, что эстриол и эстрадиол связываются с одним и тем же специфическим рецептором, так как не было найдено никаких различий в физико-химических свойствах рецептора эстрогена во влагалище и матке.
Местное применение эстрогенов при УГР считается оптимальным в лечении атрофических урогенитальных изменений в структурах урогениального тракта. Эффект эстрогенов, вводимых местно, достигается двумя способами: локальной диффузией или вагинальной абсорбцией. При локальной диффузии эстрогены способны диффундировать из влагалища в структуры нижней трети урологического тракта, достигать там адекватных концентраций, взаимодействовать с рецепторами и вызывать закономерную ответную реакцию в этих структурах. Однако этот механизм ставится под сомнение, возможно, и в связи с нарушением кровообращения в структурах урогенитального тракта. Вместе с тем выраженная вагинальная абсорбция эстрогенов позволяет предполагать, что локально примененные эстрогены абсорбируются и достигают структур урогенитального тракта через общий кровоток. Локально применяются и низкие дозы эстрадиола (8 мкг в день). Выраженная эффективность столь низких доз вагинально применяемых эстрогенов недостаточно ясна. Однако многочисленными исследованиями установлено, что для клинического снижения интенсивности симптомов УГР достаточно всего 10—15% от принятой оральной дозировки. Столь низкий уровень вводимого эстрадиола или эстриола не требует назначения гестагенов. Кроме того, для вагинально вводимых низкодозированных эстрогенных препаратов не существует ни абсолютных, ни относительных противопоказаний. Однако отсутствие их системного воздействия делает неэффективным применение этих соединений при климактерическом синдроме для профилактики остеопороза и сердечно-сосудистых заболеваний. Низкодозированные эстрогены для влагалищного применения были объявлены в Швеции лекарственными препаратами, отпускаемыми без рецепта и не требующими медицинского мониторного наблюдения. В многочисленных исследованиях была продемонстрирована эффективность лечения низкими дозами эстрогенов атрофического вагинита, атрофического цистоуретрита и недержания мочи. Если урогенитальные расстройства развиваются у женщины в климактерии изолированно, вопрос может решаться в пользу локального применения эстрогенов. В случае сочетания симптомов урогенитальной атрофии с климактерическим синдромом и необходимости проведения профилактики или лечения сердечно-сосудистых заболеваний, а также остеопороза вопрос решается в пользу системной ЗГТ. По данным М. Notelovitz, D. Barlow и G. Bachman, у 40—55% женщин с атрофическим вагинитом и цистоуретритом, получающих системную ЗГТ, отмечали неполное исчезновение симптомов. В этих случаях используется сочетание системной и местной ЗГТ, причем благоприятным является назначение препаратов, содержащих эстрадиол в качестве составляющих препарата для системного воздействия, и эстриола — локально, так как при сочетанием использовании их биологический эффект не усиливается. Противопоказаниями к назначению ЗГТ являются: . растущие опухоли матки, яичников и молочных желез; . кровотечения из половых путей неясного генеза; . острые тромбоэмболические и тромбофлебические расстройства; . тяжелая почечная и печеночная недостаточность; . тяжелый сахарный диабет; . гемобластозы.
В последнее время широко обсуждается вопрос о влиянии ЗГТ на риск развития рака репродуктивных органов и о применении ЗГТ у женщин, перенесших рак половых органов и молочных желез. Ранее рак эндометрия и молочной железы рассматривались как абсолютные противопоказания для ЗГТ. Однако в последние годы считается, что пациентки с раком молочной железы и тяжелым течением климактерического синдрома нуждаются в консультациях и разработке тактики ведения лечения совместно онкологами и гинекологами. Согласно консенсусу Европейской Ассоциации по менопаузе (1995) следует: . пациенткам, оперированным по поводу гормональнонезависимого рака молочной железы, может быть назначено ЗГТ; . пациенткам, оперированным по поводу гормональнозависисмого рака молочной железы, рекомендуется назначать антиэстрогены как адьювантную терапию (тамоксифен, новадекс, ралоксифен) в непрерывном режиме с добавлением прогестагенов в течение 10—12 дней каждые 3 месяца; . после 3-летнего рецидивного периода после операции ЗГТ не противопоказана. Лечение проводится под контролем онколога и гинеколога. Решение о назначении ЗГТ следует принимать совместно с женщиной после предоставления ей информации о позитивных и негативных последствиях подобной терапии. При длительном приеме ЗГТ на одной чаше весов стоят положительные эффекты (профилактика остеопороза, приливов, сердечно-сосудистых заболеваний, мочеполовых симптомов, болезни Альцгеймера), а на другой — возможное увеличение риска развития рака молочной железы при приеме ЗГТ более 5 лет. До настоящего времени значительные затруднения вызывает определение тактики врача при поздних проявлениях постменопаузального синдрома, особенно у женщин старше 60—70 лет, отягощенных множественными метаболическими нарушениями и разнообразной соматической патологией. Накопленный к настоящему времени опыт позволяет считать, что ЗГТ должна быть прерогативой переходного, а не старческого периода жизни женщины. Особое место среди популяции женщин постменопаузального возраста занимают женщины с преждевременной (идиопатической или хирургической) менопаузой (до 40—45 лет) в связи с повышением у них в 4—5 раз риска инфаркта миокарда в сравнении с практически здоровыми женщинами аналогичного возраста. Если учитывать, что возрастной порог возникновения костных переломов у женщин группы риска достигается через 10-15 лет после выключения функции яичников, то становится очевидным, что для женщин с преждевременной менопаузой этот период наступает в шестом десятилетии. Таким образом, эта группа женщин имеет несомненные показания к ЗГТ.
Дата добавления: 2014-12-12 | Просмотры: 1357 | Нарушение авторских прав |