|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Панариции. При хирургическом лечении гнойных заболеваний пальцев В
При хирургическом лечении гнойных заболеваний пальцев В. Ф. Войно-Ясенецкий наиболее рациональным считал срединное рассечение тканей. По мнению автора, разрез должен доходить до кости, при этом следует «направить нож из этого разреза вправо и влево параллельно поверхности кожи и перерезать поперек те фиброзные пучки, которые повинны в напряжении тканей». Сам автор, как и другие сторонники этого метода, исходил из принципа широкого дренирования раны, обеспечивающего необходимые условия для активной эвакуации гнойного отделяемого. Широкие разрезы по середине ладонной поверхности ногтевой фаланги пальца дают возможность осмотреть все отделы соответствующей фаланги. Сокращение кожи, а также придание пальцу положения легкого сгибания способствует зиянию раны, предотвращая этим задержку раневого отделяемого. В этом, несомненно, заключается преимущество доступа. Однако метод В. Ф. Войно-Ясенецкого в настоящее время не имеет широкого применения. Анатомо-физиологические особенности кисти требуют более бережного отношения к ее элементам, осторожного манипулирования с тканями, так как от этого зависит функциональная пригодность органа. Поэтому метод В.Ф. Войно-Ясенецкого, несмотря на некоторые положительные стороны, имеет ограниченное применение при лечении гнойно-некротических процессов в области пальцев, так как он приводит к формированию грубых, спаянных с костью и сухожилиями рубцов, значительно ограничивающих движения пальца, к нарушению осязательной способности фаланги, деформации пальца и др. Метод применяют только при запущенных гнойно-некротических процессах, пандактилитах, когда функциональная пригодность пальца в будущем весьма сомнительна, а ликвидация гнойных затеков требует широкого рассечения ткани. Подкожный панариций. Операция Клаппа при подкожном панариции ногтевой фаланги имеет целью раскрыть гнойный очаг на всем протяжении путем иссечения участка кожи с подкожной жировой клетчаткой непосредственно над зоной гнойного расплавления тканей. Сам автор так характеризовал предложенный метод и объяснял его преимущества перед линейными сечениями тканей при подкожных панарициях ногтевой фаланги: «Вертикальный разрез похож на прорезь в копилке, тогда как очаг после тангенциального удаления похож на горшок, с которого сняли крышку». Основываясь на клинических наблюдениях, Р. Клапп, кроме предложенного им тангенциального разреза, рекомендует удалять все некротические ткани, так как нагноение продолжается до тех пор, пока не закончится неполитический процесс. Не одно поколение хирургов с успехом применяли метод Клаппа в лечении гнойных заболеваний пальцев. И в настоящее время этот способ имеет много сторонников, так как действительно при зияющей ране обеспечивается опок и создаются благоприятные условия для непосредственного контакта
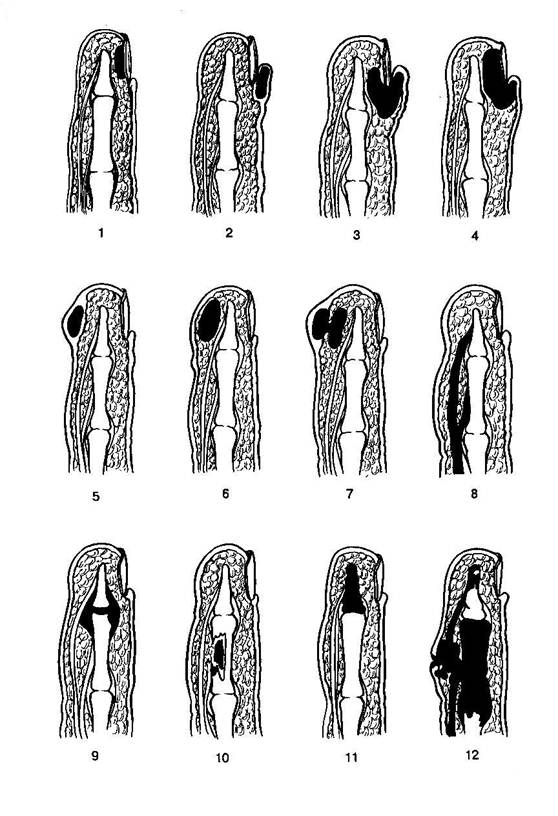
1—подногтевой панариций; 2—паронихия; 3, 4- паронихия с прорывом гноя под ноготь; 5—кожный панариций; 6— -подкожный панариций; 7 подкожный панариций в виде «запонки»; 8—сухожильный панариций; 9- суставной панариций; 10 -костный панариций (секвестрация диафиза средней фаланги пальца);11—секвестрация концевой фаланги; 12 — пандактилит.
антибактериальных препаратов с возбудителями инфекции. В то же время иссечение мякотной подушечки фаланги с заключенными в ней нервными окончаниями приводит в дальнейшем к тому, что палец лишается очень важной осязательной функции. Образующиеся после операции грубые, сморщивающие ладонную поверхность фаланги рубцы в значительной мере ограничивают функцию пальца. В связи с этим применять разрезы Клаппа следует лишь при свище в области ногтевой фаланги или значительном истончении эпидермиса над зоной наиболее выраженной воспалительной реакции (гиперемия, отек, флюктуация с просвечивающим через кожу гноем). Линейно-боковые разрезы, предложенные Р. Клаппом при нагноительных процессах в области средней и основной фаланг, наиболее физиологичны, хотя и не исключают опасности повреждения сосудисто-нервного пучка пальца (рис.). Раны, образующиеся при боковых разрезах, достаточно хорошо дренируются и, как правило, заживают с образованием тонкого линейного рубца, не ограничивающего движения пальца. Через рекомендуемые Р. Клаппом парные линейно-боковые разрезы пальцев можно проводить сквозные дренажи над фиброзным влагалищем, что обеспечивает хороший дренирующий эффект и позволяет промывать рану растворами протеолитических ферментов и антибактериальных препаратов. Дренажи стоя! несколько дней, так как длительное их пребывание приводит к образованию грубых рубцов, в дальнейшем на фоне рубцового изменения тканей наблюдается полная ликвидация острого воспалительного процесса, но длительно страдает функция пальца. Л. Г. Фишман считал целесообразным с целью предупреждения преждевременного слипания краев раны экономно иссекать ее края. Такая операция позволяет свободно и менее болезненно проводить перевязки, не опасаясь раннего слипания краев раны. Однако, как показывает клинический опыт, пет необходимости в дополнительном иссечении краев раны при вскрытии гнойных очагов пальца. Кожа вследствие ее эластичности при рассечении гнойного очага сокращается, края раны при этом несколько расходятся. После раздвигания краев острыми крючками можно легко произвести ревизию гнойно-некротической полости, иссечь некротические ткани и дренировать рану.
Иммобилизация пальца в положении легкого сгибания способствует зиянию раны и, следовательно, хорошему оттоку отделяемого. Последующее целенаправленное лечение, местное и общее, приводит к ликвидации воспалительного процесса. Введенные в полость гнойника дренажи предупреждают преждевременное склеивание краев раны. При такой тактике исключается дополнительное иссечение кожи при вскрытии гнойных очагов на пальцах. Рис. Разрезы при подкожном панариции. Линейно-боковые разрезы в области средней и основной фаланг, клюшкообразные разрезы на ногтевых фалангах.
Для вскрытия панарициев дистальных отделов пальцев применяется овальное сечение ногтевых фаланг. При этом разрез как бы делит фалангу пальца на две части: меньшая представляет ногтевую фалангу с заключенной вней костью, большая -—ладонную мякотную подушечку. Этот метод имеет ряд положительных сторон. Во-первых, доступ позволяет свободно осмотреть все отделы фаланги и радикально иссечь некротические ткана, во-вторых, что особенно важно, при этом доступе сохраняется чувствительность кончиков пальцев. Кроме того, овальный разрез улучшает отток гнойного отделяемого. Однако этот метод имеет один существенный недостаток, который ограничивает его широкое применение. После полного заживления раны образовавшийся на ладонной поверхности пальца дугообразный рубец делит ногтевую фалангу на две части («рот акулы»). Деформированная фаланга с большим, спаянным с надкостницей рубцом приводит к ограничению функции пальца. Поэтому применение такого разреза целесообразно лишь в тяжелых, запущенных случаях подкожного панариция с вовлечением в процесс кости ногтевой фаланги.
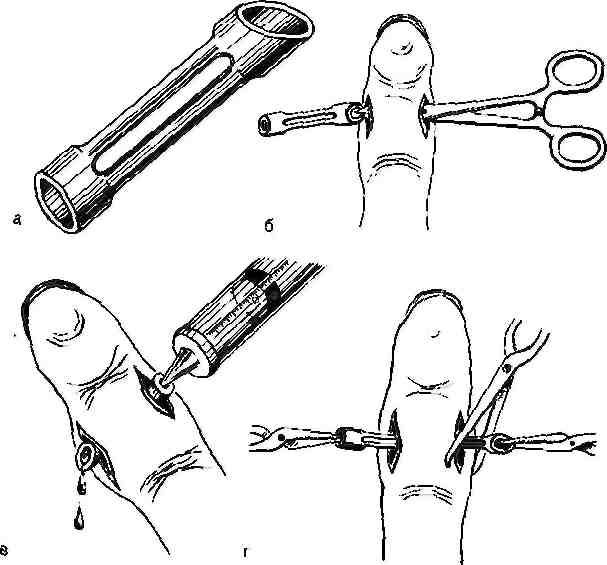
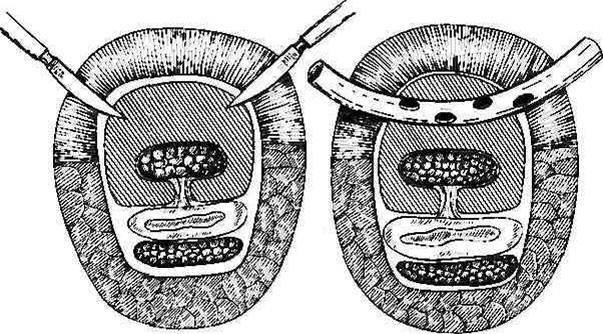
Рис. Окончатыйдренаж. а- общий вид; б— введение дренажа в раневой канал; а- промывание раны через дренажную трубку; г— извлечение дренажа.
При панарициях ногтевой фаланги наиболее полно удовлетворяет требованиям гнойной хирургии дугообразный (клюшкообразный) разрез. Он позволяет создать достаточный отток гнойного отделяемого, не нарушает в последующем тактильной чувствительности. Рубцы-после заживления рапы, как правило, тонкие, эластичные, функция пальца при этом не нарушается, Кожный панариций. Лечение кожного панариция не представляет трудностей. Оперативное пособие сводится к рассечению отслоенного выпотом эпидермального пузыря. При этом необходимо иссечь на всем протяжении отслоенный эпидермис, не оставляя карманов, так как это может служить источником распространения воспалительного процесса. После иссечения пузыря следует провести тщательную ревизию раневой поверхности. При наличии свищевого хода, идущего в глубину, необходимо вскрыть запонкооб-разный подкожный панариций.
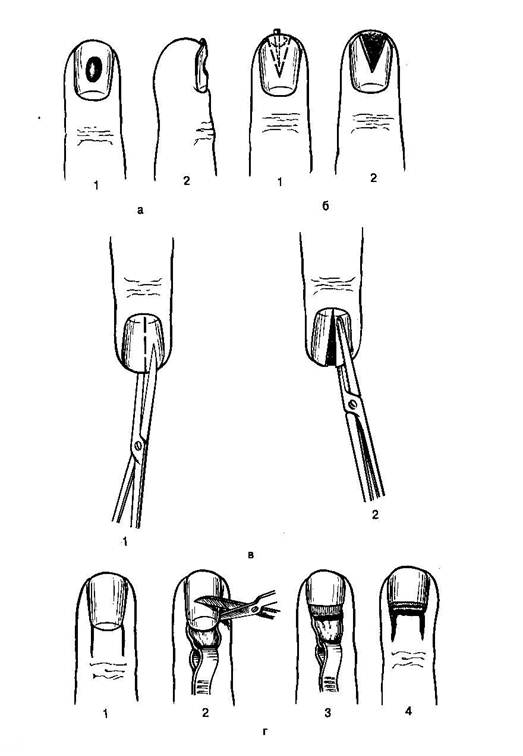
Рис. Операции при паронихии (а, б, в), разрезы при эпонинихии (г) и паронихии, распространившейся под ногтевую пластинку (д).
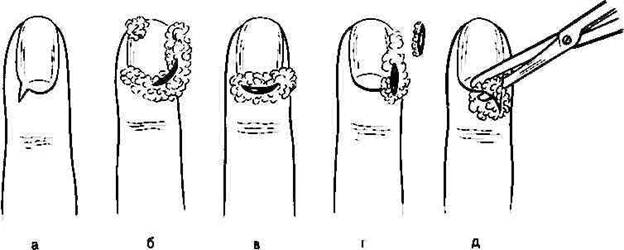
Паронихия. Подногтевой панариции (см. рис.). При паронихии в зависимости от локализации гнойного фокуса применяются клиновидные, П-об-разные, парные боковые разрезы тыльной поверхности ногтевой фаланги. Во всех случаях, когда имеется распространение гноя под ногтевую пластинку не па всем протяжении, а только в боковом или дистальном отделах, одновременно со вскрытием паронихии необходимо резецировать лишь отслоенный гноем край ногтя вплоть до зоны его прочной фиксации к ложу. При этом не следует выскабливать ногтевое ложе из-за опасности повреждения ростковой зоны ногтя, что приводит к восстановлению деформированной ногтевой пластинки. Удаление ногтевой пластинки оставляет незащищенным ногтевое ложе, которое из-за болезненности при постоянном травмировании ограничивает трудоспособность больных на длительное время. Исходя из указанных соображений, при локализованных формах подног-тевого панариция целесообразно ограничиваться резекцией ногтевой пластинки (рис.). Лишь при полном отслоении гноем ногтевой пластинки необходимо удалить последнюю для того, чтобы обеспечить полное опорожнение очага и подвести непосредственно к нему антибактериальные препараты. При формировании гнойника под центральной частью ногтевой пластинки, как это наблюдается при нагноении подногтевой гематомы, не следует прибегать к удалению ногтя, а необходимо трепанировать ногтевую пластинку непосредственно над скоплением гноя. Для этого лезвием скальпеля, установленного под острым углом, постепенно срезают слои ногтевой пластинки, до вскрытия гнойного очага. Отверстие расширяют до размеров гнойника, при этом не прибегают к выскабливанию ложа из-за опасности повреждения ногтевой фаланги. При локализации гнойника у свободного края ногтя (чаще это наблюдается при нагноении вокруг занозы) производят клиновидное иссечение края ногтевой пластинки остроконечными ножницами. Одну браншу подводят под ноготь и рассекают ногтевую пластинку. Вторым разрезом аналогичным образом в виде клина иссекают часть ногтя (рис.). Для удаления ногтя используют остроконечные ножницы, ногтевую пластинку рассекают но средней линии вдоль на всю длину. Для этого одну браншу остроконечных ножниц вводят между ногтевой пластинкой и ложем ногтя, другую располагают сверху. Каждую из образовавшихся половин фиксируют зажимом Кохера и выворачивающим движением удаляют вначале одну, а потом другую половину ногтевой пластинки. На ногтевое ложе после промывания его раствором антисептиков накладывают повязку с мазью на водорастворимой основе.
Гнойные тендовагиниты. Известно, что при гнойных тендовагинитах запоздалая операция ведет к прогрессированию воспалительного процесса, тромбозу сосудов, некрозу сухожилия. Сдавление воспалительным выпотом брыжейки сухожилия с последующим тромбообразованием в питающих сухожилие сосудах, как правило, приводит к некрозу сухожилия. Только ранним вскрытием сухожильного влагалища можно предупредить его омертвение. Трудности лечения тендовагинитов состоят в том, что даже при своевременно произведенной, но технически неправильно выполненной операции может произойти выпадение сухожилия из его влагалища. В таких условиях сухожилие, лишенное кровоснабжения, быстро подвергается мацерации, высыханию и некрозу. Во время операции не следует ограничиваться эвакуацией излившегося из раны гноя. Во всех случаях, когда нельзя исключить наличие сухожильного панариция, необходимо провести тщательную ревизию сухожильного влагалища. Напряженное, флюктуирующее сухожильное влагалище характерно для острого тендовагинита. Уточнить диагноз в сомнительных случаях помогает пункция влагалища: получение гноя свидетельствует о гнойном тендовагините. Точка для пункции сухожильного влагалища находится на середине ладонной поверхности основной фаланги. Используют тонкую иглу и шприц с хорошо пригнанным поршнем. Иглу устанавливают под углом 45-50°, прокалывают кожу, которая оказывает определенное сопротивление, и, осторожно проводя иглу, прокалывают фиброзное влагалище, прохождение которого тоже создает умеренное сопротивление. Появление экссудата, капли гноя свидетельствуют о наличии гнойного тендовагинита. Пункция не всегда удается, поэтому отрицательный результат при соответствующей клинической картине не исключает этого диагноза. При вскрытии влагалища выделяется незначительное количество гнойного отделяемого, по этим ликвидируется напряжение тканей, т. е. создаются условия для благоприятного течения воспалительного процесса. Однако не следует торопиться с иссечением набухшего сухожилия. Необходимо дождаться появления четкой демаркации, так как сократившийся проксимальный конец сухожилия после его пересечения может служить источником распространения инфекции на кисть. При сухожильных панарициях было предложено много доступов, которые отличаются видом рассечения тканей, протяженностью и локализацией (рис.). Сухожильные панариции вскрывают чаще всего линейными разрезами, проводимыми по боковым поверхностям фаланг.
Рис.Операции при подногтевом панариции. а — трепанация ногтевой пластинки (1, 2); б - клиновидное иссечение дистальной части ногтевой пластинки с одномоментным удалением инородного тела (1, 2); в—удаление ногтевой пластинки (1, 2); г—операция Канавела при тотальном поражении ногтевого валика: 1 - разрезы кожи, 2, 3—иссечение основания ногтя и валика, 4 -окончательный вид ногтя после операции
ладони. Л. Г. Фишман считал целесообразным для вскрытия сухожильного влагалища ограничиться двумя линейно-боковыми разрезами основной фаланги и линейным разрезом в дисталыюй части ладони.
Для лечения сухожильных панарициев предложено множество разрезов по средней линии пальца на всем его протяжении, которые в настоящее время оставлены всеми хирургами в связи с тем, что оказались малоэффективными, хотя некоторые из этих разрезов способствуют хорошему дренированию сухожильных влагалищ, но при этом происходит быстрая гибель обнаженных сухожилий, так как они травмируются во время перевязок, й, поскольку сухожилия не закрыты мягкими тканями, они высыхают, некротизируются, а в дальнейшем сморщиваются. Только при значительных поражениях сухожилия, когда функциональная непригодность его очевидна, т. е. при наличии некроза, можно применять срединные разрезы пальца. Следует помнить, что при гнойных тендовагинитах прерывистые разрезы Вира по средней линии пальца без пересечения межфаланговых борозд приводят к образованию спаянных с сухожилием рубцов. В этом заключаются существенный недостаток метода и нецелесообразность его применения.
В. Ф. Войно-Ясенецкий рекомендует вскрывать слепой конец сухожильного влагалища II—IV пальцев ладонным разрезом над головкой пястной кости. Во всех случаях, по мнению автора, необходимо после внимательного осмотра раны вскрыть сухожильное влагалище и убедиться в том, что гнойно-некротическая полость хорошо дренируется. При любом методе вскрытия сухожильного влагалища после рассечения кожи и клетчатки остроконечными крючками расширяют рану и обнажают фиброзное влагалище, которое рассекают по длине кожного разреза (рис.). Гнойный тенобурсит локтевой и лучевой синовиальных сумок опасен в связи с возможностью распространения процесса на предплечье. Клиническая картина заболевания отличается более тяжелым течением. Оперативное лечение должно быть своевременным и радикальным. При гнойном тендовагините лучевой синовиальной сумки ее вскрывают следующим образом. Дистальный конец сумки вскрывают после предварительного рассечения кожи и подкожной клетчатки двумя переднебоковыми разрезами в области основной фаланги I пальца, а проксимальный конец синовиальной сумки вскрывают в нижней части предплечья. Разрез начинают на 2 см выше шиловидного отростка лучевой кости и ведут по переднебоковому краю предплечья проксимально па 8 см. После рассечения кожи, подкожной клетчатки и фасции сухожилие плечелучевой мышцы тупыми крючками оттягивают кнаружи, а сосудистый пучок—внутри. Обнажают наружный край длинного сгибателя большого пальца, отодвигая его, проникают в клетчаточное пространство Пирогова, откуда, как правило, изливается гной. Операцию заканчивают наложением контрапертуры с последующим дренированием ран с обеих сторон. С этой целью производят разрез длиной 6 см в дистальной части предплечья по выступающему краю локтевой кости. По квадратному пронатору проводят к локтевой стороне корнцанг. Захватив инструментом дренажную трубку, извлекают ее по образовавшемуся каналу, оставив концы дренажа с обеих сторон предплечья. При отсутствии гноя в пространстве Пирогова следует нащупать пальцем слепой конец лучевой сумки и вскрыть ее. После операции конечности иммобилизовывают съемной гипсовой лонгетой. При гнойном тенобурсите локтевой синовиальной сумки сухожильное влагалище в его дистальной части вскрывается после рассечения кожи и подкожной клетчатки переднебоковых поверхностей основной фаланги V пальца. На ладони локтевую синовиальную сумку вскрывают разрезом кожи и клетчатки по всей длине наружного края гипотенара с перевязкой и пересечением в некоторых случаях поверхностной ладонной артериальной дуги. После рассечения апоневроза рану раздвигают тупыми крючками и находят напряженную синовиальную сумку, ее вскрывают, освобождают от гноя, рану дренируют. Л.Г. Фишман считает необходимым также вскрывать в этих случаях и пространство Пирогова с целью предотвращения скопления гноя. Разрез кожи и клетчатки начинают на 2 см проксимальное шиловидного отростка локтевой кости и ведут по выступающему краю локтевой кости вверх
Вскрытие (а) и дренирование (б) синовиального влагалища.
на 8—10 см. После рассечения фасции предплечья локтевой сгибатель кисти совместно с локтевым нервом и локтевой артерией отодвигают тупым крючком к средней линии. После этого пальцем или зажимом проникают в щель между квадратным пронатором и глубоким сгибателем пальцев. Контрапертуру выполняют способом, аналогичным предыдущему, В. Ф. Войно-Ясенецкий для вскрытия тендовагинита I пальца раньше рекомендовал рассечение сухожильного влагалища на ладони. Разрез кожи и клетчатки проводили у внутреннего края тенара. При тендовагинитах V пальца ткани рассекали на ладони в четвертом межпястном промежутке. В дальнейшем автор отказался от своего метода и перешел на лечение тендовагинитов I и V пальцев по Канавелу. Лучевую синовиальную сумку вскрывают по Канавелу по внутренне-бо-ковой поверхности I пальца, не пересекая складку между I и II пальцами, разрез продолжают до проксимального конца тенара. При гнойных затеках в пространство Пирогова последнее вскрывают разрезом с лучевой стороны на уровне нижней трети предплечья (рис..). При гнойных тендовагинитах V пальца дистальный конец сухожильного влагалища вскрывают линейным разрезом по наружнобоковой поверхности средней и основной фаланг. Область гипотенара вскрывается на всем протяжении. При прорыве гноя в пространство Пирогова разрез может быть продолжен на предплечье. Так называемую перекрестную флегмону, которая представляет собой одновременно воспаление локтевой и лучевой синовиальных сумок, вскрывают разрезами, применяемыми при поражении соответствующих сухожильных влагалищ и синовиальных сумок. Костный и суставной панариции. При суставных панарициях на тыльной поверхности пальца проводят два боковых параллельных разреза, которыми вскрывают сумку сустава с двух сторон. После промывания сустава антисептическими растворами его дренируют.
Рис. Разрезы, применяемые пригнойном тенобурсите лучевой и локтевой сумок. а - - по Фишману; б -по Капавелу.
В послеоперационном периоде обязательна иммобилизация пальца гипсовой лонгетой до полной ликвидации Костный панариций относится к числу серьезных видов гнойного воспаления кисти. Воспаление чаще локализуется в области ногтевой фаланги, поэтому применяются такие же разрезы, как при подкожных панарициях концевых фаланг пальцев, чаще всего дугообразные разрезы. При вовлечении в процесс средней и основной фаланг доступ к кости осуществляется линейно-боковыми разрезами.
После рассечения кожи с клетчаткой и опорожнения гнойно-некротической полости проводится тщательная ревизия фаланги. В зависимости от характера поражения, наличия секвестрации (краевая, центральная или тотальная) выполняют или экономную резекцию кости в пределах здоровой ткани, или в запущенном случае—полное удаление пораженной фаланги. Особо бережно нужно относиться к 1 пальцу. При резекции фаланги необходимо стремиться к максимальному сохранению кости, так как в последующем возможна регенерация фаланги из сохранившейся части. При резекции кости нецелесообразно пользоваться кусачками, так как они раздавливают кость и по образовавшимся трещинам воспалительный процесс распространяется на оставшуюся часть кости. Кусачками удаляют костные шипы компактной кости. Резецировать кость в пределах здоровых тканей следует специальной пилой или пилой Джильи. При центральном расположении секвестра операцией выбора следует считать выскабливание пораженной кости острой ложечкой. На месте образовавшегося дефекта кости в дальнейшем возможна регенерация, при этом функция пальца лишь незначительно ограничена в первое время после выписки больного на работу. Вмешательство на кости во всех случаях необходимо заканчивать наложением иммобилизующей шины до полной ликвидации острого воспалительного процесса и появления грануляционной ткани. Пандактилит. Пандактилит относится к заболеваниям, при которых вынуждены прибегать к ампутации пальцев. Исключение составляет 1 палец; по мнению большинства хирургов, в любом случае необходимо попытаться избежать его вычленения. Даже при отсутствии подвижности в суставах I пальца сохраняется его важнейшая функция—противопоставление другим пальцам кисти, но и экзартикуляцию II—V пальцев следует делать лишь тогда, когда не остается надежды даже на минимальную функциональную пригодность их. Широкие дренирующие разрезы тканей с последующим применением протеолитических ферментов и антибиотиков, регулярные санирующие перевязки в сочетании с иммобилизацией кисти на период острых воспалительных явлений, экономная резекция костей и хрящей способствуют успешному лечению пандактилита. При операции необходимо раскрыть все карманы, затеки и дренировать их. Энергичный некролиз, достигаемый применением протеолитических ферментов, создает возможность быстрого очищения гнойных ран с последующим гранулированием и эпителизацией, В период появления созревшей грануляционной ткани необходимо проводить физиотерапевтическое лечение. Комплекс указанных мероприятий создает предпосылки для сохранения пальца и, возможно, его функции. Потерявший подвижность сморщенный рубцами палец можно удалить и в более позднем периоде, если он будет служить помехой. Если пандактилит сопровождается прорывом гноя на тыльную или ладонную поверхности кисти, необходимо дренирующими разрезами вскрыть гнойные затеки в фасциально-клеточные пространства кисти и в последующем провести лечение по принятой методике.
ВОПРОСЫ ДЛЯ САМОПОДГОТОВКИ. 1. Понятие хирургическое отделение в поликлинике. 2. Понятие хирургический кабинет. 3. Понятие диспансеризация. 4. Основные диспансерные группы хирургических больных. 5. Критерии эффективности диспансеризации хирургических больных. 6. Основная медицинская документация амбулаторного хирургического больного. 7. Понятие первичная хирургическая обработка раны. 8. Понятие местная инфильтрационная анестезия. 9. Положение больного при его осмотре. 10. Диагностические возможности амбулаторной помощи. 11. Понятие дневной стационар. 12. Понятие центра амбулаторной хирургии.
ЛИТЕРАТУРА ДЛЯ САМОПОДГОТОВКИ.
Дата добавления: 2015-01-18 | Просмотры: 2429 | Нарушение авторских прав |