|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Клинические проявления и течениеИногда первое обращение больного к врачу связано с каким-либо осложнением порока — пароксизмом мерцания или трепетания предсердий, тромбоэмболией легочных или других артерий, внезапным для больного развитием отека легких. В таких случаях ретроспективно выявляют, как правило, предшествующее существование неспецифических жалоб — на общую утомляемость, слабость, боли в области сердца, сердцебиения при физической нагрузке, зябкость, склонность к обморокам. В типичных случаях больные впервые обращаются с жалобами на одышку или (и) боли, либо ощущение перебоев в области сердца. В поздних стадиях порока нередок кашель, иногда кровохарканье. Одышка вначале возникает лишь при значительной физической нагрузке, в дальнейшем появляется при небольших напряжениях и, наконец, в покое, приобретая характер ортопноэ. Ночью могут наблюдаться приступы сердечной астмы, обусловленной левопредсердной недостаточностью («митральная астма») и эпизоды отека легких. Отек легких у отдельных больных может появляться несколько раз в день, представляя каждый раз реальную угрозу для жизни. Боли в области сердца и в грудной клетке чаще характеризуются как тупые и длительные: в типичных случаях они локализуются в межлопаточной области слева (точка Вакеза) и усиливаются при физической нагрузке. Такие боли наблюдаются при значительном увеличении размеров левого предсердия. У 10—20% больных боль по характеру не отличается от боли при стенокардии. Кашель появляется обычно в период выраженной легочной артериальной гипертензии. Обычно он сухой или сопровождается выделением небольшого количества слизистой мокроты, иногда с примесью крови (у 10—15% больных). Объективные признаки митрального стеноза в стадии компенсации порока обнаруживаются главным образом при аускультации сердца; по мере прогрессирования легочной артериальной гипертензии и при снижении сердечного выброса симптоматика порока существенно обогащается. При осмотре больного выявляются бледность кожи и характерный цианотичный румянец на щеках (fades mitralis), иногда цианоз кончиков пальцев, носа, ушных раковин. Кисти и стопы на ощупь прохладные. Пульс на периферических артериях малый, систолическое и пульсовое АД снижено. У больных с пороком, приобретенным в детстве, может формироваться «сердечный горб», нередко сохраняются признаки отставания в физическом развитии — субтильность, низкий рост («митральный нанизм»). При осмотре и пальпации определяют систолическое сотрясение передней грудной стенки (сердечный толчок), пульсацию под мечевидным отростком, т.е. признаки выраженной гипертрофии правого желудочка. В ряде случаев, особенно при положении больного на левом боку на фоне задержки дыхания в фазе выдоха, в области верхушки сердца пальпаторно обнаруживается диастолическое дрожание («кошачье мурлыканье»), эквивалентное диастолическому шуму, а во втором межреберье слева от грудины удается, особенно после физической нагрузки, ощутить короткое механическое колебание, соответствующее усиленному II тону сердца над легочным стволом. Перкуторно определяется расширение границ относительной сердечной тупости вверх (расширение левого предсердия) и нередко вправо (расширение правого предсердия). Аускультативно выявляют хлопающий I тон сердца, усиление, акцент и раздвоение II тона над легочным стволом, тон открытия митрального клапана и следующий за ним диастолический шум с пресистолическим усилением (при синусовом ритме). Изменения тонов сердца представлены патогномоничным для митрального стеноза трехчленным ритмом с ударным I тоном — так называемый ритм перепела. Эта «мелодия митрального стеноза» утрачивается при выраженном фиброзе и кальцинозе створок клапана При декомпенсации порока определяются симптомы застоя в легких (влажные хрипы) и в большом круге кровообращения (увеличение размеров печени, отеки), аускультативная картина может существенно изменяться за счет шумов относительной недостаточности трикуспидального клапана и клапана легочного ствола. Кроме недостаточности кровообращения, возникающей при декомпенсированном пороке, к числу наиболее частых осложнений митрального стеноза относится мерцательная аритмия, обусловленная дистрофией миокарда левого предсердия в связи с гиперфункцией и перерастяжением его стенки высоким давлением. Установлению постоянной аритмии часто предшествуют пароксизмы мерцания (трепетания) предсердий. В момент возникновения пароксизма обычно развиваются одышка, резкая слабость, головокружение или обморок, возможен отек легких. Эмболии в артерии большого круга кровообращения наблюдаются у 10—20% больных с ревматическим поражением митрального клапана, Примерно в 3/4 случаев отмечается эмболия в сосуды головного мозга, реже в сосуды селезенки, почек и брыжеечные артерии. Примерно у 25% больных с митральным стенозом наблюдается рецидивирующий бронхит, сопровождающийся в ряде случаев выделением мокроты с примесью крови. К редким осложнениям митрального стеноза относится профузное легочное кровотечение, требующее экстренной митральной комиссуротомии. Как и обильное кровохарканье, оно обычно является следствием апоплексии легких. Диагноз. Предположить митральный стеноз можно по характерным жалобам, наличию fades mitralis и признаков гипертрофии правого желудочка сердца. Диагноз можно считать вполне обоснованным, если аускультативно выявляется «ритм перепела». Специфическое диагностическое значение имеет пресистолическое усиление диастолического шума и усиленный, или хлопающий, I тон сердца. При сомнительных аускультативных данных правильному диагнозу способствуют: Электрокардиографическое исследование: у больных митральным стенозом позволяет выявить признаки гипертрофии миокарда ЛП и ПЖ, а также различные нарушения сердечного ритма и проводимости. Гипертрофия левого предсердия. ЭКГ-изменения, характерные для компенсаторной гипертрофии ЛП, включают 3 основных признака: 1) раздвоение и небольшое увеличение амплитуды зубцов Р в отведениях I, II, aVL, V5, V6 (P-mitrale); 2) увеличение амплитуды и продолжительности второй отрицательной (левопредсердной) фазы зубца Р в отведении V1 (реже V2); 3) увеличение общей длительности зубца Р больше 0,10 с. (Рис.1).
Гипертрофия правого желудочка у больных митральным стенозом может быть представлена, как минимум, двумя вариантами ЭКГ - изменений. Умеренная гипертрофия ПЖ, когда его масса приближается к массе миокарда ЛЖ или несколько меньше ее, обычно представлена так называемым rSR'-типом электрокардиограммы, для которого характерно: 1) появление в отведении V1 комплекса QRS типа rSR'; 2) увеличение амплитуды зубцов R'V1 и SV5, 6. При этом амплитуда R'V1 > 7 мм или R'V1 + SV5, 6 > 10,5 мм; 3) поворот сердца вокруг продольной оси по часовой стрелке; 4) увеличение длительности интервала внутреннего отклонения в правом грудном отведении (V1) более 0,03 с; 5) смещение сегмента RS–T вниз и появление отрицательных зубцов Т в отведениях III, aVF, V1 и V2; 6) смещение электрической оси сердца вправо (угол a > +100°).
При выраженной гипертрофии ПЖ, когда его масса несколько больше массы миокарда ЛЖ, появляется qR-тип ЭКГ- изменений: 1) появление в отведении V1 комплекса QRS типа QR или qR; 2) увеличение амплитуды зубцов RV1 и SV5, 6. 3) при этом амплитуда RV1 > 7 мм или RV1 + SV5, 6 > 10,5 мм; 4) признаки поворота сердца вокруг продольной оси по часовой стрелке (смещение переходной зоны влево, к отведениям V5, V6, и появление в отведениях V5, V6 комплекса QRS типа RS); 5) увеличение длительности интервала внутреннего отклонения в правом грудном отведении (V1) более 0,03 с; 6) смещение сегмента RS–T вниз и появление отрицательных зубцов Т в отведениях III, aVF, V1 и V2; 7) смещение электрической оси сердца вправо (угол a > +100°).
ФКГ при митральном стенозе характеризуется появлением высокочастотного диастолического шума, возникающего после «щелчка» открытия митрального клапана. Наибольшей интенсивности шум регистрируется в 3 – 4 межреберье слева от грудины. (Рис.2)
\\ Рис. 2 ФКГ при митральном стенозе: ДШ - диастолический шум, OS - щелчок открытия МК
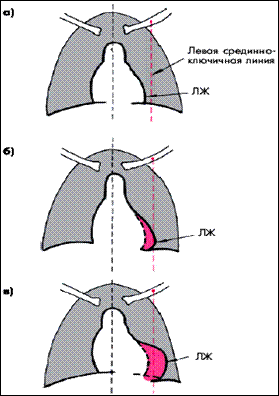
Рентгенологические признаки митрального стеноза: дилатации левого предсердия при исследовании в правой передней косой проекции с контрастированным пищеводом (схема, Рис.3, рентгенограмма Рис.4).
Рис. 3 а - нормальные размеры полостей сердца (контрастированный пищевод практически не отклоняется левым предсердием); б, в, г, - I, II и III степени увеличения левого предсердия (заметно все большее отклонение контрастированного пищевода кзади и сужение ретрокардиального пространства)
Эхокардиографические признаки стеноза митрального клапана. Стеноз левого атриовентрикулярного отверстия характеризуется, как известно, частичным сращением передней и задней створок митрального клапана, уменьшением площади митрального отверстия и обструкцией диастолического кровотока из ЛП в ЛЖ. Имеются два характерных эхокардиографических признака митрального стеноза, выявляемых при М - модальном исследовании: 1) значительное снижение скорости диастолического прикрытия передней створки митрального клапана; 2) однонаправленное движение передней и задней створок клапана
При двухмерном эхокардиографическом исследовании из парастернального доступа по длинной оси сердца наиболее характерным признаком митрального стеноза, выявляемым уже на начальных стадиях заболевания, является: 1) куполообразное диастолическое выбухание передней створки митрального клапана в полость ЛЖ, в сторону МЖП которое получило название — “парусение ”. Такое движение начинается сразу после открытия митрального клапана и сопровождается звуком, напоминающим хлопок внезапно наполнившегося паруса, по времени совпадающим с возникновением одного из наиболее специфических аускультативных признаков митрального стеноза — тона (щелчка) открытия митрального клапана. 2) сам митральный клапан при этом приобретает форму воронки, широкой частью расположенной в области атриовентрикулярного кольца. (Рис.5).
Схема диастолического раскрытия створок митрального клапана: а - норма (створки параллельны друг другу б - воронкообразное расположение створок МК на начальных стадиях митрального стеноза, сопровождающееся куполообразным диастолическим выбуханием передней створки в полость ЛЖ ("парусением"); в - конусовидная форма МК на поздних стадиях митрального стеноза. (А.В. Струтынский 2007)
Допплерографическое исследование трансмитрального диастолического потока крови дает возможность определить несколько признаков, характерных для митрального стеноза и связанных преимущественно со значительным увеличением диастолического градиента давления между ЛП и ЛЖ и замедлением снижения этого градиента в период наполнения ЛЖ. К числу этих признаков относятся: 1) увеличение максимальной линейной скорости раннего трансмитрального кровотока до 1,6–2,5 м/с (в норме — около 1,0 м/с); 2) замедление спада скорости диастолического наполнения (уплощение спектрограммы); 3) значительная турбулентность движения крови
В зависимости от площади митрального отверстия, различают разные степени митрального стеноза.
Дифференциальный диагноз наиболее затруднен с миксомой левого предсердия. Она периодически закрывает левое атриовентрикулярное отверстие, что может формировать клиническую картину, почти неотличимую по симптомам от митрального стеноза. Предположить миксому помогают изменение аускультативной картины при перемене положения тела больного, а также нередко анемия, стойкий субфебрилитет, нарастающее похудание и гиперглобулинемия. Чаще окончательный диагноз устанавливают с помощью эхокардиографии или ангиокардиографии. Эти же методы исследования используют при необходимости дифференцировать митральный стеноз с некоторыми врожденными пороками сердца, анулярным вариантом констриктивного перикардита (так называемый наружный митральный стеноз). Эхокардиографию следует производить во всех случаях неясной аускультативной картины. Редко митральный стеноз аускультативно проявляется систолическим шумом (так называемый систолический вариант митрального стеноза), что может быть причиной ошибочной диагностики митральной недостаточности. Иногда митральный стеноз ошибочно предполагают при усилении I тона сердца, появлении нежного диастолического шума на верхушке и пароксизмов мерцательной аритмии у больных с тиреотоксикозом. В этих случаях кроме результатов эхокардиографии установить диагноз помогают наличие других клинических признаков тиреотоксикоза, исследования функции щитовидной железы и концентрации в крови ее гормонов. В некоторых случаях при осложнении митрального стеноза рецидивирующим бронхитом дифференциальную диагностику проводят с хроническим легочным сердцем, что требует тщательного рентгенологического исследования легких и сердца, выполнения эхокардиографии. Прогноз. Митральный стеноз относится к числу наиболее неблагоприятно протекающих пороков, нередко быстро прогрессирует, рано декомпенсируется.. Своевременное хирургическое лечение (комиссуротомия) в среднем улучшает прогноз жизни и трудоспособности.
Недостаточность митрального клапана Недостаточность митрального клапана (НМК) - это нарушение функции клапанного аппарата сердца, в результате которого митральный клапан не закрывает полностью атриовентрикулярное отверстие и кровь, во время систолы левого желудочка, поступает обратно в левое предсердие. Такой обратный ток крови называется регургитацией. В большинстве случаев (около 75%) к НМК приводит ревматизм. Значительно реже в качестве этиологического фактора формирования НМК выступают атеросклероз, септический эндокардит, системные заболевания соединительной ткани, инфаркт миокарда и т.д. Такие патологические состояния как миокардит, миокардиодистрофия, сердечная недостаточность, дилатационная кардиомиопатия могут приводить к значительному расширению левого желудочка. В результате анатомически неизмененные, функционально полноценные створки митрального клапана не могут полностью прикрыть растянутое атриовентрикулярное отверстие, развивается регургитация крови из левого желудочка в предсердие. В этом случае говорят об относительной митральной недостаточности. Патогенез и изменения гемодинамики. Ревматизм, инфекционный эндокардит, атеросклероз и другие процессы, поражающие клапанный аппарат сердца, вызывают сморщивание и деформацию створок, укорочение сухожильных нитей. В результате измененные створки клапана теряют способность полностью прикрывать артериовенозное отверстие во время систолы. Неполное смыкание створок митрального клапана обусловливает обратный ток крови из желудочка в предсердие во время систолы желудочков. Величина обратного тока крови определяет тяжесть митральной недостаточности. В результате челночного перемещения крови из желудочка в предсердие и обратно, снижается эффективность работы левого желудочка. Это способствует развитию левожелудочковой сердечной недостаточности. Вследствие заброса части крови в левое предсердие в нем накапливается большее, чем в норме, количество крови. Избыточное количество крови в левом предсердии растягивает его стенки и во время диастолы кровь в большем, чем обычно, количестве поступает в левый желудочек. Увеличенный приток крови в левый желудочек вызывает его дилатацию и гипертрофию. Левое предсердие также испытывает перегрузку, так как в него поступает увеличенное количество крови, слагающееся из регургитационного объема и объема, нормально поступающего из малого круга. Левое предсердие дилатируются и гипертрофируются. Усиленная работа гипертрофированного левого желудочка в течение некоторого времени способна поддерживать адекватный сердечный выброс, и тем самым нивелировать нарушения сердечной гемодинамики. Однако рано или поздно, компенсаторные возможности левого желудочка оказываются исчерпанными, и он теряет способность изгонять из своей полости то количество крови, которое приливает к нему в диастолу. В результате часть крови задерживается, что увеличивает диастолическое давление в левом желудочке. Повышение давления в желудочке приводит к повышению давления в предсердии, а затем и в легочных венах. Следствием этого является раздражение барорецепторов и рефлекторный спазм легочных артериол (рефлекс Китаева) - давление в малом круге кровообращения значительно возрастает. Это приводит, во-первых, к пропотеванию жидкой части плазмы в легочную ткань и развитию симптомов левожелудочковой недостаточности. Во вторых, повышение давления в малом круге ведет к увеличению нагрузки на правый желудочек, имеющего очень ограниченные возможности к компенсации. Поэтому при более или менее длительном существовании легочной гипертензии формируется и правожелудочковая недостаточность. Жалобы. Как правило, развитию митральной недостаточности предшествуют жалобы связанные с ревматизмом. В стадии компенсации порока субъективных ощущений не бывает. Больные могут выполнять значительную физическую нагрузку, и порок у них часто выявляется совершенно случайно, например, во время профилактического осмотра. У части больных при развитии хронических застойных явлений в легких проявляется одышка, сердцебиение, ортопноэ, кашель, сухой или с отделением небольшого количества мокроты, иногда с примесью крови (кровохарканье). При нарастании симптомов правожелудочковой недостаточности появляются отеки и боли (или чувство тяжести) в правом подреберье вследствие увеличения печени и растяжении капсулы. У некоторых больных наблюдается болевой синдром в области сердца. Характер болей различен - ноющие, колющие, давящие, связь их с физической нагрузкой (появление или усиление болей) не всегда четко обнаруживается. Объективное исследование. Внешний вид больных обычно не изменяется. При большой степени недостаточности и нарастании застойных явлений в малом круге может отмечаться акроцианоз. Набухание шейных вен является проявлением правожелудочковой сердечной недостаточности и развивается, как правило, на поздних этапах болезни. При осмотре и пальпации области сердца на ранних стадиях заболевания патологических изменений обычно не отмечается. При значительном диаметре отверстия между левым желудочком и предсердием у детей наблюдается сердечный горб - вследствие выраженной гипертрофии левого желудочка. Другим следствием гипертрофии и дилатации левого желудочка является усиленный и разлитой верхушечный толчок, локализующийся в пятом межреберье кнаружи от среднеключичной линии. При резкой дилатации левого желудочка верхушечный толчок может располагаться в шестом межреберье. При перкуссии наблюдается расширение границ относительной тупости влево, за счет дилатации и гипертрофии левого желудочка. Аускультация сердца выявляет наиболее значимые для диагностики признаки. Изменения тонов сводятся, прежде всего, к ослаблению или отсутствию I тона. Это объясняется отсутствием “периода замкнутых клапанов”. Кроме того, ослабление I тона может быть обусловлено наслаиванием на него систолического шума, совпадающего с ним во времени. Ослабление I тона указывает на повреждение митрального клапана, а исчезновение его - на то, что митральный клапан совсем не функционирует. Лишь в некоторых случаях I тон хорошо сохраняется. Наиболее характерным аускультативным симптомом при митральной недостаточности является систолический шум. Этот шум возникает вследствие обратного заброса крови из левого желудочка в левое предсердие через узкое отверстие между неплотно сомкнутыми створками митрального клапана. Тембр шума различный - мягкий, дующий или грубый, что может сочетаться с пальпаторно ощутимым систолическим дрожанием на верхушке. Лучше всего выслушивается систолический шум в области верхушки сердца. Этот шум по току крови проводится по направлению к левому предсердию. Поэтому его нередко можно выслушать во втором межреберье слева у края грудины. По мере прогрессирования порока и усугубления дилатации левого желудочка шум начинает проводиться в левую подмышечную область. Это связано с тем, что именно в этой области расширенный левый желудочек ближе всего прилегает к грудной стенке, не будучи прикрыт правым. Систолический шум при НМК ранний, он появляется вместе с начальными колебаниями I тона или сразу после него. Обычно, чем громче и продолжительнее систолический шум, тем тяжелее митральная недостаточностьПульс и артериальное давление при этом пороке существенно не изменяются. Диагностика Электрокардиографические признаки НМК: электрокардиографическое исследование у больных митральной недостаточностью позволяет выявить признаки гипертрофии миокарда ЛП и ЛЖ, а также различные нарушения сердечного ритма и проводимости. ЭКГ признаки гипертрофии ЛП(см. выше) ЭКГ-признаки левожелудочковой гипертрофии включают увеличение амплитуды зубца R в левых грудных отведениях (V5, V6) и амплитуды зубца S — в правых грудных отведениях (V1, V2); признаки поворота сердца вокруг продольной оси против часовой стрелки; смещение электрической оси сердца влево. Смещение сегмента RS–T в отведениях V5, V6, I, aVL ниже изоэлектрической линии и формирование отрицательного или двухфазного (-+) зубца Т в отведениях I, aVL, V5 и V6; увеличение длительности интервала внутреннего отклонения QRS в левых грудных отведениях (V5, V6) более 0,05 с. ФКГ признаки НМК: средне – систолический шум средне и высокочастотный. Шум регистрируется в точке Боткина, и распространятся в левую подмышечную область.(рис. 6)
Рис.6. Систолический шум при недостаточности митрального клапана Рис.7. Рентгенологические признаки НМК. Рис.7. Рентгенологические признаки увеличения ЛЖ при исследовании в прямой проекции (схема): а — нормальные размеры ЛЖ; б — умеренная дилатация ЛЖ (удлинение дуги ЛЖ, закругление верхушки и смещение ее вниз); в — выраженная дилатация ЛЖ Эхокардиографические признаки НМК. Единственный достоверный признак органической митральной недостаточности — несмыкание (сепарация) створок митрального клапана во время систолы желудочка — выявляется крайне редко. К числу косвенных эхокардиографических признаков митральной недостаточности, отражающих характерные для этого порока гемодинамические сдвиги, относятся: 1) увеличение размеров ЛП; 2) гиперкинезия задней стенки ЛП; 3) увеличение общего ударного объема (по методу Simpson); 4) гипертрофия миокардаи дилатация полости ЛЖ. Наиболее достоверным методом выявления митральной регургитации является допплеровское исследование, в частности так называемое картирование допплеровского сигнала. Наибольшей информативностью и наглядностью в выявлении митральной регургитации отличается метод цветного допплеровского картирования. Струя крови, во время систолы возвращающаяся в ЛП, при цветном сканировании из апикального доступа «мозаично» окрашена. Величина и объем этого потока регургитации зависят от степени митральной недостаточности. При минимальной степени регургитирующий поток имеет небольшой диаметр на уровне створок левого атриовентрикулярного клапана и не достигает противоположной стенки ЛП. Его объем не превышает 20% от общего объема предсердия При умеренной митральной регургитации обратный систолический поток крови на уровне створок клапана становится шире и достигает противоположной стенки ЛП, занимая около 50 — 60% объема предсердия Тяжелая степень митральной недостаточности характеризуется значительным диаметром регургитирующего потока крови уже на уровне створок митрального клапана. Обратный поток крови занимает практически весь объем предсердия и иногда заходит даже в устье легочных вен (Рис.8)
Рис. 8. Схема изменений, выявляемых при цветном допплеровском сканировании во время систолы желудочков у больных с различной степенью митральной регургитации: а — минимальная степень (регургитирующий поток крови имеет небольшой диаметр на уровне створок МК и не достигает противоположной стенки ЛП); б — умеренная степень (регургитирующий поток крови достигает противоположной стенки ЛП); в — выраженная недостаточность митрального клапана (регургитирующий поток крови достигает противоположной стенки ЛП и занимает почти весь объем предсердия) (А.В.Струтынский,2007)
Используя метод цветного допплеровского картирования, можно рассчитать площадь струи митральной регургитации и отношение площади струи регургитации к площади сечений левого предсердия. На этом основана Нидерландская классификация выраженности степени митральной недостаточности. (Таблица 2).
Таблица 2. Степень выраженности митральной недостаточности (Нидерландская классификация)
Осложнения Осложнения при митральной недостаточности связаны, прежде всего, с нарушением кровообращения. Развитие вначале левожелудочковой, а затем и тотальной сердечной недостаточности значительно ухудшают качество жизни таких больных. Однако кровохарканье и сердечная астма наблюдаются при митральной недостаточности относительно редко и протекают более легко, чем при других пороках. Мерцательная аритмия - еще одно осложнение митральной недостаточности, связанное с тем, что при этом пороке развивается дилатация левого предсердия. Тромбоэмболические осложнения встречаются реже. По-видимому, мощные вихревые движения крови, возникающие в полости левого предсердия во время заброса крови из левого желудочка, препятствуют образованию пристеночного тромба. Кроме того, тромбозу препятствует также отсутствие затруднения при опорожнении левого предсердия.
Дата добавления: 2015-02-05 | Просмотры: 955 | Нарушение авторских прав |



 Рис. 4 Рентгенограмма сердца в прямой проекции больного с митральным стенозом и выраженным венозным полнокровием в сочетании с признаками легочной артериальной гипертензии. Заметно сглаживание "талии" сердца, смещение вправо правого контура сердца, расширение корней легких, обеднение легочного сосудистого рисунка на периферии.
Рис. 4 Рентгенограмма сердца в прямой проекции больного с митральным стенозом и выраженным венозным полнокровием в сочетании с признаками легочной артериальной гипертензии. Заметно сглаживание "талии" сердца, смещение вправо правого контура сердца, расширение корней легких, обеднение легочного сосудистого рисунка на периферии.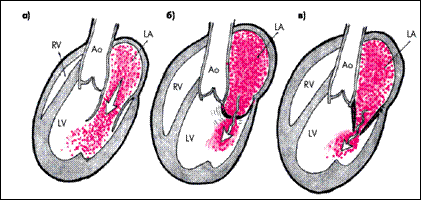 Рис. 5
Рис. 5