|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Неотложная помощь при неосложненном гипертоническом кризеПервая помощь при неосложненном гипертоническом кризе 1 типа (гиперкинетическом) седативные: седуксен 5 — 10 мг. в/м или в/в на физ. растворе или дроперидол 2,0 — 4,0 мг.; анаприлин 40 мг. (атенолол 50 мг.; метопролол 50 мг.; конкор 5 мг.; акридилол 12,5 — 25 мг.) при тахикардии внутрь, либо обзидан 5 мг. в/в струйно на физ. растворе; капотен (капозид) 50 мг. под язык; при неэффективности: клофелин 0,00025 или 0,0015 под язык. Первая помощь при неосложненном гипертоническом кризе 2 типа нифедипин 10 мг. под язык эналаприлат 0,6125 — 1,25 мг. на 20,0 физ. раствора в/в струйно или капотен (капозид) 50 мг. под язык клофелин 0,00035 мг. или 0,0015 под язык при отечном синдроме: лазикс 40 мл. в/в на физ. растворе.
БИЛЕТ № 35. 1.Обследование больного с синдромом удушья. 2. Дифференциальная диагностика при одышке
Хотя одышка является важнейшим симптомом сердечной недостаточности, ее не следует отождествлять с дисфункцией сердца. Дыхание регулируется центральными и периферическими механизмами, обеспечивающими повышение вентиляции с увеличением метаболических потребностей тканей, например при физической нагрузке. Часто выраженность повышения вентиляции является избыточной и не соответствует потребностям тканей в кислороде, как, например, при психоэмоциональном возбуждении. Одышка представляет собой ощущение нехватки воздуха, затруднения дыхания или необходимости в повышенной дыхательной деятельности. Будучи субъективным ощущением, она может отсутствовать при гипервентиляции, например вследствие метаболического ацидоза, и, наоборот, иметь место у больного без каких-либо объективных изменений характера дыхания. Учащенное дыхание (тахипноэ, или полипноэ) перерастает в одышку (диспноэ), когда оно не удовлетворяет потребности организма в кислороде. В клинике принято различать инспираторную одышку, т. е. затруднение вдоха, и экспираторную — затруднение выдоха. Однако их четкое разграничение не всегда возможно, и часто одышка носит смешанный характер. Так, даже у здоровых лиц бронхиолы на выдохе уже, чем на вдохе. При набухании слизистой оболочки и заполнении просвета секретом сужение бронхиол нарастает, что в условиях пассивного в норме выдоха способствует появлению признаков нарушения бронхиальной проходимости.
Выраженность одышки оценивают в зависимости от уровня физической нагрузки, при которой она возникает (например, по величине расстояния, которое может пройти больной, при необходимости периодически отдыхая, за определенное время, обычно за 6 или 12 мин). Менее удобным при значительной сердечной или дыхательной недостаточности является использование в качестве критерия уровня пороговой мощности нагрузки на велоэргометре или тредмилле. Нагрузочные тесты применяют главным образом в случаях неизмененной или малоизмененной физической работоспособности для доказательства психогенного генеза одышки. Одышка обусловлена повышением работы дыхательных мышц для обеспечения данного изменения объема грудной клетки при уменьшении податливости ее стенок или легких либо увеличении сопротивления воздухопроводящих путей. При инспираторной одышке в акте дыхания участвуют мышцы грудной стенки и крыльев носа, а также грудино-ключично-сосцевидная, трапециевидная и зубчатая мышцы. При экспираторной одышке в этот процесс включаются мышцы живота и поясницы. Больной часто старается облегчить акт дыхания, опираясь обо что-то руками для фиксации плечевого пояса. В основе одышки лежит чрезмерное или патологическое повышение активности дыхательного центра ствола мозга под влиянием усиленной импульсации, поступающей при раздражении внутригрудных рецепторов по блуждающему нерву, афферентным соматическим нервам дыхательных, а также других скелетных мышц и суставов, от хеморецепто-ров мозга, аортальных и каротидных телец и из высших корковых центров. Необходимо отметить, что в целом отмечается достаточно тесная связь между выраженностью ощущения нехватки воздуха и тяжестью лежащего в его основе нарушения функции сердечно-сосудистой или дыхательной системы. Основными причинами одышки являются: Дыхательная недостаточность вследствие: 1) нарушения бронхиальной проходимости; 2) диффузных заболеваний легочной паренхимы; 3) заболеваний сосудов легких; 4) заболеваний грудной клетки или дыхательных мышц. Сердечная недостаточность. Синдром гипервентиляции при неврозах и нейроцирку-ляторной дистонии. Поражение дыхательного центра при органических заболеваниях мозга. Некоторые нарушения обмена веществ.
При дыхательной недостаточности различного генеза, а также усиленной физической работе одышка обусловлена недостаточной оксигенацией крови в легких, а при сердечной недостаточности и анемии — ухудшением транспорта кислорода. При нарушениях обмена веществ, сопровождающихся развитием ацидоза (сахарный диабет, уремия), раздражение дыхательного центра вызывает повышение содержания в крови углекислоты, Функциональное раздражение этого центра может наблюдаться под влиянием психоэмоциональных факторов при невротических состояниях, в случаях органического поражения центральной нервной системы при отеке мозга, кровоизлиянии, энцефалите, опухолях. Одышка, сопровождающаяся снижением оксигенации тканей, сочетается с цианозом, который отсутствует при ее центральном происхождении. Дифференциальная диагностика при постоянной одышке. Легочная одышка обусловлена хронической дыхательной недостаточностью по обструктивному или рестриктивному типу. При этом для рестриктивной дыхательной недостаточности при исследовании внешнего дыхания характерно раннее и значительное уменьшение жизненной емкости легких при относительно мало измененных других показателях, а для об-структивной — снижение коэффициента Тиффно (отношения объема форсированного выдоха в 1-ю секунду к жизненной емкости легких) при малоизмененной жизненной емкости легких.
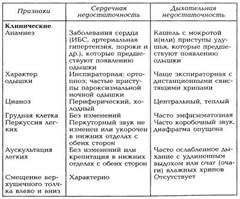
В основе хронических обструктивных заболеваний органов дыхания лежит повышение сопротивления крупных или мелких, внутри грудных, воздухоносных путей. Постоянное нарушение проходимости крупных воздухоносных путей чаще всего имеет опухолевый генез и проявляется характерным стридором. Интермиттирующая обструкция внутригрудных дыхательных путей, полностью обратимая в межприступный период, свойственна бронхиаль-ной астме. Хроническая одышка, усиливающаяся при острых респираторных инфекциях, чаще всего встречается при хроническом бронхите. Она носит преимущественно экспираторный характер, сопровождается кашлем с выделением слизисто-гнойной мокроты, который предшествует появлению одышки, и подчас дистанционными свистящими хрипами. Если одышка возникает ночью, она обычно связана с усилением образования мокроты и нарушением оттока и уменьшается после ее отхаркивания. Основным физикальным признаком бронхита является наличие в легких разнообразных звучных сухих или более скудных незвучных влажных хрипов (в зависимости от консистенции мокроты) при отсутствии существенных рентгенологических изменений и характерных нарушений показателей легочной вентиляции. Вторичный бронхит может развиваться при любых заболеваниях легких, а также при хронической сердечной недостаточности (застойный бронхит). К хроническим обструктивным заболеваниям легких относится и эмфизема, которая, вызывая разрушение эластичных структур паренхимы, приводит к уменьшению силы выдоха и увеличению остаточного объема воздуха в легких, что хорошо видно на рентгенограмме. Эмфизема в большинстве случаев сочетается с хроническим бронхитом и характеризуется многолетним течением с постепенным нарастанием одышки (вначале при физической нагрузке, а затем в покое), которая усиливается при кашле. При клиническом исследовании отмечаются постоянное инспираторное положение больного и уменьшение подвижности грудной клетки со смещением диафрагмы книзу, а также уменьшение, вплоть до почти полного исчезновения, сердечной тупости. Перкуторный тон коробочный, дыхание значительно ослаблено. Хроническая одышка является ведущим признаком рест-риктивной дыхательной недостаточности вследствие самых разнообразных заболеваний легочной паренхимы с развитием фиброза и инфильтрации — неспецифического диффузного пневмосклероза, бронхоэктазов, пневмокониоза, туберкулеза, а также опухолей. В этих случаях она обусловлена уменьшением дыхательной поверхности или податливости легких, носит инспираторный характер и сопровождается тахипноэ. Длительное время одышка наблюдается только при физической нагрузке, сочетаясь с цианозом и характерными, отчетливо выраженными физикальными и рентгенологическими изменениями. Одышка и цианоз быстро прогрессируют и достигают значительной выраженности при диффузном фиброзирующем альвеолите Хаммена — Рича. Для этого заболевания характерно несоответствие между тяжестью дыхательной недостаточности и скудными и неспецифическими изменениями в легких при клиническом и рентгенологическом исследованиях. Верифицировать диагноз позволяет только биопсия ткани легкого. Причиной одышки может быть также поражение сосудов легких. Повторяющиеся преходящие эпизоды одышки в покое характерны для рецидивирующей тромбоэмболии мелких ветвей легочной артерии, при которой часто можно обнаружить источник эмболов в виде тромбоза глубоких вен голеней. Хроническая инспираторная одышка при скудных и неспецифических физикальных и рентгенологических данных со стороны легких свойственна васкулиту сосудов малого круга кровообращения как одному из проявлений различных системных васкулитов и диффузных заболеваний соединительной ткани. Установление ее генеза при этом облегчается благодаря наличию в большинстве случаев общих воспалительных признаков и данных, свидетельствующих о системности поражения сосудов различных бассейнов. Заподозрить заболевания грудной клетки или дыхательных мышц как причину одышки можно при общем осмотре. При этом обращают внимание на наличие кифосколиоза, анкило-зирующего спондилоартрита, pectus excavatum и др. В последнем случае одышка имеет отчасти сердечное происхождение вследствие нарушения диастолического наполнения желудочков при физической нагрузке из-за сдавления смещенной кзади грудиной. Нарушение легочной вентиляции могут вызывать также слабость и паралич дыхательных мышц при нервно-мышечных заболеваниях (миастении, полиомиелите и др.). Следует иметь в виду, что при большинстве перечисленных болезней органов дыхания, грудной клетки и дыхательных мышц к нарушениям вентиляции может присоединяться сердечная недостаточность с развитием легочного сердца. При сердечной недостаточности в основе одышки лежит повышение давления в легочных капиллярах в результате пассивной венозной легочной гипертензии. Ее причинами являются систолическая (снижение сократимости) или диасто-лическая (снижение податливости) дисфункция левого желудочка или препятствие на пути его притока (например, митральный стеноз). Дифференциально-диагностические признаки одышки, возникающей вследствие сердечной и дыхательной недостаточности, представлены в табл.
Таблица. Дифференциально-диагностические признаки одышки при сердечной и дыхательной недостаточности
Во время приступа бронхиальной астмы вследствие затруднения выдоха быстро увеличивается объем легких и расширяются их границы. Эти признаки могут отмечаться и при сердечной астме с сопутствующей эмфиземой, но обычно они менее выражены. Отличает бронхиальную астму также обилие и звучность свистящих и жужжащих хрипов при аускультации легких. Нейрогенная одышка при неврозах, истерии и невротических состояниях может быть в виде приступов или носить постоянный, хронический характер. Ее следует отличать от пси-хогенно обусловленных приступов бронхиальной астмы. Нейрогенная одышка возникает обычно в покое и не усиливается, а даже уменьшается при движении или отвлечении внимания больного (во время разговора). Такая одышка характеризуется больным как нехватка воздуха из-за «невозможности сделать достаточно глубокий вдох», для преодоления которой он стремится вдохнуть поглубже, даже при зевании. Когда это удается, больной на короткое время успокаивается. Такая одышка не сопровождается цианозом и участием вспомогательных дыхательных мышц, а также патологическими изменениями при физикальном обследовании сердца и легких. Облегчение наступает после приема седативных препаратов и небольших доз атропина сульфата. Основными причинами остро возникающей одышки вследствие острой дыхательной недостаточности являются преходящее или длительное сужение дыхательных путей инородным телом, опухолью, в результате острого отека гортани, спонтанного пневмоторакса, ТЭВЛА, острой вневмонии, ми-лиарного туберкулеза, быстрого накопления экссудата в плевральной полости, прорыва в нее абсцесса легкого и других причин. Для сужения гортани, трахеи и крупных бронхов характерно тяжелое свистящее дыхание с преимущественным затруднением вдоха, видимыми форсированными движениями гортани и западением надключичных ямок. Появление стри-дора во время еды характерно для инородного тела дыхательных путей, а у больного с лихорадкой вызывает подозрение на острый отек гортани в результате ангины или ларингита. Острый отек гортани может быть также аллергического генеза (отек Квинке). В этом случае часто имеются другие клинические проявления аллергии (например, крапивница) и соответствующий анамнез. При вдыхании раздражающих веществ, а у детей при плаче или кашле может возникать ла-рингоспазм. При этом после шумного глубокого вдоха дыхание прерывается и появляется цианоз. Спазм обычно проходит спонтанно. Для сужения гортани характерно сочетание одышки или удушья с охриплостью. Сужение трахеи вследствие сдавления ее увеличенной щитовидной железой, опухолью, лимфатическими узлами в ранних стадиях заболевания может проявляться повторными приступами одышки, которая постепенно становится постоянной. Диагноз ставят при трахеоскопии. Приступ, напоминающий астматический, может вызывать инородное тело в крупном бронхе. При этом характерно отставание половины грудной клетки во время дыхания. При подозрении на инородное тело требуется срочная бронхоскопия. Внезапное возникновение одышки, сопровождающейся резкой загрудинной болью и цианозом, характерно для ТЭВЛА. Об этой патологии следует помнить у больных с тромбофлебитом глубоких вен нижних конечностей и с факторами риска тромбоэмболии легочного ствола. Остро развивающейся одышкой и картиной шока проявляется прорыв абсцесса легкого в плевральную полость. При учащенном поверхностном дыхании, сопровождающемся резкой болью в груди на вдохе, следует подумать о плеврите. Характерную физикальную картину (тимпанит при отсутствии дыхания) имеет спонтанный пневмоторакс. При этом одышка отчасти связана с нарушением кровообращения из-за смещения органов средостения. Остро развившаяся одышка в сочетании с лихорадкой, цианозом, иногда болью в груди на вдохе может быть проявлением п н е в м о н и и и милиарного туберкулеза. Приступообразно усиливающуюся одышку (так называемую псевдоастму) может вызывать сдавление дыхательных путей и раздражение блуждающего нерва при опухоли средостения, аневризме грудной части аорты, туберкулезе ворот легких.
Приступы бронхиальной астмы весьма сложно дифференцировать с приступообразной одышкой при хроническом обструктивном бронхите. Для него, в отличие от бронхиальной астмы, не характерны аллергические проявления, во внеприступный период симптомы заболевания (одышка и кашель) сохраняются, мокрота имеет гнойный характер и содержит большое количество лейкоцитов. Уточнить диагноз можно путем оценки стойкости бронхиальной обструкции по данным фармакодинамических вентиляционных проб, например пробы Тиффно после ингаляции изопротеренола.
Дата добавления: 2015-11-26 | Просмотры: 682 | Нарушение авторских прав |