|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
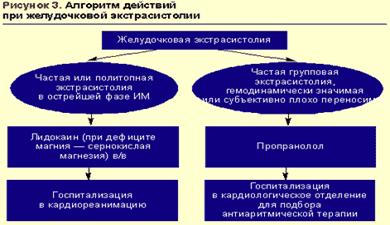
Желудочковые нарушения ритмаВ большинстве случаев как желудочковая, так и наджелудочковая экстрасистолия не является «злокачественным» нарушением ритма и не требует немедленного терапевтического вмешательства (исключение — частая и/или политопная желудочковая экстрасистолия при инфаркте миокарда). В этом случае вариантом выбора могут быть бета-адреноблокаторы для перорального приема. С позиций сегодняшнего дня оптимально назначение селективных препаратов с липофильными свойствами. Наиболее изученный препарат этой группы — метопролол, применение которого в суточной дозе 50–200 мг (в два приема) рекомендуется в первую очередь пациентам, у которых экстрасистолия является проявлением ИБС и/или сопровождает артериальную гипертензию. При остром инфаркте миокарда препаратом выбора для купирования желудочковых нарушений ритма является лидокаин (рис. 3).
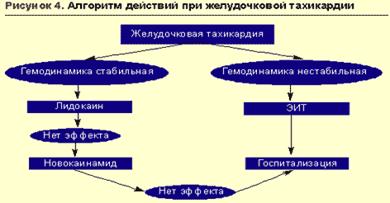
В условиях стабильной гемодинамики средством выбора для купирования желудочковой тахикардии (ЖТ) является лидокаин, вводимый в/в болюсно в дозе 1-2 мг/кг (80-100 мг) в течение 3-5 мин с последующей поддерживающей капельной инфузией длительностью до 24-36 ч со скоростью 20-55 мкг/кг/мин (максимально 4 мг/мин). При необходимости на фоне инфузии допустимо дополнительное струйное введение лидокаина в дозе 40 мг через 10-30 мин после первого болюса. Удлинение интервала QT и увеличение его дисперсии — показания к усилению поддерживающей терапии путем капельного введения кормагнезина (магния сульфата) со скоростью 3-20 мг/мин. В дальнейшем возможен переход на профилактическое в/м введение лидокаина в дозе 2-4 мг/кг (160-200 мг, максимально 600 мг, а при инфаркте миокарда не более 300 мг) каждые 4-6 часов. В случае неэффективности лидокаина применение других антиаритмиков для купирования ЖТ показано при сохранении стабильной гемодинамики и отсутствии нежелательных реакций (опасность коллапса и потенцирования аритмогенного действия антиаритмических препаратов) либо когда невозможно проведение электроимпульсной терапии. В этих случаях вторым по значимости препаратом является прокаинамид (новокаинамид), вводимый с соответствующими предосторожностями в/в дробными дозами по 100 мг/5 мин до восстановления синусового ритма или достижения насыщающей дозы (500-1000 мг). Эффективность прокаинамида при всех пароксизмальных тахикардиях делает его препаратом выбора для лечения тахикардии неустановленной природы с широким комплексом QRS (желудочковой или суправентрикулярной с аберрацией проведения). Препаратом выбора при желудочковой тахикардии типа «пируэт» и дополнительным средством при других видах желудочковой тахикардии (в том числе рефрактерных к терапии лидокаином и новокаинамидом) является сульфат магния (кормагнезин), вводимый в/в в течение 10-15 мин в дозе 400-800 мг магния (20-40 мл 10%-ного или 10-20 мл 20%-ного раствора). При отсутствии эффекта препарат вводится повторно через 30 мин. По достижении эффекта поддерживающая терапия заключается в капельном введении кормагнезина (магния сульфата) со скоростью 3-20 мг/мин в течение 2-5 ч. Желудочковая тахикардия при нестабильной гемодинамике требует немедленной электроимпульсной терапии (рис. 4).
Брадиаритмии Брадиаритмии (синусовая брадикардия, синоаурикулярная блокада, медленный замещающий атриовентрикулярный ритм, нарушения атриовентрикулярной проводимости II и III степени) требуют терапии в тех случаях, когда эти состояния сопровождаются нестабильной гемодинамикой и возникают как осложнение органического поражения сердца или развиваются при проведении реанимационных мероприятий, а также при появлении частых приступов Морганьи-Эдемса-Стокса. Для восстановления гемодинамики бывает достаточно увеличить ЧСС в/в введением 0,1%-ного раствора атропина сульфата в дозе 0,3-1,0 мл с повторением начальной дозы (при ее эффективности) через 4-5 ч. К побочным эффектам атропина относятся сухость во рту, жажда, тошнота, рвота, атония кишечника и запоры, усиление кашля у больных бронхиальной астмой, нарушения мочеотделения, мидриаз, фотофобия, паралич аккомодации, тахикардия, беспокойство, тремор, головная боль, психомоторное возбуждение. Противопоказаниями к применению атропина являются глаукома, хроническая задержка мочи, атония кишечника, тахикардия, тяжелая сердечная недостаточность, выраженный атеросклероз, повышенная чувствительность к препарату. При брадиаритмиях и AV-блокадах допустимо использование атропина по витальным показаниям даже при ишемии миокарда, кишечной непроходимости, атонии кишечника, болезнях печени и почек, закрытоугольной форме глаукомы. Неэффективность терапии атропином служит показанием к временной электрокардиостимуляции, а при невозможности ее проведения по жизненным показаниям используется орципреналин (в дозе 10-30 мкг/мин под контролем ЧСС в/в капельно до появления терапевтического эффекта). Дата добавления: 2015-12-16 | Просмотры: 631 | Нарушение авторских прав |