Методика. Исследование начинают с визуали- зации брюшного отдела аорты, ис- пользуя датчик с частотой излуче- ния 3,5 МГц
Исследование начинают с визуали-
зации брюшного отдела аорты, ис-
пользуя датчик с частотой излуче-
ния 3,5 МГц. От бифуркации аорты
датчик перемещают вниз и латера-
льно в направлении пупартовой
связки, следуя анатомическому
ходу общей и наружной подвздош-
ных артерий с переходом в бедрен-
ную. Дальнейшее исследование ар-
терий нижних конечностей целесо-
образно выполнять, используя ли-
нейный датчик с частотой излуче-
ния 5—7,5 МГц. В пределах бедрен-
ного треугольника получают изоб-
ражение и исследуют анатомо-то-
пографические особенности бед-
ренной артерии и ее ветвей. На 3—
4 см ниже пупартовой связки от
задней стенки бедренной артерии
отходит глубокая артерия бедра, ко-
торая на экране располагается кза-
ди и под углом 30—60° от бедрен-
ной артерии.
Начальный сегмент глубокой ар-
терии бедра визуализируется в
100 % случаев. Далее артерия про-
никает между m.vastus medicalis и
приводящими мышцами бедра.
Возможность визуализации ее на
этом сегменте зависит от величины
мышечной массы.
Получить изображение бедрен-
ной артерии и начального сегмента
глубокой артерии бедра в одной
плоскости удается не всегда. Чаще
возможно визуализировать бедрен-
ную артерию и при небольшом сме-
щении плоскости сканирования —
начальный сегмент глубокой арте-
рии бедра. В ряде случаев исполь-
зование режима цветового доппле-
ровского картирования позволяет
также получить изображение нача-
льного сегмента боковой артерии,
окружающей бедренную кость. На
экране артерия располагается вер-
тикально и кзади от наружной
стенки глубокой артерии бедра. Пе-
ремещая датчик по ходу глубокой
артерии бедра в дистальном на-
правлении, можно одновременно
получить изображение трех сосу-
дов, различающихся по глубине
расположения. Более поверхностно
располагается бедренная артерия,
кзади от нее — бедренная вена, да-
лее — глубокая артерия бедра.
Для продолжения исследования
бедренной артерии датчик переме-
щают в дистальном направлении по
передней поверхности бедра ближе
к его медиальному краю.
Подколенная артерия является
непосредственным продолжением
бедренной артерии. Датчик распо-
лагают в области подколенной
ямки выше, на уровне и ниже щели
коленного сустава. Визуализируют
подколенную артерию на всем про-
тяжении, ее сопровождает одно-
именная вена, расположенная бо-
лее поверхностно.
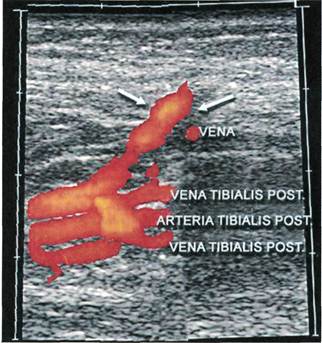
Артерии голени исследуют в тех
сегментах, где сосуды расположены
ближе к поверхности кожи. Такими
сегментами являются проксималь-
ная и дистальная трети голени. В
ряде случаев удается получить изоб-
Рис. 2.14. Артерии и
вены голени. Изображе-
ние в режиме Sie-scape.
ражение артерии на всем протяже-
нии, например задней большебер-
цовой. Датчик располагают на зад-
ней поверхности верхней трети го-
лени и исследуют устье передней и
задней большеберцовых артерий. На
Рис. 2.15. Трехмерная ультразвуковая
ангиограмма задней большеберцовой
артерии.
экране передняя большеберцовая
артерия направляется кзади от под-
коленной артерии, задняя больше-
берцовая артерия (ЗБА) — горизон-
тально (рис. 2.14). При небольшом
смещении плоскости сканирования
визуализируется начальный сегмент
малоберцовой артерии. Исследова-
ние передней большеберцовой арте-
рии продолжают на передней повер-
хности нижней трети голени в обла-
сти голеностопного сустава. На-
правляя датчик в дистальном на-
правлении по тылу стопы, получают
изображение дорсальной артерии
стопы, которая является продолже-
нием передней большеберцовой ар-
терии. Исследование задней боль-
шеберцовой артерии проводят кзади
от медиальной лодыжки, вдоль ме-
диального края голени (рис. 2.15).
Целесообразно особое внимание
уделить исследованию таких вет-
вей ЗБА, как медиальная подош-
венная и латеральная подошвен-
ная артерии, которые образуют по-
дошвенную дугу. Для получения
изображения медиальной подо-
швенной артерии датчик располага-
ют по медиальному краю подо-
швенной поверхности стопы, для
получения информации о латераль-
ной подошвенной артерии — по ла-
теральному краю стопы. Диаметр
артерии в среднем составляет
1,5+0,01 мм, систолическая ско-
рость кровотока — 30 см/с.
В норме в артериях нижних ко-
нечностей отмечаются однородный
гипоэхогенный просвет сосудов в
В-режиме и равномерное окраши-
вание потока в режиме ЦДК с на-
личием четких, ровных контуров
стенок артерий.
С внедрением в клиническую
практику УЗ-исследования в В-ре-
жиме для изучения величины комп-
лекса интима — медиа в сонных ар-
териях [Pignoli P., 1986] данная ме-
тодика успешно стала применяться
для изучения состояния стенки
бедренной артерии. Исследуют зад-
нюю стенку общей бедренной арте-
рии на протяжении 2 см проксима-
льнее бифуркации. При этом диста -
льную точку определяют, проводя
перпендикулярно линию от места
перехода общей бедренной артерии
в поверхностную, проксимальную
точку — отступив 2 см, а сред-
нюю — между проксимальной и ди-
стальной. За нормальную величину
КИМ в дистальном участке общей
бедренной артерии принято абсо-
лютное значение меньше или рав-
ное 1,0 мм.
В норме качественная оценка
формы СДСЧ свидетельствует о на-
личии магистрального типа крово-
тока.
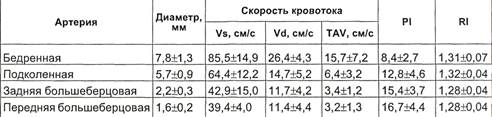
Величина диаметра и показатели
гемодинамики в магистральных ар-
териях нижних конечностей у здо-
ровых лиц представлены в табл.
2.19.
Учитывая, что одним из основ-
ных факторов, определяющих кли-
ническую картину заболевания ар-
терий нижних конечностей, являет-
ся степень развития коллатерально-
го кровообращения, целесообразно
исследование артерий с помощью
дуплексного сканирования сочетать
с измерением систолического
артериального давления на уровне
лодыжки с оценкой лодыжеч-
но-плечевого индекса давления
(ЛПИ). В норме среднее значение
ЛПИ составляет 1,0 (0,9—1,2). Зна-
чение лодыжечно-плечевого индек-
са давления меньше 1 свидетельст-
вует о развитии окклюзирующего
поражения в артериях нижних ко-
нечностей и позволяет оценить сте-
пень развития коллатерального
кровообращения в исследуемой ко-
нечности.
По данным G.Ramaswami и со-
авт. (1999), сочетание лодыжечно-
плечевого индекса (как скрининго-
вого теста) и дуплексного скани-
рования дает возможность заме-
нить ангиографическое исследова-
ние при оформлении клинического
диагноза приблизительно у 80 %
больных.
Таблица 2.19. Средние значения диаметра и показатели гемодинамики в магист-
ральных артериях у здоровых лиц
2.2.20.1. Окклюзионные поражения
артерий нижних конечностей
Для локализации уровня пораже-
ния артерий нижних конечностей
общепринята градация на сегмен-
ты: аортоподвздошный, бедренно-
подколенный, голень, стопу. Дуп-
лексное сканирование позволяет
определить наличие, локализацию,
степень и протяженность пораже-
ния в каждом сегменте. Для опре-
деления степени поражения арте-
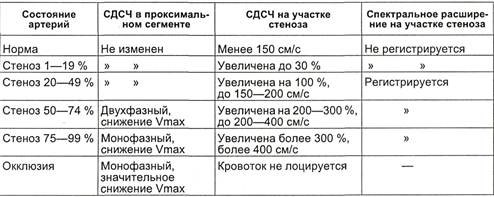
рий K.A.Jager и соавт. (1985) пред-
ложили критерии, основанные на
качественной и количественной
оценках спектра допплеровского
сдвига частот (табл. 2.20).
K.A.Jager и соавт. (1985) предло-
жили другой подход к определению
степени поражения артерий с уче-
том отношения систолической ско-
рости кровотока на участке стеноза
к систолической скорости кровото-
ка в пре- и постстенотическом уча-
стках. Отношение скоростей 2,0—
2,5 является диапазоном для раз-
граничения стенозов до 49 % и бо-
лее.
Чувствительность дуплексного
сканирования в выявлении заболе-
ваний артерий нижних конечностей
составляет 92 %, специфичность —
99%.
2.2.20.2. Изолированное поражение
артерий аортоподвздошного
сегмента
Диагностика окклюзии артерий ис-
следуемого сегмента основывается
на следующих критериях:
• наличии эхогенных масс и от-
сутствии кровотока в просвете ар-
терии по данным цветового доппле-
ровского картирования и спектра
допплеровского сдвига частот;
• регистрации коллатерального
типа кровотока в бедренной арте-
рии по данным СДСЧ.
Критерии диагностики стеноза
артерии более 60 %:
• определение бляшки в просвете
сосуда в сочетании с изменением
интенсивности окрашивания пото-
ка на участке поражения в режиме
ЦДК;
• регистрация локального повы-
шения скорости кровотока и изме-
нение звукового сигнала на слух на
участке стеноза и непосредственно
за ним. Поскольку кровоток теряет
свой пульсирующий характер, из-
меняется форма контура спектра.
Качественная оценка СДСЧ на
участке стеноза свидетельствует о
высокоамплитудной систолической
составляющей (стремительное на-
растание и более плавное сниже-
Таблица 2.20. Критерии спектра допплеровского сдвига частот в определении
степени поражения артерий [Jager K.A. et al., 1985]
ние) и отсутствии обратного ком-
понента в период ранней диасто-
лы. Дистальнее максимально сте-
нозированного участка регистри-
руется снижение скорости крово-
тока;
• регистрация магистрально-из-
мененного типа кровотока в бед-
ренной артерии.
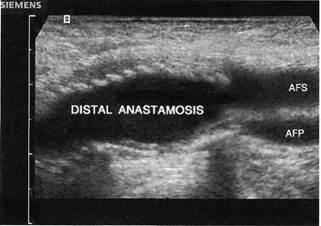
У больных, у которых планирует-
ся хирургическое лечение по пово-
ду окклюзии или стеноза артерий
АПС, важно провести исследование
бедренной артерии и глубокой ар-
терии бедра, от состояния которых
зависит позиция формирования ди-
стального анастомоза.
Диагностика стеноза артерии
40—60 % основывается на следую-
щих критериях:
• определение бляшки в просве-
те артерии при исследовании в
В-режиме, режимах ЦДК и/или
ЭОДС;
• регистрация двухфазной формы
спектра с сохранением обратного
кровотока в период ранней диасто-
лы, наличием спектрального рас-
ширения в сочетании с повышени-
ем систолической скорости крово-
тока на участке стеноза по данным
спектра допплеровского сдвига час-
тот.
Стеноз артерий менее 40 % диа-
гностируется на основании визуа-
лизации бляшки в просвете арте-
рии, регистрации магистрального
типа кровотока без локальных из-
менений скорости.
2.2.20.3. Изолированное поражение
артерий бедренно-подколенного
сегмента
Диагностику степени окклюзирую-
щего поражения бедренной артерии
проводят с помощью визуализации
и регистрации СДСЧ на всем про-
тяжении исследуемой артерии на
основании критериев, рассмотрен-
ных в разделе поражений аортопод-
вздошного сегмента. У больных с
окклюзией или стенозом БА осо-
бую значимость приобретает иссле-
дование подколенной артерии
(выше, на уровне и ниже щели ко-
ленного сустава), от состояния ко-
торой зависит позиция дистального
анастомоза, а также ГАБ, которая
играет большую роль в компенса-
ции кровообращения голени и сто-
пы.
2.2.20.4. Изолированное поражение
артерий голени и стопы
Диагностику степени окклюзирую-
щего поражения артерий голени
проводят в области устья и дисталь-
ного отдела передней и задней бо-
льшеберцовых артерий. В ряде слу-
чаев удается получить информацию
о ЗБА на всем ее протяжении.
При окклюзии исследуемых арте-
рий в устье выявляют следующие
признаки:
• отсутствие ультразвукового сиг-
нала при локации кровотока в на-
чальном сегменте артерии;
• регистрацию коллатерального
типа кровотока и окрашивание по-
тока в просвете артерии в дисталь-
ном отделе.
Признаки окклюзии или критиче-
ского стеноза передней или задней
болъшеберцовых артерий в средней
трети:
• в области устья — равномерное
однородное окрашивание потока в
просвете артерий с четкой визуали-
зацией внутреннего контура сосу-
да;
• регистрируют коллатеральный
тип кровотока и окрашивание по-
тока в просвете артерии в дисталь-
ном отделе.
При окклюзии артерий в дисталь-
ном отделе:
• в области устья — равномерное
однородное окрашивание потока в
просвете артерий с четкой визуали-
зацией внутреннего контура сосуда;
регистрируется магистральный тип
кровотока;
• наличие эхогенных масс и от-
сутствие кровотока в артериях дис-
тального отдела конечности по дан-
ным цветового допплеровского кар-
тирования и спектра допплеровско-
го сдвига частот.
Критериями гемодинамически
значимого стеноза артерий голени
на участках, доступных визуализа-
ции, служат визуализация атероск-
леротической бляшки в просвете
артерий в сочетании с изменением
формы спектра и локальным увели-
чением скорости кровотока на уча-
стке стеноза с последующим сни-
жением дистальнее поражения.
У больных сахарным диабетом
встречается склероз Менкеберга —
обызвествление средней оболочки
артерий, сопровождающееся выра-
женным снижением эластичности
артериальной стенки. При исследо-
вании магистральных артерий в
В-режиме в артериях голени отме-
чается увеличение толщины стенки
артерии с наличием эхосигналов
высокой интенсивности и акусти-
ческой тени, перекрывающей под-
лежащие ткани, что морфологиче-
ски соответствует отложению солей
кальция. Одновременно с. визуаль-
ной оценкой особенностей строе-
ния сосудистой стенки производят
регистрацию спектра допплеров-
ского сдвига частот. При качест-
венном анализе данных спектра в
этой группе больных мы получаем
подтверждение тому, что кальциноз
непосредственно не нарушает про-
ходимости артерий. Описанные из-
менения характеризуются на спект-
ре допплеровского сдвига частот
отсутствием волны в период позд-
ней диастолы при сохранении ост-
рого систолического пика и обрат-
ного кровотока в период ранней
диастолы. При окклюзии артерий
голени величину коллатерального
кровотока по передней и задней бо-
льшеберцовым артериям у данного
контингента больных определяет
функциональное состояние подо-
швенной дуги. Качественная и ко-
личественная оценки спектра доп-
плеровского сдвига частот дают
убедительную информацию о со-
стоянии подошвенной дуги. Функ-
ционирование подошвенной дуги
подтверждается регистрацией спек-
тра в латеральной подошвенной ар-
терии. В окклюзированной дуге
кровоток не регистрируется, звуко-
вой сигнал не прослушивается на
слух. Скорость коллатерального
кровотока по артериям голени у бо-
льных с функционирующей подо-
швенной дугой выше, чем при ее
окклюзии.
У больных, страдающих сахар-
ным диабетом, при окклюзии арте-
рий стопы показатели ЛПИ могут
быть высокими. Повышение значе-
ний индекса у данного контингента
больных связано со снижением эла-
стичности и повышением жестко-
сти артериальной стенки, что обу-
словлено отложением кальция в
стенке артерий.
В связи с этим в несжимаемой в
результате кальцификации артери-
альной стенке сосуда определяется
ложновысокое давление у лодыжки,
несмотря на наличие поражения
артерий.
Оценка состояния сосудистого
русла конечностей у больных сахар-
ным диабетом будет неполной
без анализа результатов изучения
регионарной микрогемодинамики с
помощью чрескожного измерения
напряжения кислорода на стопе,
фотоплетизмографического изме-
рения артериального давления на
пальцах стопы или лазерной доп-
плерографии.
2.2.20.5. Оценка результатов
хирургического лечения
окклюзионных поражений артерий
В оценке эффективности хирурги-
ческого лечения окклюзирующих
поражений магистральных артерий
нижних конечностей важное значе-
ние имеют результаты клиническо-
го и ультразвуковых методов иссле-
дования.
Степень реваскуляризации ко-
нечности в послеоперационном пе-
риоде можно оценить, измеряя ар-
териальное давление с расчетом
ЛПИ, что обусловлено следующи-
ми моментами:
• ЛПИ — наиболее устойчивый и
надежный показатель, отражающий
уровень КК;
• исследование ЛПИ по мере не-
обходимости можно неоднократно
повторять у одного и того же паци-
ента.
Анализ показателей ЛПИ в ран-
нем послеоперационном периоде
свидетельствует о том, что его уве-
личение на 0,3 и более сочетается с
хорошим клиническим исходом
аортобедренных реконструкций.
Прирост ЛПИ от 0,1 до 0,3 в срав-
нении с дооперационными данны-
ми расценивается как удовлетвори-
тельный результат операции. Если в
ближайшем послеоперационном
периоде наблюдается снижение
ЛПИ или исчезновение сигналов
скорости кровотока на восстанов-
ленном сегменте, это указывает на
неудачный исход хирургического
вмешательства.
Результаты дуплексного сканиро-
вания позволяют оценить состоя-
ние артериального русла конечно-
стей по двум направлениям:
• определение состояния шунта и
документирование характера крово-
тока в зоне реконструкции;
• определение наличия, степени
и распространенности атеросклеро-
тического поражения магистраль-
ных артерий и их влияние на уро-
вень коллатерального кровообра-
щения.
Дуплексное сканирование позво-
ляет:
• определить состояние протезов
и диагностировать такие осложне-
ния, как ложные аневризмы про-
ксимального или дистального ана-
стомозов, стенозы дистального ана-
стомоза или тромбоз протеза;
• исследовать состояние тканей в
перипротезной области и диагнос-
тировать такие послеоперационные
осложнения, как инфильтрат, абс-
цесс или гематома, определить их
локализацию, протяженность и
взаимосвязь с протезом.
Ультразвуковым критерием сте-
ноза анастомоза является сужение
просвета сосуда в области анасто-
моза при исследовании в В-режиме
или режиме ЭОДС/ЦДК. Решаю-
щее значение в определении степе-
ни сужения имеют данные СДСЧ,
критерии которого аналогичны
критериям, приведенным в разделе
2.1.
Ультразвуковая диагностика
тромбоза шунта по данным ЦДК и
СДСЧ основывается на признаках
отсутствия кровотока в просвете
протеза.
Артериальная ложная аневризма
характеризуется наличием аневриз-
матического мешка, сообщающего-
ся с просветом артерии. Визуали-
зируется ограниченное округлое
образование, линейный размер ко-
торого превышает диаметр приво-
дящей и отводящей артерий (про-
теза). При исследовании в В-режи-
ме тромботические массы пред-
ставлены гипоэхогенными, преи-
мущественно однородными по
структуре образованиями, эхоген-
ность которых выше эхогенности
остаточного просвета сосуда (рис.
2.16, 2.17).
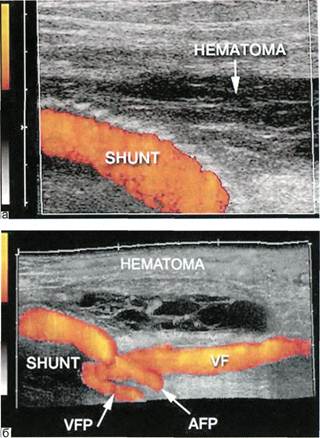
При ультразвуковом исследова-
нии гематома определяется как ги-
поэхогенное образование с четкими
неровными контурами, однородное
или неоднородное по структуре, с
отсутствием кровотока внутри об-
разования (рис. 2.18, а, б).
Воспалительная инфильтрация
тканей определяется в виде локаль-
но или диффузно расположенной
зоны, по эхоструктуре имеет типич-
ный жидкостной вид (гипоэхоген-
ный) или неоднородную гиперэхо-
генную структуру при большой дав-
ности процесса.
Рис. 2.16. Аневризма ди-
стального анастомоза.
Изображение в В-режи-
ме.
Ультразвуковое изображение аб-
сцесса зависит от стадии его разви-
тия. Сформировавшийся абсцесс
имеет четкие, неровные контуры,
неоднородную жидкостную струк-
туру с мелкодисперсным осадком,
который в покое оседает на стен-
ках гнойника или перемещается
при перемене положения тела.
Возможен эффект дистального
усиления.
Ультразвуковым критерием воз-
можного инфицирования синтети-
ческих протезов является зона,
определяемая в виде футляра, окру-
жающая протез, гипоэхогенная и
несколько неоднородная по струк-
туре. В процессе лечения при на-
блюдении в динамике можно отме-
тить регресс воспалительной ин-
фильтрации либо своевременно вы-
явить абсцедирование.
Динамическое наблюдение за
больными с помощью ультразвуко-
вых методов исследования обеспе-
чивает раннее выявление измене-
ний в тканях перипротезной облас-
ти и нарушений регионарной гемо-
динамики в ряде случаев до момен-
та клинических проявлений разви-
тия осложнений или прогрессиро-
вания заболевания.
Рис. 2.17. Возможности
режима Sie-scape. Анев-
ризматическое расшире-
ние бедренно-подколен-
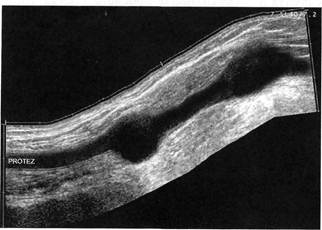
ного шунта.
Рис. 2.18. Гематома мяг-
ких тканей в области
шунта.
а — двухмерное изображе-
ние; б — в режиме Sie-scape.
2.2.21. Дуплексное сканирование
нижней полой вены и ее притоков
2.2.21.1. Методика
Нижняя полая вена (НПВ) форми-
руется при слиянии правой и левой
подвздошных вен на уровне правой
переднебоковой поверхности IV и
V поясничных позвонков. При уль-
тразвуковом исследовании нижней
полой и подвздошных вен исполь-
зуют датчик с частотой излучения
3,5 МГц. Для получения изображе-
ния НПВ датчик располагают не-
сколько вправо от средней линии
тела при положении пациента лежа
на спине или на боку. При попе-
речном сканировании НПВ имеет
овальную, несколько сплющенную
форму и ровные контуры. При про-
дольном сканировании контур
НПВ в инфраренальном отделе по-
степенно сужается и она принимает
коническую форму. В норме диа-
метр НПВ вблизи впадения ее в
правое предсердие не превышает
2 см, в инфраренальном отделе —
1,6—1,7 см. Согласно данным
Е.Г.Яблокова и соавт. (1999), раз-
мер НПВ при спокойном дыхании
в супраренальном отделе во фрон-
тальной плоскости составляет 1,9—
2 см, в сагиттальной — 2—2,5 см.
Переднезадний размер инфрарена-
льного отдела НПВ составляет 1,6—
1,7 см, поперечный — 1,8—2,3 см.
Диаметр вен зависит от фазы дыха-
ния. Максимальный диаметр отме-
чают при задержке дыхания на вдо-
хе, во время полного выдоха проис-
ходит его уменьшение примерно
на 50 %. На печеночном сегменте
НПВ регистрируется трехфазный
характер спектра, соответствующий
как фазам сердечного цикла, так и
акту дыхания.
Почечные вены являются парны-
ми притоками нижней полой вены
и впадают в нее на уровне I—II по-
ясничных позвонков почти под
прямым углом. Правая почечная
вена, как правило, короче левой, а
устье левой почечной вены обычно
расположено выше, чем устье пра-
вой. Левая почечная вена перед
впадением в нижнюю полую прохо-
дит между аортой и верхней брыже-
ечной артерией. Двойная почечная
вена справа встречается в 16,3 %,
слева — в 3,1 % случаев, три или
четыре почечные вены — в 3,3 и
1,1 % наблюдений соответственно.
Для получения ультразвукового
изображения почечных вен, как
правило, используют технику попе-
речного сканирования при положе-
нии пациента лежа на спине или на
боку. Правая почечная вена обычно
видна на всем протяжении от ворот
почки до впадения в нижнюю по-
лую вену.
При поперечном сканировании в
эпигастральной области левую по-
чечную вену визуализируют в восхо-
дящей части на уровне аортомезен-
териального сегмента, а также в ме-
сте слияния левой почечной вены с
нижней полой веной. Величина диа-
метра ЛПВ в восходящей части со-
ставляет 6,4±1,33 мм, пиковая ско-
рость кровотока — 0,32±0,20 м/с, в
аортомезентериальном сегменте —
3,7±1,39 мм и 0,7±0,24 м/с соответ-
ственно.
Для визуализации ЛПВ в проек-
ции ворот почки также используют
поперечное сканирование по пе-
редней или средней подмышечной
линии при положении пациента на
правом боку.
Яичковая вена видна в проекции
пахового канала, при этом датчик
располагают в сагиттальной плос-
кости сканирования с направлени-
ем УЗ-луча латерально и/или в об-
ласти впадения в левую почечную
вену при положении датчика в эпи-
гастральной области в косой плос-
кости сканирования. В норме диа-
метр вены составляет 3,4+0,14 мм.
По данным цветового допплеров-
ского картирования и/или спектра
допплеровского сдвига частот реги-
стрируется наличие или отсутствие
спонтанного кровотока. Выполня-
ют пробу Вальсальвы с регистра-
цией продолжительности рефлюкс-
ной волны, которая в норме не пре-
вышает 2 с. При исследовании в
режиме ЦДК и/или ЭОДС вен
гроздьевидного сплетения регист-
рируется наличие или отсутствие
спонтанного кровотока. В норме
диаметр вен составляет 2,4±0,54 мм.
Для получения ультразвукового
изображения правой и левой под-
вздошных вен датчик перемещают
вниз и латерально в направлении
пупартовой связки, следуя анато-
мическому ходу общей и наружной
подвздошных вен. Диаметр наруж-
ной подвздошной вены составляет
0,8—1,1 см, общей подвздошной
вены — 1,2—1,5 см.
При исследовании глубоких и
поверхностных вен конечностей ре-
комендуют использовать линейные
датчики с частотой излучения 5;
7,5 МГц. Располагая датчик в обла-
сти пупартовой связки и смещая
его вниз по передней поверхности
бедра, визуализируют бедренную
вену, расположенную кзади от од-
ноименной артерии. При располо-
жении датчика в верхней трети бед-
ра визуализируют сафенофемораль-
ное соустье и большую подкожную
вену, которая впадает в бедренную
вену под углом 60°. Диаметр ее ва-
рьирует в среднем от 0,3 до 1,5 см.
Смещая датчик вдоль медиального
края бедра, переднемедиальной по-
верхности голени в направлении
медиальной лодыжки, следуя ана-
томическому ходу большой под-
кожной вены, просматривают вену
на всем протяжении. Располагая
датчик в подколенной ямке, иссле-
дуют подколенную вену выше, на
уровне и ниже щели коленного сус-
тава. Малую подкожную вену ис-
следуют в верхней трети задней по-
верхности голени. Далее вену мож-
но проследить в подколенной ямке.
Задние большеберцовые вены ис-
следуют в области медиальной ло-
дыжки и медиального края голени.
Вены располагаются вдоль одно-
именной артерии. В тех случаях,
когда просвет задних болыпеберцо-
вых вен не виден, выполняют ком-
прессию дистальнее места локации,
способствующую наполнению вен
и получению изображения их про-
света.
В норме при ультразвуковом ска-
нировании в В-режиме вены пред-
ставляют собой трубчатые структу-
ры с ровными, тонкими стенками,
однородным анэхогенным просве-
том. При исследовании в режиме
ЦДК и/или ЭОДС регистрируется
окрашивание потока, наглядно де-
монстрирующее зависимость веноз-
ного кровотока от фазы дыхания.
Допплеровское исследование кро-
вотока с регистрацией спектра доп-
плеровского сдвига частот глубоких
и поверхностных вен выявляет вол-
нообразный поток, синхронизиро-
ванный с дыханием, усиливающий-
ся на выдохе и ослабевающий на
вдохе.
Чаще всего визуализируются кла-
паны в устье большой подкожной и
бедренной вен. В норме створки
клапана свободно колеблются в
просвете вены, их движения син-
хронизированы с дыханием. На вы-
дохе они находятся в пристеночном
положении, на вдохе — в центре со-
суда. Ультразвуковая визуализация
клапанов вен голени на сегодняш-
ний день практически невозможна.
Для оценки функции клапанного
аппарата бедренной и поверхност-
ных вен выполняют пробу Валь-
сальвы. Для исследования функции
клапанов подколенной и задних бо-
льшеберцовых вен целесообразно
использовать компрессионные про-
бы выше расположения датчика.
Состояние клапанов целесообразно
оценивать на основании данных
изображения вен в режиме ЦДК и
регистрации спектра допплеровско-
го сдвига частот.
При нормальном функциониро-
вании клапанов при проведении
пробы Вальсальвы и компрессион-
ной пробы просвет вены не окра-
шивается в режиме ЦДК, что обу-
словлено схождением створок кла-
панов в центральном положении,
препятствующем обратному крово-
току. При исследовании в режиме
спектра допплеровского сдвига час-
тот венозный сигнал ослабевает
при вдохе и полностью исчезает
при натуживании или компрессии.
Антеградный кровоток исчезает. Во
время выдоха или декомпрессии ре-
гистрируется усиление антеградно-
го кровотока.
Перфорантные вены, как прави-
ло, исследуют на медиальной повер-
хности дистальной части голени,
проксимальной трети задней по-
верхности голени и медиальной по-
верхности дистальной трети бедра в
вертикальном и горизонтальном по-
ложениях пациента. Основным ори-
ентиром для получения ультразву-
кового изображения перфорантных
вен является поверхностная фасция
бедра и голени, проявляющаяся на
экране в виде гиперэхогенной
структуры. Признаком перфорант-
ных вен служит факт прохождения
их через фасциальный тяж. При
этом поверхностные вены визуали-
зируются на экране кпереди, глубо-
кие — кзади от перфорантных вен.
В норме диаметр перфорантных
вен составляет 1,6 мм, скорость кро-
вотока 10 см/с [Шанина Е.Ю. и др.,
1999]. Кровоток направлен в глубо-
кую систему. В режиме ЦДК про-
свет вен окрашивается в синий цвет.
Исследование состоятельности
клапанов перфорантных вен прово-
Рис. 2.19. Расширение
яичковой вены. Изобра-
жение в режиме ЦДК.
дят следующим образом. Переме-
щают датчик по голени и чередуют
компрессию с декомпрессией икро-
ножных мышц и вен. Над неизме-
ненной перфорантной веной после
прекращения дистальной компрес-
сии кровоток не регистрируется ни
по данным ЦДК, ни по данным
спектра допплеровского сдвига час-
тот.
Дата добавления: 2015-02-06 | Просмотры: 1246 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 |
|