|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Характеристика патогенных для человека видов плазмодиев
Распространение. Эпидемиология. Малярию выявляют повсеместно от 45° северной до 40° южной широты (но чаще в тропиках и субтропиках) на высоте от 0 до 1 800 м над уровнем моря. В странах с умеренным климатом более часто выделяют Р. vivax, реже — Р. malariae. В тропиках основной возбудитель — Р. falciparum, и лишь спорадически в африканских странах выделяют Р. ovale. Сотни тысяч африканских детей ежегодно умирают от малярии, а 400 млн. людей в мире больны ею, и у многих из них развивается рак (например, лимфома Беркита). Тропическая малярия, вызываемая Р. falciparum, эндемична в более чем 100 странах. По оценкам малярия является причиной гибели от 1 до 2 млн. человек ежегодно, это заболевание продолжает оставаться одной из основных проблем здравоохранения стран тропического и субтропического климата. Определенную актуальность приобрела тропическая малярия и для стран неэндемичных по малярии; в связи с расширением туризма, бизнес-связей, миграцией населения растет число завозных случаев этой формы малярии, нередко с осложненным течением и даже с летальным исходом. Успех в борьбе с тропической малярией тесно связан с ранней диагностикой, которая объявлена ВОЗ основной задачей в программе борьбы с этой инфекцией. Геном Р. falciparum состоит из 14 хромосом, каждая длиной от 0,65 до 3,4 млн. пар оснований. Предполагается, что в генóме этого паразита около 6500 генов. В геноме обнаружены группы генов, обеспечивающих появление белков-антигенов на эритроцитах. Выяснено, что геном этого паразита пластичен – в нем постоянно идут перестройки, в частности из-за полового процесса. Предполагают, что прочтение генома плазмодия поможет найти новый путь борьбы с ним.
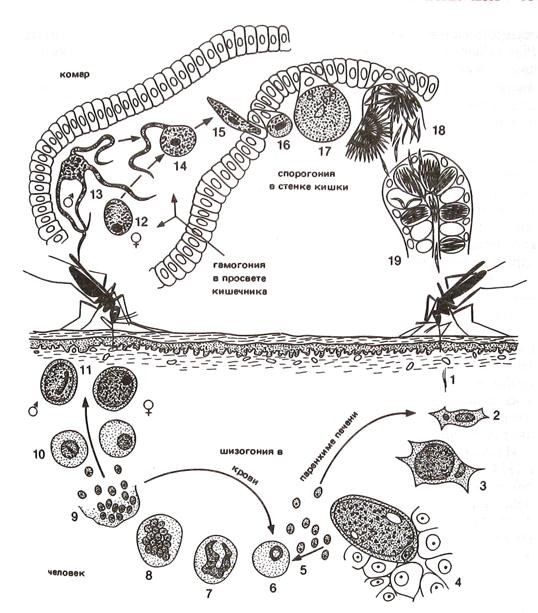
Жизненный цикл. Малярийные плазмодии проходят две стадии развития – бесполую и половую Бесполая стадия (шизогония, греч. schizen – множественное деление) происходит в организме человека. Половая стадия (спорогония) – в теле переносчика – самке малярийного комара рода Анофелес (лат. anopheles – вредный) рис. 1. Кусая человека, комар вместе со слюной вводит ему в кровь веретеновидные клетки – спорозоиты «животные споры» длиной 11-15 мкм. Они с кровью или лимфой, достигают печени. Там спорозоиты внедряются в клетки-гепатоциты и становятся трофозоитами («питающимися животными»), несколько дней они питаются и растут, а затем превращаются в крупные шарообразные клетки – шизонты, или схизонты – «делящиеся». Эти клетки делятся особым образом: многократно делится ядро и шизонт становится многоядерным плазмодием, потом делится цитоплазма. В результате одна большая клетка распадается на множество мелких одноядерных веретеновидных клеток – мерозоитов («частичных животных»). Такой способ деления называют шизогонией или множественным делением. В результате деления образуются мерозоиты (каждый спорозоит может образовать от 2000 до 40 000 мерозоитов), разрушающие гепатоциты и проникающие в кровоток. У Plasmodium falciparum, возбудителя тропической лихорадки, мерозоиты могут внедряться в новые клетки печени, размножаться, и так несколько раз. На каждый цикл требуется 5-8 суток. У других возбудителей шизогония в печени происходит один раз. У Plasmodium vivax и Р. ovale есть формы, которые могут находиться в печени несколько месяцев. При этом из шизонта образуется от 10 до 50 тысяч мерозоитов, которые выходят из гепатоцита и внедряются в эритроциты. Процесс проникновения мерозоитов в эритроцит завершается за 30 сек. Мембрана эритроцита в месте прикрепления паразита инвагинируется и поглощает мерозоит, образуя паразитарную вакуоль. Эритроцитарная мембрана впячивается в месте прикрепления мерозоита P. Vivax только в случаях, когда на поверхности эритроцита имеются изоантигены группы Даффи. У аборигенов Западной Африки таких изоантигенов в эритроцитах не имеется, вследствие чего они устойчивы к трехдневной малярии, хотя легко заражаются другими видами плазмодиев человека. В эритроцитах тоже образуются шизонты, каждый из которых дает начало 12-24 мерозоитам размером 2мкм. Это занимает 48 часов (у Р. malaria – 72 часа). Заканчивается эритроцитарная фаза развития паразита тем, что эритроцит разрушается, мерозоиты и продукты их жизнедеятельности выходят в плазму крови, на что организм реагирует повышением температуры и прочими симптомами, вплоть до бреда и малярийной комы. Некоторое время спустя в эритроцитах образуются клетки полулунной формы – мужские и женские гаметоциты (предшественники половых клеток паразита). Зрелые гаметоциты – одноядерные паразиты округлой или полулунной (у P. falciparum) формы без псевдоподий – занимают почти весь эритроцит. Гаметоциты у P. falciparum созревают через 10-12 суток. Зрелые гаметоциты, если не попадают в организм комара, отмирают: гаметоциты P.vivax, P.malariae и P.ovale – через несколько часов после достижения зрелости, у P. falciparum – несколько недель. Гамонты сливаются попарно в зиготы (оокинеты), проникающие в стенку кишки комара и образующие там ооцисты. Содержимое ооцист претерпевает процесс спорогонии — многократно делится и образует спорозоиты (веретенообразные клетки длиной 11-15 мкм), диссеминирующие по всему организму насекомого. Часть из них проникает в слюнные железы, делая комара переносчиком болезни. Спорогония малярийного плазмодия происходит в клетках эпителия ЖКТ комара и продолжается 1-3 нед. Процесс начинается с проникновения мужских и женских гаметоцитов (гамонтов) в организм комара. Голодная самка комара протыкает хоботком кожу больного человека и вместе с кровью засасывает гаметоциты. В ее желудке бесполые формы плазмодия перевариваются, а половые дозревают до зрелых гамет. Ее называют оокинета – «подвижное яйцо». Оокинета проникает через стенку желудка или кишечника и прикрепляется к ней со стороны полости тела. Там она созревает, проходит стадию шизогонии и дает начало спорозоитам. Спорозоиты скапливаются в слюнных железах насекомого и при укусе человека попадают в кровь. Жизненный цикл различных видов плазмодиев практически одинаковый. Основные различия связаны с образованием поколений поражающих эритроциты Plasmodium vivax. Мерозоиты, внедрившись в эритроциты превращаются в кольцевидные трофозоиты, занимая ¼ или 1/3 эритроцита. При окраске по Романовскому цитоплазма имеет голубой цвет и располагается в виде кольца вокруг светлой вакуоли. На фоне цитоплазмы видно вишнево-красное ядро (см. рис.2).
Рис. 1. Цикл развития Plasmodium vivax. Стадии шизогонии ворганизме человека (внизу): 1 – спорозоит; 2-5 – шизогония в паренхиме печени; 6-9 – шизогония в эритроцитах; 10,11 – гамонты. Стадии спорогонии в организме комара Anopheles: 12 – микрогамонт; 13 – микрогаметогенез; 14 – оплодотворение; 15 – оокинета (мигрирующая зигота); 16-18 – развитие спорозоитов; 19 – проникновение спорозоитов в слюнные железы комара (по Греллю).
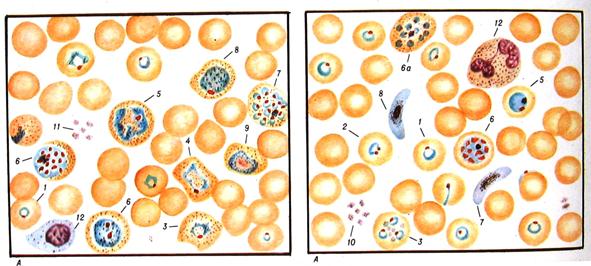
Рис. 2. Кровяные формы Plasmodium vivax: а – в мазке 1 – кольцевидный трофозоит; 2 – деформированный кольцевидный трофозоит; 3 – юный трофозоит; 4 – полувзрослый трофозоит; 5 – взрослый трофозоит; 6 – незрелый шизонт; 6а – зрелый шизонты; 7 – зрелый шизонт; 8 – женский гаметоцит; 9 – мужской гаметоцит; 10 – ретикулоцит; 11 – тромбоциты; 12 – лимфоцит.
Следующая стадия – юный трофозоит. Объем цитоплазмы несколько увеличен, появляются небольшие ложноножки. Полувзрослый (амебовидный) трофозоит имеет неправильную форму за счет длинных ложноножек, что характерно для данного вида плазмодия. Амебовидный трофозоит занимает уже более половины эритроцита. По мере роста трофозоита вакуоль уменьшается, а в цитоплазме накапливаются зерна темно-коричневого пигмента, образующегося в результате расщепления гемоглобина, усвоенного плазмодием. Взрослый трофозоит имеет округлую форму, ложноножки и вакуоль исчезают, трофозоит занимает почти весь эритроцит. Следующая стадия – шизонт – характеризуется началом деления ядра, после чего делится и цитоплазма. В результате образуются 12-18 мерозоитов, в каждом из которых можно видеть ядро и небольшой ободок цитоплазмы. Женские гаметоциты округлой или овальной формы, крупнее взрослых трофозоитов, занимает почти весь эритроцит Ядро вишнево-красного цвета, компактное, цитоплазма голубая, содержит равномерно распределенные зерна пигмента.Мужские гаметоциты меньше женских гаметацитов. Цитоплазма бледно-голубая, ядро рыхлое, крупное. Пигмента больше чем в женских гамонтах. Малярия была и остается одним из самых распространенных заболеваний на земном шаре. Ареал малярии захватывает все климатические пояса, за исключением арктического. Наиболее широко встречающимся видом является возбудитель трехдневной малярии Plasmodium vivax, самый ограниченный ареал у возбудителя P.ovale. приуроченный к тропической Африке. Клиническая картина. Инкубационный (скрытый) период в зависимости от малярии равен 8-25 дням, при трехдневной малярии может достигать 8-14 мес. Начало болезни острое. Для малярии типичны приступы лихорадки. Малярийный приступ начинается обычно сильным ознобом, который сменяется быстрым подъемом температуры. Температура тела может достигать 40-41,7°С (обычно подъём наблюдают в дневное время). Через несколько часов после подъема температура литически снижается до 35-36°С. Приступы, особенно в случае тропической малярии, сопровождаются головной болью, общей слабостью, тошнотой, рвотой. В конце приступа наблюдается резкое снижение температуры и обильное выделение пота. Приступ является мощной ответной реакцией организма на поступление в кровяное русло мерозоитов, «облаков» эритроцитов и свободного гемоглобина. Свободный гемоглобин попадает в клубочки почек, что приводит к частичной или полной блокаде почек. В этом случае летальный исход поступает через 2-3 дня. Проникновение плазмодиев в кровоток индуцирует развитие иммунного ответа, направленного на подавление активности возбудителя и значительно смягчающего тяжесть клинических проявлений. В подавлении размножения плазмодиев задействованы гуморальное и клеточное звенья иммунного ответа. Однако, степень их участия неопределенна. Проблема малярии заключается в том, что паразиты, обосновавшиеся в эритроцитах, оказываются хорошо защищенными от внешних воздействий. Чужеродные антигены паразита появляющиеся на поверхности эритроцитов очень быстро меняются. Поэтому иммунитет оказывается неэффективным и разработать вакцину от малярии пока не удается. Отмечены случаи абсолютной резистентности (устойчивости) к инфекции, опосредованные иммунными и генетическими механизмами, передающимися по наследству. Диагностика. Ранняя диагностика заболевания, особенно у неиммунных лиц и у лиц со сниженным иммунитетом (дети раннего возраста, беременные женщины и др.), и вследствие этого – своевременное адекватное лечение способствуют предотвращению осложненного течения болезни и, тем самым, снижению летальности. В настоящее время основным методом диагностики малярии («золотой стандарт») продолжает оставаться обнаружение малярийных паразитов в крови больного путем микроскопии окрашенных препаратов крови – «толстой» капли и «тонкого» мазка. Однако этот метод требует квалифицированного медперсонала и оборудованной лаборатории. Профилактика. Смысл профилактики сводится к разрыву биоценоза плазмодий-комар-человек, что может быть достигнуто терапевтическим уничтожением возбудителя в организме человека (метод Коха) либо бонификацией (метод Росса). Несмотря на ликвидацию малярии на территории бывшего СССР, вероятность ее возобновления в РФ постоянно возрастает. Это связано с нарушением контроля за местами выплода комаров рода Anopheles и постоянным завозом малярии из стран юго-восточной Азии, Африки и Латинской Америки. За период 2000-2005г. в лечебно-профилактических учреждениях Москвы зарегистрировано 853 случая малярии. Среди зарегистрированных случаев заболевания малярией – 32 паразитоносителя. Из числа зарегистрированных случаев доминирует эпидемически значимая – трехдневная малярия.
Наибольшую опасность для условий России представляет Р. vivax. Этот возбудитель малярии характеризуется наиболее широким мировым ареалом и самым низким температурным порогом развития. К нему восприимчивы почти все виды малярийных комаров рода Anopheles, в том числе и характерны для фауны России. Он обладает полиморфизмом по признаку длительности экзоэритроцитарной шизогонии, что объясняется наличием двух типов спорозоитов: тахиспорозоитов, дающих короткую инкубацию (6-8 дней) и брадиспорозоитов, дающих длительную инкубацию (до 6-14 месяцев). Таким образом, достигается адаптация переживанию возбудителем холодного периода года, когда возможна передача его комарами. Тропическая малярия, вызываемая Р. falciparum, отличается самым тяжелым течением, большим количеством осложнений и наибольшей летальностью. Несмотря на меньший по сравнению с Р. vivax и Р. malaria ареал, Р. falciparum обуславливает 50% заболеваемости малярией в мире и 98% всех летальных исходов. Тяжелой формой протекания тропической малярией является развитие малярийной комы, сопровождающиеся потерей сознания и нарушением рефлекторной деятельности организма. Причиной комы, по-видимому, является закупорка капилляров головного мозга инфицированными эритроцитами. В этих участках наблюдается дегенерация мозговой ткани. Кома, как правило, приводит к смерти больного. Установлено, что инфицированные эритроциты прилипают к эндотелиальным клеткам посредством мембранных выростов – «кнобов», индуцируемых плазмодиями и плотно закупоривают сосуды. Закупорки мозговых сосудов способствует розетинг – прилипание здоровых эритроцитов к инфицированным. Четвертый возбудитель малярии человека – Р. ovale – на территорииРоссии и Советского Союза встречался лишь в виде завозных случаев из стран Экваториальной Африки и Океании.
Дата добавления: 2015-02-06 | Просмотры: 2255 | Нарушение авторских прав |