|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Гипотрофия
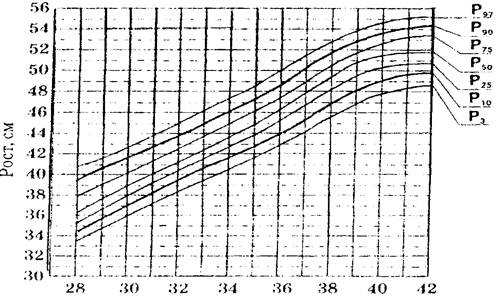
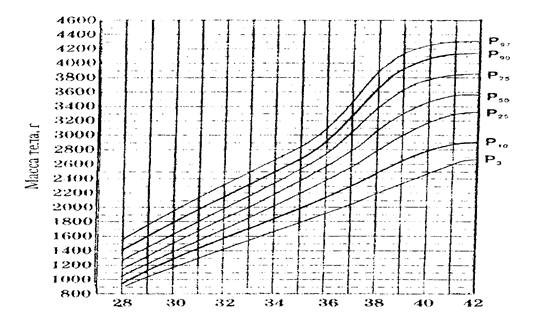
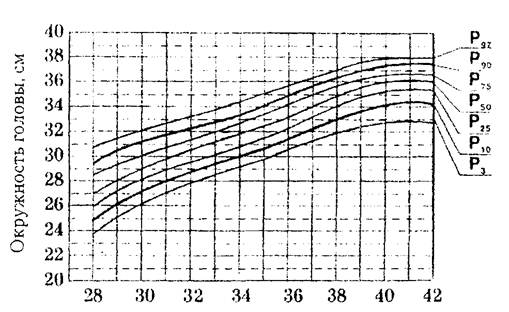
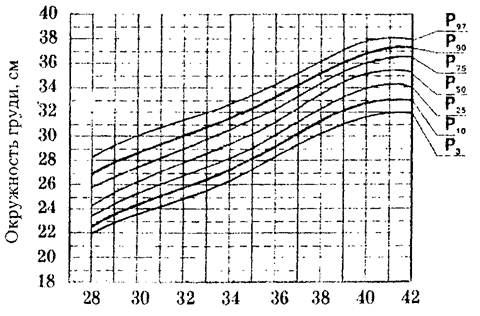
Гипотрофия – дистрофия, характеризующаяся развитием истощения. Наблюдается у 0,5 – 2% детей раннего возраста. Доминируют легкие и среднетяжелые формы заболевания, первичные гипотрофии тяжелой степени встречаются редко. По происхождению гипотрофия бывает пренатальной и постнатальной. Пренатальная или внутриутробная гипотрофия развивается в антенатальном периоде. К пренатальной дистрофии или задержке внутриутробного развития могут привести следующие факторы: недостаточное питание и заболевания матери (в ранние сроки беременности – гестоз; в поздние сроки – патология плаценты с нарушением маточно-плацентарного кровообращения и внутриутробной гипоксией плода), профессиональные вредности, стрессы, вредные привычки, внутриутробные инфекции. Систематическое определение во время беременности размеров головы, длины и предполагаемой массы плода позволяет своевременно заподозрить развитие внутриутробной гипотрофии. В этом случае беременную направляют в стационар для уточнения диагноза и выявления причины гипотрофии плода. Ведущим методом диагностики гипотрофии плода является ультразвуковое сканирование, при котором определяют размеры плода, в том числе бипариетальный показатель головки, копчиково-теменной. На основании этих размеров по специальным таблицам вычисляют истинную массу плода. Повторяя исследование через 2—4 нед., устанавливают средний прирост размеров плода за неделю. О гипотрофии плода свидетельствуют также снижение скорости наполнения мочевого пузыря плода, выявляемое при ультразвуковом сканировании, снижение уровня плацентарного лактогена в крови беременной. Физическое развитие новорожденных определяется с помощью оценочных таблиц сигмального (табл. 10) и перцентильного типа (рис. 1) и соотношения длины тела и массы новорожденного. В настоящее время отдается предпочтение перцентильным таблицам. При построении этих таблиц по вертикали откладываются показатели массы тела, длины, окружности головы, груди ребенка, по горизонтали – его гестационный возраст. Если точка пересечения этих линий располагается между кривыми Р 25 – Р 50 – Р 75, то показатель соответствует средней норме для данного гестационного возраста, если от Р 10 до Р 25 и от Р 75 и Р 90, то показатель ниже и выше средней нормы. Величины ниже Р 10 и выше Р 90 рассматриваются как низкие и высокие. Таблица 10 Основные параметры физического развития при рождении в зависимости от гестационного возраста (М±σ) (Дементьева Г.М., Короткая Е.В., 1981).
Гестационный возраст, нед
Гестационный возраст, нед
Гестационный возраст, нед
Рис. 1. Оценочная (перцентильная) таблица физического развития новорожденных с учетом гестационного возраста (Дементьева Г.М., 2000) По соотношению массы тела и гестационного возраста все новорожденные делятся на 3 группы: 1 - большие к сроку беременности (выше 90-го перцентиля) 2 - соответствующие сроку беременности; 3 - малые к сроку беременности (ниже 10-го перцентиля). Для обозначения 3 группы детей используется термин «задержка внутриутробного развития» (ЗВУР). Выделяют 3 варианта ЗВУР: гипопластический (пропорциально маленький ребенок), гипотрофический (пренатальная, внутриутробная гипотрофия) и диспластический. При диагностике гипотрофического варианта определяют тяжесть, выделяя 3 степени (табл. 11). Диспластический вариант ЗВУР проявляется отчетливыми диспропорциями тела, наследственной патологией, либо множеством стигм дизэмбриогенеза. Для данного варианта типичны тяжелые неврологические и обменные нарушения. Таблица 11 Клинико – диагностические признаки внутриутробной гипотрофии у новорожденных (Г.М.Дементьева, 2000).
У доношенных детей дистрофию можно диагностировать по массо-ростовому коэффициенту, равному 60-80. При гипотрофии 1 степени коэффициент снижается до 50-60, 2 степени – 50-55, 3 степени – ниже 50. По причине заболевания постнатальная гипотрофия может быть первичной или вторичной. Первичная гипотрофия является самостоятельным заболеванием и вызвана экзогенными факторами. Вторична я форма гипотрофии, как правило, обусловлена эндогенными причинами и является одной из прочих проявлений основного заболевания, тяжесть и успешность лечения которого определяют и выраженность гипотрофии, и эффективность ее терапии. 1. Экзогенные причины: а) алиментарные факторы: · количественный недокорм: гипогалактия у матери; затруднения при вскармливании грудью матери – плоский, вытянутый сосок, «тугая» молочная железа; при затруднениях вскармливания со стороны ребенка – срыгивания, рвоты, маленькая нижняя челюсть, короткая уздечка языка и др.; · качественный недокорм: нерациональное вскармливание б) инфекционные факторы – внутриутробные генерализованные инфекции (цитомегалия,вирус герпеса,токсоплазмоз и др.), интранатальные инфекции, токсико – септические состояния, пиелонефрит и инфекция мочевых путей. Особенно частыми причинами гипотрофии являются инфекционные поражения желудочно – кишечного тракта; в) токсические факторы – использование при искусственном вскармливании молочных смесей с истекшим сроком хранения, гипервитаминозы А и Д, отравления, в том числе лекарственные и др.; г) дефекты ухода – дефицит внимания к ребенку, ласки, психогенной стимуляции, прогулок, массажа и гимнастики. Эндогенные причины: а) перинатальные энцефалопатии, бронхолегочная дисплазия; б) врожденные пороки развития желудочно – кишечного тракта, а также сердечно – сосудистой системы, синдром «короткой кишки» после обширных резекций кишечника; в)наследственные (первичные) иммунодефицитные состояния преимущественно Т – системы) или вторичные иммунодефициты; г) первичные, а также вторичные мальабсорбции, наследственные аномалии обмена веществ (галактоземия, фруктоземия, лейциноз, ксантоматозы, болезни Ниманна – Пика и Тея – Сакса и др.); д) эндокринные заболевания (адреногенитальный синдром, гипотиреоз, гипофизарный нанизм и др.) Патогенез. Сложность патогенеза хронических расстройств питания и пищеварения в основном объясняется, с одной стороны, разнообразием факторов, приводящих к гипотрофии, их сложным переплетением и взаимодействием на организм, а с другой – особенностями ребенка раннего возраста, своеобразной реакцией его организма на различные вредности экзогенного и эндогенного характера. Нарушение правильного чередования приемов пищи; недостаточное или избыточное количество какого-либо пищевого ингредиента в течение длительного времени вызывает нарушение возбудимости коры головного мозга, понижение, а затем и исчезновение не только условных, но даже и безусловных рефлексов, приводит к снижению аппетита и развитию у ребенка отрицательного рефлекса к пище и даже рвоту. Дальнейшее воздействие этиологических факторов влечет за собой угнетение и истощение всей системы ферментов крови и внутренних органов, страдает интрамедиарный обмен и еще больше снижается возбудимость коры головного мозга и, в частности, ее регуляторные механизмы. Это способствует дальнейшему снижению ферментативной активности желудка, кишечника, поджелудочной железы, нарушению процессов расщепления (вторичная мальдигестия), всасывания субстратов (вторичная мальабсорбция) из кишечника питательных веществ и витаминов, усвоения их тканями и извращению деятельности витаминов и гормонов. Страдают в той или иной степени белковый, жировой, углеводный, водно-минеральный и витаминный обмены. Наряду с внешним голоданием развивается внутреннее голодание за счет недостаточного усвоения питательных веществ клетками организма. При внешнем и внутреннем голодании приход не покрывает расхода и организм для поддержания внутренних жизненных процессов, для сохранения тепла затрачивает собственные запасы углеводов, жиров, белков. Первое время организм использует запасы жира и гликогена подкожно жировой клетчатки, мышц, внутренних органов, а по исчезновению их начинается распад клеток паренхиматозных органов. При повышенном эндогенном «расходе» белков снижается синтез ферментов, в крови определяется гипопротеинемия, гипоальбуминемия. В результате нарушенного углеводного обмена появляется склонность к гипогликемии, повышен гликолиз, следовательно, накопление молочной кислоты, в конечном итоге ацидоз. Все это приводит к еще большему ухудшению обменных процессов, усилению интоксикации, увеличению расхода витаминов, извращению деятельности гормональной системы, в частности, к дисфункции надпочечников. Развивается гипогликемия, гипокалиемия, гипернатриемия. Инфекционный процесс почти всегда имеет место при гипотрофии в виде экзогенной инфекции или воспалительных эндогенных очагов. Для организма ребенка раннего возраста характерно быстрое нарушение местного тканевого барьера под влиянием инфекционного фактора. Нарушена фагоцитарная активность нейтрофилов и макрофагов, угнетена Т-лимфоидная система с лимфоцитопенией, развивается предрасположенность к частому наслоению и септическому течению инфекций. При снижении реактивности организма инфекции могут протекать малосимптомно, латентно. Следовательно, в патогенезе гипотрофий большую роль играют функциональные нарушения органов и систем, изменения обмена веществ, понижение общей и местной сопротивляемости. При прогрессировании процесса имеет значение токсигенный распад белка, бактериальные и вирусные токсины. Классификация гипотрофийпредставлена в таблице 12. Таблица 12 Классификация дистрофий (ЗайцеваГ.А., Строганова Л.А.,1981).
Диагностические критерии делят на следующие группы нарушений: Синдром трофических расстройств – истончение подкожно – жирового слоя, плоская кривая нарастания, дефицит массы тела и нарушение пропорциональности телосложения (индексы Л.И. Чулицкой и Ф.Ф. Эрисмана снижены), снижение тургора тканей и признаки полигиповитаминоза (А, В1, В2, В6, Д, Р, РР). Синдром пищеварительных нарушений – снижение аппетита вплоть до анорексии, неустойчивый стул с тенденцией как к запору, так и диспептическому, дисбактериоз, снижение толерантности к пище, признаки мальдигестии в копрограмме. Синдром дисфункции центральной нервной системы – нарушения эмоционального тонуса и поведения, малая активность, доминирование отрицательных эмоций, нарушение сна и терморегуляции, отставание темпов психомоторного развития, мышечная гипо-, дистония. Синдром нарушений гемопоэза и снижение иммунобилогической реактивности – дефицитные анемии, вторичные иммунодефицитные состояния (особенно страдает клеточное звено иммунитета). Стёртое, атипичное течение патологических процессов. Основной причиной угнетения иммунологической реактивности при гипотрофии являются нарушения обмена белков. Клинические признаки гипотрофии выражены при заболеваниях, сопровождающихся синдромом мальабсорбции(таблица №13).
Таблица 13 Заболевания, сопровождающиеся синдромом мальабсорбции.
При диагностике гипотрофии уточняют ее степень тяжести: При гипотрофии II степени дефицит массы тела составляет 20—30%. Индекс упитанности Чулицкой снижается до 10—0 см. Масса тела по центильным таблицам соответствует 1 – 2 коридорам. Характерно отставание ребенка в росте (на 2—4 см) и психомоторном развитии: ребенок плохо держит голову, не сидит, не встаёт на ноги, не ходит. Подкожная клетчатка почти исчезает на животе, груди, значительно истончается на конечностях, уменьшается на лице. Отмечаются слабость, раздражительность, гиподинамия, значительное снижение аппетита. Кожа бледная, с сероватым оттенком, сухая, легко собирается в складку. Волосы блеклые, ломкие. Тургор тканей и мышечный тонус резко снижены. Нередко наблюдаются признаки витаминной недостаточности, рахита, нарушение терморегуляции (дети легко переохлаждаются или перегреваются). Характерны приглушение тонов сердца, увеличение печени. Снижается толерантность к пище. У таких детей - плохой аппетит, периодические рвоты, нарушен сон. Стул неустойчивый (запоры сменяются поносами). Часто появляется так называемый голодный кал (темного цвета, сухой, зловонный, имеющий щелочную реакцию), который сменяется жидкими испражнениями. При преобладании в пище углеводов испражнения могут быть жидкими с примесью слизи, желто-зеленого цвета, с кислой реакцией, при лабораторном исследовании в них находят много крахмала, клетчатки, жиров, лейкоциты (мучнистый кал). Избыток белка в рационе может быть причиной появления белкового кала: кашицеобразного, грязно-серого цвета с гнилостным запахом, щелочной реакции, при лабораторном исследовании в нем выявляют соли жирных кислот, много детрита (продуктов распада тканей), также может обнаруживаться крахмал, нейтральный жир, слизь, мышечные волокна, слизь, лимфоциты. При дополнительном обследовании наблюдаются гипохромная анемия, гипо- и диспротеинемия, уменьшение активности пищеварительных ферментов. У большинства детей наблюдается дисбактериоз разной степени выраженности. Моча имеет запах аммиака. На фоне резкого снижения резистентности организма часто развиваются инфекционно - воспалительные интеркуррентные заболевания. Кривая массы тела неправильного типа. Гипотрофия III степени, или атрофия, отмечается в основном у детей первых 6 месяцев жизни и характеризуется резким истощением ребенка. Дефицит массы тела превышает 30%. Индекс упитанности Чулицкой отрицательный. Масса тела по центильным таблицам соответствует 1 коридору и ниже. Отставание в росте составляет более 4см. Задержка психомоторного развития проявляется отсутствием новых и утратой уже приобретенных навыков. Подкожная клетчатка исчезает на всех участках тела, иногда сохраняется очень тонкий слой на щеках. Клиника - анорексия, мало пьет, общая вялость, снижение интереса к окружающему, отсутствие активных движений. Лицо выражает страдание, а в терминальный период - безразличие. Резко нарушена терморегуляция, ребёнок быстро охлаждается, отмечаются периодические подъемы до субфебрильных цифр, отсутствует разница между подмышечной и ректальной температурой. Лицо - старческое, щеки запавшие, атрофируются даже комочки Биша. Складка кожи на уровне пупка до 0,2 см (практически исчезает). Дыхание поверхностное, иногда могут отмечаться апное. Тоны сердца ослабленные, глухие, может наблюдаться тенденция к брадикардии, артериальной гипотонии. Резко нарушена толерантность к пище, нарушены все виды обмена. Живот увеличен в объёме вследствие метеоризма, передняя брюшная стенка истончена, контурируются петли кишок, запоры чередуются с мыльно - известковыми опорожнениями. Слизистые оболочки бледные, сухие, во рту элементы кандидозного стоматита (молочницы). Инфекционные процессы протекают малосимптомно. Нередко имеются признаки подостро текущего рахита. Терминальный период характеризуется триадой: гипотермией (32-33), брадикардией 60-49 уд. в мин, гипогликемией. Больной угасает постепенно и умирает незаметно, как "сгорающая свеча" (Дж.Парро). Оценка массы тела недоношенного ребенка на первом году жизни проводится по центильным таблицам с учетом его постконцептуального возраста. Постконцептуальный возраст младенца рассчитывается путем суммирования срока гестации и его возраста после рождения. Параметры развития оцениваются в соответствии с постконцептуальным гестационным возрастом ребенка. Например, 8 – недельный ребенок (2 мес.), родившийся на 27 – неделе гестации, трактуется как ребенок с постконцептуальным возрастом 35 нед., и его параметры физического развития сравниваются с показателями данного гестационного возраста. Ежемесячную прибавку массы тела недоношенного ребенка на первом году жизни можно определить также по специально разработанным таблицам (табл. 14). Таблица 14 Средняя ежемесячная прибавка массы у недоношенных детей (Г.В.Яцык / Н.П.Шабалов).
Для недоношенного ребенка характерны иные прибавки веса: зависимость от срока гестации; более низкая за первый месяц, чем у доношенных детей; возрастание ее интенсивности в последующие месяцы. Адекватной считается прибавка из расчета 10 – 15 г/кг массы при рождении. При оценке физического развития недоношенного ребенка можно пользоваться ориентировочной формулой: 1. При массе тела при рождении 1001 – 1500 г, дети удваивают свой первоначальный вес к 2 – 3 мес, утраивают – к 3,5 – 4 мес, к 1 году увеличивают в 6 – 7 раз. 2. При массе тела при рождении 1501 – 2000 г, дети удваивают свой первоначальный вес к 2,5 – 3 мес, утраивают – к 4 – 4,5 мес, к 1 году увеличивают в 5 – 6 раз. У недоношенных детей показатели физического развития сравниваются с таковыми у доношенных детей в возрасте примерно двух лет. Однако, несмотря на высокие темпы роста, большинство детей с массой до 1500 г в первые два года жизни по показателям массы отстают от доношенных детей. Дата добавления: 2014-09-07 | Просмотры: 4456 | Нарушение авторских прав |