|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ПОЛОВЫХ ОРГАНОВ8.1. МИОМА МАТКИ Миома матки — распространенное заболевание. Данные попу-ляционных исследований свидетельствуют о том, что миома встречается у 15—17% женщин старше 30 лет. Миома матки — доброкачественная опухоль из мышечных и соединительнотканных элементов. В случае преобладания в опухоли мышечных элементов пользуются термином «миома» матки, при превалировании соединительнотканной стромы — «фиброма», а при одинаковом содержании обеих тканей — «фибромиома», Последняя встречается чаще всего. Наиболее распространен термин «миома» матки, поэтому далее мы будем пользоваться этим наименованием. По современным представлениям, миома матки является дис-гормональной опухолью с нарушениями в системе гипоталамус — гипофиз — кора надпочечников — яичники. Дисгормональная природа опухоли обусловливает наличие ряда метаболических нарушений, функциональную недостаточность печени, а также нередко нарушения жирового обмена. Гипоталамо-гипофизарные расстройства могут предшествовать возникновению новообразования или развиваться вторично в связи с патологической аф-ферентацией из мйоматозной матки. У больных с миомой матки высок инфекционный индекс, часто отмечается бесплодие, нередки также нарушения менструальной функции. При исследовании продукции гонадотропных гормонов гипофиза выявляется, что на протяжении менструального цикла она особенно не отличается от нормы, содержание эстриола не увеличено, а прогестерон находится на нижней границе нормы, что, по-видимому, обусловливает неполноценность второй фазы цикла. Кроме того, у больных с миомой матки имеет место большое число дегенеративных ооцитов. Количество ядерных эстрогенных рецепторов при миоме матки значительно ниже, чем в норме. Количество суммарных прогесте-роновых рецепторов на клетку при миоме ниже, чем у здоровых женщин. Рост и развитие миомы матки в значительной степени обусловлены нарушениями эстрогенрецепторнои системы миомет-рия. В зависимости от размеров миомы изменяется уровень рецепции прогестерона в опухоли и миометрии. При миоме матки выявлены гипоксия и снижение обменных процессов в ткани миометрия, что установлено при изучении спектров электронного парамагнитного резонанса. Таким образом, для миомы матки характерно нарушение периферических звеньев, ответственных за репродуктивную функцию, но отсутствуют значительные изменения центральных механизмов регуляции. При миоме матки часто имеют место нарушения функций сер-дечно-сосудисткой системы, которые обусловлены наличием явной или скрытой анемии. По мере прогрессирования болезни развиваются функциональные и метаболические нарушения. Если на ранних этапах существования миомы гемодинамика характеризуется увеличением объема циркулирующей крови преимущественно за счет глобулярного объема, то в дальнейшем возникает гиповолемия, тяжесть которой зависит от давности заболевания, темпов роста и размеров опухоли, характера менструальной функции. Нарушения гемодинамики сочетаются с изменениями регионарного кровообращения, белкового обмена и водно-электролитного баланса. Особенностью регионарного кровообращения является развитие застойных явлений в сосудах головного мозга, тяжесть которых зависит от выраженности гиповолемии. Эти изменения имеют довольно стойкий характер и не устраняются в ближайшее время после операции. В связи с этим коррекция нарушений гемодинамики, белкового обмена, водно-электролитного баланса должна быть одной из задач комплексной терапии при ведении больных с миомой матки. Опухоль возникает межмышечно, затем в зависимости от направления роста развиваются интерстициальные (в толще стенки матки) подбрюшинные (растущие в сторону брюшной полости) и подслизистые (растущие в сторону слизистой оболочки матки) узлы опухоли (рис. 8.1). Вокруг миоматозного узла образуется капсула из мышечных и соединительнотканных элементов стенки матки. Капсула подбрюшинных узлов образована также за счет брюшинного покрова матки. Подслизистые узлы имеют капсулу из мышечного слоя и слизистой матки. Эти формы опухоли различаются не только клинически, но также морфологически и гис-тохимически. В подслизистых узлах активность обменных процессов выше, что обеспечивает более быстрый рост их. Наиболее часто (в 80%) встречаются множественные миомы матки с различным числом узлов неодинаковой величины и формы. Значительно реже имеют место одиночные подбрюшинные или интерстициальные узлы. Подбрюшинные узлы могут быть связаны с телом матки широким основанием или растут непосредственно под брюшиной и связаны с маткой только ножкой. Такие узлы очень подвижны и ножки легко подвергаются перекручиванию. Подслизистые узлы встречаются примерно у каждой десятой больной с миомой матки. Узел также может быть связан с телом матки широким основанием или иметь ножку. В 95 % случаев миома развивается в теле матки и лишь в 5 % в шейке матки. Миома шейки матки растет забрюшинно. Тело матки нередко остается1 неизменным и располагается на
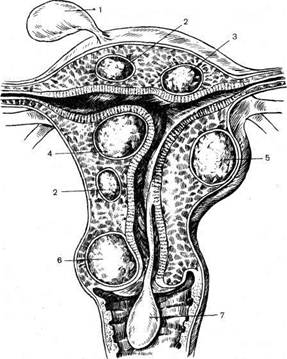
Рис. 8.1. Расположение узлов миомы матки. I — подбрюшинный узел на ножке; 2 — интерстициальный узел; 3 — узел с центрипетальным ростом; 4 — подслйзистый узел; 5 — подбрюшинный узел; 6 — шеечный узел; 7 — родившийся подслизи-стый узел на ножке. верхнем полюсе этой опухоли. Низко расположенные миоматоз-ные узлы, исходящие из тела матки, также могут располагаться забрюшинно или межсвязочно. Они отличаются малой подвижностью. Миомой матки чаще болеют женщины, начиная с периода половой зрелости и до постменопаузы. В постменопаузе, как правило, происходит обратное развитие опухоли. В последнее время миома матки нередко встречается в возрасте 20—25 лет. Изучение преморбидного фона этих больных показывает, что все они в детстве перенесли много различных инфекций, которые могли обусловить нарушение гомеостаза организма. Кроме того, использование медикаментозных препаратов для лечения бесплодия путем стимуляции овуляции привело к тому, что поколение девочек, родившихся у этих женщин, страдает различными нарушениями гомеостаза. Как казуистические случаи описаны миомы матки в возрасте 14—15 лет. Почти '/з больных с миомой матки перенесли ранее воспаление придатков матки. Генеративная функция снижена: половина больных страдает первичным бесплодием или имеет малое число беременностей. Менструальный цикл при миоме матки может быть овуляторным. Такие женщины беременеют и рожают, но у многих больных имеет место ановуляция или неполноценность второй фазы цикла. Бесплодие может быть обусловлено также расположением узлов в трубных углах матки. Нередки привычные выкидыши. 8.1.1. КЛИНИЧЕСКАЯ КАРТИНА Клиническое течение миомы матки зависит от ее анатомического строения. Подбрюшинные опухоли небольших размеров могут иметь «бессимптомное» течение, т. е. женщины не предъявляют никаких жалоб, менструальная функция не нарушена. Однако детальное обследование этих больных свидетельствует о нарушении секреции гонадотропных и половых гормонов, изменениях в сердечно-сосудистой системе, волемических нарушениях. Такие больные нуждаются в диспансерном наблюдении" и консервативном лечении. У большого числа больных даже при значительной величине опухоли никаких симптомов заболевания не наблюдается. Однако в ряде случаев различные симптомы возникают довольно рано. Основными симптомами являются кровотечение, боли, сдавление соседних органов, рост опухоли. Кровотечения матки чаще носят характер гиперполименореи. При наличии множественной миомы матки с интерстициальным расположением узлов происходят растяжение полости матки и увеличение менструирующей поверхности. Вследствие этого увеличивается количество крови, теряемой во время менструации. Кроме того, нарушается сократительная способность матки. Особенно сильные кровотечения возникают при миомах матки с цент-рипетальным ростом и подслизистым расположением узлов. Для такого расположения миом характерны не только длительные обильные менструации, но и наличие межменструальных кровотечений. Нередко содержание гемоглобина падает до очень низких цифр. Кровотечения могут быть связаны с нарушением целости капсулы опухоли или с некрозом узла. Анемизированных больных можно узнать по внешнему виду (бледная с желтоватым оттенком кожа, несколько одутловатое лицо). Ациклические кровотечения при миоме матки у 20—40 % женщин могут быть обусловлены нарушением функции яичников, что подтверждается нередко выявляемой гиперплазией эндометрия. Вместе с тем слизистая оболочка тела матки может иметь нормальное строение или оно соответствует таковому в неполноценной фазе секреции. Маточное кровотечение может быть обусловлено также сопутствующей патологией, весьма частой при миоме матки: стромальной гиперплазией яичников, кистозной дегенерацией их, воспалением придатков матки, внутренним эндометриозом, гор-монпродуцирующими опухолями яичников. Появление кровотечения у женщин с миомой матки в постменопаузе почти всегда свидетельствует о патологии яичников (феминизирующая опухоль, стромальная гиперплазия яичника) или эндометрия (рак, гиперплазия, полипоз). Проведение диагностического выскабливания у этих больных обязательно. Хроническая постгеморрагическая анемия нарушает деятельность сердечно-сосудистой системы, вызывает обмороки, головокружение, слабость, быструю утомляемость. Болевой синдром вызывается натяжением связочного аппарата матки, растяжением ее брюшинного покрова, а также давлением растущей опухоли на окружающие органы. Давление на соседние органы зависит от расположения и направления роста узлов. Так, исходящие из передней стенки матки узлы даже небольших размеров давят на мочевой пузырь, вызывая дизурические явления. Интралигаментарно расположенные опухоли вызывают сдавление мочеточников с последующим развитием гидроуретера, гидронефроза и пиелонефрита. Давление на прямую кишку обусловливает нарушения функций желудочно-кишечного тракта. При миоме матки с центрипетальным ростом и подслизистым расположением узла боли могут носить схваткообразный характер. Подслизистые миоматозные узлы на ножке могут появляться во влагалище, что сопровождается резкими болями и усилением кровотечения. Очень редким осложнением вследствие рождения миоматозного узла является выворот матки. При этом во время влагалищного исследования на месте матки определяется воронкообразное углубление. Миомы матки, как правило, растут медленно. Быстрое увеличение опухоли подозрительно в отношении саркоматозного роста, хотя это происходит редко. При неосложненных миомах болевой синдром выражен слабо, однако при появлении осложнений в виде некроза, перекручивания ножки миоматозного узла, спаек с тазовой брюшиной, а также при воспалительных процессах придатков матки или остаточных явлениях воспаления тазовой брюшины боли могут стать доминирующим симптомом. Миома матки часто сочетается с другими заболеваниями: опухолями и кистами яичников, эндометриозом, воспалением придатков матки. 8.1.2. ДИАГНОСТИКА Диагностика миомы матки, как правило, несложна и проводится на основании бимануального исследования. Пальпируются плотные опухоли, иногда с множественными узлами, с гладкой наружной поверхностью, чаще подвижные. Иногда подвижность опухоли ограничена из-за ее величины. Анамнестические данные, характер кровотечения и болей помогают установить диагноз. При подозрении на подслизистую миому матки обязательно проведение гистеросальпингографии или гистероскопии. Зондирование в некоторых случаях также может дать информацию о наличии подслизистого узла, но если узел заполняет всю полость, то его можно принять за стенку матки. Эта ошибка довольно типична. В таких случаях наиболее информативна гисте-рография. Иногда такой узел выявляется при ультразвуковом исследовании. 8.1.3. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Миому матки следует дифференцировать от рака или саркомы тела матки, с доброкачественной или злокачественной опухолью, исходящей из яичника, с воспалительными опухолевидными образованиями придатков матки, с беременностью. При наличии длительных кровянистых выделений приходится различать миому и рак тела матки. Следует иметь в виду, что эти заболевания могут сочетаться. Проведение дополнительных исследований (гистеросальпингография, гистероскопия) и диагностическое выскабливание позволяют уточнить диагноз. Доброкачественные опухоли яичников — шаровидные или овальные образования тугоэластической консистенции, как правило, четко пальпируются отдельно от матки. Если трудно определить, откуда исходит опухоль, то шейку матки с помощью пулевых щипцов смещают книзу: опухоль, исходящая из матки, смещается вместе с ней. В таких случаях эффективны ультразвуковое исследование, рентгенография органов малого таза в условиях пневмоперитонеума, эндоскопическое исследование. Подбрюшинный миоматозный узел на ножке легко принять за опухоль яичника. В том и другом случае показана операция. Трудно дифференцировать миому матки от доброкачественных опухолей яичников при наличии спаечного процесса или при раке яичника, когда опухоли спаяны в единый конгломерат. В некоторых случаях такой конгломерат очень напоминает миому матки. При невозможности уточнить диагноз показано пробное чревосечение. При небольших подслизистых миомах матки нередко проводят гормонотерапию, считая, что кровотечение связано с дисфункцией яичников. Перед назначением гормонотерапии необходимо уточнить диагноз путем дополнительных исследований. Лучше всего произвести гистероскопию или гистеросальпин-гографию с водорастворимыми контрастными веществами. Если такой возможности нет, то рекомендуется зондирование, которое иногда позволяет диагностировать подслизистый миоматозный узел. В этих случаях показана операция. В случаях, когда стенки матки ровные, выполняют диагностическое выскабливние. При дисфункциональных кровотечениях эта процедура является не только диагностической, но и терапевтической. Кровотечение, как правило, прекращается. При подозрении на рак тела матки (крошковидный соскоб) следует тщательно проверить трубные углы и произвести выскабливание особенно осторожно, так как при прорастании опухоли в толщу миомет-рия легко перфорировать матку. Ультразвуковое исследование также позволяет в ряде случаев уточнить диагноз, поскольку имеются эхографические признаки различных патологических состояний эндометрия. Миому матки приходится дифференцировать от беременности, при которой матка мягковатой консистенции. Следует обращать внимание на достоверные и вероятные признаки беременности. При необходимости проводят иммунологические и биологические реакции на беременность, ультразвуковое исследование. Диагноз «миома матки» в постменопаузе следует устанавливать осторожно. Надо искать причину увеличения размеров матки. Рост миомы матки в постменопоузе связан либо с патологией яичников, либо со злокачественным процессом эндометрия. Возможно заращение канала. У этих больных проведение зондирования цервикального канала легко позволяет установить диагноз, так как при разделении сращения в канале шейки матки из полости матки нередко в большом количестве появляются гноевидные выделения. При гистологическом исследовании выделившихся масс и соскоба обнаруживается саркома матки или рак эндометрия. 8.1.4. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ При лечении больных миомой матки возникает ряд вопросов. Прежде всего необходимо решить полным или частичным должно быть удаление матки, яичников, маточных труб, а кроме того, каким доступом производить операцию — абдоминальным или вагинальным. Объем операции зависит от возраста жинщины, ее общего состояния, степени анемизации, сопутствующих заболеваний, расположения и величины миоматозных узлов. Больным с миомой матки производят радикальные и консервативные операции. К каждому из этих методов имеются показания и противопоказания. Полное удаление матки мотивируется высокой частотой сопутствующих заболеваний матки: гиперпластические процессы эндометрия, патологические изменения шейки матки, злокачественные процессы в эндометрии, возникновение саркоматозного роста в миоматозном узле. Эти изменения чаще возникают у женщин старшего возраста. Следует оценить также возможность проведения операции брюшностеночным или влагалищным путем. Это зависит от ряда факторов: размер опухоли, необходимость проведения ревизии брюшной полости, выраженное ожирение передней брюшной стенки, необходимость проводить дополнительное вмешательство на яичниках и др. Нередко возникает вопрос, как во время операции при миоме матки поступить с яичниками. В каждом случае он решается индивидуально. При консервативной миомэктомии у молодых женщин, если имеются кистозные изменения яичников, показана их клиновидная резекция, если же сопутствующая опухоль яичника — удаление опухоли. В постменопаузе при наличии патологических изменений яичников их следует удалить. Производя консервативно-пластическую операцию на матке, маточные трубы следует сохранять. В случае необходимости пластическую операцию выполняют и на маточной трубе для восстановления ее проходимости одновременно с консервативной миомэктомией. При надвлагалищной ампутации матки или ее экстирпации вопрос об оставлении или удалении маточных труб решается индивидуально в каждом случае. Если миома матки сопровождается воспалительным процессом в малом тазе, что бывает довольно часто, то маточные трубы следует удалить, так как они могут быть источником инфекции в послеоперационном периоде. По тем же соображениям необходимо удалять маточные трубы при некротических изменениях и гнойном расплавлении узлов миомы матки. Установлено, что инфекция распространяется в основном из нижележащих отделов полового тракта и через матку проникает в маточные трубы, поэтому они нередко могут быть инфицированы. Если имеет место неосложненная миома матки, но маточные трубы натянуты на узлах опухоли, то сохранять их также не следует. Маточные трубы удаляют и при наличии воспалительных изменений в них, так как в послеоперационном периоде может возникнуть пиосальпинкс, в связи с чем в дальнейшем потребуется релапаротомия. Во всех остальных случаях маточные трубы нужно сохранять, так как их удаление в какой-то мере нарушает иннервацию и кровоснабжение яичников и приводит к более быстрому угасанию их функции. Вопрос об удалении или оставлении маточных труб необходимо решать, взвешивая все доводы за и против этого дополнительного вмешательства. Операции по поводу миомы матки производят в экстренном и плановом порядке. Экстренные показания возникают при кровотечении, связанном с опасностью для жизни больной, пере-круте ножки миоматозного узла, некрозе или нагноении миома-тозного узла. Во всех этих случаях показана срочная операция. Противопоказанием к операции является только атональное состояние больной. При решении вопроса об объеме операции, т. е. ампутации матки или экстирпации ее, следует руководствоваться состоянием шейки матки. Если патологических изменений не выявлено, то производят надвлагалищную ампутацию матки. Неизмененную шейку матки удалять не следует. Это подтверждается рядом наблюдений. Обследование больных в отдаленные сроки показывает, что после надвлагалищной ампутации патологические изменения шейки матки обнаруживаются именно у тех женщин, у которых к моменту операции уже имели место те или иные ее изменения. Показаниями к операции являются: 1. Обильные длительные менструации или ациклические кровотечения, приводящие к анемизации больной. Уточнение состояния эндометрия обязательно, так как нередки случаи сочетания миомы матки и рака эндометрия. 2. Большие размеры опухоли (свыше 15 нед беременности) даже в отсутствие жалоб. Опухоли такого размера нарушают анатомические взаимоотношения в малом тазе и в брюшной полости, часто приводят к нарушению функции почек. 3. Размер опухоли, соответствующий беременности сроком 12—13 нед при наличии симптомов сдавления соседних органов (учащенное мочеиспускание, нарушение акта дефекации). В этих случаях нередко при исследовании мочевыделительной системы определяются нарушения пассажа мочи, гидронефроз и гидро- уретер. 4. Рост опухоли. Однако следует учитывать, что перед менструацией за счет кровенаполнения матки опухоль может несколько увеличиваться. Не следует торопиться произвести операцию, если увеличение матки соответствует 8—10 нед беременности. В таких случаях, если нет кровотечения, надо попытаться провести консервативное лечение больной, а затем диспансерное наблюдение. Если же отмечен рост опухоли до размеров беременности 12—13 нед, то показано оперативное лечение. 5. Подбрюшинный узел на ножке. Такой узел подлежит удалению, поскольку появляется опасность перекрута его ножки, что может вызвать необходимость срочного оперативного вмешательства. В этих случаях развивается типичная картина острого живота, что связано с нарушением питания опухоли. В ней возникают отек, кровоизлияния, затем некроз и нагноение. При влагалищном исследовании отдельно от матки пальпируется опухоль, резко болезненная при пальпации. Как правило, ее принимают за овариальное образование. В этих случаях диагностическая ошибка не имеет принципиального значения, так как в связи с острыми явлениями больная все равно нуждается в операции. 6. Некроз миоматозного узла. Некротические изменения обусловлены нарушением питания опухоли. При асептическом некрозе инфекция может присоединиться гематогенным или лимфогенным путем. В некоторых случаях инфицирование происходит из кишечника, чаще всего из аппендикса. Вследствие некроза ткани расплавляются, а иногда возникают полости, наполненные жидким или полужидким содержимым. Может образоваться киста матки. При некрозе опухоли создается впечатление ее быстрого роста. Редко возникает так называемый сухой некроз с последующим отложением солей в ткань опухоли. Развивается кальцифицированная миома матки, обладающая деревянистой плотностью и хорошо видимая на обзорном рентгеновском снимке брюшной полости. Эти больные не нуждаются в операции. Некроз миомы матки сопровождается, как правило, острыми болями, напряжением передней брюшной стенки, повышением температуры тела и лейкоцитозом. Чаще всего некрозу подвергаются подслизистые узлы миомы. Интерстициальные и подбрю-шинные узлы нередко некротизируются во время беременности, в послеродовом или послеабортном периоде. В этих случаях диагностика не представляет трудности. При влагалищном исследовании определяется несколько миоматозных узлов, один из которых резко болезнен при пальпации. Больные нуждаются в срочном оперативном лечении. Промедление с операцией может привести к нагноению некротически-измененного узла, прорыву его содержимого в брюшную полость и развитию разлитого перитонита. 7. Подслизистая миома матки. Такие миомы вызывают обильные кровотечения, приводящие к резкой анемизации больной. Нередко при этом матка не достигает больших размеров, а в некоторых случаях лишь слегка увеличена. Эти больные нуждаются в срочном оперативном лечении. Срочная помощь требуется при рождении подслизистого миоматозного узла, так как оно сопровождается резкими схваткообразными болями и обильным кровотечением. При этом происходит сглаживание и раскрытие шейки матки, как при родах. Узел выполняет шейку матки или рождается во влагалище. 8. Интралигаментарное расположение узлов миомы, приводящее к появлению болей вследствие сдавления нервных сплетений и нарушению функции почек при сдавлении мочеточников. 9. Шеечные узлы миомы матки, исходящие из влагалищной части шейки матки.
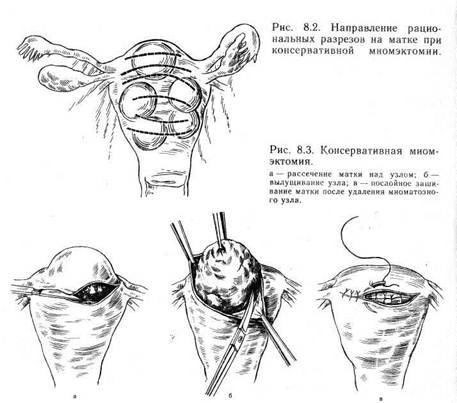
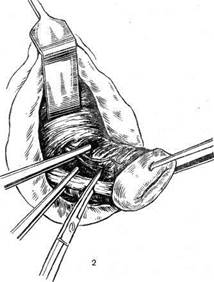
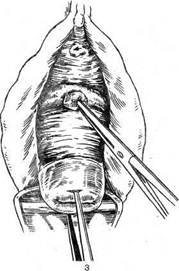
10. Сочетание миомы матки с другими патологическими изменениями половых органов: рецидивирующей гиперплазией эндометрия, опухолью яичника, опущением и выпадением матки. 11. Бесплодие. При необходимости операции следует исключить другие факторы, которые могут его обусловить, и точно оценить расположение миоматозных узлов. Если узлы располагаются вблизи от трубных углов матки, они могут быть причиной бесплодия. Вопрос об операции при бесплодии чаще возникает при обследовании женщин в возрасте старше 30 лет; нередко у них имеет место ановуляция. Следует исключить наличие мужского бесплодия. Устанавливая показания, нужно учитывать все факторы, так как операцию выполняют по относительным показаниям и не всегда она приводит к восстановлению генеративной функции. Противопоказания к операции. В отсутствие экстренныхпоказаний к оперативному вмешательству нельзя производить операцию при наличии острых респираторных заболеваний и гриппа. Кроме того, при наличии гнойников типа фурункула или везикулезной сыпи независимо от ее локализации заведомо имеет место инфицирование организма и от операции следует воздержаться до момента полного выздоровления и нормализации показателей крови. При наличии экстрагенитальных заболеваний должна проводиться тщательная предоперационная подготовка. Подготовка больной имеет, большое значение для исхода оперативного вмешательства. Необходимо полное клиническое обследование. Для определения объема операции обязательно проведение цитологического исследования на атипические клетки, расширенной кольпоскопии, а при необходимости биопсии шейки матки. По показаниям осуществляют гистероскопию и гистеросаль-пингографию. Эти методы позволяют выявить патологию эндометрия и подслизистые миоматозные узлы, сопутствующий внутренний эндометриоз матки. При кровотечениях следует производить диагностический соскоб слизистой оболочки тела матки, чтобы не пропустить злокачественную опухоль эндометрия. Обязательно исследование содержимого влагалища на степень чистоты. При наличии дрожжеподобных грибов, трихомонад, или III—IV степени чистоты влагалища, показана его санация. Перед операцией должна определяться I—II степень чистоты влагалища. При низко расположенных узлах или миоме шейки матки желательно проведение экскреторной урографии для определения состояния мочевыделительной системы, что позволит правильно оценить изменения, которые могут возникнуть во время операции и в послеоперационном периоде. Возможны выявление аномалий развития мочевыделительной системы или случаи, когда одна из почек не функционирует по какой-то причине уже длительное время. Обнаружение этой патологии после операции может заставить хирурга предположить, что эти изменения связаны с оперативным вмешательством, особенно если производилась экстирпация матки, так как именно при экстирпации возможно повреждение или перевязка мочеточника. Правда, эти осложнения очень редко протекают бессимптомно, но все же такие случаи бывают. При подозрении на почечную патологию показано детальное исследование почек (методы исследования мочевыделительной системы описаны в главе 6). 8.1.4.1. Консервативная миомэктомия Эта операция, как уже указывалось, производится для сохранения генеративной или менструальной функций женщины. Как правило, она нетипична и в некоторых случаях довольносложна. Имеется ряд положений, который следует соблюдать при выполнении консервативной миомэктомии. Прежде всего после вскрытия брюшной полости следует оценить возможность проведения этой операции. Если матка «нафарширована» миома-тозными узлами различной величины, то, может быть, следует отказаться от вмешательства. Если же решено произвести операцию консервативной миомэктомии, то надо попытаться сделать на матке как можно меньше разрезов. Их следует производить по ходу мышечных волокон с целью наименьшей травма-тизации. По поводу миомы матки выполняют следующие консервативные операции: энуклеацию узлов матки путем чревосечения или влагалищным доступом, дефундацию и высокую ампутацию матки, аутотрасплантацию эндометрия, миомэктомию по методике Слепых с сохранением магистральных маточных сосудов, пластические операции по Александрову. Консервативно-пластические операции получили широкое распространение благодаря разработке и совершенствованию их методики и техники операций, а также наличию эффективных антибактериальных препаратов. Не являясь ни в коей мере патогенетически обоснованным методом, консервативные операции по поводу миом матки сопряжены с большим риском возникновения рецидивов заболевания (по данным различных авторов, от 12 до 14%). Однако после консервативно-пластических операций на матке многие женщины беременеют и рожают, что вполне оправдывает проведение вмешательств подобного рода. Показанием к консервативной миомэктомии является молодой возраст женщины (до 37, в редких случаях 40 лет). Практически почти при любом расположении миоматозных узлов можно выполнить консервативную операцию. Некоторые из них требуют от хирурга большого терпения и высокой хирургической техники. В редких случаях не удается осуществить консервативную миомэктомию. К консервативной миомэктомии имеются следующие противопоказания: 1. Общее тяжелое состояние и резкая анемизация. Это положение обусловливается тем, что проведение консервативной миомэктомии, как правило, требует значительного времени и сопровождается большой кровопотерей. Исключение составляют те случаи, когда имеет место миома матки на ножке или под- слизистый миоматозный узел, который можно удалить влагалищным путем. При опухоли большого размера и тяжелой экстра- генитальной патологии не следует выполнять консервативную миомэктомию даже у молодых женщин, исходя из того, что после нее нередки рецидивы и не следует подвергать женщину опасности проведения операции в дальнейшем. Кроме того, послеоперационный период протекает нередко довольно тяжело. 2. Рецидив миомы матки. После консервативной миомэкто- мии, как правило, развивается обширный спаечный процесс, который осложняет последующую операцию. Повторные операции всегда технически значительно сложнее. Кроме того, при рецидиве миомы матки, особенно если проводилась профилактика его, становится ясно, что консервативные методы лечения неэффективны. При возникновении показаний к операции матку следует удалять, вопрос о шейке матки решать в зависимости от ее состояния. 3. Возраст женщины. Если он не позволяет рассчитывать на сохранение репродуктивной функции, т. е. приближается к 40 годам, то не следует производить консервативную операцию. Однако у молодых женщин консервативную операцию нередко выполняют и для сохранения менструальной функции, так как известно, что удаление рецепторного органа — матки — приводит впоследствии к нарушению функции яичников. 4. Сопутствующий воспалительный процесс в малом тазе, так как в этих случаях можно ожидать тяжелых осложнений в послеоперационном периоде. Исключение могут составлять молодые бездетные женщины. В этих случаях в послеоперационном периоде показаны терапия антибиотиками широкого спектра действия и дренирование брюшной полости. 5. Дистрофические изменения в опухоли (некроз ее узлов). Следует воздержаться от консервативной миомэктомии во избежание осложнений в послеоперационном периоде. В редких случаях, если женщина молодая и не имеет детей, то назначают мощную антибактериальную терапию и проводят тщательное наблюдение. В некоторых случаях, если позволяет общее состояние больной (нет перитонеальных явлений, под воздействием антибактериальной терапии снижаются температура тела и лейкоцитоз, уменьшается болезненность), можно продолжить наблюдение за больной, чтобы впоследствии иметь возможность выполнить консервативную операцию. 6. Злокачественная опухоль. После удаления миоматозных узлов их следует направить на срочное гистологическое исследование и только после получения его результатов окончательно решить вопрос об удалении или оставлении матки. При предраковом состоянии эндометрия или шейки матки, а также при сочетании миомы матки со злокачественными опухолями яичников, матки или с диффузной формой внутреннего эндометриоза консервативная миомэктомия противопоказана. Техника операции. После вскрытия брюшной полости щипцами Мюзо захватывают ткань матки над узлом или миоматозный узел. На рис. 8.2 представлены варианты расположения миоматозных узлов и направление разрезов при них. Затем скальпелем производят разрез тканей матки. Узел захватывают пулевыми щипцами и вылущивается тупым и острым путем (рис. 8.3). Большое значение имеет ушивание ран на матке после удале
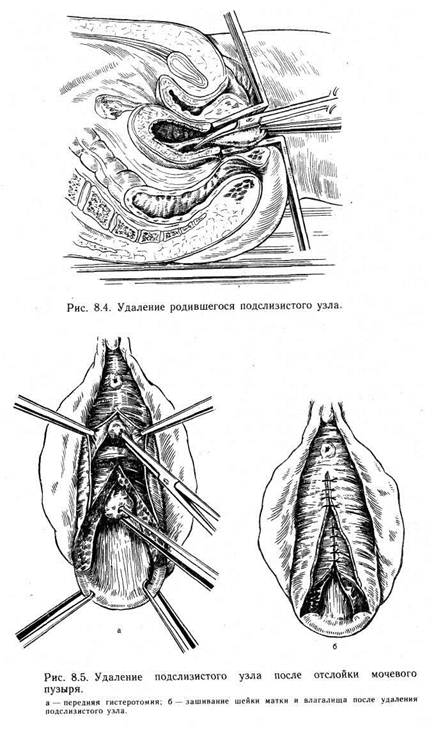
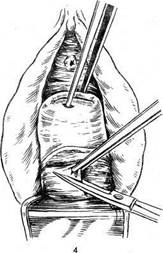
ния узлов. Не должно оставаться полостей, где бы в послеоперационном периоде могла скапливаться кровь. Наличие гематом может свести на нет проведенную операцию. Для ушивания раны на матке следует пользоваться рассасывающимися нитями и круто изогнутыми иглами. Ушивание ложа узла производят в несколько этажей. Необходимость вскрытия полости матки во время консервативной миомэктомии не должна служить препятствием к операции. Матку вскрывают над узлом, узел иссекают между двумя пулевыми щипцами. При восстановлении целости полости матки швы надо накладывать таким образом, чтобы сопоставить края слизистой оболочки, но не прокалывать их во избежание эндометриоза в дальнейшем. Нередко послеоперационный период протекает легче при вскрытой полости матки, так как происходит отток раневого отделяемого. По возможности следует использовать клей для восстановления целости матки. Если имеется миоматозный узел на ножке, то ее перевязывают прочной лигатурой и пересекают между двумя зажимами, а затем удаляют узел. Реконструктивно-пластические операции на матке по методике Александрова. Основной смысл предлагаемой М. С. Александровым методики заключается в том, что удаляют миоматозный узел из матки и излишнюю ткань, разросшуюся вокруг миоматозного узла. Автор стремится после удаления узлов сформировать матку обычных размеров. Удаление подбрюшинных узлов на широком основании. После вскрытия брюшной полости узел захватывают пулевыми щипцами за наиболее выступающую часть и приподнимают над тканями. Затем надрезают серозный покров матки и рассекают мышечную капсулу узла. Узел удаляют тупым и острым путем. Участок капсулы иссекают. Целость матки восстанавливают наложением узловых кетгутовых швов, при необходимости в два этажа. Удаление интерстициального узла. На наиболее выпуклом участке рассекают серозный покров и капсулу опухоли. Узел захватывают пулевыми щипцами и подтягивают в рану, затем удаляют тупым и острым путем. Затем иссекают капсулу узла и излишнюю разросшуюся ткань. Целость матки восстанавливают путем наложения узловых кетгутовых швов в несколько этажей. Если была вскрыта полость матки, то швы накладывают, не прокалывая слизистую оболочку, но таким образом, чтобы края ее хорошо сопоставлялись. Затем накладывают в несколько этажей узловые кетгутовые швы. Восстанавливают целость матки, придавая ей правильную форму. При большом числе узлов,. исходящих из задней стенки матки, последнюю удаляют вместе с узлами. Затем переднюю стенку матки вместе со слизистой оболочкой отгибают и подшивают к оставшейся ткани задней стенки матки. Накладывают отдельные кетгутовые швы, при необходимости в два этажа. Если узлы исходят полностью из передней стенки матки, то ее иссекают вместе с узлами (трудно представить все варианты разрезов в этих случаях). Затем лоскут задней стенки матки перегибают и подшивают к оставшимся тканям передней стенки матки. Швы накладывают в два этажа. При удалении передней стенки матки перитонизацию производят следующим образом. Вскрывают пузырно-маточную складку и закрывают ею область швов. При необходимости перитонизацию можно производить участком резецированного сальника. При этом сальником закрывают область швов на матке и прикрепляют его к матке с помощью тонких кетгутовых швов либо приклеивают клеем МК-7 или другим биологическим клеем. А. С. Слепых предложил при надвлагалищной ампутации матки выкраивать и оставлять лоскут эндометрия для сохранения менструальной функции. Для этого после вскрытия брюшной полости, отсечения придатков и вскрытия пу-зырно-маточной складки пересекают и лигируют как можно выше сосудистые пучки. Тело матки рассекают по дну, вскры вая ее полость. Затем выкраивают слизисто-мышечные лоскуты толщиной до 4 мм в виде трапеции из передней и задней стенок матки. Удаляют мышечный слой матки вместе с миоматозными узлами. Затем формируют матку путем наложения узловых кетгутовых швов. Аутотрансплантация эндометрия в канал шейки матки при надвлагалищной ампутации матки не получила широкого распространения и не представляется нам целесообразной. Удаление подслизистой миомы матки влагалищным путем. При наличии подслизистой миомы матки небольшого размрра операцию следует производить влагалищным путем, даже если имеются другие миоматозные узлы, поскольку в таких случаях целью операции является остановка кровотечения и устранение боли. Эти узлы, как правило, инфицированы, поэтому лучше не производить чревосечения. При раскрытой шейке матки узел захватывают щипцами и низводят. Ножку его после исследования пальцем полости матки отсекают (рис. 8.4). Необходимо также произвести соскоб со слизистой оболочки матки. Иногда, для того чтобы получить доступ к ножке опухоли, необходимо рассечь переднюю губу шейки матки. Диагностировать раждающийся подслизистый миоматозный узел нетрудно. Установить диагноз позволяют данные влагалищного исследования (обвести пальцем шейку матки, не спутать с миомой шейки матки). Техника операции. После соответствующей подготовки операционного поля во влагалище вводят ложкообразное зеркало. Шейку матки захватывают пулевыми щипцами и низводят. Если она сглажена и канал раскрыт (это бывает при родившемся подслизистом миоматозном узле), то узел захватывают пулевыми щипцами и откручивают. Иногда приходится пересекать ножку узла длинными ножницами. В редких случаях возникает необходимость наложения шва на отсеченную ножку. Поскольку канал шейки матки раскрыт, есть возможность пережать и обшить кровоточащий участок. Можно коагулировать его или импрегнировать биологическим клеем. Подслизистый миоматозный узел может быть удален влагалищным путем и в том случае, если он находится в полости матки и не происходит сглаживания ее шейки. В этих случаях операцию выполняют следующим образом (рис. 8.5). После обнажения шейки матки ее берут на пулевые шипцы и расширяют, используя расширители Гегара до № 12—13. Производится полулунный разрез на границе слизистой оболочки влагалища с мочевым пузырем, мочевой пузырь отсепаровывают кверху. После этого получают доступ к области внутреннего зева. По расширителю рассекают переднюю губу шейки матки и область внутреннего зева. После рассечения внутреннего зева полость матки становится доступной для различных манипуляций. Миоматозный узел захватывают и откручивают или отсекают его ножку. После удаления узла следует произвести соскоб слизистой оболочки матки для гистологического исследования. Миома матки нередко сопровождается гиперплазией эндометрия, полипозом. В этих случаях кровотечение может продолжаться и после удаления узла. Кроме того, соскоб слизистой оболочки необходим для исключения рака эндометрия. После выскабливания на шейку матки накладывают два ряда швов. Первый ряд восстанавливает канал шейки матки (швы следует накладывать, не прокалывая слизистую оболочку канала), второй — шейку матки (швы со стороны влагалища). В качестве шовного материала используют кетгут или хромированный кетгут. Поверх швов для их укрепления желательно нанести слой биологического клея. Удаление миоматозного узла из влагалищной части шейки матки. Шейку матки обнажают в зеркалах, захватывают пулевыми щипцами и низводят. Дальнейшие действия хирурга зависят от размера узла, который подлежит удалению. При небольшом размере узла рассекают слизистую оболочку над ним и вылущивают его преимущественно тупым путем. Часто бывает достаточно захватить его пулевыми щипцами и открутить. Затем ушивают ложе узла и слизистую оболочку над ним. При этом надо следить, чтобы не оставалось пустот во избежание возникновения гематом. Если узел большой и исходит из шейки матки таким образом, что вместе с ним необходимо удалить и часть шейки, то после отсечения его приходится формировать шейку матки одним из известных способов. При отсечении узла следует стремиться оставить ткань шейки матки, чтобы иметь возможность сохранить ее правильную форму. Реабилитация после консервативной миомэктомии. Желательно уже на первом этапе восстановительной физиотерапии применить сочетанный (одновременный) электрофорез йода и цинка. По влиянию на стероидогенез эти микроэлементы являются синергистами, поскольку первый из них снижает избыточную продукцию эстрогенов в яичниках, а второй усиливает функциональную активность желтого тела. Кроме того, вводимые ионы цинка предупреждают замедленное Заживление раны, потенциально возможное вследствие усиления ионами йода диссимиляционного процесса в зоне воздействия. Электрофорез цинка способен стимулировать андрогенную функцию надпочечников, поэтому при гиперандрогении его следует избегать, ограничиваясь введением ионов йода. Сочетанный электрофорез йода и цинка или электрофорез йода целесообразнее проводить синусоидальными модулированными токами (СМТ) в выпрямленном режиме с помощью аппаратов «Амплипульс-4», «Амплипульс-31» или «Амплипульс-3». Первый этап восстановительной физиотерапии после рекон-структивно-пластических операций на матке может продолжаться 4 нед и более. Женщину выписывают в общепринятые сроки, а начатые процедуры лекарственного электрофореза на основании выписки из истории болезни без перерыва продолжают в пределах действия листка временной нетрудоспособности. Общие радоновые ванны и вагинальные орошения концентрации 80 нКи/л назначают в следующей последовательнсти. Сначала проводят вагинальные орошения при температуре 36 °С продолжительностью 10—15 мин, после чего назначают общую радоновую ванну той же концентрации, температуры и продолжительности. Вагинальные орошения и общие ванны проводят 2 дня подряд, затем следует день отдыха, на курс лечения 12— 14 процедур. В основе механизма лечебного действия радоновой воды лежат как общие, так и специфические реакции, обусловленные действием альфа-излучения на клеточно-молекулярном уровне. Физико-химические и биологические изменения, возникающие в организме при воздействии ионизирующей радиации, воспринимаются соответствующими рецепторами и вызывают рефлекторную реакцию центров нервной и эндокринной регуляции. Одним из основных механизмов действия радоновой воды является седативное влияние на центральную и вегетативную нервную систему. При лечении больных с миомой матки радоновой водой происходит восстановление нормальных гипоталамо-гипофизарно-яичниковых взаимоотношений, рецепции эндо- и миометрия, а также ликвидация воспаления, отека и венозного застоя. 8.1.4.2. Надвлагалищная ампутация матки После вскрытия брюшной полости хирург обязан прежде всего осмотреть расположенные в ней органы и убедиться, что опухоль исходит из матки и производство надвлагалищной ампутации возможно по анатомическим условиям (рис. 8.6). Матку следует вывести в рану одним из следующих приемов. Можно захватить ее двузубцами за наиболее выстоящии участок опухоли, можно под контролем руки ввести штопор в толщу опухоли и, наконец, что наиболее желательно, захватить ребра матки длинными прямыми зажимами. После одной из этих манипуляций матку выводят в рану, насколько возможно. Накладывают зажимы на круглые связки матки, собственные связки яичников и маточные трубы таким образом, что первый из них «впивается» в матку, а затем, отступя 1 —1,5 см от ребра матки, захватывают зажимами круглую связку, собственную связку яичников и маточную трубу у ребра матки. Если маточные трубы удаляют, то зажимы накладывают на мезосальпинкс. Связки пересекают и лигируют. Следует помнить, что рабочей частью зажима является нижняя треть бранши, поэтому ткани плохо удерживаются, если попадают в ту часть, которая наиболее близка к замку. Собственную связку яичников и маточную трубуесекают.
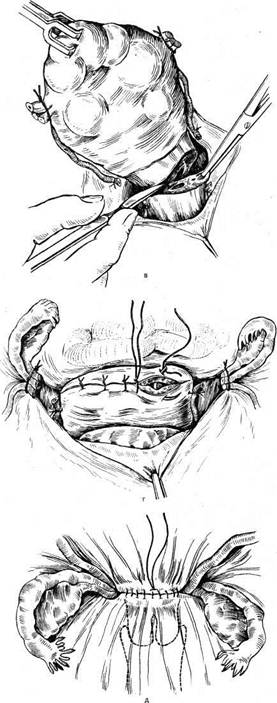
Рис. 8.6. Надвлагалищная ампутация матки. а — придатки и круглые связки отсечены. Рассечение пузырно-маточной складки; 6 — пересечение маточных сосудов; в — отсечение тела матки на уровне внутреннего зева; г — зашивание культи шейки матки; д — перито- низация. При наложении зажима на собственную связку яичника надо стремиться к тому, чтобы не травмировать тело матки и в то же время не располагать зажим слишком близко к яичнику, так как в противном случае яичник будет травмироваться и последующее наложение швов будет затруднено. После пересечения указанных образований их лигируют с помощью кетгута или синтетических нитей и лигатуру берут на зажим. Пузырно-маточную складку вскрывают от одной круглой связки до другой. Перед рассечением следует подвести под нее закрытые ножницы и раскрыть их таким образом, чтобы отслоить складку брюшины от подлежащих тканей. Нельзя рассекать складку очень близко к матке, так как в этом случае тело матки будет кровоточить. Не следует также рассекать пузырно-маточную складку близко к мочевому пузырю во избежание его ранения. После вскрытия пузырно-маточную складку отсепаровывают книзу тупым и острым путем вместе с мочевым пузырем. Отсепа-ровываются с обеих сторон сосудистые пучки, накладываются на них зажимы таким образом, чтобы край зажима захватил ткань шейки матки и как бы соскользнул с нее. В этом случае сосудистый пучок захватывается надежно и его отсекают. Сосудистые пучки лигируют синтетическими нитями или хромированным кетгутом. Тело матки отсекают от шейки скальпелем. Лучше, если скальпель при отсечении шейки матки направлен так, чтобы образовался треугольный разрез с вершиной у внутреннего зева. Края такого разреза хорошо смыкаются при наложении швов. При отсечении шейки матки после надреза ее передней части культю берут на пулевые шипцы. После отсечения культю шейки матки обрабатывают спиртовым раствором йода или этиловым спиртом одним прикосновением тампона. На шейку матки накладывают три или четыре шва хромированным кетгутом или просто кетгутом. При использовании синтетических нитей надо обязательно применять рассасывающийся материал, чтобы избежать возникновения гнойников вокруг лигатур на шейке матки. Затем производят перитонизацию, стремясь наложить непрерывную тонкую нить (кетгут или синтетическая нить), начиная от задней поверхности шейки матки. Затем швами типа кисетных с обеих сторон погружают культи связок между листками широких связок. Проверяют и осушают брюшную полость. Зашивают переднюю брюшную стенку. Препарат направляют на гистологическое исследование сразу же после отсечения тела матки от шейки ее. До получения результатов срочного гистологического исследования брюшную полость не закрывают. Высокая надвлагалищная ампутация мат-к и отличается от обычной тем, что тело матки отсекают значительно выше внутреннего зева. Разрез приходится на нижний сегмент матки. Матку следует отсекать поперечным разрезом, не создавая клиновидной раны, как при надвлагалищной ампутации. Такой разрез дает возможность сохранить большой объем слизистой оболочки матки. Разрез ушивают двухэтажным кетгутовым швом. Перитонизацию производят таким образом, чтобы хорошо отсепарованная пузырно-маточная складка закрыла рану на оставшейся части матки. Пузырно-маточную складку подшивают к задней поверхности матки. Перитонизацию культей связок осуществляют так же, как при обычной надвлагалищной ампутации матки. 8.1.4.3. Дефундация матки Дефундацию матки выполняют в тех случаях, когда расположение миоматозного узла позволяет сохранить тело матки без ее дна. Эта операция имеет смысл только в том случае, если опухоль расположена таким образом, что перекрывает углы маточных труб. После выведения опухоли в рану на ребра матки накладывают зажимы, придатки отсекают и лигируют. Дно матки отсекают. При этом скальпель также может быть направлен несколько косо вглубь раны. После удаления дна матки оставшуюся часть ушивают отдельными кетгутовыми швами. На серозный покров с захватом мышечного слоя можно наложить непрерывный кетгутовый шов по Ревердену. Круглые связки подшивают к телу матки. Перитонизацию культей маточной трубы и собственной связки яичников производят за счет наложения кисетных швов на листки широких связок и погружения туда культей. Если же трубные углы свободны, то надо выполнить не дефундацию матки, а консервативную миомэктомию. 8.1.4.4. Экстирпация матки Перед тем как доставить больную в операционную, влагалище и шейку матки обрабатывают этиловым спиртом. Во влагалище вводят стерильный тампон, выступающий наружу, конец которого берут на зажим (тампон удаляют перед вскрытием влагалища во время операции). В мочевом пузыре на время операции лучше оставить постоянный катетер. Операцию начинают так же, как надвлагалищную ампутацию матки с придатками или без них (рис. 8.7). При оставлении придатков матки накладывают отдельные зажимы на круглую связку, маточную трубу и собственную связку яичника. Связки рассекают и лигируют. При удалении придатков зажимы накладывают на воронко-тазовую и круглую связки. После наложения зажимов на ребра матки рассекают листки широких связок, затем брюшину пузырно-маточного углубления у переходной складки. Мочевой пузырь отделяют от шейки матки и отодвигают до области влагалищного свода; Для этого пинцетом приподнимают край разреза пузырно-маточ-ной складки вместе со стенкой мочевого пузыря, концами изогнутых ножниц подсекают волокна клетчатки непосредственно у шейки матки и маленьким плотным тупфером, зажатым в корнцанг, смещают мочевой пузырь книзу от шейки матки и переднего свода влагалища. Матку оттягивают влево и по возможности выделяют из клетчатки сосудистый пучок по направлению к ребру матки, предварительно рассекая задний листок широкой связки до уровня внутреннего зева. На сосудистый пучок накладывают зажим перпендикулярно артерии у шейки матки. Контрклемму накладывают на сосуды значительно выше по ребру матки. Сосудистый пучок рассекают и лигируют, концы лигатур срезают. Затем ту же манипуляцию производят с другой стороны.ахватывание и лигирование сосудистого пучка происходит легко, если мочевой пузырь хорошо отсепарован от шейки матки и задний листок рассечен у ребра матки до уровня внутреннего зева. Этот момент операции важен, так как позволяет предотвратить травму мочеточника, который перекрещивается с маточной артерией в основании широкой связки. После лигирования и
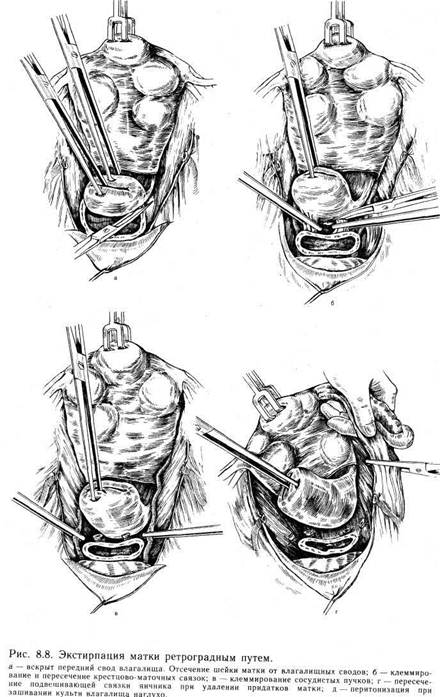
перерезки сосудов матку оттягивают к лону и на крестцово-маточ-ные связки около места их отхождения накладывают зажимы перпендикулярно матке (чтобы не захватить мочеточник). Крестцо-во-маточные связки пересекают и лигируют. При необходимости пересекают и лигируют околошеечную клетчатку ближе к шейке матки. Убедившись в достаточном выделении шейки матки (тампон удаляют из влагалища), матку оттягивают вверх, а отсепарован-ный мочевой пузырь отодвигают зеркалом вниз, обнажая стенку влагалища в области переднего свода. Передний влагалищный свод захватывают зажимом и вскрывают ножницами или скальпелем. Во влагалище вводят марлевый тампон, смоченный этиловым спиртом (его удаляют на операционном столе после окончания операции). Затем шейку матки отсекают от влагалищных сводов. Края разреза влагалищных сводов захватывают длинными зажимами. Переднюю стенку влагалища обшивают с листком пу-зырно-маточной складки отдельными швами. Заднюю стенку влагалища обшивают, соединяя ее с брюшиной прямокишечно-маточного углубления. При наложении швов на влагалище следует обращать особое внимание на гемостаз в области боковых стенок влагалища, так как именно там проходят влагалищные ветви маточной артерии. Экстирпация матки ретро- градным путем (рис. 8.8). Эта техника используется в тех случаях, когда в малом тазе происходит обширный спаечный процесс и для манипуляции доступна только область пузырно-маточной складки. После вскрытия брюшной полости и разделения спаек на круглые связки накладывают зажимы, пересекают и лигируют их. Затем вскрывают пузырно-ма-точную складку и строго по средней линии, чтобы избежать кровотечения из околопузырной клетчатки, отсепа-ровывают мочевой пузырь тупым и острым путем вниз до обнажения передней стенки влагалища. Шейку матки захватывают пулевыми шипцами и приподнимают так, чтобы обозначился передний свод влагалища. Стенку влагалища захватывают крепким зажимом и вскрывают ее ножницами или скальпелем.
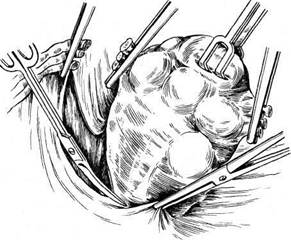
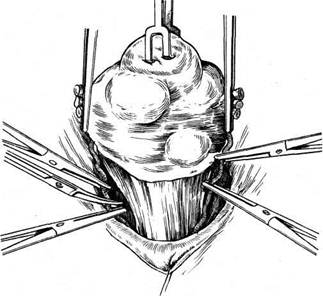
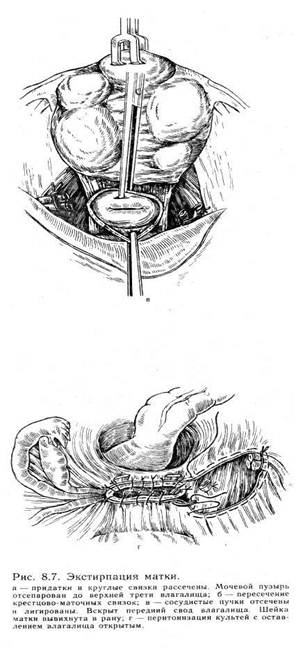
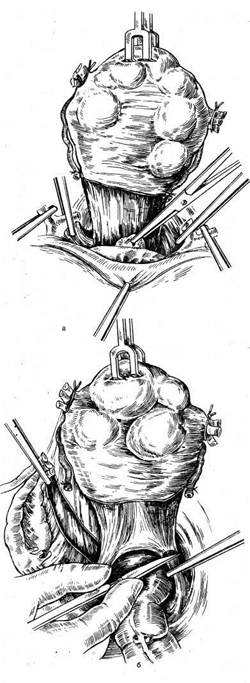
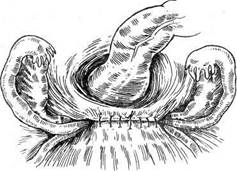
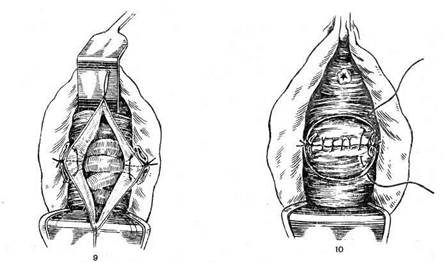
Во влагалище вводят тампон, смоченный этиловым спиртом. Переднюю стенку влагалища длинными ножницами отсекают от шейки матки. Стенки влагалища берут на зажимы и оттягивают к лону. После пересечения крестцово-маточных связок со стороны задней стенки влагалища становится возможным вывести матку в рану, так как она практически остается висеть на сосудистых пучках. Крепкими зажимами с правой стороны при сильном натяжении матки влево захватывают сосудистый пучок непосредственно у шейки матки. При натяжении матки влево мочеточник с правой стороны отходит в сторону и вниз, поэтому при правильном наложении зажима не может попасть в него. Таким же образом при натяжении матки в противоположную сторону накладывают зажим на сосудистый пучок с другой стороны. После пересечения сосудистых пучков матку выводят в рану и представляется возможным разделить спайки, окутывающие придатки матки, и наложить зажимы либо на воронко-тазовые связки при пангистерэктомии, либо на собственные связки яичников и маточные трубы при оставлении этих образований в брюшной полости. При этом можно проследить ход мочеточников. Обшивание культей связок и влагалища выполняют так же, как и при другом методе оперативного вмешательства. Некоторые хирурги предпочитают сначала удалить опухоль, а затем производить обшивание участков, зажатых зажимами. Это не имеет принципиального значения. Если при наложении зажима обшить участок ткани нетрудно, лучше это сделать, чтобы зажимы не мешали дальнейшим манипуляциям хирурга. Если же наложение швов затруднено, то обшивать их следует после удаления опухоли. Многое зависит от навыка хирурга. Следует лишь помнить, что при операции необходимо пользоваться надежными зажимами. Если есть сомнение в их надежности, то обшивают сразу же все пережатые и отсеченные ткани. Операцию ретроградным путем можно производить и при обычной ситуации в брюшной полости. Преимущество ее заключается в том, что при оттягивании в сторону мочеточники отходят вниз и, как правило, не травмируются во время операции. Некоторые хирурги во время экстирпации матки пользуются следующим приемом. После отсечения связок от матки вскрывают параметрий и, постепенно отсекая матку от тканей, вскрывают один из боковых сводов влагалища, а затем уже отсекают ее от сводов влагалища, т. е. отсекают связки, вскрывают пузыр-но-маточную складку, отсепаровывают сосудистые пучки, отсекают их и вскрывают влагалище сбоку. Все зависит от навыка хирурга. Иногда возникает такая ситуация, что удалить опухоль единым блоком не представляется возможным. В этом случае можно сначала произвести надвлагалищную ампутацию матки, а затем удаление шейки матки. Перитонизацию после экстирпации матки производят различными способами. Переднюю стенку влагалища обшивают вместе с брюшиной пузырно-маточной складки, а заднюю — с брюшиной прямокишечно-маточного углубления. Культи связок с обеих сторон кисетными швами погружают в параметрий. При этом влагалище остается открытым и играет роль естественного дренажа. Рассчитывать на то, что это дренирование будет продолжаться долго, не приходится, так как максимум через 12 ч произойдет склеивание стенок влагалища. Однако эти часы имеют большое значение не только как дренаж, но и как контроль в случае возникновения внутрибрюшного кровотечения после операции по различным причинам. Если необходимо обеспечить дренирование брюшной полости на более длительный срок, то следует вывести дренаж через боковой канал. Можно наглухо зашить влагалище и над этим швом соединить брюшину пузырно-маточной складки и прямокишечно-маточного углубления. Такая техника имеет определенные преимущества: как правило, не образуются грануляции, поскольку брюшина не соприкасается со средой влагалища. Именно это обстоятельство приводит к тому, что вокруг нитей, соединяющих брюшину со стенками влагалища, образуются грануляции. Впоследствии нередко приходится снимать нити с культи влагалища. При использовании кетгута на 6—8-е сутки после его рассасывания может возникнуть кровотечение. Нередко оно бывает обильным и требует наложения вторичных швов. Таким образом, каждый из методов имеет достоинства и недостатки. Выбор метода зависит от навыка хирурга. Экстирпация матки влагалищным путем. Эта операция может быть простой и довольно сложной, если ее производят без опущения стенок влагалища и в отсутствие несостоятельности мышц тазового дна. Послеоперационное течение после влагалищной операции, как правило, более легкое, чем при переднебрюшностеночном чревосечении. Показания к операции те же, что и при брюшностеночном чревосечении, однако имеют место следующие противопоказания: 1) размеры опухоли матки, соответствующей беременности более 12 нед; 2) повторное чревосечение в тех случаях, когда можно ожидать значительного спаечного процесса в брюшной полости; 3) необходимость ревизии брюшной полости; 4) сочетанная патология, т. е. наличие, кроме опухоли матки, еще и опухоли яичника значительного размера. Показания к влагалищной экстирпации матки: миома матки небольшого размера (т. е. соответствует беременности менее 12 нед), внутренний эндометриоз матки. Техника оперативного вмешательства в отсутствие опущения матки и стенок влагалища (рис. 8.9). После соответствующей обработки во влагалище вводят ложкообразное зеркало. Шейку матки захватывают двузубцами таким образом, что в захват попадают сразу передняя и задняя губы ее. Затем ложкообразное зеркало заменяют зеркалом типа Дуайена, которое не должно быть слишком длинным, так как в этом случае оно будет отодвигать своды влагалища и шейку матки в глубину и затруднять работу хирурга. Во влагалище вводят боковые подъемники. Натягивая их, ассистенты создают необходимые условия для хирурга. Производят кругообразный разрез влагалища на границе его перехода на шейку матки и отсепаровывают его вверх тупым и острым путем. Накладывают зажимы на кардинальные связки, пересекают и лигируют их. Лигатуры берут на держалки. После пересечения кардинальных связок матка становится более податливой. Оттягивая ее вниз за шейку, производят отсепаровку мочевого пузыря вплоть до пузырно-маточной складки. ? Одним из приемов, значительно облегчающих проведение операции, является вскрытие заднего свода влагалища. После того как вскрыт задний свод влагалища, при постоянном натяжении матки книзу можно последовательно пересечь ткани непосредственно у ребер матки и постепенно вывести матку из брюшной полости. По достижении достаточной подвижности матки вскрывают пузырно-маточную складку, накладывают шов и берут его на держалку. После рассечения этой складки в брюшную полость вводят марлевый тампон, чтобы отгородить кишечник и подъемник. Дно матки захватывают пулевыми щипцами и вывихивают в рану, после чего становятся доступными круглые связки матки, собственные связки яичников и маточные трубы. На них накладывают зажимы, пересекают и лигируют их. При оттягивании матки на себя и книзу накладывают зажимы на маточные сосуды. Сосуды пересекают и лигируют. Матку удаляют. При необходимости удаления придатков матки в брюшную полость вводят длинные зеркала. При этом становятся доступными воронко-тазовые связки, на которые накладывают зажимы. Связки пересекают и лигируют. Лигатуры берут на зажимы. После удаления матки рану ушивают таким образом, чтобы культи связок остались вне брюшины. Для этого первый шов накладывают слева таким образом, что игла проходит через стенку влагалища, листок брюшины, культи связок и сосудистый пучок, листок брюшины прямокишечно-маточного углубления и заднюю стенку влагалища. Затем этим же швом захватывают только стенки влагалища. Нить завязывать не следует, чтобы не затруднять наложение шва с другой стороны.
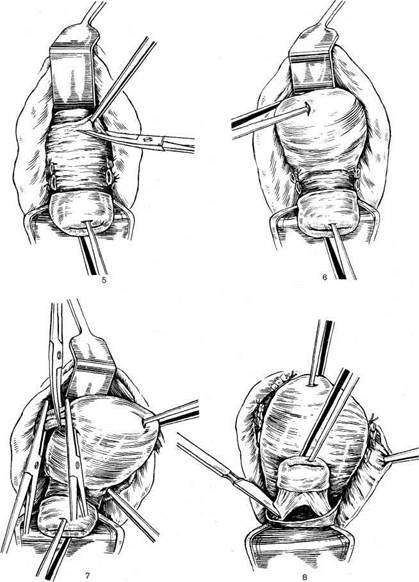
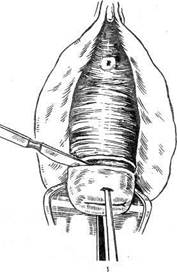
Рис. 8.9. Экстирпация матки влагалищным путем. 1 — циркулярный разрез слизистой влагалища на уровне сводов; 2 — пересечение кардинальных связок и нисходящих ветвей маточных сосудов; 3 — отсепаровка мочевого пузыря; 4 — задняя кольпо-томия; 5 — вскрытие брюшной полости путем рассечения пуэырно-маточной складки; 6 — выведение тела матки через переднее кольпотомное отверстие; 7 — наложение зажимов на круглую связку, трубу, собственную связку яичника и маточные сосуды и пересечение этих образований; 8 — пересечение крестцово-маточных связок; 9—перитонизация с расположением культей связок внебрюшинно;. 10 — наложение швов на стенку влагалища с захватом культей связок. Брюшина зашита. Рис. 8.9. Продолжение Справа шов накладывают таким образом, что сначала захватывают заднюю стенку влагалища, брюшину прямокишечно-маточного углубления, культи сосудистых пучков и связок, а затем пузырно-маточную складку брюшины и переднюю стенку влагалища. После того как нити протянуты с обеих сторон, сле-
В настоящее время значительно увеличилась средняя продолжительность жизни. Следовательно, много лет организм живет в условиях, когда механизм старения формирует большую группу болезней компенсации [Дильман В. М., 1958]. Возможно изменение чувствительности тканей к действию нормальных концентраций гормонов, что может явиться причиной возникновения опухолей. В исследованиях, проведенных на кафедре акушерства и гинекологии Харьковского медицинского института, руководимой В. И. Грищенко, показана довольно четкая зависимость активности действия эпифиза от циклических процессов в яичниках. Снижение его функции приводит к растормаживанию действия гипофиза и тем самым к гиперфункции гонадотропных гормонов, что в свою очередь может служить причиной возникновения гиперпластических процессов и опухолей. Сказанное выше относится ко всем опухолевым процессам, которые возникают в организме женщины. Рис. 8.9. Продолжение. Дата добавления: 2014-12-12 | Просмотры: 2465 | Нарушение авторских прав |